- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему дыхательная недостаточность
Содержание
- 2. Острая дыхательная недостаточность (ОДН) – — патологический
- 3. КЛАССИФИКАЦИЯ
- 4. I. По патогенезу
- 5. II. ПО ЭТИОЛОГИИ1. Обструктивная - наблюдается при
- 6. 2. рестриктивная (или ограничительная) характеризуется ограничением способности
- 7. 3. комбинированная (смешанная) сочетает признаки обструктивного и
- 8. 4. гемодинамическаяПричиной развития гемодинамической дыхательной недостаточности могут
- 9. 5. Диффузная развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
- 10. III. По скорости нарастания признаков:1/ Острая дыхательная
- 11. 2/ хроническая - может происходить на протяжении
- 12. IV. По показателям газового состава крови:1. компенсированная
- 13. V.По степени выраженности симптомов дыхательной недостаточности:ДН I
- 14. Диагностические критерии снижение парциального давления кислорода <
- 16. Причины гипоксемической ДН.(паренхиматозная)• пневмония; • РДСВ •
- 17. Причины гиперкапнической (вентиляционной) ДН• утомления/слабости дыхательных
- 18. Классификация дыхательной недостаточности по степени тяжести:
- 19. Основные патофизиологические механизмы развития гипоксемии: снижение парциального
- 20. Механизмы развития гиперкапнии: общая гиповентиляция легких; • увеличение объема физиологического мертвого пространства; • повышение продукции СО2.
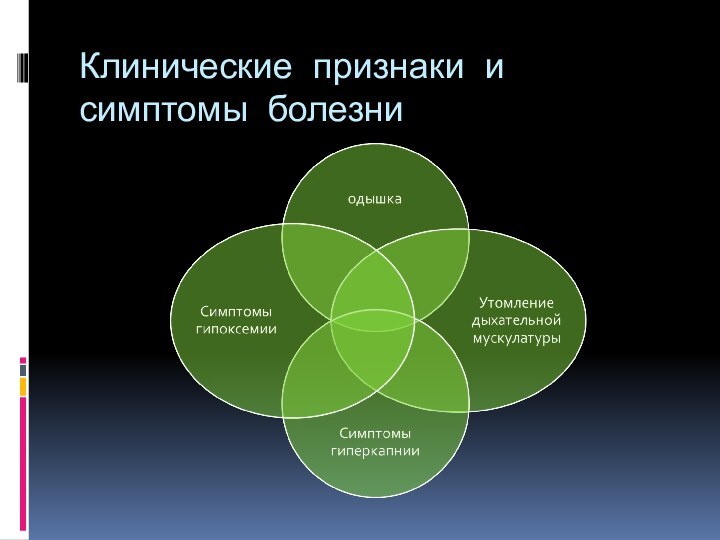
- 21. Клинические признаки и симптомы болезни
- 22. Одышка.При поражении крупных дыхательных путей отмечается инспираторная, а при нарушении проходимости мелких (бронхиол) – экспираторная одышка.
- 23. Клинические проявления гипоксемиицианоз, который отражает ее тяжесть
- 24. Клинические эффекты гиперкапнии тахикардия; повышение сердечного выброса,
- 25. При быстром повышении РаСО2 возможно развитие гиперкапнической
- 26. Симптомы утомления и слабости дыхательных мышцИзменение частоты
- 27. Верхний тип обструктивно-констриктивной ОДНОстрая обструкция верхних дыхательных
- 28. Нижний тип обструктивно-констриктивной ОДН Отек стенки бронхиол,
- 29. Метод диагностики и оценки ДНИсследование газов крови
- 30. Исследование функции внешнего дыханияЖЕЛ; • ФЖЕЛ; •
- 31. Осложнения дыхательной недостаточности гибели пациента;правожелудочковая СН;Альвеолярная гипоксия
- 32. ЛЕЧЕНИЕ:восстановление и поддержание оптимальной для жизнеобеспечения вентиляции
- 33. Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание
- 34. антибактериальные препараты,бронхолитики, муколитики, массаж грудной клетки, ультразвуковые
- 35. Скачать презентацию
- 36. Похожие презентации
Острая дыхательная недостаточность (ОДН) – — патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных

































Слайд 5
II. ПО ЭТИОЛОГИИ
1. Обструктивная - наблюдается при затруднении
прохождения воздуха по воздухоносным путям – трахее и бронхам
вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д. При этом страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.Слайд 6 2. рестриктивная (или ограничительная) характеризуется ограничением способности легочной
ткани к расширению и спаданию и встречается при экссудативном
плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т.д. Дыхательная недостаточность при этих состояниях развивается из-за ограничения максимально возможной глубины вдоха.Слайд 7 3. комбинированная (смешанная) сочетает признаки обструктивного и рестриктивного
типов с преобладанием одного из них и развивается при
длительном течении сердечно-легочных заболеваний.
Слайд 8
4. гемодинамическая
Причиной развития гемодинамической дыхательной недостаточности могут служить
циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого
участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.Слайд 9 5. Диффузная развивается при нарушении проникновения газов через
капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
Слайд 10
III. По скорости нарастания признаков:
1/ Острая дыхательная недостаточность
развивается стремительно, за несколько часов или минут, как правило,
сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.Слайд 11 2/ хроническая - может происходить на протяжении нескольких
месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов,
также может быть следствием неполного восстановления после острой ДН.
Слайд 12
IV. По показателям газового состава крови:
1. компенсированная (газовый
состав крови нормальный);
2. декомпенсированная (наличие гипоксемии или гиперкапнии артериальной
крови)
Слайд 13
V.По степени выраженности симптомов дыхательной недостаточности:
ДН I степени
– характеризуется одышкой при умеренных или значительных нагрузках;
ДН II
степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Слайд 14
Диагностические критерии
снижение парциального давления кислорода < 60
мм рт. ст. и/или повышение парциального давления углекислого газа
в артериальной крови > 45 мм рт. ст.
Слайд 16
Причины гипоксемической ДН.(паренхиматозная)
• пневмония;
• РДСВ
• кардиогенный
отек легких.
P.S. В крови дыхательный алкалоз. (pH > 7,45)
Характеризуется
преимущественным поражением альвеол и капиллярного русла малого круга кровообращения.
Слайд 17
Причины гиперкапнической (вентиляционной) ДН
• утомления/слабости дыхательных мышц;
• механического дефекта костно-мышечного каркаса грудной клетки;
• нарушений
функции дыхательного центра.причины:
• ХОБЛ;
• поражение дыхательных мышц;
• ожирение;
• кифосколиоз
P.S. в крови респираторный ацидоз (pH < 7,35)
Слайд 19
Основные патофизиологические механизмы развития гипоксемии:
снижение парциального давления
кислорода во вдыхаемом воздухе;
• общая гиповентиляция легких;
•
нарушения диффузии газов через альвеоло-капиллярную мембрану;• нарушение вентиляционно-перфузионного отношения;
• шунт (прямой сброс венозной крови в артериальную систему кровообращения).
• снижение парциального давления кислорода в смешанной венозной крови.
Слайд 20
Механизмы развития гиперкапнии:
общая гиповентиляция легких;
• увеличение
объема физиологического мертвого пространства;
• повышение продукции СО2.
Слайд 22
Одышка.
При поражении крупных дыхательных путей отмечается инспираторная, а
при нарушении проходимости мелких (бронхиол) – экспираторная одышка.
Слайд 23
Клинические проявления гипоксемии
цианоз, который отражает ее тяжесть и
появляется обычно при РаО2 < 60 мм рт. ст.
и SаO2 < 90 % (при нормальном уровне Hb)тахикардия и умеренная артериальная гипотония.
При снижении РаО2 до 55 мм рт. ст. отмечается нарушения памяти на текущие события, а при уменьшении РаО2 до 30 мм рт. ст. происходит потеря сознания.
Слайд 24
Клинические эффекты гиперкапнии
тахикардия;
повышение сердечного выброса,
системная вазодилатация;
хлопающий тремор;
бессонница;
частые пробуждения ночью и
сонливость в дневное время;утренние головные боли;
тошнота.
Слайд 25
При быстром повышении РаСО2 возможно развитие гиперкапнической комы,
что связано с повышением мозгового кровотока, повышением внутричерепного давления
и развитием отека мозга.
Слайд 26
Симптомы утомления и слабости дыхательных мышц
Изменение частоты дыхания.
ЧД > 25/мин может являться признаком начала утомления дыхательных
мышц. ЧД < 12 /мин — более серьезный прогностический признак, может быть предвестником остановки дыхания.• Вовлечение в дыхание вспомогательных групп мышц (мышцы верхних дыхательных путей в виде активных раздуваний крыльев носа, синхронное с дыханием напряжение мышц шеи и активное сокращение брюшных мышц во время выдоха
Слайд 27
Верхний тип обструктивно-констриктивной ОДН
Острая обструкция верхних дыхательных путей
с инспираторной одышкой.
Чаще в педиатрической практике наблюдаются инородное тело
гортани, острый стенозирующий ларинготрахеит, аллергический отек гортани, ларингоспазм, эпиглоттит
Слайд 28
Нижний тип обструктивно-констриктивной ОДН
Отек стенки бронхиол, обтурация
бронхов скопившимся секретом, слизью, гнойными корками (дискриния) и, наконец,
спазм бронхиальной мускулатуры.экспираторная, а у детей первых месяцев и лет жизни – смешанная одышка
Дети беспокоятся, мечутся.Участие вспомогательных мышц, вынужденное положение, вздутие грудной клетки, повышения воздушности легких (ослабление дыхания и бронхофонии, «коробочный» перкуторный звук). грубые, жужжащие хрипы (или влажные)
Слайд 29
Метод диагностики и оценки ДН
Исследование газов крови и
кислотно-щелочного состояния.
• РаО2;
• РаСО2;
• рН;
• уровень
бикарбонатов артериальной крови.
Слайд 30
Исследование функции внешнего дыхания
ЖЕЛ;
• ФЖЕЛ;
• ОФВ1;
• пиковая скорость выдоха.
При снижении общей емкости легких
80% от должных значений, пропорциональном уменьшении всех легочныхобъемов и ОФВ1/ЖЕЛ > 80% говорят о рестриктивных нарушениях.
Для обструктивных нарушений характерно снижение отношения ОФВ1/ЖЕЛ, потоковых показателей, повышение бронхиального сопротивления и увеличение легочных объемов. Возможна комбинация рестриктивных и обструктивных нарушений.