Слайд 2
Анатомия кишки
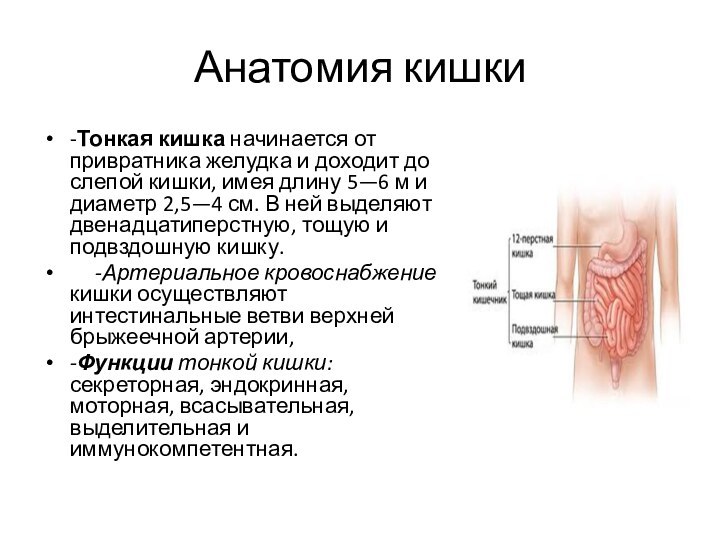
-Тонкая кишка начинается от привратника желудка и
доходит до слепой кишки, имея длину 5—6 м и
диаметр 2,5—4 см. В ней выделяют двенадцатиперстную, тощую и подвздошную кишку.
-Артериальное кровоснабжение кишки осуществляют интестинальные ветви верхней брыжеечной артерии,
-Функции тонкой кишки: секреторная, эндокринная, моторная, всасывательная, выделительная и иммунокомпетентная.
Слайд 3
Анатомия кишки
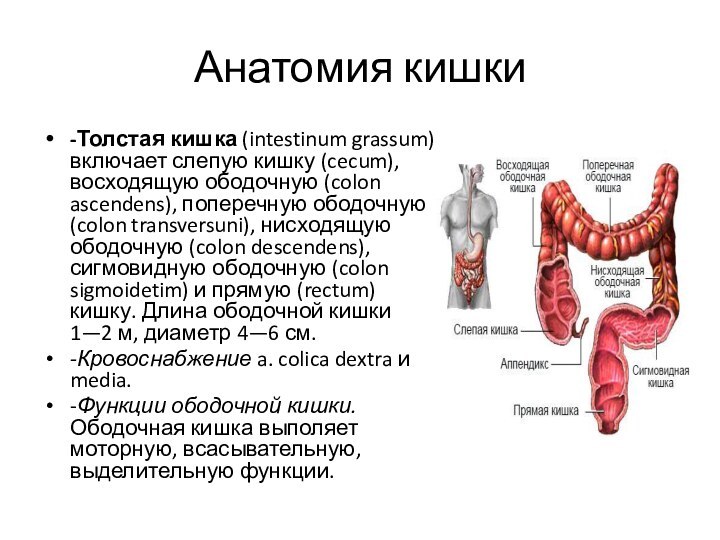
-Толстая кишка (intestinum grassum) включает слепую кишку
(cecum), восходящую ободочную (colon ascendens), поперечную ободочную (colon transversuni),
нисходящую ободочную (colon descendens), сигмовидную ободочную (colon sigmoidetim) и прямую (rectum) кишку. Длина ободочной кишки 1—2 м, диаметр 4—6 см.
-Кровоснабжение a. colica dextra и media.
-Функции ободочной кишки. Ободочная кишка выполяет моторную, всасывательную, выделительную функции.
Слайд 4
Классификация хирургических заболеваний тонкой кишки
I. Аномалии развития
П. Дивертикулы
Нарушения кровообращения (острые
и хронические)
Воспалительные заболевания
Непроходимость кишечника
Опухоли
а) доброкачественные
б) злокачественные
Травмы
Свищи
Последствия хирургического лечения (синдром "короткой кишки")
Слайд 5
Дивертикул тонкой кишки
Выпячивание кишечной стенки в виде слепого
мешка называют дивертикулом.
Врожденные (истинные) дивертикулы имеют все слои кишечной
стенки и расположены обычно на противобрыжеечной стороне, приобретенные (ложные) — не имеют мышечной оболочки и чаще всего расположены на брыжеечной стороне кишки, где проходят сосуды (как и в толстой кишке). Натяжение стенки кишки спайками на ограниченном участке ведет к формированию тракционных дивертикулов.
Осложнения. дивертикулит ,кровотечение. Реже встречаются перфорация кишки.
Операцией выбора при дивертикулезе является резекция пораженного участка кишки с анастомозом конец в конец. При одиночных дивертикулах возможна операция дивертикулэктомии. Для выявления дивертикулов тонкую кишку раздувают во время операции, вводя воздух через назо-энтеральный зонд.
Слайд 6
2.Болезнь Крона
Болезнь Крона относят к группе хронических
воспалительных заболеваний желудочно-кишечного тракта неизвестной этиологии. "терминальный илеит".
Этиология и
патогенез. Причина болезни Крона окончательно не выяснена. Предполагают, что это полиэтиологическое заболевание с монопатогенетическим механизмом развития. В качестве вероятных этиологических факторов указывают на следующие:
а) инфекционный (микобактерии туберкулеза, псевдомоны, вирус кори);
б) аллергический (пищевая аллергия на молочный белок, гидратированные жиры, вкусовые добавки, дисахариды);
в) курение (увеличивает вероятность заболевания в 4 раза);
г) генетический (дефект в 16-й хромосоме, по-видимому, объясняет случаи заболевания у родственников первой степени родства, характеризующиеся идентичной локализацией и вариантом клинического течения болезни).
Слайд 7
АУТОИММУННЫЙ МЕХАНИЗМ:
связь с определенными HLA-антигенами (в России установлена
положительная ассоциация с антигенами A3 и В14, а также
отрицательная ассоциация с антигеном Aw 19);
лимфоплазматическая инфильтрация в очаге поражения (патогномоничным морфологическим признаком болезни Крона считают эпителиоидную гранулему, поражающую все слои стенки кишки);
наличие противотканевых антител (обнаружены противотолстокишечные аутоантитела у 60—75 % больных, значительно реже у них находят ANCA — антинейтрофильные цитоплазматические антитела);
системность патологического процесса (кроме пищеварительной трубки обнаруживают внекишечные поражения — полиартрит, анкилозирующий спондилоартрит, язвенно-некротический дерматит, тиреоидит, иридоциклит, склерозирующий холангит и др.);
эффективность при лечении кортикостероидами и иммуносупрессорами
Слайд 8
Классификация болезни Крона
1. По локализации поражения:
а) изолированные (эзофагит, гастрит, дуоденит,
еюнит, илеит, колит, проктит);
б) сочетанные (илеоколит и т. д.).
2. По клиническому
течению:
а) с преобладанием симптомов воспаления (острого или хронического);
б) сегментарные стриктуры кишки;
в) свищи (одиночные, множественные; наружные или внутренние).
Осложнения: кишечная непроходимость, перфорация, абсцесс, кишечное кровотечение, токсическая дилатация толстой кишки, стеноз мочеточника, гидронефроз, рак, фистулы, недержание газов и кала.
Внекишечные проявления:
а) связанные с илеоколитом (периферический артрит, анкилозирующий спондилит, узловатая эритема, гангренозная пиодермия, увеит, иридоциклит, склерит, афтозный стоматит);
б) связанные с нарушением кишечного пищеварения (мальабсорбция, холелитиаз, уролитиаз, остеопороз);
в) неспецифические (жировая дистрофия печени, первично-склерозирующий холангит, хронический гепатит, холангиокарцинома, амилоидоз, пептическая язва).
Слайд 9
Клиническая картина
лихорадка
диарея
боль в животе
прогрессирующее похудание.
Слайд 10
Осложнения
Рубцовые стриктуры,
наружные и внутренние свищи,
внутрибрюшинные и
тазовые абсцессы
Слайд 11
Диагностика
УЗИ -сегментарное утолщение стенки полого органа до 8—10
мм.
лейкоцитоз, анемия (чаще железодефицитная, иногда обусловлена дефицитом и витамина
В]2, и фолиевой кислоты),
гипопротеинемия, гипоальбуминемия, высокий С-РБ, увеличение СОЭ и количества тромбоцитов.
высокий ферритин и трансферрин, низкое содержание В,2, фолиевой кислоты, цинка и магния.
При радионуклидном исследовании с Se отмечают нарушение энтерогепатической циркуляции желчных кислот и их обмена.
Слайд 12
Лечение
Из рациона исключают продукты, способствующие обострению (сахарозу, лактозу),

грубые пищевые волокна (при тонкокишечной локализации), восполняя дефициты железа,
фолиевой кислоты, витамина В|2, жирорастворимых витаминов, цинка, кальция.
Медикаментозное лечение включает:
а) симптоматическую терапию боли, диареи, анемии;
б) противовоспалительную терапию салицилатами (сульфосалазин 2—4 г/сут при поражении толстой кишки, месалазин 1,2—3,2 г/сут при тонкокишечной локализации), трихополом 1,5 г/сут, ципрофлоксацином 0,5—1,0 г/сут;
в) иммунодепрессанты: преднизолон 160—240 мг/сут, гидрокортизон 300—450 мг/сут, азатиоприн до 200 мг/сут, циклоспорин 4 мг/кг массы тела/сут;
г) перспективным методом терапии считают иммуномодуляцию с применением антицитокиновой стратегии, направленной на блокаду отдельных медиаторов воспаления и использованием противовоспалительных регуля-торных цитокинов (моноклональные антитела к TNF , CD4+ , препарат ре-комбинантного IL-10, антагонисты рецепторов IL-1, ингибиторы IFN-(противовоспалительный медиатор IL-11).
Показания к хирургическому лечению
служит неэффективность медикаментозной терапии ,
появление внекишечных проявлений заболевания ,
полная или частичная кишечная непроходимость ,
другие осложнения (рак, кишечное кровотечение, фистулы, токсическая дилатация толстой кишки),
перианальные проявления.
Слайд 13
НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ
Неспецифический язвенный колит представляет собой диффузный

воспалительный процесс в слизистой оболочке прямой и ободочной кишки
с развитием язвенно-некротических изменений. Болезнь характеризуется кровавым поносом, который обостряется и прекращается без видимой причины.
Этиология и патогенез. Этиология заболевания изучена недостаточно. Полагают, что инфекция является непрямым триггерным фактором, имеющим связь с изменением и значительным увеличением кишечной микрофлоры в кишечнике. Известна роль аллергии в развитии процесса: исключение из питания пищевых аллергенов (молоко, яйца) приводит к улучшению клинического течения заболевания.
В сыворотке крови больных неспецифическим язвенным колитом можно обнаружить специфические антитела к слизистой оболочке толстой кишки. Такие же антитела обнаруживаются и у здоровых людей. Прямых доказательств роли антител в патогенезе язвенного колита нет, как нет и убедительных доказательств аутоиммунной природы заболевания.
Клиническая картина и диагностика. Клиническая картина зависит от распространенности поражения, клинической формы неспецифического язвенного колита, наличия или отсутствия осложнений. Различают острую скоротечную, хроническую постоянную и хроническую рецидивирующую ф о р м ы . По тяжести клинических проявлений болезни выделяют тяжелую форму, характерную для обширного поражения толстой кишки, средней тяжести и легкую, проявляющуюся преимущественно поражением только прямой кишки. Ведущие симптомы — диарея и выделение крови (кровавая диарея).
Дифференциальная диагностика. Неспецифический язвенный колит дифференцируют от дизентерии (бактериологические и серологические исследования), проктита, болезни Крона.