Слайд 2
Хирургическая инфекция – это сложный процесс взаимодействия между
макро- и микроорганизмами, реализующийся местными и общими явлениями, признаками,
симптомами заболевания.
К хирургической инфекции относятся инфекционные процессы в организме
человека, в лечении и профилактике которых необходимы или могут оказаться необходимыми те или иные хирургические пособия, а также любые инфекционные процессы, осложняющие хирургические заболевания, хирургические вмешательства и травмы.
Слайд 3
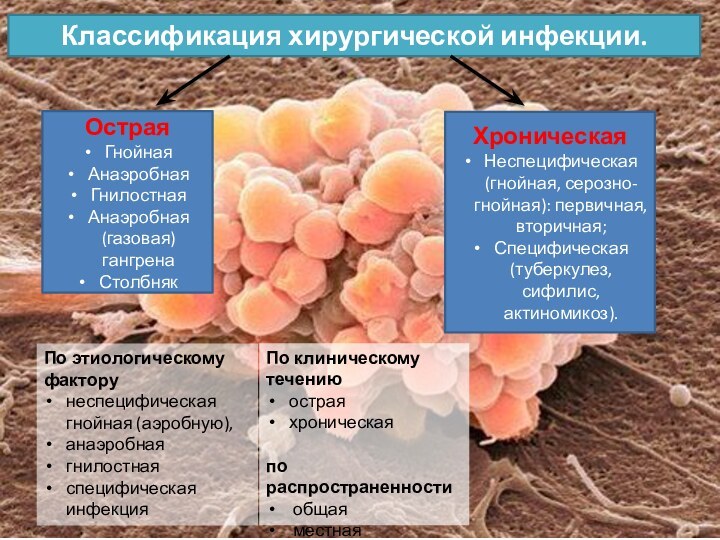
Классификация хирургической инфекции.
Острая
Гнойная
Анаэробная
Гнилостная
Анаэробная (газовая) гангрена
Столбняк
Хроническая
Неспецифическая (гнойная, серозно-гнойная): первичная,
вторичная;
Специфическая (туберкулез, сифилис, актиномикоз).
По этиологическому фактору
неспецифическая гнойная (аэробную),
анаэробная
гнилостная
специфическая инфекция
По клиническому течению
острая
хроническая
по распространенности
общая
местная
Слайд 5
Клиника
Местные симптомы
отек, инфильтрат
покраснение
местное повышение температуры
боль
нарушение функций пораженного органа.
Общие
проявления
Повышение температуры
Общее недомогание
Сухость языка
Тахикардия
Изменения в ан крови (лейкоцитоз, палочкоядерный
сдвиг, повышение СОЭ)
Слайд 6
Основные принципы лечения:
создание функционального покоя пораженной области
своевременное вскрытие
гнойника
лечение гнойной раны в зависимости от фазы нагноительного процесса
антибиотикотерапия
инфузионная терапия
повышение общей реактивности организма
Слайд 7
Острая и хроническая гнойная инфекция
Слайд 8
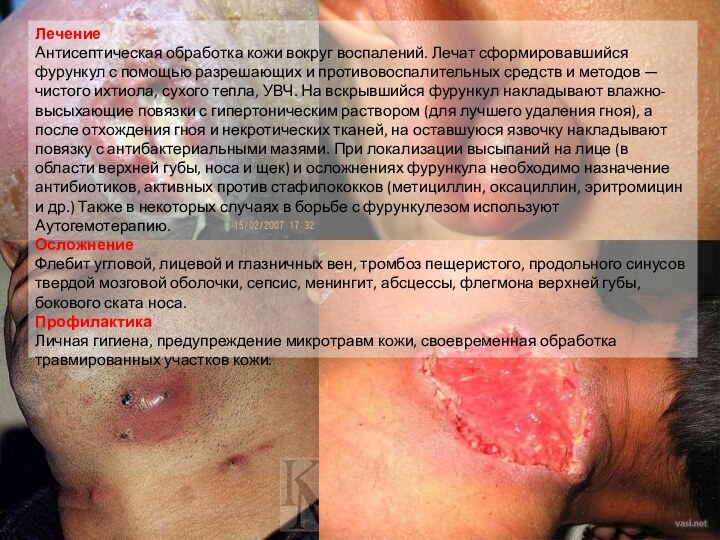
Фурункул или фурункулез
Фуру́нкул— острое гнойно-некротическое воспаление волосяного

фолликула, сальной железы и окружающей соединительной ткани, вызываемое гноеродными
бактериями, главным образом золотистым стафилококком.
Причина возникновения
Возникновению фурункула способствуют загрязнение и микротравмы кожи (часто встречающаяся причина у мужчин — неосторожное бритьё лица), повышенное пото- и салоотделение, нездоровая пища, нарушения обмена веществ, снижение активности иммунитета и т. п.
Признаки
Для фурункула характерно появление на коже болезненной фолликулярной пустулы на фоне красной эритемы с некрозом в центре (т. н. стержень фурункула). После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом, а гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз — карбункулом. При локализации фурункула на лице возможны тяжёлые осложнения (гнойный менингит, сепсис).
Слайд 9
Лечение
Антисептическая обработка кожи вокруг воспалений. Лечат сформировавшийся фурункул
с помощью разрешающих и противовоспалительных средств и методов —
чистого ихтиола, сухого тепла, УВЧ. На вскрывшийся фурункул накладывают влажно-высыхающие повязки с гипертоническим раствором (для лучшего удаления гноя), а после отхождения гноя и некротических тканей, на оставшуюся язвочку накладывают повязку с антибактериальными мазями. При локализации высыпаний на лице (в области верхней губы, носа и щек) и осложнениях фурункула необходимо назначение антибиотиков, активных против стафилококков (метициллин, оксациллин, эритромицин и др.) Также в некоторых случаях в борьбе с фурункулезом используют Аутогемотерапию.
Осложнение
Флебит угловой, лицевой и глазничных вен, тромбоз пещеристого, продольного синусов твердой мозговой оболочки, сепсис, менингит, абсцессы, флегмона верхней губы, бокового ската носа.
Профилактика
Личная гигиена, предупреждение микротравм кожи, своевременная обработка травмированных участков кожи.
Слайд 10
Карбункул
Карбу́нкул— острое гнойно-некротическое воспаление кожи и подкожной клетчатки
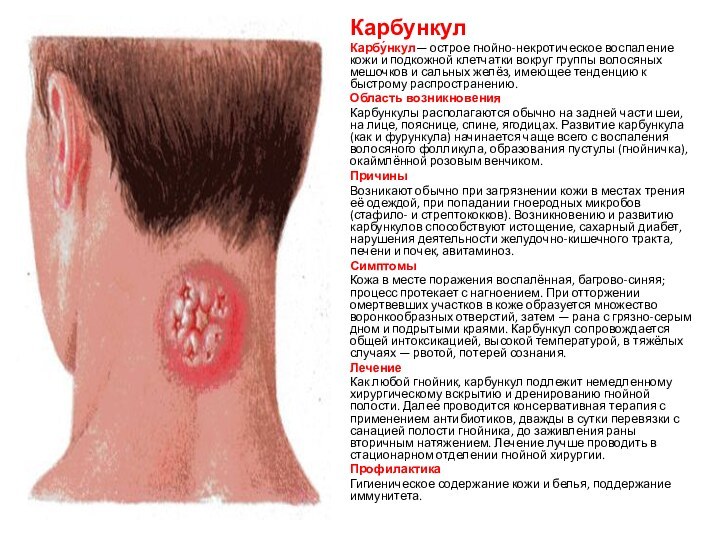
вокруг группы волосяных мешочков и сальных желёз, имеющее тенденцию
к быстрому распространению.
Область возникновения
Карбункулы располагаются обычно на задней части шеи, на лице, пояснице, спине, ягодицах. Развитие карбункула (как и фурункула) начинается чаще всего с воспаления волосяного фолликула, образования пустулы (гнойничка), окаймлённой розовым венчиком.
Причины
Возникают обычно при загрязнении кожи в местах трения её одеждой, при попадании гноеродных микробов (стафило- и стрептококков). Возникновению и развитию карбункулов способствуют истощение, сахарный диабет, нарушения деятельности желудочно-кишечного тракта, печени и почек, авитаминоз.
Симптомы
Кожа в месте поражения воспалённая, багрово-синяя; процесс протекает с нагноением. При отторжении омертвевших участков в коже образуется множество воронкообразных отверстий, затем — рана с грязно-серым дном и подрытыми краями. Карбункул сопровождается общей интоксикацией, высокой температурой, в тяжёлых случаях — рвотой, потерей сознания.
Лечение
Как любой гнойник, карбункул подлежит немедленному хирургическому вскрытию и дренированию гнойной полости. Далее проводится консервативная терапия с применением антибиотиков, дважды в сутки перевязки с санацией полости гнойника, до заживления раны вторичным натяжением. Лечение лучше проводить в стационарном отделении гнойной хирургии.
Профилактика
Гигиеническое содержание кожи и белья, поддержание иммунитета.
Слайд 11
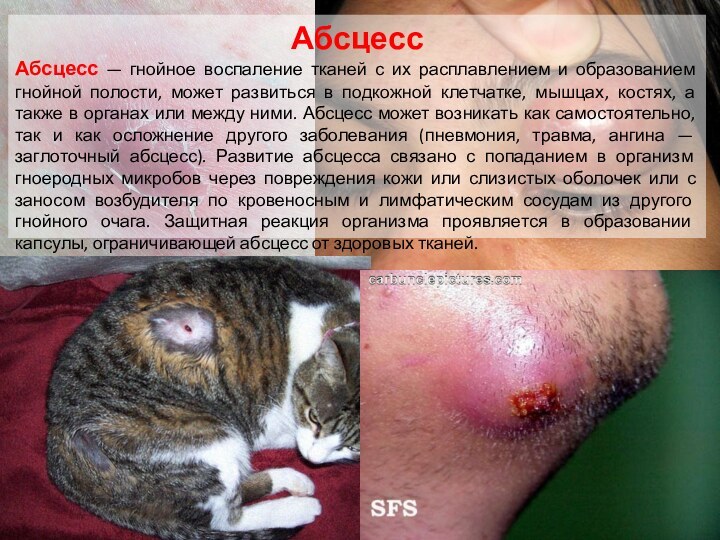
Абсцесс
Абсцесс — гнойное воспаление тканей с их расплавлением
и образованием гнойной полости, может развиться в подкожной клетчатке,
мышцах, костях, а также в органах или между ними. Абсцесс может возникать как самостоятельно, так и как осложнение другого заболевания (пневмония, травма, ангина — заглоточный абсцесс). Развитие абсцесса связано с попаданием в организм гноеродных микробов через повреждения кожи или слизистых оболочек или с заносом возбудителя по кровеносным и лимфатическим сосудам из другого гнойного очага. Защитная реакция организма проявляется в образовании капсулы, ограничивающей абсцесс от здоровых тканей.
Слайд 12
СИМПТОМЫ и течение. Абсцессы, которые могут быть вызваны
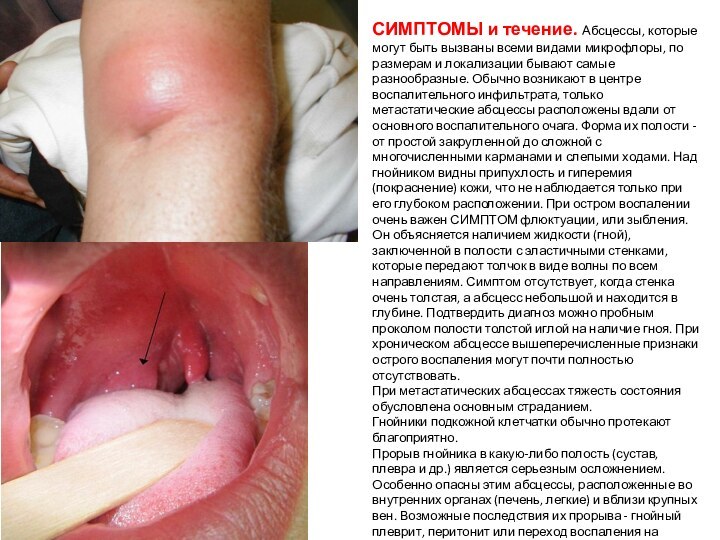
всеми видами микрофлоры, по размерам и локализации бывают самые
разнообразные. Обычно возникают в центре воспалительного инфильтрата, только метастатические абсцессы расположены вдали от основного воспалительного очага. Форма их полости - от простой закругленной до сложной с многочисленными карманами и слепыми ходами. Над гнойником видны припухлость и гиперемия (покраснение) кожи, что не наблюдается только при его глубоком расположении. При остром воспалении очень важен СИМПТОМ флюктуации, или зыбления. Он объясняется наличием жидкости (гной), заключенной в полости с эластичными стенками, которые передают толчок в виде волны по всем направлениям. Симптом отсутствует, когда стенка очень толстая, а абсцесс небольшой и находится в глубине. Подтвердить диагноз можно пробным проколом полости толстой иглой на наличие гноя. При хроническом абсцессе вышеперечисленные признаки острого воспаления могут почти полностью отсутствовать.
При метастатических абсцессах тяжесть состояния обусловлена основным страданием.
Гнойники подкожной клетчатки обычно протекают благоприятно.
Прорыв гнойника в какую-либо полость (сустав, плевра и др.) является серьезным осложнением. Особенно опасны этим абсцессы, расположенные во внутренних органах (печень, легкие) и вблизи крупных вен. Возможные последствия их прорыва - гнойный плеврит, перитонит или переход воспаления на стенку вены с развитием прогрессирующего тромбофлебита.
Слайд 13
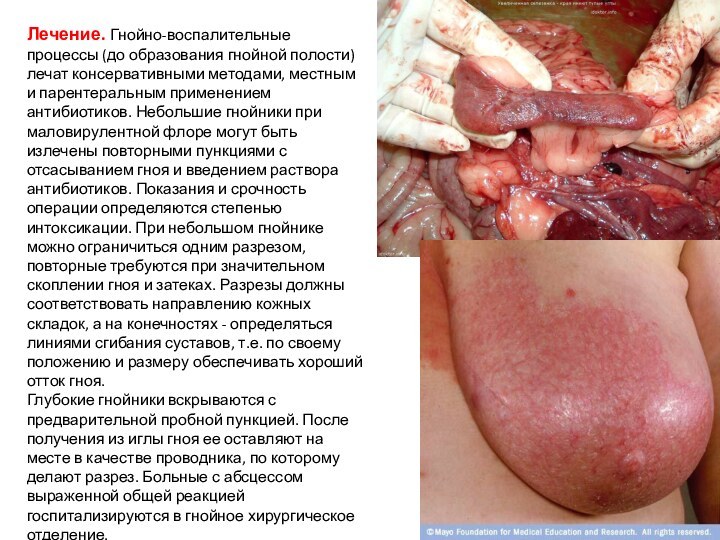
Лечение. Гнойно-воспалительные процессы (до образования гнойной полости) лечат
консервативными методами, местным и парентеральным применением антибиотиков. Небольшие гнойники
при маловирулентной флоре могут быть излечены повторными пункциями с отсасыванием гноя и введением раствора антибиотиков. Показания и срочность операции определяются степенью интоксикации. При небольшом гнойнике можно ограничиться одним разрезом, повторные требуются при значительном скоплении гноя и затеках. Разрезы должны соответствовать направлению кожных складок, а на конечностях - определяться линиями сгибания суставов, т.е. по своему положению и размеру обеспечивать хороший отток гноя.
Глубокие гнойники вскрываются с предварительной пробной пункцией. После получения из иглы гноя ее оставляют на месте в качестве проводника, по которому делают разрез. Больные с абсцессом выраженной общей реакцией госпитализируются в гнойное хирургическое отделение.
Слайд 14
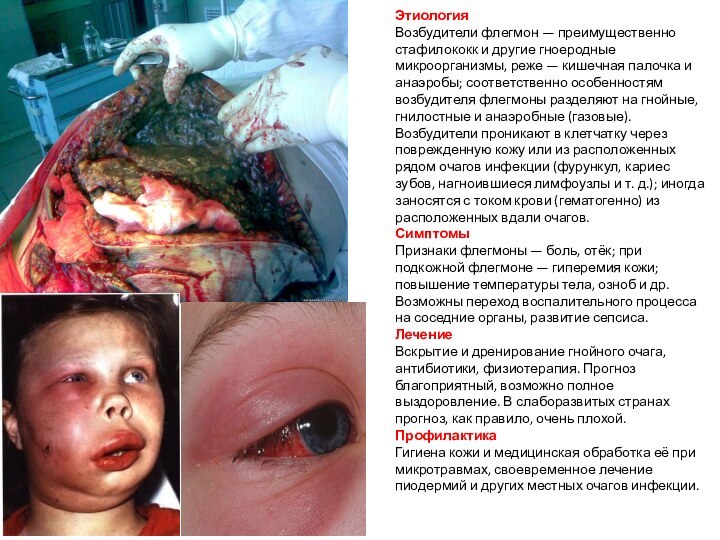
Флегмона
Флегмо́на— острое разлитое гнойное воспаление клетчаточных пространств; в
отличие от абсцесса не имеет чётких границ.
Виды флегмон
По расположению
различают флегмону подкожную, подфасциальную, межмышечную, забрюшинную, околопочечную (паранефрит), околопрямокишечную (парапроктит), клетчатки средостения, флегмоны стопы, кисти и др.
Слайд 15
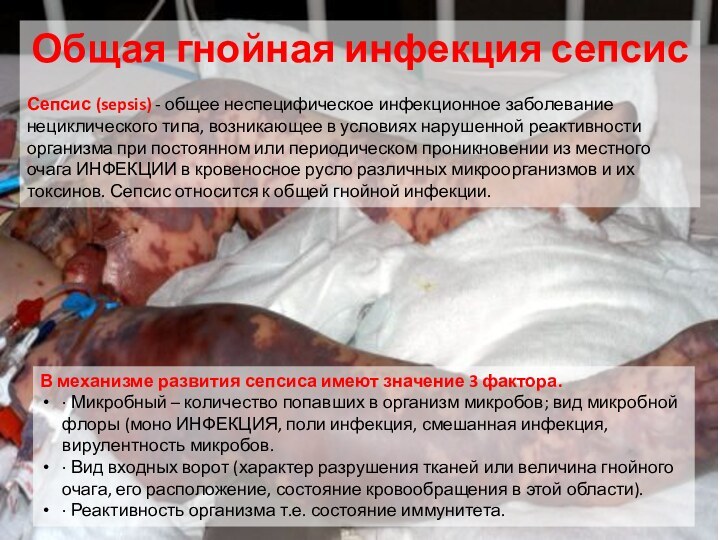
Этиология
Возбудители флегмон — преимущественно стафилококк и другие гноеродные
микроорганизмы, реже — кишечная палочка и анаэробы; соответственно особенностям
возбудителя флегмоны разделяют на гнойные, гнилостные и анаэробные (газовые).
Возбудители проникают в клетчатку через поврежденную кожу или из расположенных рядом очагов инфекции (фурункул, кариес зубов, нагноившиеся лимфоузлы и т. д.); иногда заносятся с током крови (гематогенно) из расположенных вдали очагов.
Симптомы
Признаки флегмоны — боль, отёк; при подкожной флегмоне — гиперемия кожи; повышение температуры тела, озноб и др. Возможны переход воспалительного процесса на соседние органы, развитие сепсиса.
Лечение
Вскрытие и дренирование гнойного очага, антибиотики, физиотерапия. Прогноз благоприятный, возможно полное выздоровление. В слаборазвитых странах прогноз, как правило, очень плохой.
Профилактика
Гигиена кожи и медицинская обработка её при микротравмах, своевременное лечение пиодермий и других местных очагов инфекции.
Слайд 16
Гидраденит
Гидраденит — гнойное воспаление апокриновых потовых желез.
Факторы риска
иммунодепрессивные

состояния
повреждения кожи (ссадины, царапины, в том числе образующиеся после
бритья)
опрелости
нарушение гигиенического режима
применение депилирующих средств
заболевания эндокринной системы (например, сахарный диабет)
нарушение функции потовых желёз
ожирение
обструкция протока потовой железы
вторичная бактериальная инфекция
Осложнения
Отсроченное или некорректное лечение гидраденита может привести к следующим осложнениям:
абсцесс
лимфаденит
сепсис
флегмона
Лечение
Показан курс антибиотиков 7-10 дней как наиболее эффективный по сравнению с наружным лечением. Консервативное лечение как дополнительное: удаление волос, обработка кожи антисептическими растворами. Показаны сухое тепло, физиотерапевтические процедуры (УВЧ, ультрафиолетовое облучение), повязки с синтомициновой эмульсией, с мазями, содержащими антибиотики.
Профилактика
Основное правило для предупреждения развития гидраденита — это соблюдение правил личной гигиены. Также рекомендуется обрабатывать кожу антисептическими растворами, в местах, в которых развитие гидраденита наиболее вероятно, то есть в подмышечных впадинах и промежности.
Слайд 17
Общая гнойная инфекция сепсис
Сепсис (sepsis) - общее неспецифическое
инфекционное заболевание нециклического типа, возникающее в условиях нарушенной реактивности
организма при постоянном или периодическом проникновении из местного очага ИНФЕКЦИИ в кровеносное русло различных микроорганизмов и их токсинов. Сепсис относится к общей гнойной инфекции.
В механизме развития сепсиса имеют значение 3 фактора.
· Микробный – количество попавших в организм микробов; вид микробной флоры (моно ИНФЕКЦИЯ, поли инфекция, смешанная инфекция, вирулентность микробов.
· Вид входных ворот (характер разрушения тканей или величина гнойного очага, его расположение, состояние кровообращения в этой области).
· Реактивность организма т.е. состояние иммунитета.
Слайд 18
Классификация
По клиническому течению различают сепсис молниеносный, острый, подострый,

ХРОНИЧЕСКИЙ и рецидивирующий. Как особая форма хронического сепсиса выделяется
sepsis lenta.
По характеру входных ворот возбудителя заболевания различают сепсис раневой и возникший на почве гнойно-воспалительных заболеваний различных органов; своеобразным видом сепсиса является ожоговый сепсис.
В зависимости от локализации первичного очага инфекции различают сепсис ротовой, отогенный, риногенный, тонзиллогенный, уросепсис, акушерско-гинекологический, пупочный, эндокардиальный, ангиогенный, кожный, кишечный, хирургический (раневой) и др.
Этиология
Возбудителями сепсиса могут быть любые патогенные микроорганизмы, главным образом из группы гноеродных и анаэробных бактерий. Среди них стафилококки, стрептококки, пневмококки, менингококки, синегнойная палочка, анаэробы, протей, сальмонелла, иногда - грибки (актиномицеты, аспергиллы, кандиды) и др. Чаще микробы попадают из окружающей среды, но могут быть перенесены и из тканей и органов самого больного - эндо- или аутоинфекция. Иногда возбудителем сепсиса является симбиоз бактерий.
Слайд 19
Клиника
СИМПТОМАТИКА сепсиса полиморфна. При стрептококковом, анаэробном и гнилостном

сепсисах клиника может развиваться молниеносно, в течение нескольких часов,
давая картину инфекционно-токсического шока, чаще заканчиваясь летально через 1-3 суток от начала заболевания.
ХРОНИЧЕСКИЙ сепсис характеризуется вялым течением с малозаметными проявлениями клинических симптомов, свойственных острому сепсису, и может продолжаться более 3-х месяцев.
Рецидивирующий сепсис выделяется сменой периодов обострения с образованием метастазов периодами ремиссий и продолжается многие месяцы, а иногда и годы.
Осложнения
Осложнения сепсиса нередко существенно изменяют его клиническую картину и определяют исход заболевания. Такие ОСЛОЖНЕНИЯ, как острая печеночно-почечная недостаточность, сердечно-сосудистая недостаточность, кровотечения, тромбоэмболии, пролежни, эндокардит являются следствием интоксикации.
Наиболее тяжелым и специфическим осложнением сепсиса является септический шок, который может возникнуть при любом виде сепсиса. Нарушается ориентация, сознание, одышка, появляются акроцианоз, гипертермия, учащение пульса до 120-160 уд/мин, падает артериальное давление. Может наступить летальный исход.
Слайд 20
Септический шок
Септический шок — это угрожающее жизни осложнение
тяжелых инфекционных заболеваний, характеризующееся снижением перфузии тканей, что нарушает
доставку кислорода и других веществ к тканям и приводит к развитию синдрома полиорганной недостаточности. Чаще всего септический шок встречается у детей, лиц с иммунодефицитом, пожилых людей. Вероятность смертельного исхода составляет 25-50 %.
Клинические проявления
Тахикардия (частота сердечных сокращений более 100—120 в минуту), систолическое артериальное давление менее 90 мм Hg или снижение на 40 мм Hg и более по сравнению со средним артериальным давлением в отсутствие других причин для гипотензии;
Расстройства микроциркуляции (холодные, бледные, иногда слегка или выражено желтушные кожные покровы);
Тахипноэ и гипоксемия (частота дыхательных движений более 20 в минуту или РаСО2 менее 32 мм Hg, акроцианоз);
Олигоанурия, мочеотделение менее 30 мл в час (или необходимость применения диуретиков для поддержания достаточного диуреза);
Рвота, диарея;
Лейкоцитоз более 12•109/л, менее 4•109/л или незрелые формы более 10%);
Уровень лактата более 2 ммоль/л.
Некоторые клиницисты выделяют триаду симптомов, которая служит продромой септического шока: нарушения сознания (изменение поведения и дезориентация); гипервентиляция, определяемая на глаз; наличие очага ИНФЕКЦИИ.
Слайд 21
Лечение
Как только СИМПТОМЫ септического шока становятся очевидными, больного

помещают в отделение интенсивной терапии. Для повышения артериального давления,
которое тщательно контролируют, внутривенно вводят большое количество жидкости. Чтобы сузить кровеносные сосуды и, таким образом, повысить артериальное давление и кровоснабжение мозга и сердца, вводят допамин или норэпинефрин. Если развивается дыхательная недостаточность, больного переводят на искусственную вентиляцию легких (ИВЛ).
Как только взята кровь для лабораторного посева, вводят высокие дозы антибиотиков внутривенно. Пока в лаборатории не определят бактерии, назначают, как правило, два антибиотика, чтобы увеличить вероятность уничтожения микроорганизмов.
Все абсцессы дренируют, а любые катетеры, которые могли быть источником ИНФЕКЦИИ, удаляют. Для иссечения омертвевшей ткани, например гангренозной ткани кишечника, делают хирургическую операцию. Несмотря на все усилия врачей, больше 25% больных септическим шоком умирают.
Слайд 22
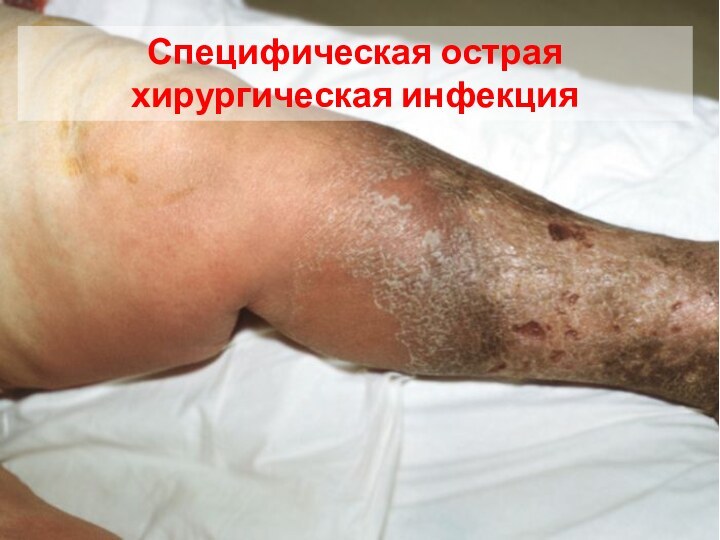
Специфическая острая хирургическая инфекция
Слайд 23
Ро́жистое воспаление — распространенная инфекционная болезнь. Острое, нередко

рецидивирующее инфекционное заболевание, вызывается стрептококками
Внешние признаки
Инкубационный период от 3
до 5 дней. Начало болезни острое, внезапное. В первые сутки более выражены симптомы общей интоксикации (сильная головная боль, озноб, общая слабость, возможна тошнота, рвота, повышение температуры до 39-40 °C).
Эритематозная форма. Через 6-12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, на коже — покраснение (эритема) и отек в месте воспаления. Пораженный рожей участок четко отделяется от здорового возвышенным резко болезненным валиком. Кожа в области очага горячая на ощупь, напряжена. Если есть мелкоточечные кровоизлияния, то говорят об эритематозно-геморрагической форме рожи.
При буллезной роже на фоне эритемы в различные сроки после её появления образуются буллезные элементы — пузыри, содержащие светлую и прозрачную жидкость. Позднее они спадают, образуя плотные бурые корки, отторгающиеся через 2-3 недели. На месте пузырей могут образоваться эрозии и трофические язвы. Все формы рожи сопровождаются поражением лимфатической системы — лимфаденитом, лимфангитом.
Первичная рожа чаще локализуется на лице, рецидивирующая — на нижних конечностях. Различают ранние рецидивы (до 6 месяцев) и поздние (свыше 6 месяцев). Развитию их способствуют сопутствующие заболевания. Наибольшее значение имеют хронические воспалительные очаги, заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикозное расширение вен); заболевания с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит), заболевания кожи (микозы, периферические язвы). Рецидивы возникают и в результате действия неблагоприятных профессиональных факторов.
Длительность заболевания, местные проявления эритематозной рожи проходят к 5-8-му дню болезни, при других формах могут держаться более 10-14 дней. Остаточные проявления рожи — пигментация, шелушение, пастозность кожи, наличие сухих плотных корок на месте буллезных элементов. Возможно развитие лимфостаза, приводящее к слоновости конечностей.
Слайд 24
Лечение
Медикаментозное лечение
Гемолитические стрептококки в настоящее время сохраняют высокую

чувствительность к пенициллиновым антибиотикам, сульфаниламидам и нитрофуранам.
Наиболее эффективны антибиотики
(внутрь, инъекции) — эритромицин, олеандомицин, пенициллины, клиндамицин в обычных дозировках в течение 5-7 дней.
После начала лечения быстро наступает улучшение, падает температура тела. Пограничный валик в зоне поражения бледнеет и исчезает через 1-3 дня.
Бисептол (сульфатон) назначают на 7-10 дней.
Местно, при поверхностных стрептококковых процессах, раневой или ожоговой инфекции назначают энтеросептол в виде присыпок, мази из измельченных таблеток, мазь эритромициновая.
Одновременно назначают антигистаминные препараты, нестероидные противовоспалительные препараты, однако они могут несколько снижать эффективность лечения.
Химиотерапию тяжелых форм заболевания дополняют витаминами и биостимуляторами (метилурацил, пентоксил, левамизол), плацентарный гамма-глобулин, переливание крови и плазмы.
Физиотерапия
При эритематозной роже назначают физиотерапевтические процедуры, в частности, ультрафиолетовое облучение (УФО), действующее на бактерии бактериостатически.
Хирургическое лечение
При лечении больных с буллезными формами рожи антисептические средства используют и местно, например раствор фурацилина 1:5000. Повязки же с бальзамом А. В. Вишневского, ихтиоловой мазью, столь популярные в народе, в данном случае при роже противопоказаны, так как усиливают экссудацию и замедляют процессы заживления. Иммунотерапия при роже не разработана. При рецидивирующей роже в целях повышения неспецифической резистентности рекомендуется ретаболил в/м 2 раза по 50 мг через 2-3 недели, продигиозан. Из пероральных препаратов — метилурацил 2-3 г/сутки, пентоксил 0,8-0,9 г/сутки, витамины, общеукрепляющие средства.
В терапии рецидивирующей рожи рекомендуется физиолечение (местно УВЧ, кварц, лазер). При остром процессе хороший эффект получен при сочетании антибактериальной терапии с криотерапией (кратковременное замораживание поверхностных слоев кожи струей хлорэтила до побеления).
Профилактика
Необходимо следить за чистотой кожных покровов. Первичная обработка ран, трещин, лечение гнойничковых заболеваний, строгое соблюдение асептики при медицинских манипуляциях служат средствами предупреждения рожи.
Слайд 25
Столбняк
Столбня́к —острое инфекционное заболевание с контактным механизмом передачи
возбудителя, характеризующееся поражением нервной системы и проявляющееся тоническим напряжением
скелетной мускулатуры и генерализованными судорогами.
Возбудитель столбняка — грамположительная палочка, являющаяся спорообразующим облигатным анаэробом, то есть живущая в бескислородной среде. Это подвижная крупная тонкая палочка с закругленными концами длиной 4—8 мкм и шириной 0,3—0,8 мкм, имеющая до 20 длинных жгутиков.
Пути заражения
Возбудитель приобретает патогенные свойства только при попадании на поврежденные ткани живого организма, лишённые доступа кислорода. Особенно опасны колотые или имеющие глубокие карманы раны, где создаются условия анаэробиоза.
Заболевание может развиться при глубоких ранениях и повреждениях кожи и слизистых оболочек, ожогах и обморожениях, при родах, у новорожденных через пуповину, обрезанную нестерильным инструментом, а также при некоторых воспалительных заболеваниях, при которых создаётся контакт очага воспаления с окружающей средой (гангрена, абсцессы, язвы, пролежни и т. д.).
Частой причиной заражения бывают микротравмы нижних конечностей — ранения, уколы острыми предметами, колючками, даже занозы. Так, отец известного русского поэта В. В. Маяковского заразился столбняком через царапину, оставленную иголкой.
Также заболевание может быть вызвано укусами ядовитых животных, пауков и пр. (из пауков опасен род Poecilotheria)
Слайд 26
Клиническая картина
Общий (генерализованный) столбняк
Тризм и risus sardonicus у
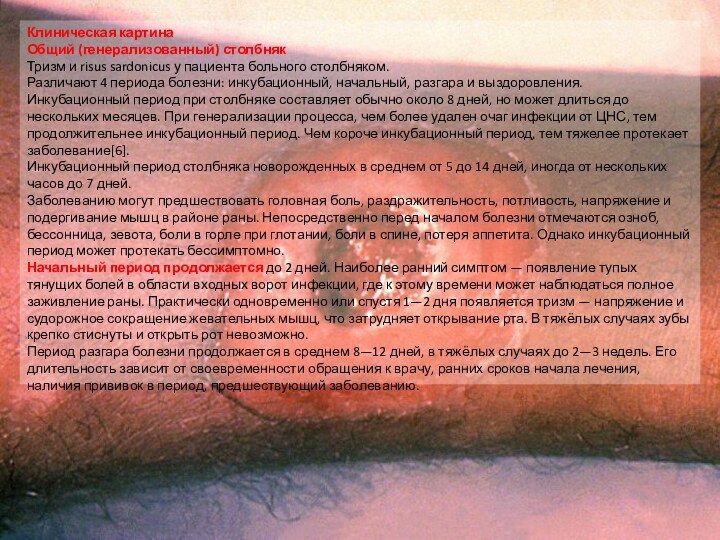
пациента больного столбняком.
Различают 4 периода болезни: инкубационный, начальный, разгара
и выздоровления.
Инкубационный период при столбняке составляет обычно около 8 дней, но может длиться до нескольких месяцев. При генерализации процесса, чем более удален очаг инфекции от ЦНС, тем продолжительнее инкубационный период. Чем короче инкубационный период, тем тяжелее протекает заболевание[6].
Инкубационный период столбняка новорожденных в среднем от 5 до 14 дней, иногда от нескольких часов до 7 дней.
Заболеванию могут предшествовать головная боль, раздражительность, потливость, напряжение и подергивание мышц в районе раны. Непосредственно перед началом болезни отмечаются озноб, бессонница, зевота, боли в горле при глотании, боли в спине, потеря аппетита. Однако инкубационный период может протекать бессимптомно.
Начальный период продолжается до 2 дней. Наиболее ранний симптом — появление тупых тянущих болей в области входных ворот инфекции, где к этому времени может наблюдаться полное заживление раны. Практически одновременно или спустя 1—2 дня появляется тризм — напряжение и судорожное сокращение жевательных мышц, что затрудняет открывание рта. В тяжёлых случаях зубы крепко стиснуты и открыть рот невозможно.
Период разгара болезни продолжается в среднем 8—12 дней, в тяжёлых случаях до 2—3 недель. Его длительность зависит от своевременности обращения к врачу, ранних сроков начала лечения, наличия прививок в период, предшествующий заболеванию.
Слайд 27
Лечение
Больной подлежит немедленной госпитализации в специализированный стационар.
Лечение включает
в себя:
Борьбу с возбудителем в первичном очаге инфекции (вскрытие,
санация и аэрация раны).
Нейтрализацию столбнячного токсина путем введения противостолбнячной сыворотки.
Противосудорожное лечение (тотальная миорелаксация).
Поддержание жизненно важных функций организма (искусственная вентиляция легких, контроль сердечной деятельности).
Профилактику и лечение осложнений (борьба с сопутствующими инфекциями, тромбозом, профилактика механических повреждений при судорогах).
Полноценное питание и уход.
Больной помещается в отдельную затемнённую палату, где исключается возможность воздействия внешних раздражителей (шум, свет и т. д.). Устанавливается круглосуточное медицинское наблюдение (пост). Больному нельзя покидать постель.
Питание больных в период разгара болезни очень затруднено, так как сильное напряжение мышц препятствует введению пищи через зонд и внутривенно. Рекомендуется питание жидкими продуктами (молоко, бульон и т. д.) Больные охотно и с удовольствием пьют воду.
Период лечения в стационаре составляет от 1 до 3 месяцев.
Слайд 28
Анаэробная гнилостная хирургическая инфекция
Анаэробная ИНФЕКЦИЯ — это тяжелая

токсическая раневая инфекция, вызванная анаэробными микроорганизмами, с преимущественным поражением
соединительной и мышечной ткани.
Анаэробную инфекцию часто называют анаэробной гангреной, газовой гангреной, газовой инфекцией.
Возбудителями являются клостридии — Cl. perfringens, Cl. oedo-matiens, Cl. septicum, Cl. hystolyticus. Эти бактерии являются анаэробными спороносными палочками. Патогенные анаэробы распространены в природе, сапрофитируют в кишечнике млекопитающих, с фекалиями попадают в почву. Вместе с землей они могут попасть в рану. Возбудители устойчивы к термическим и химическим факторам. Анаэробные бактерии выделяют сильные токсины, вызывающие некроз соединительной ткани и мышц. Также они вызывают гемолиз, тромбоз сосудов, поражение миокарда, печени, почек. Для развития анаэробной ИНФЕКЦИИ имеет большое значение отсутствие свободного доступа кислорода с нарушением кровообращения в травмированных тканях.
Причинами, способствующими развитию анаэробной инфекции в ране, являются: обширные повреждения мышц и костей; глубокий закрытый раневой канал; наличие раневой полости, плохо сообщающейся с внешней средой; нарушение кровообращения ткани из-за повреждения сосудов.
Слайд 29
Клиническая картина. Состояние пациента тяжелое, прогрессирует интоксикация, проявляющаяся

слабостью, тошнотой, рвотой, плохим сном, заторможенностью, бредом, кожные покровы
бледные с желтушным оттенком, черты лица заостряются. Пульс значительно учащен и не соответствует температуре, АД снижено, температура тела колеблется от субфебрильной до высокой. При исследовании крови определяются анемия, высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево. Диурез снижен, в моче определяются лейкоциты, цилиндры и белок.
В области раны пациент отмечает появление сильных распирающих болей. Кожа вокруг нее цианотичная, холодная на ощупь, с расширенными синюшными венами. Конечность отечна, при пальпации определяется крепитация мягких тканей (из-за наличия в них воздуха). При перевязках или вскрытиях раны из нее выделяется скудное отделяемое с неприятным запахом и пузырьками воздуха. При рентгенологическом исследовании видны участки скопления газа, расслаивающиеся мышцы.
Для уточнения диагноза необходимо провести бактериологическое исследование.
Лечение. Пациента экстренно госпитализируют в гнойно-септическое отделение хирургического стационара в отдельный бокс.
После постановки диагноза проводится оперативное вмешательство — широкое и глубокое вскрытие раны, иссечение некротизированной ткани и дренирование. На рану накладывают повязку с перекисью водорода. При ухудшении общего состояния и нарастании местных симптомов прибегают к радикальной операции — ампутации конечности.
Общее лечение включает в себя применение смесей антигангренозных сывороток, инфузионную терапию, переливание крови, плазмы и кровезаменителей, антибактериальную терапию, высококалорийное ПИТАНИЕ, симптоматическое лечение. Высокоэффективна гипероксибаротерапия (барокамера для насыщения организма кислородом).
Обязательным компонентом лечения является антибактериальная терапия. Одновременного назначения нескольких антибактериальных препаратов. Назначаются они чаще всего в экстренном порядке, в максимальных дозах и в/в.
Слайд 30
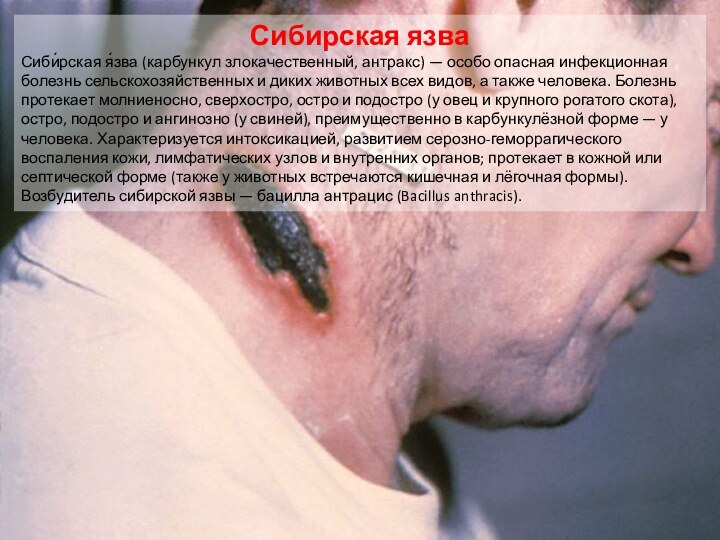
Сибирская язва
Сиби́рская я́зва (карбункул злокачественный, антракс) — особо
опасная инфекционная болезнь сельскохозяйственных и диких животных всех видов,
а также человека. Болезнь протекает молниеносно, сверхостро, остро и подостро (у овец и крупного рогатого скота), остро, подостро и ангинозно (у свиней), преимущественно в карбункулёзной форме — у человека. Характеризуется интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфатических узлов и внутренних органов; протекает в кожной или септической форме (также у животных встречаются кишечная и лёгочная формы). Возбудитель сибирской язвы — бацилла антрацис (Bacillus anthracis).
Слайд 31
Клиническая картина
Продолжительность инкубационного периода колеблется от нескольких часов
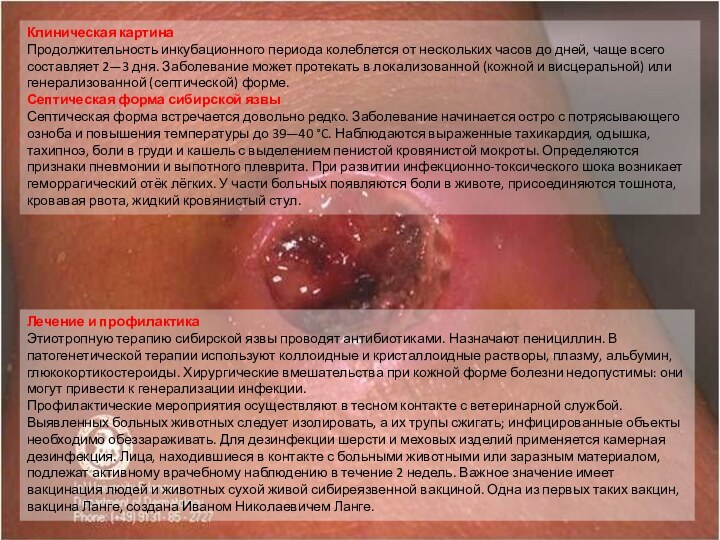
до дней, чаще всего составляет 2—3 дня. Заболевание может
протекать в локализованной (кожной и висцеральной) или генерализованной (септической) форме.
Септическая форма сибирской язвы
Септическая форма встречается довольно редко. Заболевание начинается остро с потрясывающего озноба и повышения температуры до 39—40 °C. Наблюдаются выраженные тахикардия, одышка, тахипноэ, боли в груди и кашель с выделением пенистой кровянистой мокроты. Определяются признаки пневмонии и выпотного плеврита. При развитии инфекционно-токсического шока возникает геморрагический отёк лёгких. У части больных появляются боли в животе, присоединяются тошнота, кровавая рвота, жидкий кровянистый стул.
Лечение и профилактика
Этиотропную терапию сибирской язвы проводят антибиотиками. Назначают пенициллин. В патогенетической терапии используют коллоидные и кристаллоидные растворы, плазму, альбумин, глюкокортикостероиды. Хирургические вмешательства при кожной форме болезни недопустимы: они могут привести к генерализации инфекции.
Профилактические мероприятия осуществляют в тесном контакте с ветеринарной службой. Выявленных больных животных следует изолировать, а их трупы сжигать; инфицированные объекты необходимо обеззараживать. Для дезинфекции шерсти и меховых изделий применяется камерная дезинфекция. Лица, находившиеся в контакте с больными животными или заразным материалом, подлежат активному врачебному наблюдению в течение 2 недель. Важное значение имеет вакцинация людей и животных сухой живой сибиреязвенной вакциной. Одна из первых таких вакцин, вакцина Ланге, создана Иваном Николаевичем Ланге.
Слайд 32
Ле́пра — хронический гранулематоз (хроническое инфекционное заболевание), вызываемый

микобактериями Mycobacterium leprae и Mycobacterium lepromatosis, протекающий с преимущественным
поражением кожи, периферической нервной системы, иногда передней камеры глаза, верхних дыхательных путей выше гортани, яичек, а также кистей и стоп.
Симптомы
Инкубационный период, по данным различных авторов, в среднем длится от 4 до 6 лет. Однако достаточно достоверно установлена возможность инкубации как в течение 2-3 мес, так и от 10-20 до 50 лет. Следовательно, для лепры характерны длительность и значительные колебания сроков инкубационного периода.
Лепру считают малоконтагиозным заболеванием, она менее заразна, чем туберкулез. Дети намного чувствительнее, чем взрослые, и в условиях длительного контакта у них быстрее и значительно чаще наступает заражение лепрой.
Продромальные явления характеризуются жалобами больных на недомогание, сильные невралгические боли, болезненность в суставах, нарастающую слабость, желудочно-кишечные расстройства. Иногда отмечают парестезии, гиперестезии, лихорадку. Уже в этот период на слизистой оболочке перегородки носа можно обнаружить палочки Ганзена. В дальнейшем развиваются клинические СИМПТОМЫ болезни, в зависимости от морфологических проявлений которой различают три типа заболевания.
Лечение
Лечение проказы требует участия многих специалистов. Помимо антимикробной терапии, могут понадобиться консультации и лечение ортопеда, офтальмолога, невропатолога, физиотерапевта. Противолепрозная терапия осуществляется с помощью следующих средств: дапсона, рифампицина, клофазимина; в последнее время обнаружена противолепрозная активность миноциклина, офлоксацина, талидомида и кларитромицина.