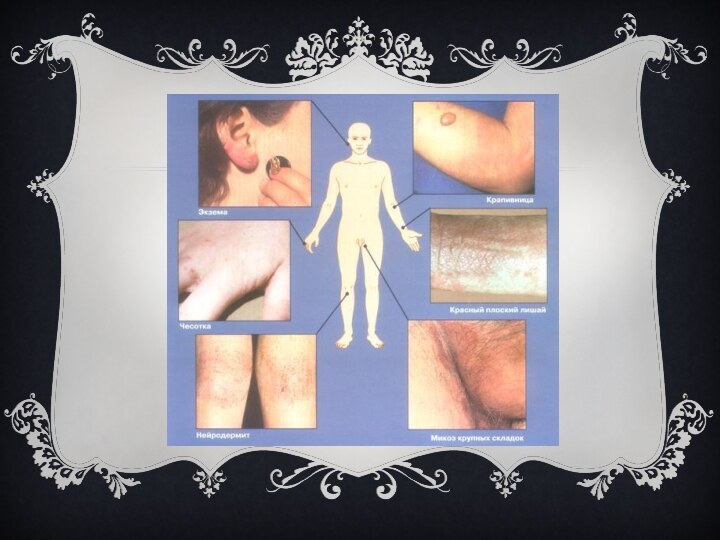
Слайд 3
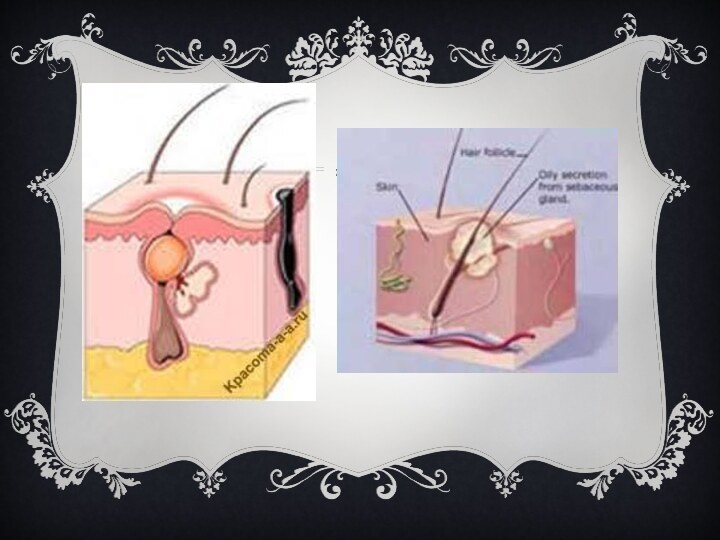
Фурункул
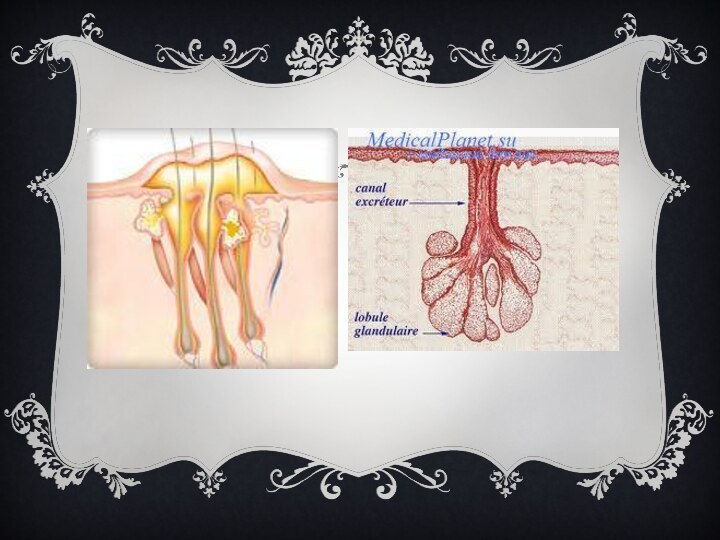
(лат. furunculus), чирей — острое гнойно-некротическое воспаление волосяного
мешочка и окружающей соединительной ткани, вызываемое гноеродными бактериями, главным
образом золотистым стафилококком.
Возникновению фурункула способствуют загрязнение и микротравмы кожи (часто встречающаяся причина у мужчин — неосторожное бритьё лица), повышенное пото- и салоотделение, нездоровая пища, нарушения обмена веществ, снижение активности иммунитета и т. п.
Слайд 4
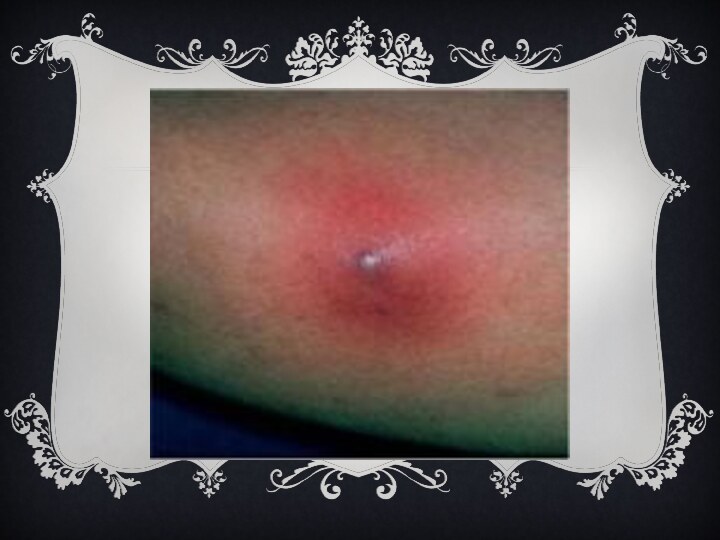
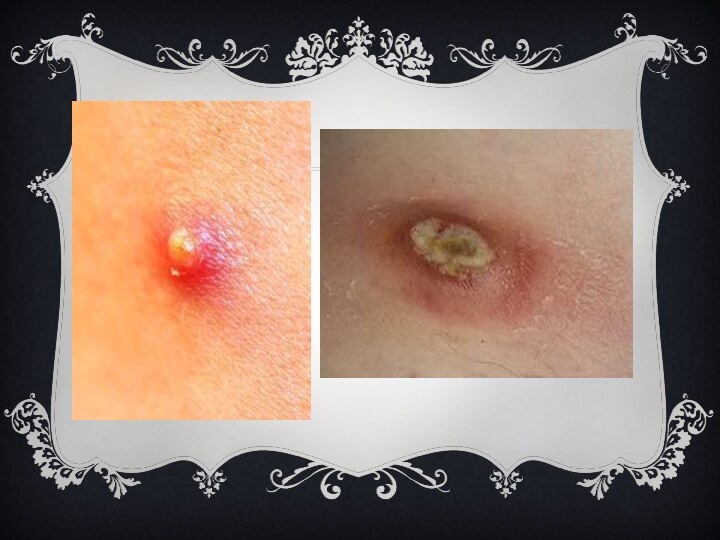
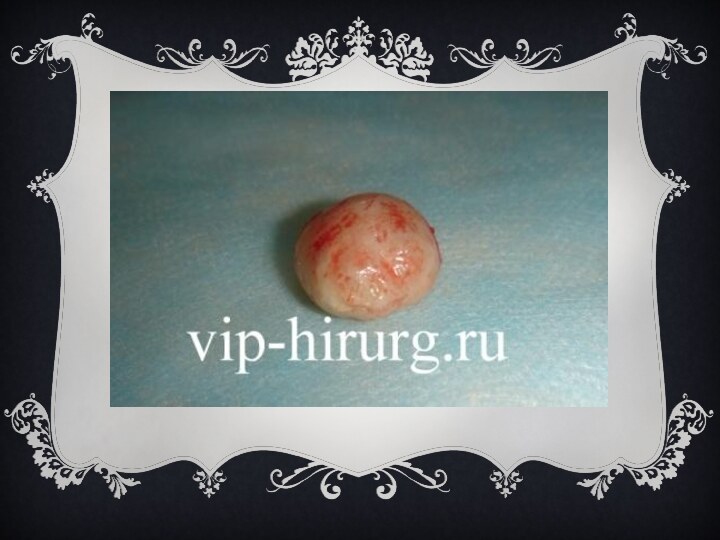
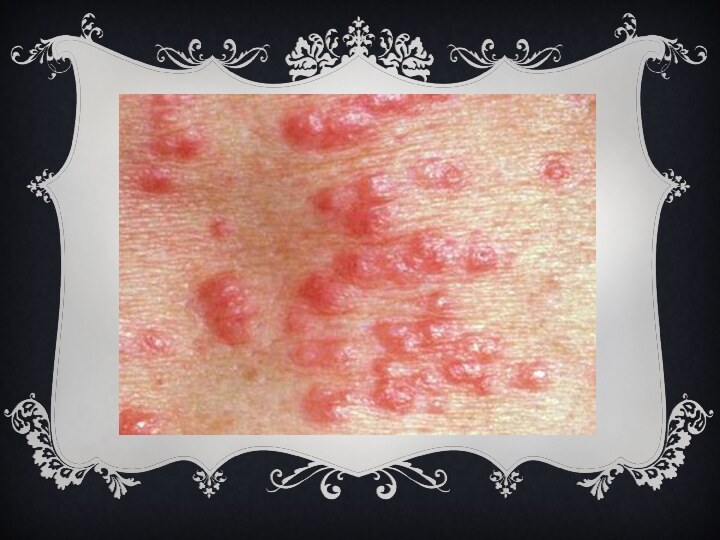
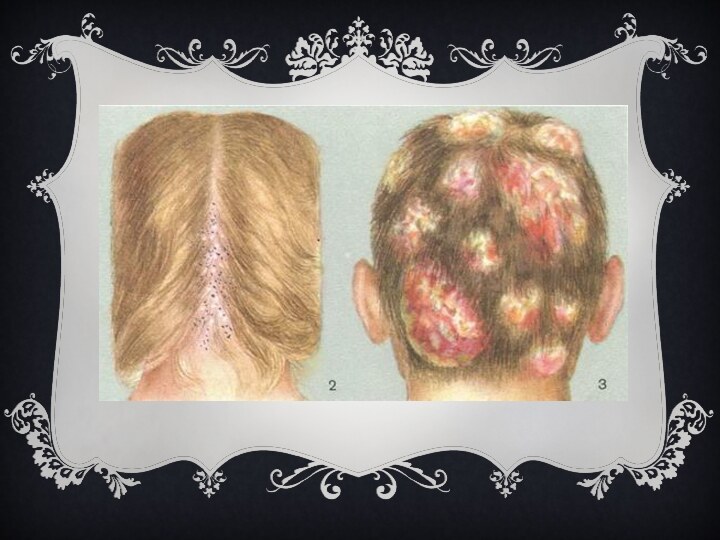
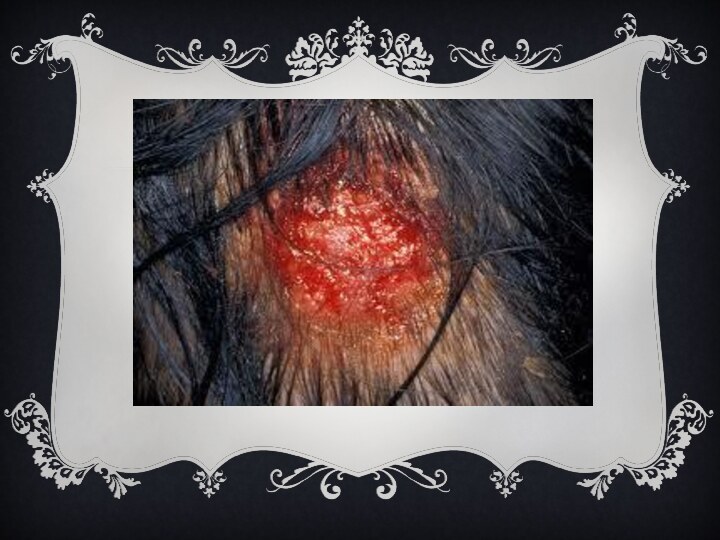
Для фурункула характерно появление на коже болезненной фолликулярной
пустулы на фоне красной эритемы с некрозом в центре
(т. н. стержень фурункула). После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом. При локализации фурункула на лице возможны тяжёлые осложнения (гнойный менингит, сепсис).
Слайд 5
Лечат сформировавшийся фурункул с помощью противовоспалительных средств и
методов — чистого ихтиола, сухого тепла, УВЧ. На вскрывшийся
фурункул накладывают влажно-высыхающие повязки с гипертоническим раствором (для лучшего удаления гноя), а после отхождения гноя и некротических тканей, на оставшуюся язвочку накладывают повязку с антибактериальными мазями. При локализации высыпаний на лице (в области верхней губы, носа и щек) и осложнениях фурункула необходимо назначение антибиотиков, активных против стафилококков (метициллин, оксациллин, эритромицин и др.)
Слайд 6
Осложнения
Флебит угловой, лицевой и глазничных вен, тромбоз пещеристого,
продольного синусов твердой мозговой оболочки, сепсис, менингит, абсцессы, флегмона
верхней губы, бокового ската носа.
Профилактика
Личная гигиена, предупреждение микротравм кожи, своевременная обработка травмированных участков кожи.
Слайд 11
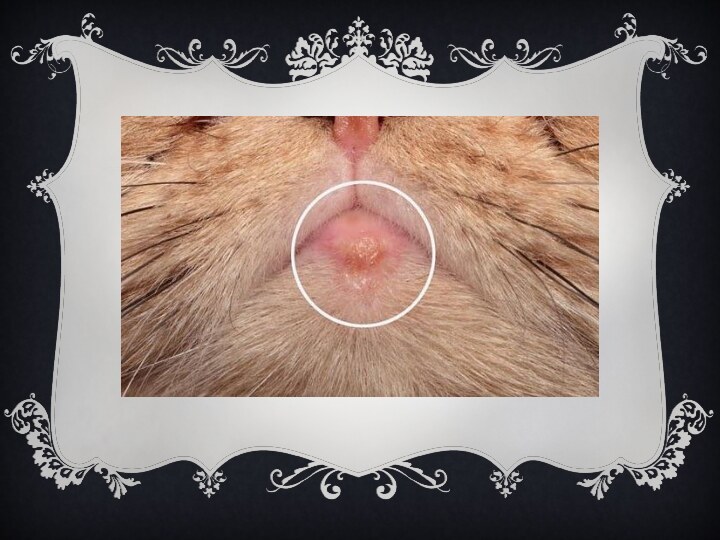
Карбункул
(лат. carbunculus, буквально «уголёк»; старинное рус. название —
огневик, углевик) — острое гнойно-некротическое воспаление кожи и подкожной
клетчатки вокруг группы волосяных мешочков и сальных желёз, имеющее тенденцию к быстрому распространению.
Карбункулы располагаются обычно на задней части шеи, на лице, пояснице, спине, ягодицах. Развитие карбункула (как и фурункула) начинается чаще всего с воспаления волосяного фолликула, образования пустулы (гнойничка), окаймленой розовым венчиком.
Слайд 12
Причины
Возникают обычно при загрязнении кожи в местах трения
её одеждой, при попадании гноеродных микробов (стафило- и стрептококков).
Возникновению и развитию карбункулов способствуют истощение, сахарный диабет, нарушения деятельности желудочно-кишечного тракта, печени и почек, авитаминоз.
Слайд 13
Симптомы
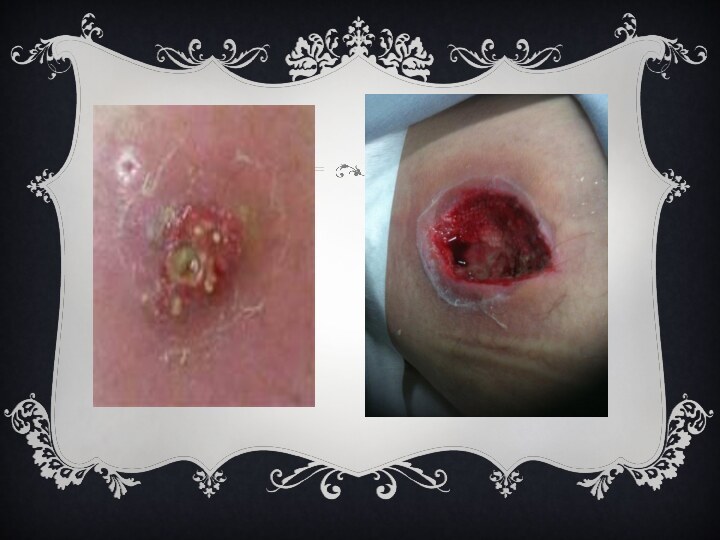
Кожа в месте поражения воспалённая, багрово-синяя; процесс протекает
с нагноением. При отторжении омертвевших участков в коже образуется
множество воронкообразных отверстий, затем — рана с грязно-серым дном и подрытыми краями. Карбункул сопровождается общей интоксикацией, высокой температурой, в тяжёлых случаях — рвотой, потерей сознания.
Слайд 14
Лечение
Как любой гнойник, карбункул подлежит немедленному хирургическому вскрытию
и дренированию гнойной полости. Далее проводится консервативная терапия с
применением антибиотиков, дважды в сутки перевязки с санацией полости гнойника, до заживления раны вторичным натяжением. Лечение лучше проводить в стационарном отделении гнойной хирургии.
Профилактика
Гигиеническое содержание кожи и белья, поддержание иммунитета.
Слайд 18
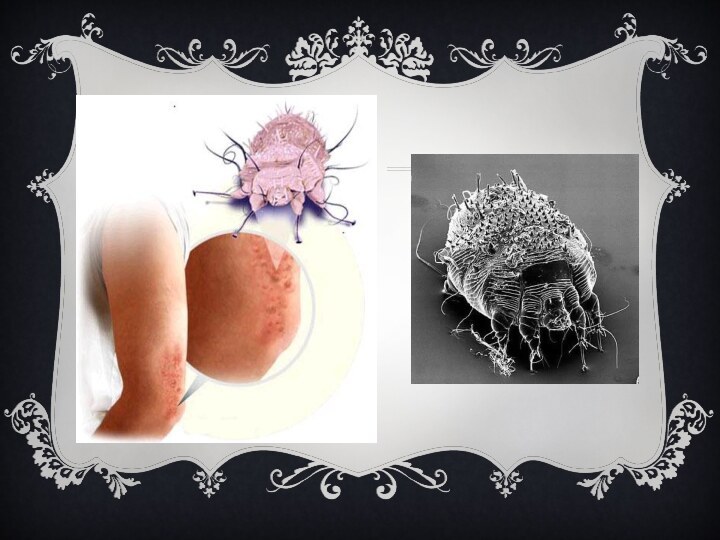
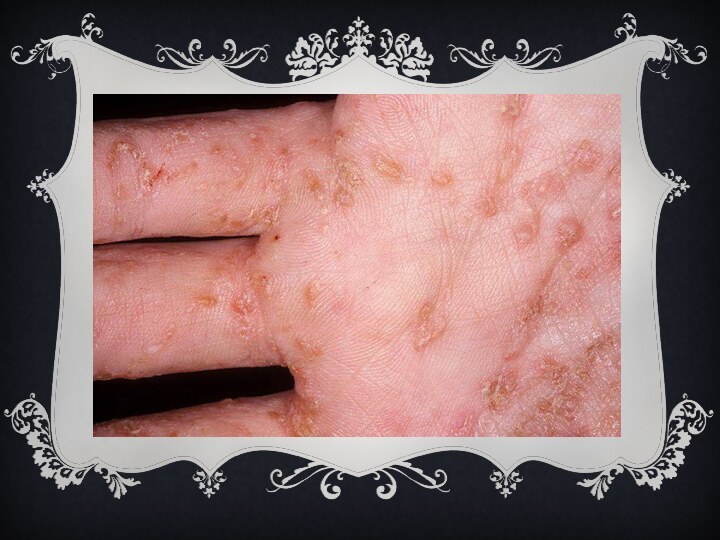
чесотка
(лат. scabies) — заразное кожное заболевание, вызываемое микроскопическим
паразитом — чесоточным клещом или чесоточным зуднем . Название
возбудителя происходит от др.-греч. σάρξ (мясо, мякоть), κόπτειν (грызть, терзать, резать) и лат. scabere (расчесывать). Характерными признаками заболевания являются зуд и сыпь, часто с присоединением вторичных гнойничковых элементов вследствие инфицирования при расчесывании. Само слово «чесотка» является однокоренным с глаголом «чесаться».
Слайд 19
Пути передачи
Заражение чесоткой почти всегда происходит при продолжительном
прямом контакте кожа-кожа. Преобладает половой путь передачи. Дети нередко
заражаются, когда спят в одной постели с больными родителями.В коллективах реализуются и другие прямые кожные контакты (контактный спорт, возня детей, частые и крепкие рукопожатия и т. п.). Хотя ряд руководств продолжает воспроизводить устаревшие сведения о передаче чесотки через бытовые предметы (предметы обихода, постельные принадлежности и т. п.), специалисты сходятся на мнении, что такой путь заражения крайне маловероятен.
Слайд 20
Лечение
Лечение больных чесоткой направлено на уничтожение возбудителя с
помощью акарицидных препаратов (скабицидов).
Общие правила лечения:
Лечение надо проводить исключительно
под руководством врача.
Лечение всех больных, проживающих вместе, должно проводиться одновременно.
Необходимо четко придерживаться схемы обработок, расписанной в инструкции к препарату или как назначит врач.
Препарат наносится на все тело, кроме лица и волосистой части головы, а у детей до 3 лет обрабатывать надо и эти участки.
Важно коротко подстричь ногти и густо наносить препарат под ними (при расчесывании под ногтями скапливаются яйца зудней).
Слайд 21
Втирание любого препарата осуществляется руками, что обусловлено высокой
численностью чесоточных ходов на кистях. Если промежность и пах
густо покрыты волосами, препарат лучше втирать щеткой.
Лечение необходимо проводить в вечернее время, что связано с ночной активностью возбудителя.
Мытье больного рекомендуется проводить перед началом и по окончании курса лечения, при необходимости больной может смывать препарат каждое утро, при этом экспозиция его на коже должна быть не менее 12 часов, включая весь ночной период.
Смена нательного и постельного белья проводится по окончании курса терапии.
Детям, школьникам, солдатам желателен 10-дневный карантин.
Через 2 недели рекомендован повторный осмотр врача, для решения вопроса о повторном курсе лечения.
Слайд 22
Мытье больного рекомендуется проводить перед началом и по
окончании курса лечения, при необходимости больной может смывать препарат
каждое утро, при этом экспозиция его на коже должна быть не менее 12 часов, включая весь ночной период.
Смена нательного и постельного белья проводится по окончании курса терапии.
Детям, школьникам, солдатам и т. п. желателен 10-дневный карантин.
Через 2 недели рекомендован повторный осмотр врача, для решения вопроса о повторном курсе лечения.
Слайд 26
трихофития
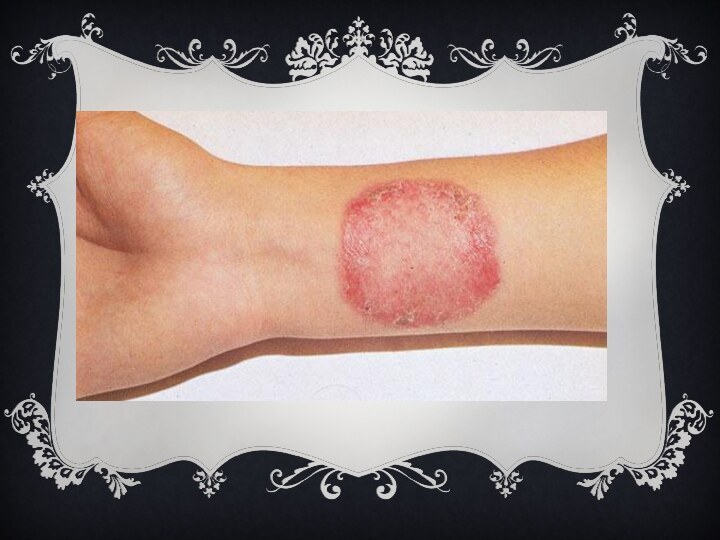
Дерматофития, трихофития (также дерматомикоз, дерматофитоз, стригущий лишай) —
кожные инфекционные заболевания, вызываемые грибами Trichophyton и Microsporum. Как
правило, носителями возбудителей этой болезни являются дети младшего и среднего возраста, а также животные, при этом болезнь, вызванная заражением от животных, проходит в более тяжелой форме. Заражение происходит при непосредственном контакте с больным, при пользовании общими головными уборами, одеждой и другими предметами. Болезнь проявляется в виде сначала единичного, а впоследствии и множественных очагов, представляющих собой красные или розовые пятна, на коже наблюдается шелушение. Такие очаги могут появляться на волосистой части головы, туловище, ногтях.
Слайд 27
Лечение
Для лечения дерматофитозов применяются противогрибковые препараты : Миконазол,
Клотримазол, Кетоконазол, Микосептин.
Слайд 28
Профилактика
Грибок любит влажные теплые темные места. Соответственно:
Следует ходить
в сухой обуви и носках (менять обувь и носки
минимум 1 раз в день).
Не носить синтетическую обувь/носки/нижнее белье.
По некоторым рекомендациям, стоит носить более проветриваемое нижнее белье, или отказаться от ношения нижнего белья совсем. Не рекомендуется спать в пижаме или нижнем белье.
Соблюдать правила личной гигиены, мыться не реже 1 раза в два дня, желательно с фунгицидным мылом.
Использовать резиновые тапки в банях, бассейнах, раздевалках, пляжах.
Исключение контактов с больными людьми и животными.