Слайд 2
Медленные вирусные инфекции — группа вирусных заболеваний человека и
животных, характеризующихся продолжительным инкубационным периодом, своеобразием поражений органов и
тканей, медленным течением со смертельным исходом.
Этиологические агенты Медленные вирусные инфекции условно подразделяют на две группы: 1) собственно медленные вирусы, способные вызывать только Медленные вирусные инфекции, 2) вирусы, вызывающие острую инфекцию и в виде исключения Медленные вирусные инфекции
К первой группе относятся возбудители болезней человека — подострых спонгиоформных энцефалопатий: вирусы куру, болезни Крейтцфельдта—Якоба.
Слайд 3
Учение о медленных вирусных инфекциях основано на многолетних

исследованиях Сигурдссона (В. Sigurdsson), опубликовавшего в 1954 г. данные
о неизвестных ранее массовых заболеваниях овец. Эти заболевания представляли собой самостоятельные нозологические формы, однако имели и ряд общих черт: длительный инкубационный период, продолжающийся несколько месяцев или даже лет; затяжное течение после появления первых клинических признаков; своеобразный характер патогистологических изменений в органах и тканях; обязательный смертельный исход. С тех пор эти признаки служат критерием для отнесения заболевания к группе медленных вирусных инфекций. Спустя три года Гайдушек и Зигас (D.С. Gajdusek, V. Zigas) описали неизвестное заболевание папуасов на о. Новая Гвинея с многолетним инкубационным периодом, медленно прогрессирующей мозжечковой атаксией и дрожанием, дегенеративными изменениями только в ц.н.с., всегда заканчивающееся смертью. Болезнь получила название «куру» и открыла собой список медленных вирусных инфекций человека, пополняющийся до сих пор.
Слайд 4
Болезнь Куру
Болезнь Куру (в переводе с местного языка

слово означает «дрожание») является заболеванием прионной природы, случаи описания
которой относят к группе каннибалов Новой Гвинеи – племени форе.
Прионы – мельчайшие белковые структуры (их выработка кодируется 20й хромосомой), которые содержатся в организме человека и в норме при определенных условиях могут вызывать хронические инфекции нейродегенеративного характера.
Причиной, вызывающей заболевание является поедание головного мозга больных людей. Шаманы племени аборигенов Новой Гвинеи считали причиной сглаз чужих шаманов. Именно изучение данной патологии привело к формированию теории прионных болезней. За открытие инфекционного возбудителя Карлтон Гайдушек в 1976 году получил Нобелевскую премию по медицине.
Клиника
Болезнь распространялась через ритуальный каннибализм, а именно поедание мозга болевшего этой болезнью. С искоренением каннибализма куру практически исчезла. Однако всё ещё появляются отдельные случаи, потому что инкубационный период может продлиться может длиться более 30 лет.
Главными признаками заболевания являются сильная дрожь и порывистые движения головой, иногда сопровождаемые улыбкой, подобной той, которая появляется у больных столбняком (risus sardonicus). Это, однако, не является типичным признаком. Обозначение «смеющаяся смерть» для куру - на совести создателей заголовков газетных статей. Члены племени форе так о болезни никогда не говорят.
В начальной стадии болезнь проявляется головокружением и усталостью. Потом добавляется головная боль, судороги и, в конце концов, типичная дрожь. В течение нескольких месяцев ткани головного мозга деградируют, превращаясь в губчатую массу. Заболевание характеризуется прогрессирующей дегенерацией нервных клеток центральной нервной системы, особенно в той области головного мозга, которая контролирует осуществляемые человеком телодвижения. В результате происходит нарушение контроля мышечных движений и развивается тремор туловища, конечностей и головы. Это заболевание встречается преимущественно у женщин и детей, и считается неизлечимым — через 9-12 месяцев оно заканчивается смертельным исходом.
Слайд 7
Болезнь Кре́йтцфельдта — Я́коба, (или Болезнь Кройцфе́льдта — Я́коба, названа по
именам немецких врачей Hans Gerhard Creutzfeldt, Alfons Maria Jakob; синонимы: псевдосклероз спастический,синдром
кортико-стриоспинальной дегенерации, трансмиссивная спонгиоформная энцефалопатия, коровье бешенство) — прогрессирующее дистрофическое заболеваниекоры большого мозга, базальных ганглиев и спинного мозга. Считается основным проявлением губчатой энцефалопатией (прионная болезнь). Смерть наступает в 85 % случаев, при лёгкой форме, а при тяжёлой излечение невозможно.
Слайд 8
Этиология, патогенез и пути заражения.
Попадая в организм, прион
оседает на поверхности клетки, взаимодействуя с нормальными белками и
изменяя их структуру на патологическую.
Накапливающиеся на поверхности клетки патологические белки блокируют процессы, происходящие на мембране, что приводит к гибели клетки.
Накапливающиеся на поверхности клетки белки запускают апоптоз (запрограммированный процесс смерти клетки).
Клетка, стараясь избавиться от белков на поверхности, начинает производить активные кислородные соединения, однако белок на поверхности не даёт им выйти за пределы клетки. Активные вещества разрушают саму клетку.
Вокруг поражённых клеток начинаются воспалительные процессы с участием высокоактивных ферментов, поражающих соседние здоровые клетки.
Слайд 9
Формы болезни Крейтцфельдта — Якоба.
Спонтанная — классическая (sCJD)
Согласно современным представлениям

(прионной теории), прионы при этой форме заболевания возникают в мозге спонтанно,
без какой-либо видимой внешней причины. Болезнь обычно поражает людей в возрасте старше 50 лет и проявляется с вероятностью 1-2 случая на миллион жителей. Вначале проявляется в форме кратких потерь памяти, изменениями настроения, потерей интереса к происходящему вокруг. Больной постепенно перестаёт осиливать и текущие действия, связанные с каждодневной жизнью. В конечной фазе наступает расстройство зрения, галлюцинации и расстройство речи (особенная медленная речь).
Основные характеристики:
около 40 % больных со спорадической формой имеют подострое течение с прогрессирующими когнитивными нарушениями, в 40 % случаев встречаются мозжечковые нарушения, в 20 % — их комбинация.
клиническая картина включает расстройства поведения, нарушения высших корковых функций, корковые нарушения зрения (вплоть до корковой слепоты), мозжечковую дисфункцию, сочетание пирамидной и экстрапирамидной симптоматики
Эпилептические припадки — Практически у всех больных развиваются фокальные, в том числе миоклонус века, миоклонус губы и/или вторично-генерализованные миоклонические припадки, которые могут провоцироваться фоно- и фотостимуляцией, тактильным раздражением (прикосновением). У большинства больных во время ЭЭГ-исследования выявляются характерные периодические или псевдопериодические пароксизмы острых волн и/или спайков на общем замедленном низкоамплитудном фоне биоэлектрической активности головного мозга.
В терминальной стадии — глобальные выраженные когнитивные нарушения, летальный исход через 8 месяцев от дебюта заболевания.
Слайд 10
Наследственная (fCJD)
Болезнь возникает в семьях, где наследуется повреждение
гена для прионового белка. Дефектный прионовый белок является намного
более подверженным спонтанному превращению в прион. Признаки и ход болезни подобны классической форме.
Ятрогенная (1CJD)
Болезнь обусловлена непреднамеренным внесением прионов в тело пациента при медицинском вмешательстве. Источником прионов ранее были некоторые лекарства, инструменты или мозговые оболочки, которые забирались у мертвых людей и использовались для закрытия раны при операциях на мозге. Сегодня этот источник заражения полностью устранён. Признаки и ход болезни подобны классической форме.
Слайд 11
Ко второй группе относятся вирусы кори, краснухи, лимфоцитарного
хориоменингита, бешенства.
Корь (лат. Morbilli) — острое инфекционное фирусное заболевание с высоким уровнем восприимчивости которое
характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Слайд 13
Источником инфекции являются больные. Максимальная заразительность наблюдается в

течение катарального периода и в первый день сыпи. Инфицированный
человек становится опасным для окружающих на 9-10-й день после контакта, а в некоторых случаях - с 7-го дня. С 3-го дня сыпи выделения вируса во внешнюю среду, а соответственно и контагиозность больного резко снижаются и с четвертого дня от начала высыпаний больной считается незаразным.
Механизм передачи кори - воздушно-капельный. Вирус выделяется в большом количестве во внешнюю среду с капельками слизи при кашле, чиханье и со струей воздуха может переноситься на значительные расстояния - в другие помещения, этажи. Индекс контагиозности при кори составляет 95-96%, т.е. на него заболевают 95-96% восприимчивых людей, которые были в контакте с больным, независимо от их возраста. До применения противокоревой вакцины вспышки болезни наблюдались каждые два - четыре года. Периодические повышения заболеваемости объясняются наличием достаточного количества восприимчивых детей. Практически при занесении вируса в местность, где долго не было эпидемий кори, на него перехворюе все население. В связи с вакцинацией корью болеют преимущественно подростки и молодые лица, которым она не проводилась, а также дети, привитые в возрасте до 12 месяцев.
Заболеваемость регистрируется в течение года, но максимальное ее повышение наблюдается в осенне-зимний и весенний периоды.
После перенесенной кори формируется стойкий пожизненный иммунитет, после митигованого - менее устойчив. Повторные случаи заболевания наблюдаются редко (2-4%). Младенцы до 3-4 месяцев, получивших пассивный иммунитет от матери, не болеют. Через 9 месяцев после рождения материнские антитела в крови ребенка практически не проявляются, однако и в этом возрасте у нее сохраняется некоторая невосприимчивость к кори.
Слайд 14
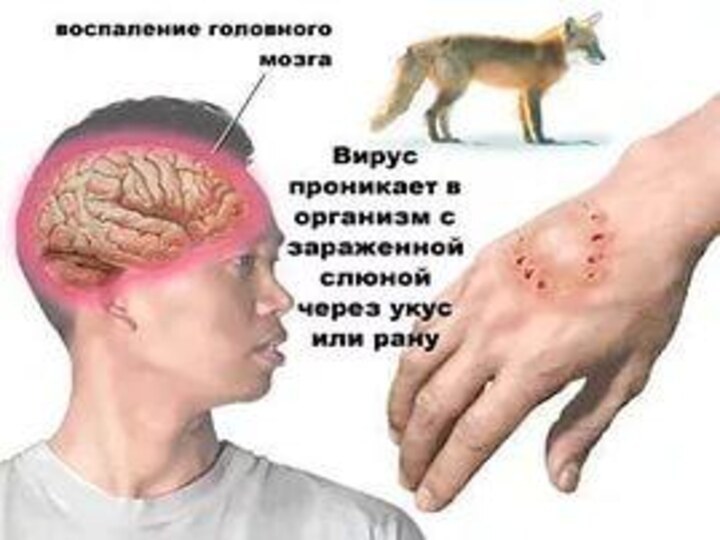
Бешенство (другие названия: рабиес (лат. rabies), устаревшее - гидрофобия,

водобоязнь) - острое инфекционное заболевание, возникающее после укуса зараженного
животного, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Возбудитель бешенства - вирус Neuroiyctes rabid, относится к группе миксовирусов рода Lyssavirus семейства Rhabdovtridae. Имеет форму винтовочной пули, размеры от 90-170 до 110-200 нм, содержит однонитевую РНК.
Вирус устойчив к фенолу, замораживанию, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении - за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%).
Вирус патогенен для большинства теплокровных животных и птиц. Различают уличный (циркулирующий в природе) и фиксированный вирус бешенства, поддерживаемый в лабораториях. Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Размножается в различных тканевых культурах (первично трипсинизированных и перевиваемых, в культурах диплоидных клеток человека или фибробластов эмбриона хомячка), а после адаптации - на куриных и утиных эмбрионах, что используют при получении антирабических вакцин. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза - вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом.
Слайд 15
Источниками инфекции для 60% заболевших бешенством служат собаки, для

24% - лисицы, для 10% - кошки, для 3%
- волки и для 3% - другие животные. Животное становится заразным за 3-10 дней до появления признаков болезни и остается заразным в течение всего периода заболевания. Бешенство встречается почти во всех странах мира, за исключением островных государств (Великобритания, Япония, Кипр, Австралия и др.}, а также ряда государств на севере (Норвегия, Швеция) и юге Европы (Испания, Португалия).
Заражение человека происходит при укусе или ослюнении больным бешенством животным. Вирус бешенства передается со слюной. Особенно опасны укусы в голову и кисти рук.
Заболевания людей в основном связаны с поздним обращением укушенных за медицинской помощью, с нарушением режима во время прививок или незавершенностью их курса. Большинство заболевших после контакта с больным животным не обращались в медицинские учреждения. Среди заболевших четверть случаев составляют дети в возрасте 4-14 лет. Заболевшие, как правило, имели контакт с больными животными в сельской местности в весенне-летние месяцы.
Слайд 16
Патогенез
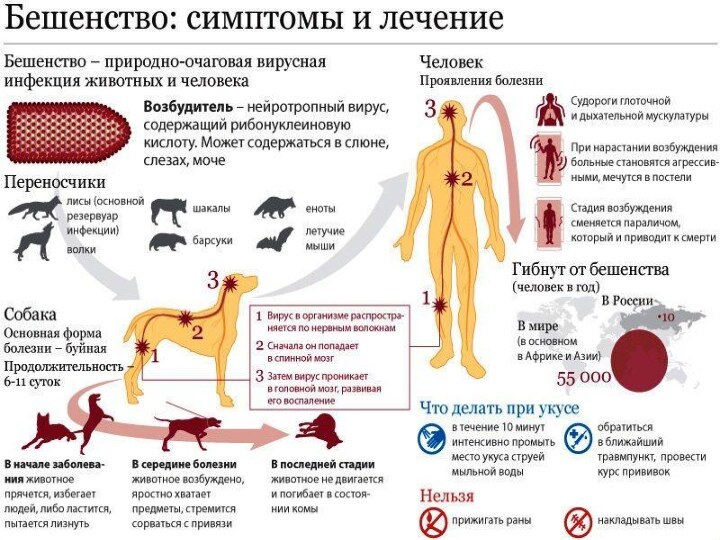
После внедрения через поврежденную кожу вирус бешенства распространяется

по нервным стволам центростремительно, достигает центральной нервной системы, а
затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного.
Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч.
Одна из гипотез объясняет распространение вируса бешенства по аксоплазме периферических нервов к ЦНС влиянием электромагнитного поля организма на отрицательно заряженные вирионы. В опытах на мышах удается достичь лечебного эффекта, подвергая животных воздействию электрического поля, создающегося путем фиксации отрицательного электрода на голове, а положительного - на лапке. При обратном расположении электродов наблюдается стимуляция инфекции.
Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме. Интересно, что последовательность аминокислот гликопротеида вируса бешенства аналогична с нейротоксином змеиного яда, избирательно связывающимся с ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность вируса бешенства, а связыванием его со специфическими нейротрансмиттерными рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных реакций и селективное поражение некоторых групп нейронов.
Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает в ней характерные изменения (отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства.
Слайд 17
Симптомы
В типичном случае болезнь имеет три периода:
Продромальный (период

предвестников)Длится 1—3 дня. Сопровождается повышением температуры до 37,2—37,3 °C, угнетённым
состоянием, плохим сном, бессонницей, беспокойством больного. Ощущается боль в месте укуса, даже если рана давно зарубцевалась.
Стадия разгара (гидрофобия)Длится 1—4 дня. Выражается в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум вызывают судороги мышц конечностей. Появляются водобоязнь, аэрофобия, галлюцинации, бред, чувство страха. Больные становятся агрессивными, буйными.
Период параличей (стадия «зловещего успокоения»)Наступает паралич глазных мышц, нижних конечностей. Тяжёлые паралитические расстройства дыхания вызывают смерть.
Общая продолжительность болезни 5—8 дней, изредка 10—12 дней. Зависимости продолжительности заболевания от источника заражения, места укуса и длительности инкубационного периода обнаружить не удалось.
В ряде случаев болезнь протекает атипично, с отсутствием или нечёткой выраженностью ряда симптомов (например, без возбуждения, гидро- и аэрофобии, начинаясь сразу с развития параличей). Диагностика таких форм бешенства затруднена, окончательно диагноз иногда удаётся поставить лишь после посмертного исследования. Не исключено, что ряд случаев атипичного бешенства вообще не диагностируется как бешенство. Продолжительность болезни при паралитическом бешенстве, как правило, дольше.
Слайд 18
Диагностика
Большое значение имеет наличие укуса или попадание слюны
бешеных животных на повреждённую кожу. Один из важнейших признаков
заболевания человека — водобоязнь с явлениями спазма глоточной мускулатуры только при виде воды и пищи, что делает невозможным выпить даже стакан воды. Не менее показателен симптом аэрофобии — мышечные судороги, возникающие при малейшем движении воздуха. Характерно и усиленное слюноотделение, у некоторых больных тонкая струйка слюны постоянно вытекает из угла рта.
Лабораторного подтверждения диагноза обычно не требуется, но оно возможно, в том числе с помощью разработанного в последнее время метода обнаружения антигена вируса бешенства в отпечатках с поверхностной оболочки глаза.
Слайд 19
Лечение
До 2005 года не было известно эффективных методов

лечения бешенства в случае появления клинических признаков заболевания. Приходилось
ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеотомии и подключения больного к аппарату искусственного дыхания.
Лечение с помощью искусственной комы «протокол Милуоки»
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искуственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Абортивная форма бешенства у животных и человека
Ветеринарам известно, что от 1% до 8% животных, укушенных бешеным, не заболевают. Также 1—2% животных заболев и, не будучи забитыми, самоизлечиваются. Такое излечение именуется абортивной формой течения болезни.
По аналогии с животными абортивная форма бешенства должна изредка наблюдаться у человека, что по-видимому и происходит в слаборазвитых странах, когда заболевший не обращается за врачебной помощью из-за её дороговизны. В 2009 году в одну из больниц Техаса, США обратилась молодая женщина с симптомами бешенства. Она была госпитализирована, а лабораторные анализы показали наличие лиссавируса. Однако в течение трёх недель пациент не только не скончался, а чувствовал себя всё лучше и лучше и был выписан. Покинув больницу, женщина оборвала контакты с лечебным учреждением, поскольку была неплатёжеспособной и бездомной. По её словам, заражение могло произойти от летучих мышей в пещере, где она была вынуждена проживать