Слайд 3
Стадії кишкової непрохідності:
1 - "ілеусного крику": характеризується
гострими приступоподібними болями в животі, що періодично повторюються зі
світлими проміжками; затримкою стільця, газів, нудотою, блювотою
2 - інтоксикації: болі постійні, асиметрія і вздуття живота, зникнення перистальтики, блювота часта, прискорення пульсу, зниження АТ, шум плеску, характерні рентгенологічні ознаки
3- термінальна: лице Гіппократа, виражені порушення всіх видів обміну. Різке здуття живота, відсутність перистальтики, наявність вільної рідини в черевній порожнині. Періодично блювота з каловим запахом, АТ низький, пульс малий частий, діти з потьмареною свідомістю.
Слайд 4
Диференційна діагностика динамічної і механічної КН за даними
рентгенобстеження дітей.
Слайд 5
Визначення рівня непрохідності клінічно
Слайд 6
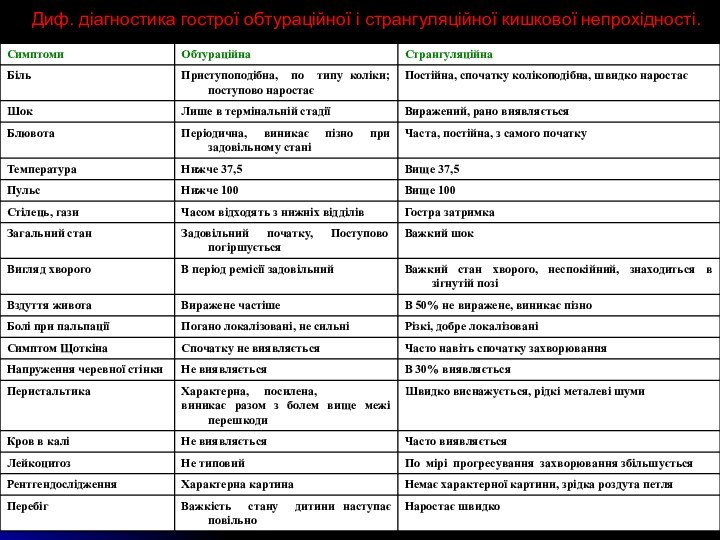
Диф. діагностика гострої обтураційної і странгуляційної кишкової непрохідності.
Слайд 7
ЗЛУКОВА ХВОРОБА
В медичній практиці використовується термін "злукова хвороба"
розуміючи під ним синдром зумовлений наявністю злук в черевній
порожнині. Однак він не може бути використаний самостійно, слід додавати конкретно локалізацію злук
Слайд 8
Етіопатогенез злук:
механічна травма очеревини;
висушування повітрям очеревини інфекція
накопичення крові;
хімічні
речовини;
сторонні тіла;
парез кишечника;
тупа травма живота;
місцева ішемія тканин;
запальні захворювання органів
черевної порожнини;
вроджені зрощення;
аутосенсибілізація організму
Слайд 9
Види злук:
Площинні
Перепончасті.
Шнуровидні
Тракційні.
Сальникові.
Слайд 10
Організація злук при перитоніті:
серозно-фібринозний ексудат виявляється через
10 хвилин після проникнення бактерій в черевну порожнину;
на протязі
2 годин проходить злипання поверхні очеревини з кишкою і сальником;
через 18 годин ці ділянки організуються, але їх можна розділити тупим шляхом
Слайд 11
Класифікація:
Рання злукова КН (перші З тижні).
Пізня злукова
КН (через 1 місяць)
Слайд 12
Діагностика ЗКН:
Оглядова Ro- графія органів черевної порожнини:
а) Непрохідність
тонкої кишки:
Прямі ознаки: чаші Клойберга, відсутність газу в тонкій
кишці (рідина переважає над газом) Непрямі ознаки: деформація шлунка, сечового міхура, затемнення в тазу і в бокових відділах живота
б) Непрохідність товстої кишки:
Характеризується просвітленням периферії черевної порожнини за рахунок роздуття газами товстої кишки і невеликим вмістом чаш Клойбера. Вони розташовані в бокових відділах живота.
Ro - графія ШКТ з барієвою сумішшю через рот;
При підозрі на товстокишкову ЗКН - ірігографія;
УЗД - внутрішніх органів.
Слайд 13
Приклад діагнозу
3лукова хвороба очеревини і кишківика: пізня висока
повна странгуляційна КН. Стадія інтоксикації. Стан після апендектомії (липень
1997 року).
3лукова хвороба кишківника: рання проста низька часткова обтураційна КН. Стадія ілеусного крику. Стан після лапаротомії, 4-х програмованих санацій (гангренозно-перфоративний апендицит серпень 1997 року).
Слайд 14
Лікування злукової кишкової непрохідності:
Голод
3онд в шлунок, промивання 2%
розчином соди.
Очисна, сифонні клізми з включенням ентеросорбентів (клізми протипоказані
при перитоніті).
Перидуральна анестезія тримекаїном.
Прозерін 0,05%
корекція КОР і ВЕО, відновлення ОЦК;
дезінтоксикація
Серцево-судинна терапія
нормалізація мікроциркуляціі
усунення і профілактика дихальних порушень
антибактеріальна терапія.
Слайд 15
ПІЗНЯ ЗЛУКОВА КИШКОВА НЕПРОХІДНІСТЬ
Через декілька місяців (не менше
одного) після перенесеної лапаротомії.
Клініка: раптові приступоподібні болі в животі.
Далі приєднується рвота. Приступи стають , різкими і частими. Стільця немає, гази не відходять. Живіт асиметричний. Перистальтика при пальпації і поглажувані різко посилюється. Спочатку живіт не болючий. Ректально: розслаблення сфінктера і порожня ампула. Загальний стан різко погіршується.
Лікування , як правило оперативне
Діагностика: в анамнезі операція і рубець на передній черевній стінці;
Слайд 16
Передопераційна підготовка:
промивання шлунка;
сифонна клізма;
прозерін;(убретіт!!!)
двобічна паранефральна новокаїнова
блокада за Вишневським.
Лікування:
Якщо 2-3 години відсутній ефект (зменшення болей
і відсутність відходження газів) - дитину оперують!
Техніка: лапаротомія, ревізія. Обережно, бо до рубця припаяні петлі кишечника. Роз'єднують спайки і в черевну порожнину гідрокортизон (в 10 мл 0,25% новокаїну -1-2 мг / кг), антибіотики.
Слайд 17
Післяопераційне лікування:
парентеральне харчування (3-4 дні)
епідуральна анестезія (3-5 днів)
антипаретична
терапія;
гормони;
антибіотики;
з другого дня - 5 днів токи УВЧ,
далі -іонофорез з 1% КІ.
Слайд 18
СТРАНГУЛЯЦІЙНА КН
Стан хворих важкий, повторні блювоти, переймоподібні постійні
болі. Інтенсивність часто залежить від висоти перешкоди: при високій
- сильні аж до шоку (ілеусного крику) ; при низькій -менш інтенсивні; вздуття живота часто не виражене, асиметрія живота, затримка стільця, газів, -тахікардія, зниження АТ, сухий обкладений язик, асиметрія живота, напруження черевної стінки, шум плеску, відсутність перистальтики кишківника, притуплення в відлогих місцях живота
Слайд 19
Заворот тонкого кишківника:
симптом Тевенара - посилена перистальтика на
висоті болю і болючість пупка і на 2 см.
до низу
симптом Обухівської лікарні.
В крові -лейкоцитоз, гіпохлоремія.
Заворот сліпої кишки:
сильні постійні болі в правій здухвинній ділянці, що посилюються при пальпації;
відсутність сліпої кишки в правій здухвинній ділянці при пальпації;
швидке наростання перитоніту;
Лікування:
фіксація кишки до бокової стінки живота;
при некрозі - резекція ілеоцекального кута;
при обширних резекціях тонкого кишківника завжди необхідно намагатися зберегти ілеоцекальний кут.
Слайд 20
Заворот сигмовидної кишки:
болі в області сигми, затримка стільця,
газів, повторна блювота і вздуття живота, позитивні симптоми Валя,
Ківуля. Склярова, пряма кишка розширена, в неї можна ввести різко обмежений об’єм рідини, лейкоцитоз, гіпохлоремія
Лікування: операція Гаген -Торна.
Вузлоутворення:
стам хворих важкий, прогресує шок, діти неспокійні, болі в животі, повторна виснажлива блювота, болі постійні в області вузла і переймиподібні вище вузла, язик сухим, ціаноз слизових, позитивні симптоми кишкової непрохідності, різке зіяння ануса, кров'янисті виділення з прямої кишки, лейкоцитоз, олігурія, анурія.
Слайд 21
Лікування странгуляційної КН:
тільки оперативне,
передопераційну підготовку не
проводять, хворого терміново беруть в операційну і паралельно налагоджують
в/в інфузію електролітів.
Слайд 22
ОБТУРАЦІЙНА КН
болі виникають періодично, поступово наростають і в
послідуючому повністю зникають до чергового приступу.
Скарги: на переймоподібні болі
внизу живота, частіше по всьому животу з періодами затихання; блювота, яка рано набуває калового характеру, раптово може припинитися або змінити характер; затримка стільця, газів інтермітуючого характеру.
Об’єктивно: виражене вздуття живота, можлива асиметрія, під час приступу болів видима перистальтика; високий тимпаніт над петлею на обмеженій ділянці; часом можна пальпувати утвір; численні аускультативні шуми при розвитку парезу;
Лікування: паранефральна блокада, атропін, сифонна клізма, декомпресія шлунка. якщо консервативне лікування не ефективне - операція: ентеростомія.
Слайд 23
ВИДИ ОБТУРАЦІЙНОЇ КН
Глистяна непрохідність.
Внутрішньо-кишкова обтурація , що виходить
із стінки кишки:
пухлини кишки,
запальні зміни стінки кишки.
Позакишкова
обтурація
Слайд 24
Набута кишкова непрохідність
динамічна
механічна
паралітична
спастична
інвагінація
странгуляційна
обтураційна
заворот
Слайд 25
Причини паралітичної
кишкової непрохідності
Медикаменти, особливо наркотичні засоби
Інфекція
черевної порожнини
Мезентеріальна ішемія
Ускладнення абдомінальних оперативних втручань
Захворювання
нирок та органів грудної порожнини
Метаболічні розлади (гіпокаліємія)
Некротичний ентероколіт (у новонароджених)
Слайд 26
Лікування паралітичного ілеусу
Постійний назогастральний зонд,
Голод,
Довенне введення
кристалоїдних розчинів,
Седативні засоби у мінімальних дозах,
Підтримання адекватного рівня
калію в крові (> 4 мекв/л [> 4 ммоль/л])
Ілеус, що триває понад 1 тиждень, має механічну причину і вимагає оперативного втручання
Слайд 27
Механічні причини набутої КН
Грижі
Післяопераційні злуки
Калові камені
Жовчні
камені
Пухлини
Інвагінація
Гранулематозні процеси
Заворот
Сторонні тіла
Слайд 28
Клінічні форми злукової кишкової непрохідності :
Рання – розвивається
в перші 3-4 тижні після операції
Злуково-паретична (до 6-7 доби)
Проста-до
16 доби
Відсрочена – до 30 доби
Пізня – розвивається через місяці і більше після хірургічного втручання
Слайд 29
Діагностика на догоспітальному етапі
Гострий початок
Наявність післяопераційних лапаротомних рубців
Переймистий
біль в животі
Блювання
Затримка стільця і газів
Вздуття живота
Слайд 30
Клініка тонкокишкової непрохідності
Переймистий біль навколо пупка або
в епігастрії;
Раннє блювання
Закрепи при повній непрохідності, можлива діарея
при частковій непрохідності
Частота странгуляційної непрохідності досягає 25 % і прогресує до гангрени кишки менш ніж через 6 год
Слайд 31
Клініка товстокишкової непрохідності
Повільніше прогресування симптомів
Наростаючі закрепи
Здуття
живота
Блювання (пізній, непостійний симптом)
Переймистий біль внизу живота
Тенезми
Відсутність локального болю при пальпації
Порожня ампула прямої кишки
Слайд 32
Діагностика кишкової непрохідності
Оглядова рентгенографія органів черевної порожнини (у
вертикальному положенні, передньо-задня проекція)
Рентгенографія із антеградним контрастуванням кишечника (введення
перорально або через зонд суспензії сульфату барію, що дорівнює 1/3 об’єму одного годування)
Рутинний набір лабораторних обстежень
Слайд 35
Рентгенологічні стадії розвитку странгуляційної тонкокишкової непрохідності за А.П.Хомутовим
:
І ст. – ізольоване здуття тонкої кишки без горизонтальних
рівнів; навність газу в товстій кишці – ознака неповної непрохідності, відсутність газу – повної
ІІ ст. – тенденція до здуття тонкої кишки, горизонтальні рівні. При рентгеноскопії виявляють симптом переміщення рідини з однієї петлі в другу зі змінами розташування рівнів рідини
Слайд 36
Рентгенологічні стадії розвитку странгуляційної тонкокишкової непрохідності за А.П.Хомутовим:
ІІІ
ст. – різко здута тонка кишка з великою кількістю
горизонтальних рівнів
ІV ст. – тонус кишки різко знижений внаслідок розвитку некрозу всіх шарів стінки защемленої ділянки кишки. Висота газового міхура помітно зменшується, довжина рівнів рідини різко зростає, розташовуються вони на одному рівні. Газ в товстій кишці не визначається.
При ІІІ та ІV стадіях екстренне оперативне втручання є обов’язковим !!!
Слайд 37
Консервативне лікування
Декомпресія, промивання шлунка;
Адекватне знеболення, за необхідності-пролонгована епідуральна
анестезія;
Корекція електролітних порушень;
Гіпертонічна клізма;
Довенна стимуляція перистальтики (10% розчин хлориду
натрію 2мл/год, прозерин 0,1 мл/год).
Слайд 38
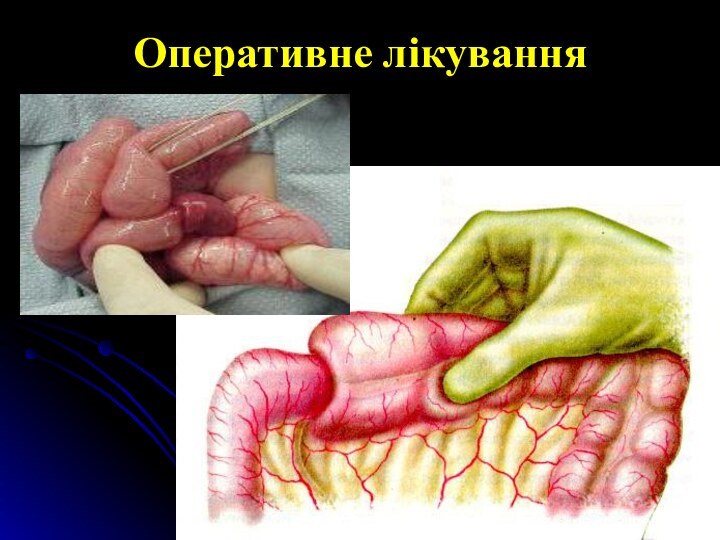
Телескопічне проникнення частини кишки у її суміжну ділянку
ІНВАГІНАЦІЯ
Слайд 40
Частота: 1-4 на 1000 живих новонароджених. Інвагінація –
найчастіша причина кишкової непрохідності у дітей віком 3 місяці
– 1 рік.
Стать. Співвідношення:
хлопчики: дівчатка 3:1.
Слайд 41
Ускладнення/Летальність
Адекватне лікуванння – одужання через 24 год.
Летальність
1-3%. Без лікування захворювання є фатальним, закінчується летально через
2-5 днів.
Рецидив у 3-11%, в основному після консервативного розправлення.
Слайд 42
Класична клінічна картина:
Раптовий початок на фоні повного здоров’я;
Переймистий
біль;
Блювання;
Кров’янисті виділення з прямої кишки;
Визначення інвагінату при пальпації
Слайд 43
Клініка інвагінації:
Б -біль
А
-?
Б
-блювота
Н -непрохідність
І -інвагінат
К -кров в калі
Слайд 44
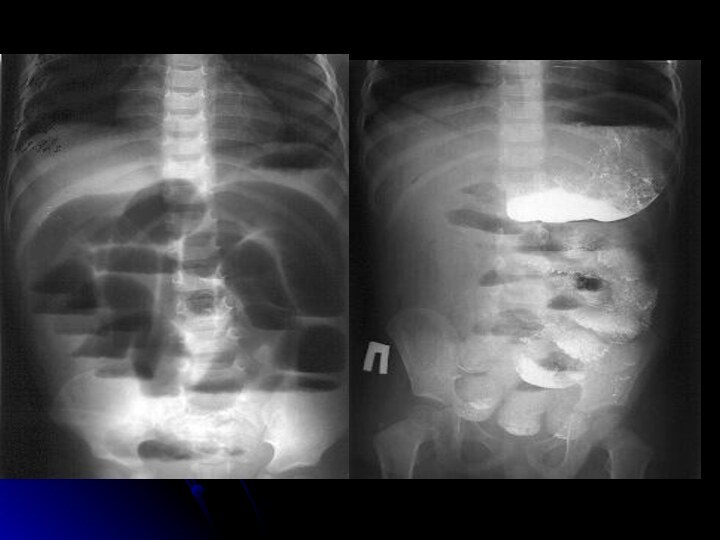
Пневмоіриго-
графія
Обрив контрасту;
Чітка округла тінь;
“Серп” навколо головки інвагінату
Слайд 45
Діагностика
УЗД-ознаки: симптом “псевдонирки” , “мішені”.
Кольоровий Doppler
використовують для підтвердження життєздатності кишечника і як прогностичну ознаку
успішності консервативного лікування.
Слайд 46
Ускладнення:
Кишкова кровотеча
Некроз і перфорація кишки
Сепсис, шок
Слайд 47
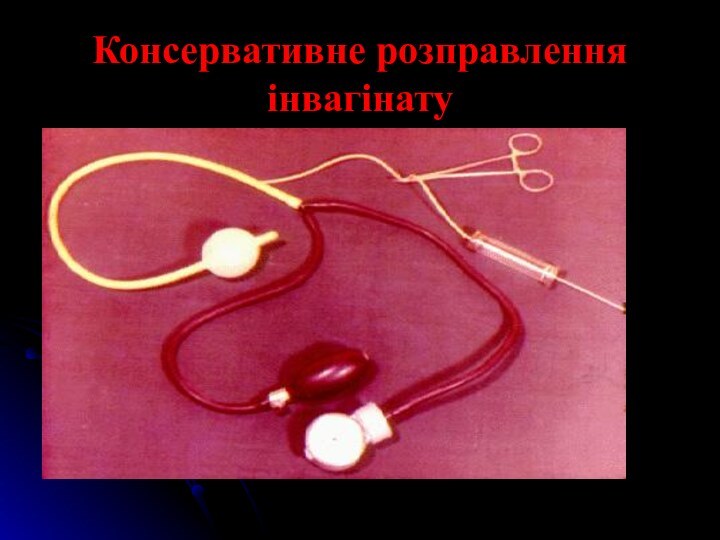
Консервативне розправлення інвагінату