- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Органы мочевыделения у детей: АФО, методы обследования
Содержание
- 2. План лекции1. Анатомо-физиологические особенности (АФО) органов мочевыделения у детей2. Методы обследования органов мочевыделения у детей
- 3. Строение мочевыделительной системыК мочевой системе относятся почки,
- 4. Функции почекПочкам принадлежит важнейшая роль в поддержании
- 5. Строение мочевыделительной системы (МВС)Почки располагаются в верхних
- 6. Строение МВССтруктурной и функциональной единицей почечной ткани
- 7. АФО МВС у детейПочки закладываются на 3-й
- 8. До 1 года верхний и нижний полюса
- 9. У доношенного новорожденного имеется достаточное количество нефронов,
- 10. Транзиторные особенности функций почек у новорождённыхК основным
- 11. Особенности функции почек детей раннего возрастаНизкая клубочковая фильтрация. Ограничены реабсорбционная и секреторная функции.Снижена концентрационная функция.
- 12. Быстрое развитие ацидоза при различных заболеваниях.Легко возникают
- 13. Лоханки почек относительно шире, чем у взрослых,
- 14. АФО мочевого пузыряМочевой пузырь у детей грудного
- 15. АФО уретрыМочеиспускательный канал (уретра) у девочек во
- 16. АФО МВС у детейАкт мочеиспускания в первые
- 17. Методы обследования органов мочевыделения у детейОбследование органов
- 18. Жалобы Боли в животе и поясничной области.Дизурические
- 19. Изменение внешнего вида мочи: помутнение, появление осадка,
- 20. Анамнез болезниОсобое внимание необходимо уделить заболеваниям, которыми,
- 21. Анамнез жизниПри сборе анамнеза жизни грудного ребёнка
- 22. Общий осмотрОбщее состояние ребенка.Поведение ребенка во время
- 23. Отеки: скрытые, локальные (на лице, веках, ногах,
- 24. Осмотр животаФорма, окружность, напряжение и блеск кожи,
- 25. Осмотр Осмотр поясничной области: ассиметричность (припухлость с
- 26. Необходимо оценитьХарактер мочеиспускания: свободное, затрудненное, произвольное, непроизвольное.Соотношение
- 27. Пальпация почек в положение больного стояБольной наклоняется
- 28. Пальпация почек в положении лежа на спине
- 29. Пальпация правой почкиПальпация левой почкиПальпация почек в положении лежа на спине
- 30. Пальпация мочеточниковых точекВерхние мочеточниковые точки расположены на
- 31. Пальпация мочевого пузыряПроводится двумя руками в надлобковой
- 32. Определение размеров почки методом аускультаторной аффрикцииФонендоскоп ставят
- 33. Выявление симптома ПастернацкогоИсследующий кладет на поясничную область
- 34. Перкуссия мочевого пузыряПри этом можно определить высоту
- 35. Лабораторно-инструментальные методы обследованияАнализы мочи: общий, по методу
- 36. Скачать презентацию
- 37. Похожие презентации
План лекции1. Анатомо-физиологические особенности (АФО) органов мочевыделения у детей2. Методы обследования органов мочевыделения у детей































Слайд 3
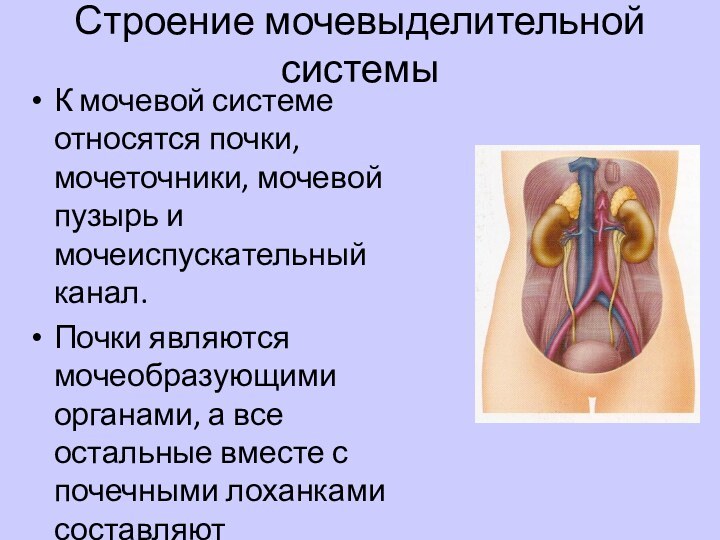
Строение мочевыделительной системы
К мочевой системе относятся почки, мочеточники,
мочевой пузырь и мочеиспускательный канал.
Почки являются мочеобразующими органами,
а все остальные вместе с почечными лоханками составляют мочевыводящие пути.
Слайд 4
Функции почек
Почкам принадлежит важнейшая роль в поддержании гомеостаза,
что достигается удалением из организма конечных продуктов обмена веществ,
удержанием многих составных частей плазмы, регуляцией осмотического давления, объема жидкостей организма, электролитного и кислотно-основного состояний.Почки выполняют эндокринную функцию. Они секретируют ренин и местные тканевые гормоны (кинины, простагландины), влияющие на тонус сосудов и величину почечного кровотока, эритропоэтины и ингибиторы эритропоэза, преобразуют витамин Д в активную форму.
Слайд 5
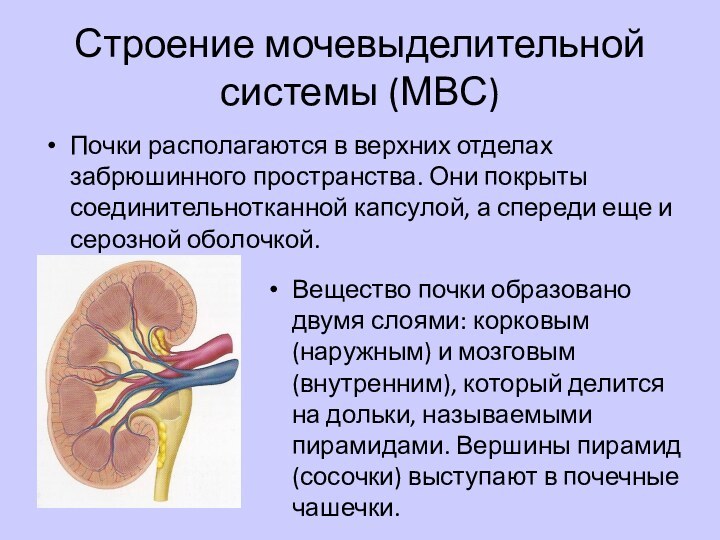
Строение мочевыделительной системы (МВС)
Почки располагаются в верхних отделах
забрюшинного пространства. Они покрыты соединительнотканной капсулой, а спереди еще
и серозной оболочкой.Вещество почки образовано двумя слоями: корковым (наружным) и мозговым (внутренним), который делится на дольки, называемыми пирамидами. Вершины пирамид (сосочки) выступают в почечные чашечки.
Слайд 6
Строение МВС
Структурной и функциональной единицей почечной ткани является
нефрон, состоящий из сосудистого клубочка (гломерулы), капсулы Шумлянского -
Боумена, системы почечных канальцев (проксимальных, петли Генле, дистальных), собирательных трубочек, кровеносных, лимфатических сосудов, нейрогуморальных элементов.Общее число нефронов в обеих почках около 2 млн. В них происходят сложные процессы образования мочи: гломерулярная фильтрация, канальцевая реабсорбция, канальцевая секреция.
Слайд 7
АФО МВС у детей
Почки закладываются на 3-й неделе
эмбриональной жизни.
К моменту рождения морфологическое и функциональное созревание почки
еще не закончено.Масса почек составляет у новорожденного 1:100, а у взрослых 1:200 по отношению к массе тела. Относительно большие размеры почек и более короткий поясничный отдел позвоночника обусловливают низкое топографическое расположение почек у детей первых лет жизни. У них верхний полюс находится на уровне XI-XII грудного позвонка, а нижний - на уровне верхнего края IV поясничного позвонка, т. е. ниже гребешка подвздошной кости. Эта особенность исчезает к 2 годам.
Слайд 8 До 1 года верхний и нижний полюса каждой
почки сближены и она напоминает округлый орган, а в
дальнейшем приобретает бобовидную форму.У детей младшего возраста почки более подвижны, чем у взрослых. Это связано со слабым развитием у них околопочечной клетчатки, пред- и позадипочечной фасций. Формирование фиксационных механизмов заканчивается к 5-8 годам.
В первые годы жизни почки имеют дольчатое строение (исчезающее к 2-5 годам), мозговой слой преобладает над корковым (1:4).
АФО МВС у детей
Слайд 9 У доношенного новорожденного имеется достаточное количество нефронов, у
недоношенных детей их образование идет еще некоторое время после
рождения.У новорожденного клубочки почек имеют маленький диаметр, многие из них слабо дифференцированы и не функционируют, капиллярная сеть клубочков спавшаяся.
Просвет канальцев и петель Генле в 2 раза уже, чем у взрослых. Юкстагломерулярный аппарат формируется к 2 годам.
С возрастом значительно увеличивается длина нефронов, их рост продолжается вплоть до половой зрелости.
Окончательное созревание коркового вещества заканчивается к 3-5 годам, а почки в целом - к школьному возрасту.
АФО МВС у детей
Слайд 10
Транзиторные особенности функций почек у новорождённых
К основным видам
пограничных особенностей почек относятся (см. лекцию № 3 «Введение
в неонатологию»):анурия,
олигурия
альбуминурия
мочекислый инфаркт
Слайд 11
Особенности функции почек детей раннего возраста
Низкая клубочковая фильтрация.
Ограничены реабсорбционная и секреторная функции.
Снижена концентрационная функция.
Слайд 12
Быстрое развитие ацидоза при различных заболеваниях.
Легко возникают и
отеки и дегидратация.
Относительно низкая и медленная экскреция детскими почками
многих лекарств.АФО МВС у детей
Слайд 13 Лоханки почек относительно шире, чем у взрослых, и
располагаются у детей до 5 лет преимущественно внутрипочечно, так
как почечный синус выражен слабо. Мочеточники отходят от них под прямым углом.Мочеточники более извиты, гипотоничны, имеют относительно большой диаметр.
Эти анатомические особенности лоханок и мочеточников предрасполагают к нарушению пассажа, застою мочи и к последующему присоединению микробно-воспалительного процесса в вышележащих отделах.
АФО МВС у детей
Слайд 14
АФО мочевого пузыря
Мочевой пузырь у детей грудного возраста
расположен выше, чем у взрослых (над симфизом), с возрастом
он постепенно спускается в малый таз.Физиологическая емкость:
у новорожденного - около 50 мл
в возрасте 1 года - 100 мл
в 5-9 лет - 150-200 мл
в 12-14 лет - 300-400 мл
Слайд 15
АФО уретры
Мочеиспускательный канал (уретра) у девочек во все
возрастные периоды короче и шире, чем у мальчиков.
Кривизна
уретры у детей грудного возраста выражена сильнее, чем у взрослых. Близость уретры к заднему проходу создает условия проникновения в нее инфекции, особенно у девочек.
Слайд 16
АФО МВС у детей
Акт мочеиспускания в первые месяцы
жизни осуществляется на основе врожденных безусловных спинальных рефлексов. По
мере роста и развития ребенка он превращается в произвольный процесс, регулируемый головным мозгом.Суточное количество мочи у детей до 10 лет можно рассчитать по формуле: 600 + 100х(n - 1), где 600 - суточный диурез годовалого ребенка, а n - возраст в годах.
Число мочеиспусканий в сутки у новорожденных (кроме первых дней жизни) - 20-25, с 6 мес. до 1 года - 15-16, в 3 года - 7-8.
Слайд 17
Методы обследования органов мочевыделения у детей
Обследование органов мочевой
системы включает:
расспрос ребенка и его родителей
осмотр
пальпацию
перкуссию
лабораторные и инструментальные методы исследования
Слайд 18
Жалобы
Боли в животе и поясничной области.
Дизурические расстройства:
частые или редкие, болезненные мочеиспускания, недержание и неудержание мочи,
энурез.Отеки, нередко рассматривающиеся родителями как быстрая прибавка у ребенка в массе тела.
Повышение артериального давления, иногда сопровождающееся головной болью, головокружением, болями в области сердца.
Слайд 19 Изменение внешнего вида мочи: помутнение, появление осадка, изменение
цвета.
«Немотивированные» подъемы температуры до фебрильных цифр или длительный
субфебрилитет.Диспепсические расстройства: тошнота, рвота, снижение аппетита, понос, жажда.
Зуд кожи.
Слабость, вялость, повышенная утомляемость, недомогание, адинамия, похудание.
Жалобы
Слайд 20
Анамнез болезни
Особое внимание необходимо уделить заболеваниям, которыми, возможно,
переболел ребёнок за 10-15 дней до патологии почек: ангина,
пневмония, скарлатина, тонзиллит и др.
Слайд 21
Анамнез жизни
При сборе анамнеза жизни грудного ребёнка следует
подробно собрать акушерский анамнез, т.к. перенесённые матерью во время
беременности инфекционные заболевания могут быть причиной воспалительного поражения почек у плода.Признаками отягощённого преморбидного фона на 1 году жизни являются: рахит, анемия, экссудативно-катаральный диатез, гипотрофия, искусственное вскармливание и др.
Уточнение семейного и аллергологического анамнеза.
Слайд 22
Общий осмотр
Общее состояние ребенка.
Поведение ребенка во время мочеиспускания:
дети грудного возраста выражают болезненность при мочеиспускании криком, возникающим
во время или сразу после мочеиспускания.Положение: активное, пассивное, вынужденное.
Состояние кожи: бледность, шелушение, сухость, наличие солевого налета и уринозного запаха, расчесы.
Слайд 23 Отеки: скрытые, локальные (на лице, веках, ногах, половых
органах), общие.
Отеки могут быть общими, распространенными по всему
телу (анасарка), с накоплением жидкости в полостях: брюшной (асцит), плевральной (гидроторакс) и в полости перикарда (гидроперикард). При этом можно видеть одутловатость лица, припухлость век, сужение глазных щелей, сглаженность контуров суставов, поясничного лордоза, следы от давления одежды. При подозрении на скрытые отеки проводят волдырную пробу Мак-Клюра-Олдрича (см. лекция № 12 «Подкожная жировая клетчатка у детей: АФО, методы обследования»), ежедневно взвешивают ребенка.Общий осмотр
Слайд 24
Осмотр живота
Форма, окружность, напряжение и блеск кожи, выбухание
и растяжение пупочного кольца; припухлость над лобком.
Выбухание в
надлобковой области за счет переполнения мочевого пузыря наблюдается при острой задержке мочеиспускания вследствие камней уретры, парафимоза и т. д. У новорожденных и детей первых месяцев жизни наполненный мочевой пузырь может выступать над лобком, выпячивая брюшную стенку.
Слайд 25
Осмотр
Осмотр поясничной области: ассиметричность (припухлость с одной
стороны).
Осмотр наружных половых органов:
строение по мужскому или женскому
типуналичие пороков развития: фимоз, крипторхизм, водянка яичка и др.
признаки воспаления: отечность, гиперемия, выделения.
Слайд 26
Необходимо оценить
Характер мочеиспускания: свободное, затрудненное, произвольное, непроизвольное.
Соотношение количества
дневного и ночного диуреза.
Дизурические расстройства: анурия, олигурия, полиурия, болезненность,
недержание мочи и др.Число мочеиспусканий в сутки.
Визуально мочу: цвет, прозрачность, запах, наличие патологических примесей (хлопья, гной, осадок и др.).
Слайд 27
Пальпация почек в положение больного стоя
Больной наклоняется вперед,
опускает голову, расслабляет и опускает руки вниз. Рука исследующего
накладывается на переднюю поверхность живота по краю прямой мышцы, постепенно продвигается к задней стенке брюшной полости. При этом чаще выявляются опущенные или подвижные (блуждающие) почки.
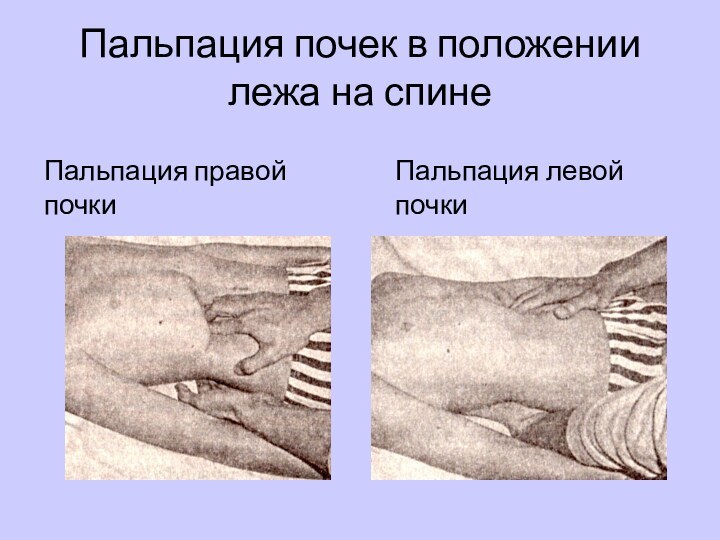
Слайд 28
Пальпация почек в положении лежа на спине
Левую
руку со сложенными вместе пальцами подводят под спину ребенка
в угол между XII ребром и позвоночником. Правую руку кладут на переднюю поверхность живота параллельно прямой мышце и постепенно продвигают к задней стенке брюшной полости, а левая рука в это же время оттесняет почку кпереди, подавая ее из-за брюшного пространства до соприкосновения с правой рукой. При этом определяют: болезненность, характер поверхности почки (ровная, бугристая), консистенцию.В норме почки пальпируются у здоровых новорожденных и у детей первых 2-х лет жизни при гипотрофии.
Слайд 30
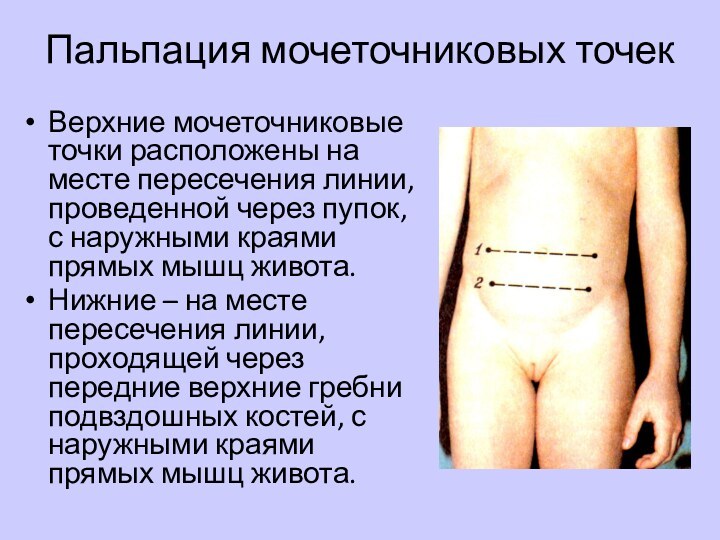
Пальпация мочеточниковых точек
Верхние мочеточниковые точки расположены на месте
пересечения линии, проведенной через пупок, с наружными краями прямых
мышц живота.Нижние – на месте пересечения линии, проходящей через передние верхние гребни подвздошных костей, с наружными краями прямых мышц живота.
Слайд 31
Пальпация мочевого пузыря
Проводится двумя руками в надлобковой области.
В норме наполненный мочевой пузырь прощупывается у детей грудного
возраста. У детей старшего возраста мочевой пузырь пальпируется только при переполнении (при острой или хронической задержке мочеиспускания).
Слайд 32
Определение размеров почки методом аускультаторной аффрикции
Фонендоскоп ставят на
проекцию почки, затем короткими ударами (или штриховыми движениями по
коже) по околопозвоночной линии сверху вниз от VII грудного и снизу вверх от V поясничного позвонков определяют зону изменения проводимости звука.Эта зона отражает размеры почек от верхней до нижней границы.
Слайд 33
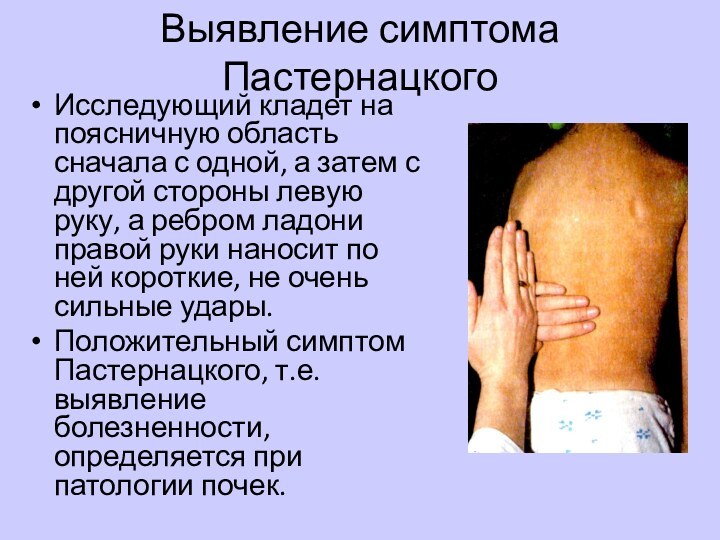
Выявление симптома Пастернацкого
Исследующий кладет на поясничную область сначала
с одной, а затем с другой стороны левую руку,
а ребром ладони правой руки наносит по ней короткие, не очень сильные удары.Положительный симптом Пастернацкого, т.е. выявление болезненности, определяется при патологии почек.
Слайд 34
Перкуссия мочевого пузыря
При этом можно определить высоту стояния
верхнего полюса наполненного мочевого пузыря над лобком.
Палец-плессиметр левой
руки кладут параллельно лобку и перкутируют по средней линии живота от пупка вниз до появления притупления звука.
Слайд 35
Лабораторно-инструментальные методы обследования
Анализы мочи: общий, по методу Нечипоренко,
по методу Зимницкого, бактериологическое исследование.
Рентгенологические методы: экскреторная урография, цистоуретрография,
почечная ангиография.Эндоскопические методы: цистоскопия.
УЗИ органов мочевыделения.
Нефробиопсия.
КТ и МРТ.