- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Неотложные состояния в пульмонологии
Содержание
- 2. Аспирационный пневмонит (АП)синдром Мендельсона Острая дыхательная недостаточность,
- 3. Патогенез АПаспирация пищевых масс приводит большей частью
- 4. Патогенез АПистинный химический ожог бронхов происходит тогда,
- 5. Клиническая картина. 1. Немедленно вслед за аспирацией
- 6. Рентген-диагностика АПОбычно не бывает признаков смещения средостения
- 7. Лечебная тактикаэкстренное удаление из легких аспирированного субстрата,
- 8. Астматический статусострое нарушение механики дыхания, оксигенации крови
- 9. Патогенез.Основные отличия АС от БА (помимо выраженности
- 10. возникновение побочных реакций, вызванных бронходилататорами: тахикардия, аритмии,
- 11. Формы АС I - развивается внезапно (обычно
- 12. Формы АСII - постепенное развитие в форме
- 13. Факторы, предрасполагающие к развитию АСотмена кортикостероидов после
- 14. Клиника АСпризнаки гиперкапнии: профузный пот, периферическая вазодилатация,
- 15. Рентген-диагностика АСповышение прозрачности легочной ткани, горизонтальное расположение
- 16. Лабораторная диагностика АСПри развившейся гиповолемии повышаются гематокрит
- 17. Критерии диагностики АСналичие полной клинической картины удушья
- 18. Лечебная тактикаКислородотерапия10 мл 2,4% раствора эуфиллина
- 19. Лечебная тактикаРазжижения мокроты достигают введением 7—10 мл
- 20. Показания к ИВЛ при АСтахикардия (пульс свыше
- 21. Пневмоторакс — патологическое скопление газа в плевральной полости, приводящее к полному или частичному коллапсу легкого.
- 22. Классификацияспонтанный, возникающий без предшествующего травматического воздействия или
- 23. Спонтанные пневмотораксыПервичные - возникают у ранее здоровых
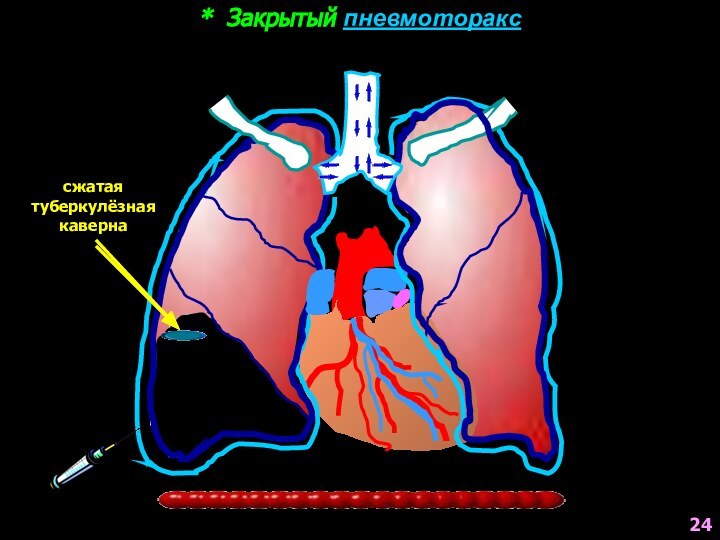
- 24. * Закрытый пневмоторакстуберкулёзнаякаверна, которуюнеобходимо сжатьвоздухсжатаятуберкулёзнаякаверна24
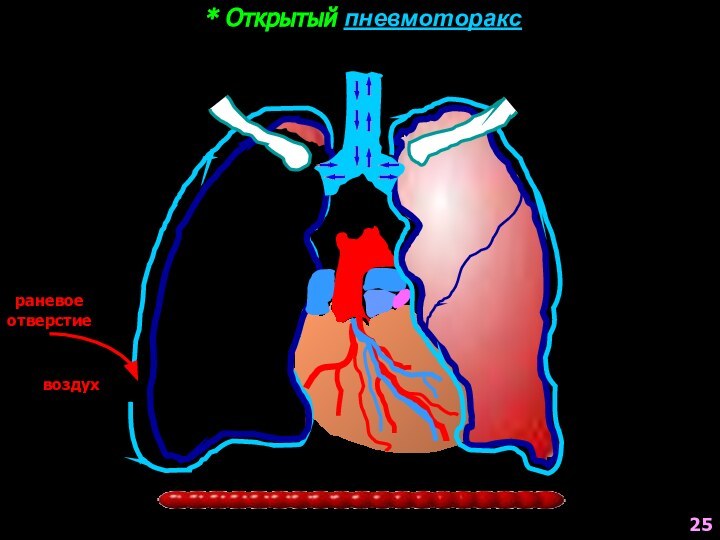
- 25. * Открытый пневмотораксраневое отверстиевоздухвоздух25
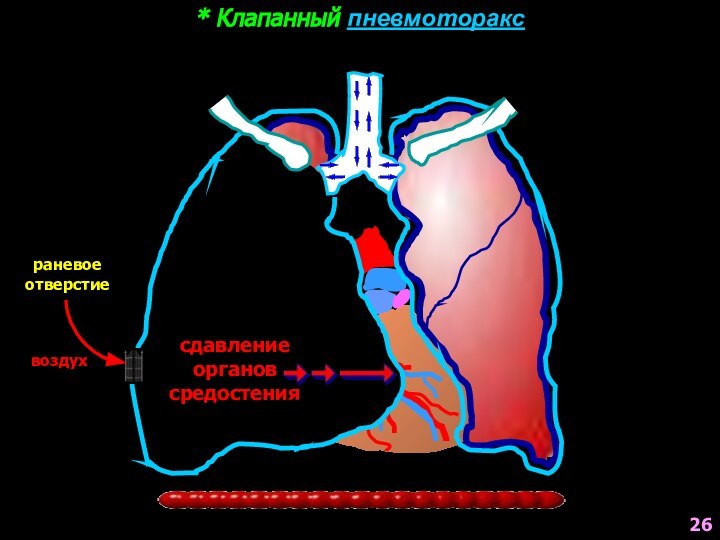
- 26. * Клапанный пневмотораксраневоеотверстиевоздухсдавлениеоргановсредостения26
- 29. Скачать презентацию
- 30. Похожие презентации
Аспирационный пневмонит (АП)синдром Мендельсона Острая дыхательная недостаточность, возникающую вследствие аспирации желудочного содержимого.Аспирируемым материалом может быть желудочный сок, пища, кровь, желчь, химические вещества, пресная или соленая вода (утопление) и другие субстанции или их комбинации.























Слайд 2
Аспирационный пневмонит (АП)синдром Мендельсона
Острая дыхательная недостаточность, возникающую
вследствие аспирации желудочного содержимого.
пища, кровь, желчь, химические вещества, пресная или соленая вода (утопление) и другие субстанции или их комбинации.
Слайд 3
Патогенез АП
аспирация пищевых масс приводит большей частью к
закупорке преимущественно средних бронхиол и возникновению острой гипоксии
аспирация
желудочного сока (нередко возникающая у больных и натощак) означает распространенный химический ожог слизистой оболочки трахеи, бронхов и бронхиол и, как правило, обусловливает крайне тяжелое течение возникающей ОДН.
Слайд 4
Патогенез АП
истинный химический ожог бронхов происходит тогда, когда
рН аспирируемой жидкости менее 2,5
наиболее выраженное повреждение легких
возникает при рН желудочного сока около 1,5. В ближайшие минуты после попадания кислого содержимого в трахею и бронхи развивается отек слизистой оболочки, который формирует синдром бронхиальной обструкции и вызывает гипоксию различной выраженности вплоть до глубокой.
Слайд 5
Клиническая картина.
1. Немедленно вслед за аспирацией возникает
ОДН, обусловленная бронхоспазмом. У больных наблюдается цианоз, тахикардия, затрудненное
дыхание вплоть до полной блокады дыхания.2. Через несколько минут в связи с разрешением острого бронхоспазма наступает частичное облегчение состояния.
3. В дальнейшем нарастающий отек бронхов и воспалительный процесс вновь приводят к прогрессирующему ухудшению состояния, основной характеристикой которого является неуклонно углубляющаяся дыхательная недостаточность.
Слайд 6
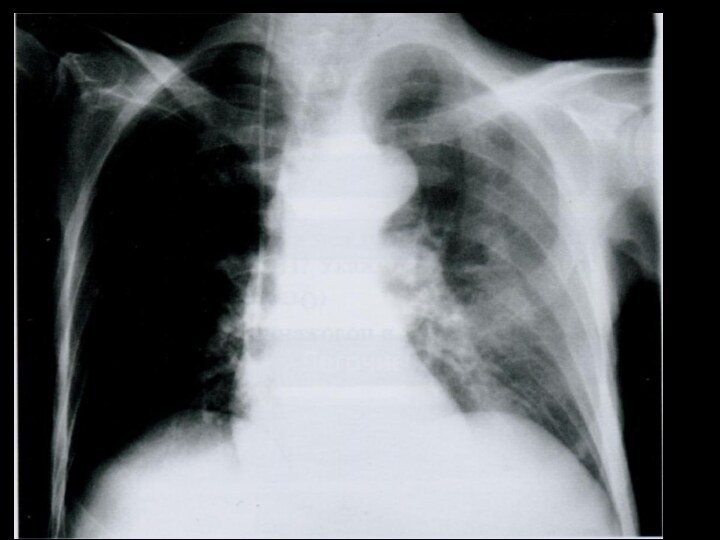
Рентген-диагностика АП
Обычно не бывает признаков смещения средостения в
какую-либо сторону,
на рентгенограммах можно обнаружить очаговые различия плотности
легочного рисунка, которые связаны с развитием перибронхиальной экссудации. иногда рентгенологическая картина напоминает таковую шокового легкого, но без расширения корней легких.
Слайд 7
Лечебная тактика
экстренное удаление из легких аспирированного субстрата,
предупреждение
острой гипоксии, возникающей в связи с рефлекторным бронхоспазмом,
лечение
последствий поражения легочной паренхимы.
Слайд 8
Астматический статус
острое нарушение механики дыхания, оксигенации крови в
легких и элиминации СО2, вызванное химическими, биохимическими и фармакологическими
причинами, или физической нагрузкой (астма физического усилия) и проявляющееся клинически обратимой бронхиальной обструкцией, тотальной или частичной.
Слайд 9
Патогенез.
Основные отличия АС от БА (помимо выраженности гипоксического
и гиперкапнического компонента) заключаются в высокой резистентности к стимуляторам
адренергических рецепторов, а также в извращенной реакции на них, в высокой предрасположенности к развитию «легочного сердца» и острой эмфиземы легких, а также в длительности приступаснижение бронходилатирующего эффекта симпатомиметиков и производных ксантинового ряда (эуфиллин, диафиллин и др.) и появление непродуктивного кашля.
Слайд 10
возникновение побочных реакций, вызванных бронходилататорами: тахикардия, аритмии, артериальная
гипертензия, тремор, потливость, психоэмоциональная лабильность.
Развитие синдрома «немого легкого»,
обусловленный блокадой воздухоносных путей слизистыми пробками и расстройством диффузии газов в легких. Нарастающая гипоксия приводит к гипоксической коме.
Слайд 11
Формы АС
I - развивается внезапно (обычно в
связи с приемом каких-либо провоцирующих лекарственных препаратов) и протекает
по типу анафилактического шока.патогенетической основой является медиаторный механизм, т. е. высвобождение из клетки ряда биологически активных веществ без участия реакции антиген — антитело.
Провоцирующими агентами могут быть сыворотки, антибиотики и другие субстанции, способные вызвать истинный анафилактический шок
Слайд 12
Формы АС
II - постепенное развитие в форме приступов
удушья, каждый из которых протекает тяжелее предыдущего (так называемые
синдром рикошета, синдром отмены глюкокортикоидов, синдром адреналин-обусловленной бронхиальной астмы).Патогенетической основой является внезапно развивающаяся и прогрессирующая блокада бета-адренергических рецепторов бронхов, невосприимчивость их к действию как эндогенных, так и экзогенных симпатомиметических медиаторов (адреналин, норадреналин), в результате чего возникает спазм бронхиального дерева, прекращается дренажная функция бронхов и развивается приступ резкого удушья.
Слайд 13
Факторы, предрасполагающие к развитию АС
отмена кортикостероидов после их
длительного применения, а также бессимптомное использование их;
гипосенсибилизирующая
терапия при аллергии; использование седативных препаратов и особенно препаратов фенотиазинового ряда (аминазин, дипразин);
длительное и необоснованное использование и злоупотребление симпатомиметическими аминами;
обострение хронических или присоединение острых воспалительных заболеваний, главным образом легочных.
Слайд 14
Клиника АС
признаки гиперкапнии: профузный пот, периферическая вазодилатация, -
артериальная гипертензия и тахикардия, а иногда и гипотензия.
в
ряде случаев тахикардия бывает исключительно выраженной — до 130—160 /минИз-за мучительной одышки больной не может говорить, спать, есть и даже пить.
Вскоре комбинация профузного пота с ограничением питья приводит к гиповолемии.
В легких с обеих сторон прослушиваются свистящие хрипы.
В акт дыхания включается большое количество добавочных дыхательных мышц.
Слайд 15
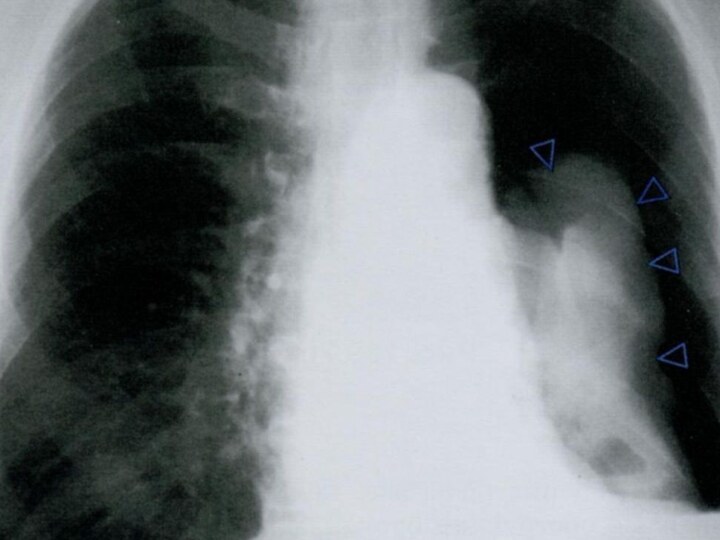
Рентген-диагностика АС
повышение прозрачности легочной ткани, горизонтальное расположение ребер
и уплощение куполов диафрагмы
Иногда трудно дифференцировать наблюдающуюся рентгенологическую
картину от двустороннего пневмоторакса без смещения средостения. При переходе острого приступа бронхиальной астмы в астматический статус острое вздутие легких сменяется распространенным ателектазированием легких
Слайд 16
Лабораторная диагностика АС
При развившейся гиповолемии повышаются гематокрит и
концентрация белков плазмы.
У больных, которым перед приступом проводилась
стероидная терапия, можно обнаружить гипокалиемию.РаО2 может колебаться в пределах 32—75 мм рт. ст.
Длительное снижение РаО2ниже уровня 45 мм рт. ст. больные обычно не переживают.
Чрезвычайно плохой прогноз в тех случаях, когда выраженная гипоксия сочетается с нарастающей гиперкапнией
Слайд 17
Критерии диагностики АС
наличие полной клинической картины удушья вследствие
бронхиальной обструкции (с возможным переходом в тотальную легочную обструкцию),
иногда осложненного развитием «легочного сердца» и гипоксемической комы;отсутствие эффекта от пробного введения симпатомиметиков и бронхолитиков;
выраженная гипоксия с респираторным и метаболическим ацидозом
гиперкапния;
отсутствие дренажной функции бронхов (задержка мокроты).
Слайд 18
Лечебная тактика
Кислородотерапия
10 мл 2,4% раствора эуфиллина на
200-400 мл физ. Р-ра + Антигистаминные препараты
Одновременно внутривенно капельно
вводят 0,5—1 мл 0,1% раствора адреналина в 100 мл 20% раствора глюкозы. Отсутствие эффекта адреналина означает, что в основе статуса лежит извращенная реакция β-адренергических рецепторов на симпатомиметики, при которой дальнейшее лечение этими препаратами бессмысленно.Внутривенно вводят 300—400 мг гидрокортизона (или 100—150 мг преднизолона). Иногда астматический статус возникает в связи с отменой глюкокортикоидов. Возобновление гормонотерапии большими дозами нередко бывает эффективным. Глюкокортикоиды тормозят образование гистамина из аминокислоты гистидина путем блокады активности фермента гистидиндекарбоксилазы. Кроме того, они действуют как антагонисты гистамина и способствуют снятию спазма бронхов и улучшению микроциркуляции. Глюкокортикоиды дают также антипротеолитический эффект: они ингибируют активность протеаз, что уменьшает образование в организме кининов, в том числе и брадикинина.
Для уменьшения отека слизистой оболочки бронхов вводят фуросемид (20—40 мг) внутривенно. Однако следует опасаться развития гиповолемии.
Слайд 19
Лечебная тактика
Разжижения мокроты достигают введением 7—10 мл 10%
раствора йодида натрия в 5% растворе глюкозы.
В процессе инфузионной
терапии желательно достичь умеренной гемодилюции (гематокрит 0,30— 0,35 л/л).У больных в астматическом статусе в связи с тяжелой длительной гипоксией развивается ацидоз, борьба с которым должна обязательно входить в комплекс лечения этого состояния. Иногда лечение статуса начинают с введения гидрокарбоната натрия.
В связи с повышенной склонностью к тромбообразованию целесообразно вводить гепарин (по 5000 ЕД через 6 ч) с первых же часов заболевания. Гепарин, антикоагулирующего эффекта, стимулирует функцию надпочечников, способствует экскреции катехоламинов и обладает противовоспалительным действием
Слайд 20
Показания к ИВЛ при АС
тахикардия (пульс свыше 140
мин);
РаСО2 более 60 мм рт. ст.;
РаО2 ниже 40
мм рт. ст. или гипоксическая кома; рН менее 7,3; выраженное истощение сил больного.
Слайд 21
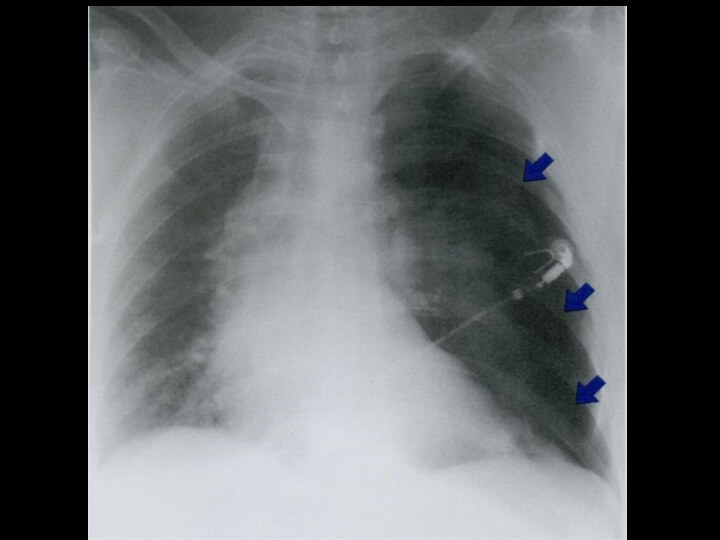
Пневмоторакс — патологическое скопление газа в плевральной полости,
приводящее к полному или частичному коллапсу легкого.
Слайд 22
Классификация
спонтанный, возникающий без предшествующего травматического воздействия или других
явных причин
травматическим, вызванный прямой или опосредованной травмой грудной
клетки. ятрогенный пневмоторакс, который возникает как непреднамеренное или неизбежное следствие диагностического или терапевтического вмешательства.
Слайд 23
Спонтанные пневмотораксы
Первичные - возникают у ранее здоровых лиц,
в результате разрыва субплевральных эмфизематозных булл, обычно расположенных в
верхушечных отделах легкогоВторичные же являются осложнением имеющегося заболевания легких, чаще всего хронического обструктивного характера.