Слайд 2
Поступил в ОДКБ 2.09.2014г.
С жалобами:
1. субэктеричность кожных покровов
2.
наличие пупочной и паховой левосторонней грыжи.
3. увеличение
живота в объеме.
Слайд 3
Объективно:
Состояние средней степени тяжести, кожные покровы и слизистые
оболочки- субэктеричные, чистые.
БР 2,0-2,0см, края мягкие, отмечается облысение затылка.
Живот
увеличен в объеме, мягкий, безболезненный при пальпации. Имеется пупочная грыжа и паховая левосторонняя, без признаков ущемления.
Печень + 1,5 см., селезенка +2,0 см.
Отмечается некоторое отставание в психомоторном развитии: слабо держит головку, самостоятельно не переворачивается.
Слайд 4
Проведено обследование:
1. ОАК в динамике
2. ОАМ
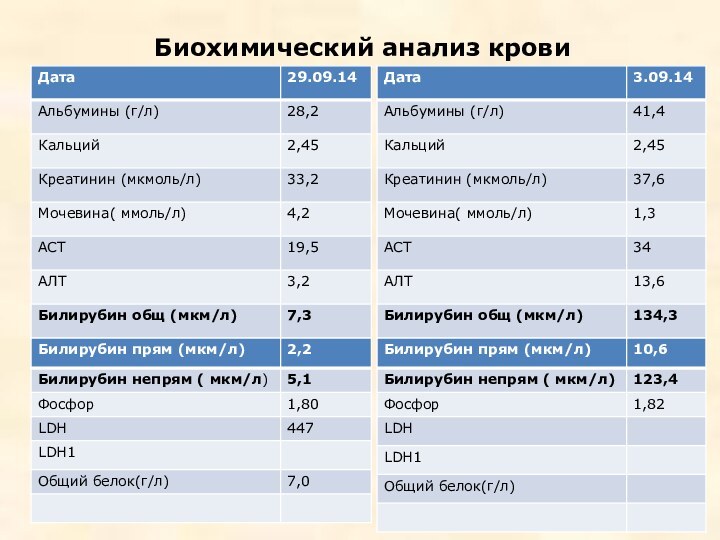
3. БХ крови
в динамике
4. УЗИ брюшной полости в динамике
5. УЗИ головного
мозга
6. УЗИ плевральных полостей
7. ФГС
8. КТ брюшной полости
9. ЭХО КС
10. ЭКГ
11. Диагностика вирусных инфекций методом ПЦР, ИФА (ВПГ, ВЭБ, ЦМВ, токсоплазмоз, хламидиозов)
12. Диагностика вирусных гепатитов
13. Исследование на гр. Кандидозов
14. Бак. посев на сальмонеллез и дизентерию
15. Протеинограмма
Слайд 5
Проконсультирован:
1. Хирург- Асцит. Данных за острую хирургическую патологию
нет. Исключить патологию печени.( КТ брюш. пл)
2. Эндокринолог- патологии
не выявлено
3. Невролог- ПЭП гипоксического генеза. С-м двигательных расстройств. Цереброастения.
4. Кардиолог- Функциональная кардиомиопатия. ООО. НК 0.
5. Генетик- За болезнь накопления данных нет.
Слайд 6
Гематолог- Нельзя исключить первичное поражение печени. Рекомендовано кровь
на вирусные инфекции методом ПЦР (ЦМВ, ВПГ, ВЭБ, токсоплазмоз)
Слайд 7
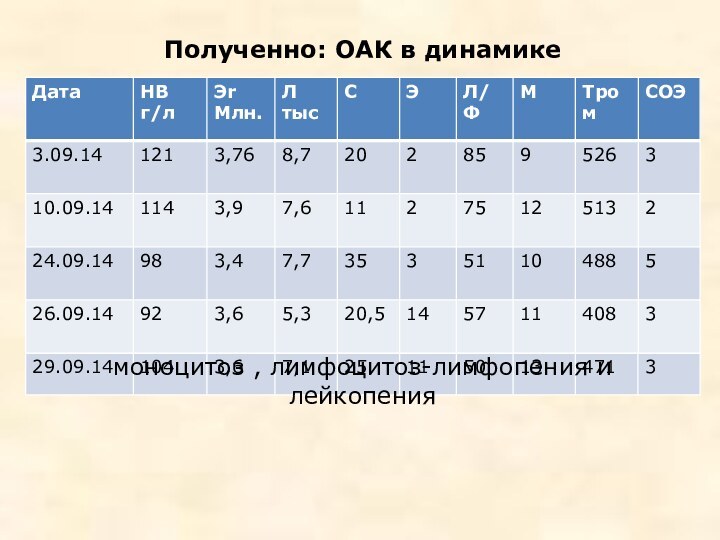
Полученно: ОАК в динамике
На всем протяжении сохраняется анемия, моноцитоз , лимфоцитоз-лимфопения и лейкопения
Слайд 9
УЗИ брюш.пл. – сохраняется наличие большого колличества жидкости
в боковых каналах брюшной полости. Спленомегалия.
КТ брюш.пл. – КТ
картина асцита. Гепатоспленомегалия.
Лапароскопия - удалено 150 мл хилезной жидкости.
Слайд 10
Диагностика вирусной инфекции методом ПЦР:
ВПГ 1 и 2
типа - отрицательно
ВЭБ - отрицательно
ЦМВ - ДНК обнаружена
Диагностика вирусной
инфекции методом ИФА: наличие Ig G, Ig M ЦМВ, наличие антител к предраннему белку ЦМВ.
Слайд 11
Цитомегаловирус (ЦМВ) — один из представителей герпетических
вирусов (Humanum Herpes virus — 5) является возбудителем заболеваний,
характеризующихся полиморфной симптоматикой и вариабильностью течения.
Слайд 12
Источник инфекции- больной человек или вирусоноситель.
Пути передачи-воздушно-капельный,
контактный, пищевой, парентеральный, траспланцентарный. Заражение происходит также при гемотрансфузиях
и трансплантации органов.
Источник внутриутробного инфицирования-мать, больная острой формой ЦМВИ или латентной хронической в период ее реактивации. В таких случаях передача осуществляется непосредственно через поврежденную плаценту или при прохождении родовых путей при повреждении кожных покровов плода
Слайд 13
Риск антенатального заражения плода при первичной ЦМВИ
у беременных составляет 30-40%. При реактивации вируса, возникающей у
2-20% матерей, риск заражения ребёнка значительно ниже (0,2-2% случаев). Интранатальное инфицирование ребёнка при наличии ЦМВ в генитальном тракте у беременных женщин происходит в 50-57% случаев. Основной путь заражения ребёнка в возрасте до года — передача вируса через грудное молоко.
Слайд 14
Особенности патогенеза
ЦМВ-политропен : лейкоциты периферической крови, моноциты,
макрофаги, гранулоциты, эпителиальные клетки, фибробласты и гладкомышечные клетки, ЦНС,
сердце, печень, лёгкие, почки, надпочечники, поджелудочная железа, слюнные железы, селезёнка, лимфатические узлы, костный мозг, головной мозг, глаза, среднее ухо.
Слайд 15
Первичное инфицирование - пожизненное носительство со склонностью к
персистенции и обострениям.
Репродукция вируса происходит в лимфоцитах и
мононуклеарных фагоцитах.
Важная особенность в патогенезе ЦМВИ — иммуносупрессивное действие на весь организм.
Вирус ЦМВ — мощный супрессор Тклеточного иммунитета.
Слайд 17
Диагностика
1.ОАК -лейкоцитоз с увеличением как нейтрофилов, так и
атипичных лимфомоноцитов.
2. БХ крови- исследование ферментов печени.
3. Иммунограмма.
4. Цитологическое исследование
осадков слюны и мочи.
5. ПЦР- определение ДНК вируса в крови или других биологических жидкостях.
6. ИФА-наличие специфических антител к вирусу( Ig G и Ig M).
7. Определение количества анти-ЦМВ IgG в крови с интервалом в 14-21 сут.
Слайд 18
При первичном инфицировании специфические антитела (анти-CMV IgM),
достигают максимума к 2—3 месяцам.
При реактивации процесса
анти-CMV-IgM +IgG IgM или нарастание анти-CMV IgG свидетельствуют в пользу активной ЦМВ инфекции.
Анти-CMV IgG у новорожденного и у ребенка в возрасте до 1 года позволяет думать о трансплацентарной передаче этих антител от инфицированной матери.
Внутриутробную ЦМВ-инфекцию подтверждают анти-CMV IgM, обнаруженные сразу после рождения ребенка.