- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Оценка лекарственных средств с позиции доказательной медицины
Содержание
- 2. ПЛАНВведение;Доказательная медицина;Иерархия доказательств, уровни доказательств;Правила проведения клинических
- 3. В настоящее время в условиях реорганизации, реформирования
- 4. В Международном кодексе медицинской этики (Лондон, 1949,
- 5. Важнейшая роль в отборе наиболее эффективных лекарственных
- 6. Пять этапов клинической практики, основанной на доказательствах,
- 7. «ИЕРАРХИЯ» ДОКАЗАТЕЛЬСТВ
- 8. СУЩЕСТВУЮТ РАЗНЫЕ СИСТЕМЫ РАНЖИРОВАНИЯ ДОКАЗАТЕЛЬСТВ.
- 9. ОСНОВНЫЕ ПРАВИЛА ПРОВЕДЕНИЯ КЛИНИЧЕСКИХ ИСПЫТАНИЙКлинические исследования (синоним
- 10. ПРИ ПРОВЕДЕНИИ КЛИНИЧЕСКИХ ИСПЫТАНИЙ НА ЛЮДЯХ ИССЛЕДОВАТЕЛЬ
- 11. ФАЗЫ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙКлинические исследования новых лекарственных препаратов
- 12. Фаза I. Первый опыт применения нового активного вещества
- 13. Фаза II. Обычно это первый опыт применения у
- 14. Фаза III. Многоцентровые испытания с участием больших (и
- 15. Фаза IV. Исследования проводятся после начала продажи препарата
- 16. ВИДЫ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙI. Обсервационные - исследования без
- 17. Схема дизайна одномоментного (поперечного) исследования
- 18. 2. Аналитические - с формированием контрольной группы
- 19. - когортное исследование – это исследование, структура
- 20. Типы когортных исследований —Проспективное — группы пациентов
- 21. Схематическое изображение типов когортных исследований
- 22. II Экспериментальные - исследования, в котором изучаются
- 23. СИСТЕМАТИЧЕСКИЙ ОБЗОР (SYSTEMATIC REVIEW) — применение стратегий, которые
- 24. Типовые модели клинических исследований. Выделяют следующие типовые
- 25. Модель исследования в одной группе При проведении
- 26. Модель исследования в параллельных группах При проведении
- 27. В определенных ситуациях клинического тестирования в параллельных
- 28. Факториальная модель - это модель исследований, в
- 29. Неоднородная (прерываемая) модель "прекращения терапии" [withdrawal (discontinuation)
- 30. Перекрестная модель В отличие от
- 31. СПОСОБЫ КОНТРОЛЯ ПОГРЕШНОСТИ.Погрешность — это воздействие любого
- 32. ПАРАМЕТРЫ ВОЗДЕЙСТВИЯМогут использоваться различные критерии оценки эффективности
- 33. ПАРАМЕТРЫ ВОЗДЕЙСТВИЯ2. Промежуточные, «суррогатные» критерии: а) прямые
- 34. Скачать презентацию
- 35. Похожие презентации
ПЛАНВведение;Доказательная медицина;Иерархия доказательств, уровни доказательств;Правила проведения клинических испытаний;Задачи клинических испытаний;Фазы клинических испытаний;Виды клинических испытаний;Способы контроля погрешности;Параметры воздействия;Список литературы.






























Слайд 2
ПЛАН
Введение;
Доказательная медицина;
Иерархия доказательств, уровни доказательств;
Правила проведения клинических испытаний;
Задачи
клинических испытаний;
литературы.Слайд 3 В настоящее время в условиях реорганизации, реформирования медицинской
помощи населению, в условиях нехватки средств остро встает проблема
рационального, клинически и экономически обоснованного применения лекарственных препаратов. Количество лекарственных средств, имеющихся сейчас в распоряжении врачей, измеряется десятками и даже сотнями тысяч, общее количество имеющихся в разных странах препаратов и различных их комбинаций превышает 200 тысяч. Число лекарственных средств особенно быстро возросло за последние годы. Еще 20–30 лет тому назад 60–80 % применяющихся в настоящее время лекарств не были известны или не использовалисьСлайд 4 В Международном кодексе медицинской этики (Лондон, 1949, Сидней,
1968, Венеция, 1983) декларировано: «Врач должен быть честным во
взаимоотношениях с пациентами и коллегами и бороться с теми из своих коллег, которые проявляют некомпетентность или замечены в обмане»Слайд 5 Важнейшая роль в отборе наиболее эффективных лекарственных средств
принадлежит доказательной медицине.
Доказательная медицина (ДМ) (evidence-based medicine) — это раздел медицины, основанный
на доказательствах, предполагающий поиск, сравнение, обобщение и широкое распространение полученных доказательств для использования в интересах больных (Evidence Based Medicine Working Group, 1993). Термин «evidence-based medicine» впервые был предложен в 1990 г. группой канадских ученых из Университета Мак-Мастера в Торонто.Основная цель внедрения принципов доказательной медицины в практику здравоохранения — оптимизация качества оказания медицинской помощи с точки зрения безопасности, эффективности, стоимости и других значимых факторов.
Слайд 6 Пять этапов клинической практики, основанной на доказательствах, сформулированы
в так называемом Сицилийском заявлении (Dawes M et al.
BMC Med Educ 2005;5:1):Превращение неопределенности в четко сформулированные вопросы, ответ на которые возможен;
Систематический поиск наилучших доказательств;
Критическая оценка доказательств на предмет достоверности, клинической значимости и применимости;
Применение результатов на практике;
Оценка эффективности.
Слайд 9
ОСНОВНЫЕ ПРАВИЛА ПРОВЕДЕНИЯ КЛИНИЧЕСКИХ ИСПЫТАНИЙ
Клинические исследования (синоним —
клинические испытания) — изучение эффективности и безопасности лекарственных препаратов
на людях. Основные правила проведения клинических исследований формировались в течение многих лет. На сегодняшний день клинические исследования проводятся по стандарту Good Clinical Practice (GCP надлежащая клиническая практика).Все исследования проводятся в соответствии с этическими принципами Хельсинской декларации. Пациенты включаются в исследование только после подписания добровольного информированного согласия. Протокол исследования и взаимосвязанные документы рассматриваются независимым этическим комитетом.
В клинических исследованиях могут изучаться:
Эффективность и безопасность вновь созданного препарата при определенной патологии;
Эффективность и безопасность различных доз и лекарственных форм одного и того же препарата;
Эффективность и безопасность уже зарегистрированного препарата по новым показаниям;
Сравнение эффективности и безопасности уже зарегистрированных препаратов между собой.
Слайд 10 ПРИ ПРОВЕДЕНИИ КЛИНИЧЕСКИХ ИСПЫТАНИЙ НА ЛЮДЯХ ИССЛЕДОВАТЕЛЬ РЕШАЕТ
3 ОСНОВНЫЕ ЗАДАЧИ:
1) Установить, насколько фармакологические эффекты, выявленные в
экспериментах на животных, соответствуют данным, которые могут быть получены при использовании ЛС у человека;2) Показать, что применение ЛС оказывает значительное терапевтическое действие;
3) Доказать, что новое ЛС достаточно безопасно для применения у людей
Слайд 11
ФАЗЫ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ
Клинические исследования новых лекарственных препаратов обычно
подразделяются на 4 фазы. Каждая фаза представляет собой самостоятельное
исследование. Как правило, процесс внедрения препарата в клиническую практику занимает многие годы. Если проведены успешные клинические исследования I, II и III фазы, препарат одобряется для клинического применения регуляторными органами. Исследования IV фазы являются пострегистрационными.До начала клинических исследований проводятся многочисленные эксперименты in vitro и на животных.
Слайд 12 Фаза I. Первый опыт применения нового активного вещества у
человека. Чаще всего исследования начинаются у добровольцев (взрослые здоровые
мужчины). Главная цель исследований — решить, стоит ли продолжать работу над новым препаратом, и, если удастся, установить дозы, которые будут использоваться у пациентов во время II фазы клинических исследований. В ходе этой фазы исследователи получают предварительные данные о безопасности нового препарата и впервые описывают его фармакокинетику и фармакодинамику у человека. Иногда невозможно провести исследования I фазы у здоровых добровольцев из-за токсичности данного препарата (лечение онкологических заболеваний, СПИДа). В этом случае проводятся нетерапевтические исследования с участием пациентов с этой патологией в специализированных учреждениях.Слайд 13 Фаза II. Обычно это первый опыт применения у пациентов
с заболеванием, для лечения которого предполагается использовать препарат. Вторая
фаза делится на IIa и IIb.Фаза IIa — это терапевтические пилотные исследования (pilot studies), так как полученные в них результаты обеспечивают оптимальное планирование последующих исследований.
Фаза IIb — это более обширные исследования у пациентов с заболеванием, которое является основным показанием к назначению нового лекарственного средства. Главная цель — доказать эффективность и безопасность препарата. Результаты этих исследований (pivotal trial) служат основой для планирования исследований III фазы.
Часто на стадии фазы II выполняются фармакогенетические исследования.
Слайд 14 Фаза III. Многоцентровые испытания с участием больших (и по
возможности, разнообразных) групп пациентов (в среднем 1000–3000 человек). Основная
цель — получение дополнительных данных о безопасности и эффективности различных форм препарата, о характере наиболее частых нежелательных реакций и т.п. Чаще всего клинические исследования этой фазы — двойные слепые контролируемые, рандомизированные, а условия исследований максимально приближены к обычной реальной рутинной медицинской практике. Данные, полученные в клинических исследованиях III фазы, являются основой для создания инструкций по применению препарата и для решения о его регистрации Фармакологическим комитетом. Рекомендация к клиническому применению в медицинской практике считается обоснованной, если новый препарат:— более эффективен, чем известные препараты аналогичного действия;
— обладает лучшей переносимостью, чем известные препараты (при одинаковой эффективности);
— эффективен в тех случаях, когда лечение известными препаратами безуспешно;
— более выгоден экономически, имеет более простую методику лечения или более удобную лекарственную форму;
— при комбинированной терапии повышает эффективность уже существующих лекарственных средств, не увеличивая их токсичности.
Слайд 15 Фаза IV. Исследования проводятся после начала продажи препарата с
целью получить более подробную информацию о длительном применении в
различных группах пациентов и при различных факторах риска и т.д. и таким образом более полно оценить стратегию применения лекарственного средства. В исследовании принимает участие большое количество пациентов, это позволяет выявить ранее неизвестные и редко встречающиеся нежелательные явления.
Слайд 16
ВИДЫ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ
I. Обсервационные - исследования без преднамеренного
вмешательства
1. Описательные - без контрольной группы сравнения -
описание случаев - это описание одного или нескольких (менее 10) случаев из клинической практики, которые, по мнению исследователя, должны быть представлены вниманию коллег.
- описание серий случаев -это описание нескольких (10 и более) случаев одной патологии, которые, в силу своей схожести, могут быть сгруппированы.
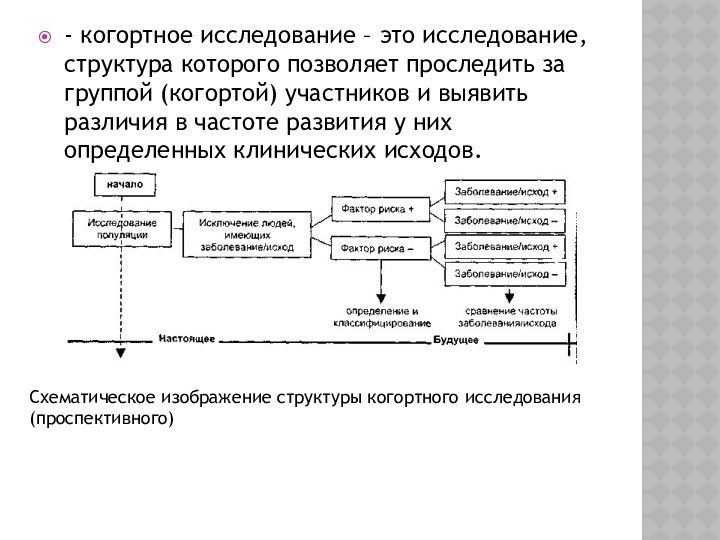
- одномоментные (поперечные) исследования - это проведение оценки распространенности определенных исходов, показателей, факторов риска в определенный момент или в течение короткого промежутка времени.
Слайд 18 2. Аналитические - с формированием контрольной группы -
исследования случай-контроль – это исследование, структура которого предусматривает сравнение
двух групп участников с развившимся и не развившимся клиническим исходом с целью выявления различий во влиянии определенных факторов (обычно факторов риска) на развитие этого исхода.Схематическое изображение исследования случай-контроль
Слайд 19 - когортное исследование – это исследование, структура которого
позволяет проследить за группой (когортой) участников и выявить различия
в частоте развития у них определенных клинических исходов.Схематическое изображение структуры когортного исследования (проспективного)
Слайд 20
Типы когортных исследований
—Проспективное — группы пациентов сформированы
в настоящее время и будут прослежены в будущем
—Ретроспективное
— группы пациентов формируются по данным статистики прошедших лет (в условиях неизвестности их исходов), прослеживается последующая судьба (также по данным статистики) —Разнонаправленное — формирование групп осуществляется по данным медицинской документации, наблюдение же больных происходит в настоящем времени (обычно применяется при учете двух исходов)
Слайд 22 II Экспериментальные - исследования, в котором изучаются влияния
определенного вмешательства
1. Рандомизированные - проводится технически правильная рандомизация.
Рандомизированное контролируемое исследование — дизайн исследования, в котором участников в случайном порядке (рандомизированно) распределяют в, как минимум, две группы — одну основную (где применяется изучаемое вмешательство) и контрольную (где применяется плацебо или другое вмешательство). 2. Нерандомизированные - рандомизация не проводится или некачественно организована.
Схематическое изображение дизайна рандомизированного контролируемого исследования.
Слайд 23 СИСТЕМАТИЧЕСКИЙ ОБЗОР (SYSTEMATIC REVIEW) — применение стратегий, которые ограничивают систематическую
ошибку при сборе, критической оценке и синтезе исследований по конкретной теме. Задача
систематического обзора — критический обзор публикаций по конкретной проблеме, связанной со здоровьем; в нем используются точные, стандартизированные методы отбора и оценки статей. Систематический обзор может включать количественный синтез результатов отдельных однородных исследований с помощью мета-анализа.Мета-анализ – метод поиска, оценки и объединения результатов нескольких контролируемых исследований. В результате мета-анализа можно установить положительные и нежелательные эффекты лечения, которые не могут быть выявлены в отдельных клинических исследованиях.
Для мета-анализов используют специально созданные компьютерные программы "RеvМаn". Такую программу Кокрановское Сотрудничество предоставляет бесплатно всем исследователям, составляющим мета-анализ, но для того чтобы воспользоваться этой программой, необходимо знание английского языка и методов математической статистики.
Слайд 24 Типовые модели клинических исследований. Выделяют следующие типовые модели
клинических исследований:
• исследования в одной группе (single group
study); • исследования в параллельных группах (parallel group study);
• исследования в группах "перекрестной" модели (crossover group study).
Слайд 25 Модель исследования в одной группе При проведении исследования
в одной группе все испытуемые получают одно и то
же экспериментальное лечение. Вместо сравнения результатов в пределах одной группы с результатами контрольной группы эта модель исследования направлена на то, чтобы сравнить результаты лечения по каждому испытуемому с его исходным состоянием до лечения или, по возможности, с результатами контроля по архивной статистике. Таким образом, испытуемых не рандомизируют по группам лечения, и отсутствует необходимость "маскировки" ЛС. Модель одной группы может быть использована в фазе I клинических исследований, в которой принимают участие здоровые добровольцы, но обычно не используются в фазе III испытаний. Тем не менее такие модели полезны при проведении некоторых экспериментальных курсов лечения.Слайд 26 Модель исследования в параллельных группах При проведении исследований
в параллельных группах испытуемые двух или более групп получают
различные курсы лечения или различные дозы ЛС. Для достижения статистической достоверности испытуемые распределяются по группам методом случайной выборки. Модели исследований в параллельных группах считаются оптимальными для определения эффектов лечения и формулирования выводов на основе полученных результатов. В большинстве случаев клинические исследования проводятся в параллельных группах Контролирующие органы чаще всего отдают предпочтение этой модели исследования ЛС, которая в основном применяется в фазе III испытаний.Слайд 27 В определенных ситуациях клинического тестирования в параллельных группах
могут быть использованы два варианта простых исследований:
• факториальные
модели; • неоднородные модели.
Модели реализуются в параллельных группах, и полученные данные обосновываются специфическими приемами сравнения
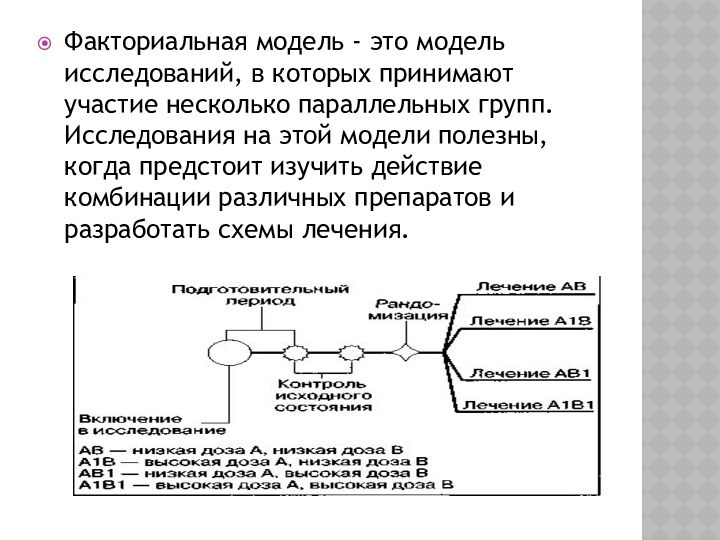
Слайд 28 Факториальная модель - это модель исследований, в которых
принимают участие несколько параллельных групп. Исследования на этой модели
полезны, когда предстоит изучить действие комбинации различных препаратов и разработать схемы лечения.Слайд 29 Неоднородная (прерываемая) модель "прекращения терапии" [withdrawal (discontinuation) design]
- это вариант исследований в параллельных группах, где все
испытуемые вначале получают изучаемое лечение; затем для продолжения изучаемого лечения пациенты с соответствующими реакциями рандомизируются в группы с применением метода слепого исследования с двойным контролем или использованием плацебо. Данная модель обычно используется для оценки эффективности экспериментального лечения путем прекращения приема препарата сразу после появления реакции и регистрации рецидива или ремиссии.
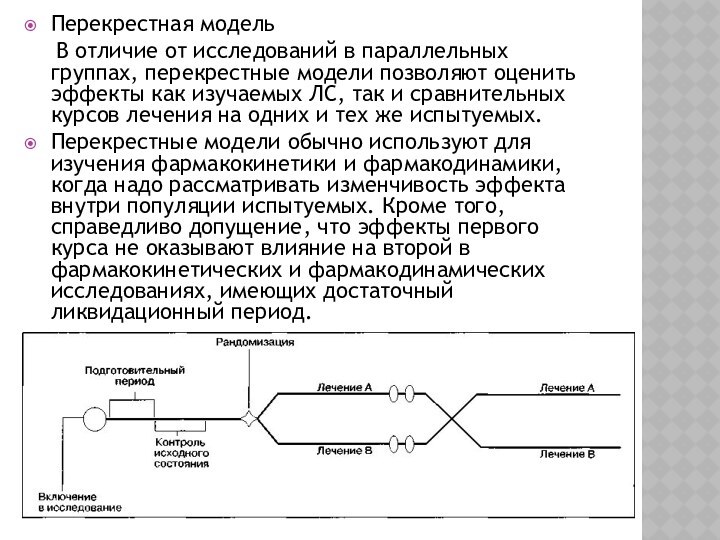
Слайд 30
Перекрестная модель
В отличие от исследований
в параллельных группах, перекрестные модели позволяют оценить эффекты как
изучаемых ЛС, так и сравнительных курсов лечения на одних и тех же испытуемых.Перекрестные модели обычно используют для изучения фармакокинетики и фармакодинамики, когда надо рассматривать изменчивость эффекта внутри популяции испытуемых. Кроме того, справедливо допущение, что эффекты первого курса не оказывают влияние на второй в фармакокинетических и фармакодинамических исследованиях, имеющих достаточный ликвидационный период.
Слайд 31
СПОСОБЫ КОНТРОЛЯ ПОГРЕШНОСТИ.
Погрешность — это воздействие любого фактора,
который систематически приводит к неправильным заключениям в отношении эффектов
применяемого лечения. Наиболее распространенным источником погрешностей являются ожидания исследователей и испытуемых. Погрешность в результате неоправданных ожиданий пациента или исследователя, а также погрешность по другим причинам уменьшается при использовании стандартных способов контроля. Методики контроля включают использование:• контрольных групп;
• метода слепого исследования;
• рандомизации (со стратификацией или без нее).
Слайд 32
ПАРАМЕТРЫ ВОЗДЕЙСТВИЯ
Могут использоваться различные критерии оценки эффективности вмешательства:
1. Окончательные, «жесткие» критерии:
а) изменение показателей здоровья в
группе, на которую направлено действие лекарственного средства или нелекарственной медицинской технологии (смертность, выживаемость, продолжительность жизни, инвалидизация, число сохраненных лет без инвалидности и т.п.); б) изменение качества жизни, обусловленного здоровьем (например, число сохраненных лет качественной жизни (QALY).
Слайд 33
ПАРАМЕТРЫ ВОЗДЕЙСТВИЯ
2. Промежуточные, «суррогатные» критерии:
а) прямые клинические
эффекты (например, сдвиг физиологических и биохимических параметров, на изменение
которых направлено действие лекарственного средства или нелекарственного метода лечения - снижение артериального давления, прирост гемоглобина, изменение симптомов заболевания; потеря или восстановление функций);б) опосредованные клинические эффекты (снижение частоты осложнений, сокращение числа повторных госпитализаций и т.п.).