- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Принципы проведения вакцинации
Содержание
- 2. Разрешенные места проведения вакцинациив прививочных кабинетах поликлиникв школах и других образовательных учреждениях, ДДУв коммерческих центрах иммунопрофилактики
- 3. Оснащение прививочного кабинетахолодильник с маркированными полками для
- 4. Хранение медицинских иммунобиологических препаратов Допустимо хранение в
- 5. Перед проведением прививкипроверить наличие заключения врача (педиатра,
- 6. Не подлежат использованию вакцины с несоответствующими физическими
- 7. После проведения прививки следуетпоместить в холодильник ампулу
- 8. опрос родителей;соответствующие анализы (крови, мочи);провести врачебный осмотр
- 9. Места внутримышечно введения у детейДетям от 0
- 10. Методические указания № 3.3.1.1095-02 Медицинские противопоказания к
- 11. Перечень медицинских противопоказаний к проведению профилактических прививок
- 12. Перечень медицинских противопоказаний к проведению профилактических прививок
- 13. НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ ОСЛОЖНЕНИЙ Нарушение техники введения
- 14. 1. Общие тяжелые реакции с повышенной тем-рой,
- 15. Вакцинация против вирусного гепатита В.Рекомбинантная вакцина, производится
- 16. Схема Вакцинация против вирусного гепатита ВПри начале
- 17. Реакции на вакцинацию против вирусного гепатита Вповышение
- 18. 3. Аллергические реакции немедленного типа отмечаются не
- 19. Вакцинация против туберкулеза В России от туберкулеза
- 20. Схема вакцинации от туберкулезана 3 – 7
- 21. Местная реакция на 4-6 неделе специфическое уплотнение
- 22. ОсложненияХолодные абсцессыЯзвы на месте введенияЛимфаденитыКелоидные рубцыРедкие тяжелые формы: остеиты, менингит
- 23. Реакция МантуЕжегодно дети, начиная с 12-месячного возраста,
- 24. Уход за местом пробыДо момента оценки результатов
- 25. отрицательная проба - полное отсутствие инфильтрата и
- 26. Вираж» пробы Манту – изменение (увеличение) результата
- 27. Вакцинация против полиомиелитаживая пероральная полиомиелитная вакцина (ОПВ)
- 28. Схема вакцинации против полиомиелитаПервая вакцинация– 3 месяца
- 29. Реакция на прививку против полиомиелитаУчащение стула без
- 30. Вакцинация против дифтерии, столбняка, коклюшаКомбинированные препараты (АДС,
- 31. Схема вакцинацииПервая вакцинация– 3 месяца (АКДС)Вторая вакцинация
- 32. Реакция на АДС-МНормальная местная реакция на прививку:
- 33. Реакция на АКДСбольшой инфильтрат в глубине тканей
- 34. Вакцинация против эпидемического паротитаживая паротитная вакцина паротитно-коревая
- 35. Реакция на вакцинациюНормальная местная реакция: гиперемия и
- 36. Осложнения токсические: повышение температуры тела, рвота, боли
- 37. Вакцинация против кори Коревая живая культуральная вакцинаКомбинированные
- 38. Реакции на вакцинацию против кориНормальная местная реакция
- 39. Осложнениягипертермия с интоксикацией, катаральные явлениякореподобная сыпь, продолжительностью
- 40. Вакцинация против краснухиВакцины вводят внутримышечно или подкожно.
- 41. Реакция на вакцинацию против краснухиНормальная местная реакция:
- 42. Осложнениягипертермиякатаральный синдромартралгия повторная рвотасыпь с интоксикацией аллергические
- 43. Вакцинация против гриппаИспользуются вакцины из эпидемически актуальных,
- 44. Группы, подлежащие вакцинациидети с 6 месяцев учащиеся
- 45. Место введенияРебенку первого-второго года жизни внутримышечные вакцины
- 46. Скачать презентацию
- 47. Похожие презентации
Разрешенные места проведения вакцинациив прививочных кабинетах поликлиникв школах и других образовательных учреждениях, ДДУв коммерческих центрах иммунопрофилактики









































Слайд 2
Разрешенные места проведения вакцинации
в прививочных кабинетах поликлиник
в школах
и других образовательных учреждениях, ДДУ
Слайд 3
Оснащение прививочного кабинета
холодильник с маркированными полками для хранения
вакцин;
шкаф для инструментов и средств противошоковой терапии
одноразовые шприцы с
дополнительным запасом игл, термометры, тонометр, электроотсос, стерильные пинцеты (корнцанги);емкости для дезинфицирующих растворов и сброса использованных инструментов
биксы со стерильным материалом
отдельные маркированные столы по видам прививок
пеленальный столик и (или) медицинская кушетка
стол для хранения документации, записей
раковина для мытья рук
бактерицидная лампа.
Слайд 4
Хранение медицинских иммунобиологических препаратов
Допустимо хранение в холодильнике
при температуре от +2 до +8
Растворитель для вакцины также
должен храниться в холодильникеДлительность хранения вакцины в прививочном кабинете не должна превышать 1 месяц
В холодильнике - 2 термометра (показания снимают дважды в день)
Нельзя хранить на дверце и дне холодильника
Вскрытый многодозовый флакон можно хранить в холодильнике в течение рабочего дня
Слайд 5
Перед проведением прививки
проверить наличие заключения врача (педиатра, терапевта)
о состоянии здоровья лица, пришедшего на прививку; а также
об отсутствии противопоказаний к введению вакцинывымыть руки
сверить наименование препарата на ампуле (флаконе) с назначением врача
провести необходимые процедуры по подготовке препарата
Слайд 6
Не подлежат использованию вакцины
с несоответствующими физическими свойствами
с
нарушением целостности ампул
с неясной или отсутствующей маркировкой на ампуле
(флаконе)с истекшим сроком годности
хранившиеся с нарушением температурного режима
Слайд 7
После проведения прививки следует
поместить в холодильник ампулу (флакон)
при многоразовой расфасовке препарата
сделать запись о проведенной прививке в
медицинской с указанием наименования введенного препарата, даты его введения, дозы и сериипроинформировать привитого (или его родителей) о возможных реакциях на прививку и доврачебной помощи при них, необходимости обращения за медицинской помощью при появлении сильной или необычной реакции
осуществлять наблюдение за привитыми непосредственно после введения препарата в течение 15-30 минут
Слайд 8
опрос родителей;
соответствующие анализы (крови, мочи);
провести врачебный осмотр и
измерение температуры
Сведения о прививке: дата введения, название
препарата, номер серии, доза, контрольный номер, срок годности, предприятие-изготовитель, характер реакции на введениеинформирование о возможных реакциях и доврачебной помощи;
наблюдение в течение
30 минут за привитыми;
наблюдение первые 3 дня после инактивированной вакцины; на 5-6 и 10-11 день после введения живых вакцин
Слайд 9
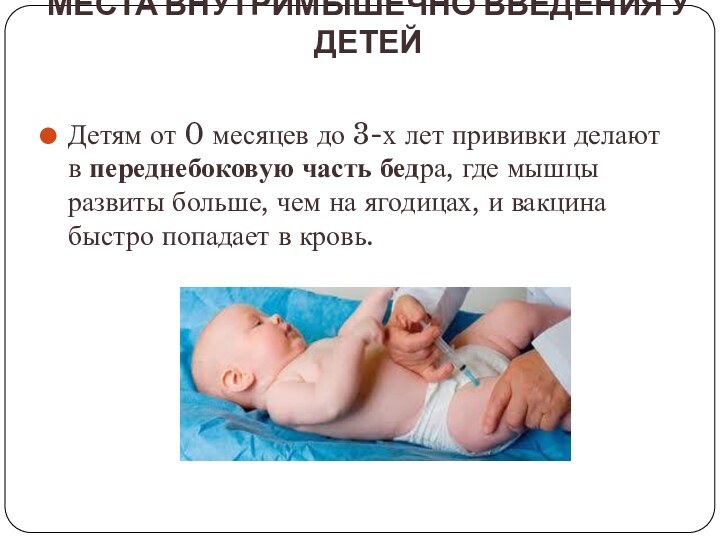
Места внутримышечно введения у детей
Детям от 0 месяцев
до 3-х лет прививки делают в переднебоковую часть бедра,
где мышцы развиты больше, чем на ягодицах, и вакцина быстро попадает в кровь.Слайд 10 Методические указания № 3.3.1.1095-02 Медицинские противопоказания к проведению профилактических
прививок препаратами Национального календаря прививок.
Временные (относительные):
острое заболевание или
обострение хронического;введение иммуноглобулинов, переливание плазмы, крови;
иммуносупрессивная терапия
Ложные: недоношенность, анемия, ППЦНС, дисбиоз, аллергические проявления, врожденные пороки развития, ГБН, поддерживающая терапия, стероиды местного применения
Слайд 13
НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ ОСЛОЖНЕНИЙ
Нарушение техники введения или хранения
вакцины
2. Не были приняты во внимание противопоказания
3. Повышенная чувствительность
привитого к введенному препарату; вакцинальный инфекционный процесс; сенсибилизация; аутосенсибилизация; реверсия вирулентных (живые вакцины) или токсигенных (анатоксины) свойств.Слайд 14 1. Общие тяжелые реакции с повышенной тем-рой, фебрильными
судорогами на АКДС, АДС, АДС-м появляются не позже 48
часов после прививки, на живые вакцины - не раньше 4-5 дня.2. Реакции на живые вакцины (кроме аллергических немедленного типа в первые часы прививки) не могут появиться раньше 4 дня и более чем через 12-14 дней после коревой, 30 дней-после ОПВ и 42 дня- после паротитной
Ориентировочные критерии дифференциальной диагностики поствакцинальных осложнений:
Слайд 15
Вакцинация против вирусного гепатита В.
Рекомбинантная вакцина, производится с
применением культуры пекарских дрожжевых грибков (
Названия вакцин: Эувакс, Энджерикс,
Комбиотек, Регевак, Бубо-Кок ( вакцина АКДС и вакцина против гепатита В в одной ампуле)Вводится внутримышечно детям старшего возраста и взрослым в дельтовидную мышцу (плечо), а маленьким детям – в бедро.
Слайд 16
Схема Вакцинация против вирусного гепатита В
При начале вакцинации
в родильном доме,
дети рожденные от матерей, НЕ из
ГРУПП РИСКА по гепатиту В (схема 0-1-6 месяцев)первая прививка в течение первых суток после рождения,
вторая прививка в возрасте 1 месяц
третья прививка в 6 месяцев (обычно одновременно с третьей вакцинацией против дифтерии-столбняка-коклюша-полиомиелита)
Слайд 17
Реакции на вакцинацию против вирусного гепатита В
повышение температуры
до субфебрильных цифр
кратковременное нарушение самочувствия
гиперемия и уплотнение в
месте инъекцииреже: боли в правом подреберье, тошнота, рвота, иктеричность склер, насыщенный цвет мочи.
Реакция проходит самостоятельно через 1-2 дня.
Возможные осложнения
Аллергические: анафилактический шок, полиморфные сыпи, отек Квинке.
Токсические: высокая температура, артралгии, миалгии, обмороки, рвота, диарея, боли в животе, изменения показателей функции печени.
Слайд 18 3. Аллергические реакции немедленного типа отмечаются не позже,
чем через 24 часа после любого вида иммунизации, анафилактический
шок- через 4 часа.4. Артралгии и артриты характерны только для краснушной вакцинации
5. БЦЖ- лимфадениты развиваются на стороне прививки.
6. Критерием БЦЖ- остеита является возраст от 6 месяцев до 1 года, первичная локализация очага поражения на границе эпифиза и диафиза
Ориентировочные критерии дифференциальной диагностики поствакцинальных осложнений:
Слайд 19
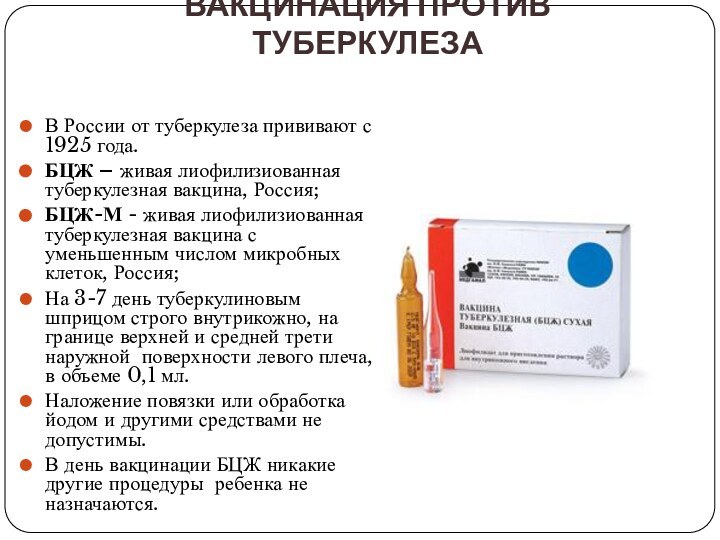
Вакцинация против туберкулеза
В России от туберкулеза прививают с
1925 года.
БЦЖ – живая лиофилизиованная туберкулезная вакцина, Россия;
БЦЖ-М
- живая лиофилизиованная туберкулезная вакцина с уменьшенным числом микробных клеток, Россия;На 3-7 день туберкулиновым шприцом строго внутрикожно, на границе верхней и средней трети наружной поверхности левого плеча, в объеме 0,1 мл.
Наложение повязки или обработка йодом и другими средствами не допустимы.
В день вакцинации БЦЖ никакие другие процедуры ребенка не назначаются.
Слайд 20
Схема вакцинации от туберкулеза
на 3 – 7 сутки
после рождения
в 7 лет
14 лет
Новорожденным прививки вводят абсолютно
всемРевакцинация в 7 и 14 лет
осуществляется только детям,
которые имеют отрицательную пробу Манту
Слайд 21
Местная реакция
на 4-6 неделе специфическое уплотнение 5-10
мм в диаметре с небольшим узелком в центре и
с образованием корочки (напоминает оспу).В течение 2-4 месяцев происходит обратное развитие с образованием рубчика (3-10 мм).
\
Слайд 22
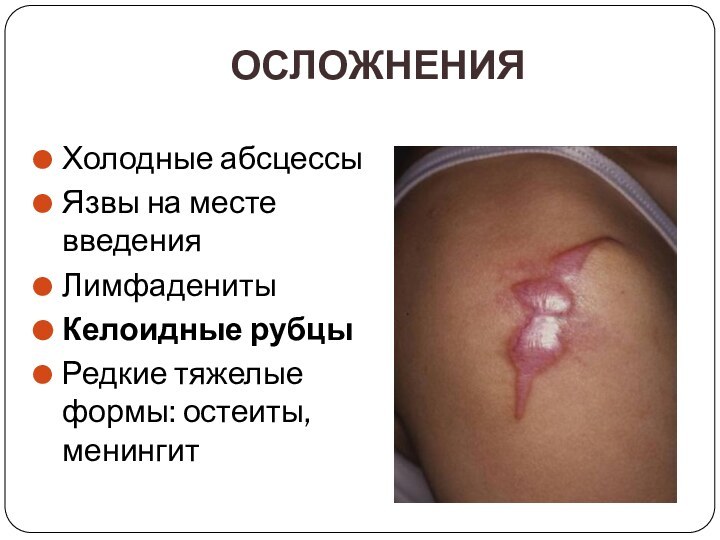
Осложнения
Холодные абсцессы
Язвы на месте введения
Лимфадениты
Келоидные рубцы
Редкие тяжелые формы:
остеиты, менингит
Слайд 23
Реакция Манту
Ежегодно дети, начиная с 12-месячного возраста, независимо
от результатов предыдущей пробы.
туберкулин М. А. Линниковой - PPD-Л
Строго внутрикожно
Слайд 24
Уход за местом пробы
До момента оценки результатов не
надо мазать пуговку зеленкой, перекисью.
Очень важно не допускать
контакта места пробы с водой и другими жидкостями. Не нужно заклеивать ранку лейкопластырем – под ним кожа может потеть.
Не допускайте того, чтобы ребенок расчесывал место введения туберкулина.
После оценки результатов пробы Манту, если образовался гнойничок или язвочка, ее можно обрабатывать как любую другую ранку, с применением всех традиционных средств.
Слайд 25 отрицательная проба - полное отсутствие инфильтрата и гиперемии
(покраснения) или наличие уколочной реакции (0 - 1 мм);
сомнительная
- инфильтрат (папула) диаметром 2 - 4 мм или только гиперемия любого размера без инфильтрата;положительная - наличие четкого инфильтрата (папулы) диаметром 5 и более мм.
Результат пробы Манту оценивают
через 72 часа
Слайд 26 Вираж» пробы Манту – изменение (увеличение) результата пробы
диаметра папулы) по сравнению с прошлогодним результатом
появление впервые положительной
реакции (папула 5 мм и более) после ранее отрицательной или сомнительной;усиление предыдущей реакции на 6 мм и более;
гиперергическая реакция (более 17 мм) независимо от давности вакцинации;
реакция более 12 мм спустя 3-4 года после вакцинации БЦЖ.
Слайд 27
Вакцинация против полиомиелита
живая пероральная полиомиелитная вакцина (ОПВ)
инактивированная вакцина (ИПВ)
ОПВ закапывают по 2 или 4 капли
препарата за 1 час до еды. В течение часа не разрешается пить или есть.
ИПВ вводится подкожно или внутримышечно по 0,5 мл.
Слайд 28
Схема вакцинации против полиомиелита
Первая вакцинация– 3 месяца (ИПВ)
Вторая
вакцинация – 4,5 месяца (ИПВ)
Третья вакцинация – 6 месяцев
(ОПВ)Первая ревакцинация – 18 месяцев (ОПВ)
Вторая ревакцинация – 20 месяцев (ОПВ)
Третья ревакцинация – 14 лет (ОПВ)
Слайд 29
Реакция на прививку против полиомиелита
Учащение стула без ухудшения
общего состояния
Осложнения: сыпи, крапивница.
Вакциноассоциированный полиомиелит (ВАПП) может возникнуть
на 4-30 день у привитого и до вплоть 60 дня у лиц, контактировавших с привитым
Слайд 30
Вакцинация против дифтерии, столбняка, коклюша
Комбинированные препараты (АДС, АДС-М),
(АКДС).
дифтерийно-столбнячно-гепатитная В (Бубо-М)
коклюшно-дифтерийно-столбнячно-полиомиелитная вакцина (Тетракок).
Детям раннего
возраста вводят внутримышечно, взрослым – глубоко подкожно.
Слайд 31
Схема вакцинации
Первая вакцинация– 3 месяца (АКДС)
Вторая вакцинация –
4,5 месяца (АКДС)
Третья вакцинация – 6 месяцев (АКДС)
Первая ревакцинация
– 18 месяцев (АКДС)Вторая ревакцинация – 6-7 лет (АДС)
Третья ревакцинация – 14 лет (АДС)
После 18 лет каждые 10 лет (АДС)
Слайд 32
Реакция на АДС-М
Нормальная местная реакция на прививку: гиперемия,
отек или инфильтрат на месте введения не более 8
см в диаметре.Нормальная общая реакция на прививку: повышение температуры без изменения общего состояния ребенка в течение первых 2 суток после введения вакцины.
Слайд 33
Реакция на АКДС
большой инфильтрат в глубине тканей (при
отсутствии нагноения лечения не требуется), гиперемия кожи со значительным
отеком.гипертермия и интоксикация (возникают через 6-10 часов после прививки);
аллергические реакции в виде сыпей, отека Квинке, анафилактического шока, астматического приступа, синдрома крупа;
осложнения со стороны нервной системы: судорожный синдром, пронзительный непрерывный крик (может длиться от 1- до 10 часов), поствакцинальный энцефалит.
Слайд 34
Вакцинация против эпидемического паротита
живая паротитная вакцина
паротитно-коревая вакцина
коревая-краснушно-паротитная вакцина (Приорикс)
Вакцину вводят подкожно под лопатку или в
наружную область плеча в объеме 0,5 мл.Вакцинируют в 12 месяцев
Ревакцинируют в 6 лет
Иммунитет после прививки держится не менее 10 лет
Слайд 35
Реакция на вакцинацию
Нормальная местная реакция: гиперемия и отек
кожи не более 8 см в диаметре, проходящие самостоятельно
в течение 1-3 дней.Нормальная общая реакция: повышение температуры тела, катаральные явления со стороны ВДП, носовое кровотечение, боль в животе не более 2-3 дней, редко - увеличение околоушных слюнных желез (в сроки до 42 дней).
Слайд 36
Осложнения
токсические: повышение температуры тела, рвота, боли в
животе, увеличение околоушных слюнных желез продолжительностью 3-5 дней, возникающие
с 5 по 15 день;аллергические реакции: анафилактический шок, отек Квинке, сыпи;
тромбоцитопеническая пурпура,
судорожные реакции,
серозный менингоэнцефалит.
Слайд 37
Вакцинация против кори
Коревая живая культуральная вакцина
Комбинированные вакцины
Вакцины
вводят подкожно или внутримышечно в объеме 0,5 мл.
Вакцинируют в
12 месяцев Ревакцинируют в 6 лет
Непривитые ранее в 15-17 лет вакцинируются двукратно с интервалом в 3 месяца
Слайд 38
Реакции на вакцинацию против кори
Нормальная местная реакция на
прививку: гиперемия и небольшой отек, не более 8 см
в диаметре.Нормальная общая реакция: повышение температуры тела, появление катаральных явлений со стороны ВДП и глаз при хорошем самочувствии, возможно носовое кровотечение, кореподобная сыпь на 6-11 день продолжительностью 2-4 дня.
Слайд 39
Осложнения
гипертермия с интоксикацией, катаральные явления
кореподобная сыпь, продолжительностью 3-5
дней
аллергические: анафилактический шок, сыпи, отек Квинке, артралгии
тромбоцитопеническая пурпура
судорожный синдром
поствакцинальный
коревой энцефалит.
Слайд 40
Вакцинация против краснухи
Вакцины вводят внутримышечно или подкожно.
Вакцинация
– в 12 месяцев
Ревакцинация – 6 лет
Непривитые ранее, в
том числе девушки от 18 до 25 лет– однократная вакцинация
Слайд 41
Реакция на вакцинацию против краснухи
Нормальная местная реакция: гиперемия
и небольшой отек, не более 8 см в диаметре.
Нормальная
общая реакция: субфебрильная температура, легкий катаральный синдром, увеличение затылочных, заднешейных лимфоузлов, краснушная сыпь от 5 до 15 дня.
Слайд 42
Осложнения
гипертермия
катаральный синдром
артралгия
повторная рвота
сыпь с интоксикацией
аллергические реакции:
анафилактический шок, отек Квинке, сыпи
хронический артрит,
судорожный синдром
серозный менингит
тромбоцитопеническая
пурпура.
Слайд 43
Вакцинация против гриппа
Используются вакцины из эпидемически актуальных, штаммов
(живые и инактивированные)
Иммунитет вырабатывается через 14 дней, типоспецифичен
и длится 6- 12 месяцевВакцинацию проводят осенью за 1- 2 месяца до начала эпидемии
Вводят интраназально или парентерально
Слайд 44
Группы, подлежащие вакцинации
дети с 6 месяцев
учащиеся 1-11
классов
студенты высших профессиональных и средних профессиональных учебных заведений
работники медицинских
и образовательных учреждений, транспорта, коммунальной сферывзрослые старше 60 лет
Слайд 45
Место введения
Ребенку первого-второго года жизни внутримышечные вакцины (в
том числе вакцины против гриппа) вводятся в переднее-боковую часть
средней трети бедра.При хорошем развитии мышечной массы с возраста 1 года можно детям вводить в дельтовидную мышцу плеча.
Более старшим детям и взрослым вакцины против гриппа вводятся в дельтовидную мышцу плеча.
Рекомендуется вводить прививку в плечо неведущей руки (в левое правшам, в правое – левшам) на тот случай, если случится местная реакция в виде болезненности, то чтобы она не мешала работать.