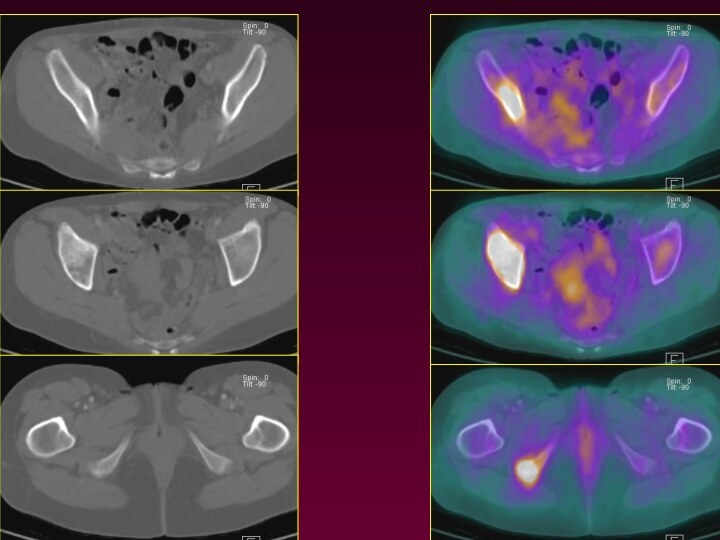
Слайд 2
Лимфатические узлы представляют собой анатомические образования округлой, овальной,
бобовидной, реже лентовидной формы размерами от 0,5 до 50
мм и более. Располагаются они по ходу лимфатических сосудов, как правило, гроздьями до десяти штук, и возле кровеносных сосудов, чаще — возле крупных вен.
Нормальная анатомия
и строение лимфатических узлов
Слайд 3
Абсолютных критериев нормальных размеров лимфатических узлов не существует.
По
мнению различных авторов, средней границей нормы считается размер ЛУ
до 1 см, за исключением паховых, для которых норма до 1,5 см.
Следует отметить, что в человеческом организме существует несколько специфических ЛУ, размеры которых превышают 10 мм, в том числе, югуло-дигастральный ЛУ (другое название – ЛУ Кютнера), расположенный в верхней трети шеи (его размеры часто достигают 30 мм в диаметре).
У большинства детей имеются мелкие пальпируемые ЛУ шейных, подмышечных и паховых групп, но как патологическое расценивается выявление задних околоушных, над- и подключичных групп
Слайд 4
Обследование больных с лимфомами включает в себя:
Сбор
анамнеза, клинические данные (наличие или отсутствие симптомов интоксикации), определение
количества поражённых лимфатических узлов и лимфатических зон физикальными методами.
Биопсию поражённого лимфатического узла (цитологическая и гистологическая верификация диагноза с обязательным установлением гистологического варианта лимфогрануломатоза).
Иммунофенотипирование.
Общий анализ крови (СОЭ, лейкоциты, лейкоцитарная формула).
Биохимический анализ крови (печёночные пробы, щелочная фосфатаза, ЛДГ, фибриноген, гаптоглобин).
Трепанобиопсия костного мозга.
Лучевые методы диагностики
Слайд 5
- Традиционная рентгенодиагностика
Ультразвуковое исследование
Магнитно-резонансная томография
Рентгеновская
компьютерная томография
Радиоизотопная диагностика (ОФЭКТ, ПЭТ)
Методы лучевой диагностики поражения
лимфатических узлов при злокачественных лимфомах
ПЭТ/КТ – «золотой стандарт» лучевого обследования больных при лимфомах
Слайд 6
Трудности рентгенографии – невозможность непосредственной визуализации лимфатических
узлов
Трудности – аппарато- и
операторозависимость;
УЗИ – визуализация глубоких лимфатических узлов;
– визуализация у тучных больных;
– генерализация и диффузный процесс
Трудности – воспаление, некроз, фиброз
МРТ – остаточные изменения после терапии
– длительность исследования
– металлические протезы и имплантаты
Трудности – лимфатические узлы до 10 мм
КТ – диффузный характер процесса
– характеристика остаточных изменений
– ранняя диагностика доклинических рецидивов
Трудности – определение анатомической локализации
ОФЭКТ – неспецифическая активность радиофармпрепаратов
Слайд 7
Задачи компьютерной томографии при ПЭТ/КТ:
Установление факта наличия
лимфоаденопатии
Определение размеров и плотности измененных лимфатических узлов
Определение локализации и характер внутриорганных поражений
Дифференциальная диагностика с другими заболеваниями
Основная трудность метода компьютерной томографии – невозможность выявить пораженные неувеличенные лимфатические
узлы
Слайд 8
Задачи позитронно-эмиссионной томографии при ПЭТ/КТ:
Установление наличия гиперметаболизма
радиофармпрепарата
Определение распространенности заболевания по наличию очагив гиперметаболизма радиофармпрепарата
Дифференциальная
диагностика с другими заболеваниями
Определение совпадения гиперметаболических изменений с изменениями, выявленными при КТ
Слайд 9
Измерение уровня глюкозы в крови
Введение РФП
(18F-дезоксиглюкоза)→ покой в течение 60 минут
Приём 300-500 мл
воды для ускорения выведения
радиофармпрепарата
Опорожнение мочевого пузыря
Проведение КТ-сканирования с болюсным контрастным усилением
Проведение ПЭТ-сканирования на основе топограммы КТ
Отсроченное повторное сканирование (спустя 2 часа)
Совмещение данных ПЭТ и КТ в различном процентном
соотношении
При КТ – денситометрический анализ;
при ПЭТ – полуколичественный анализ с подсчётом SUV
МЕТОДИКА ПЭТ/КТ ТЕЛА
Слайд 10
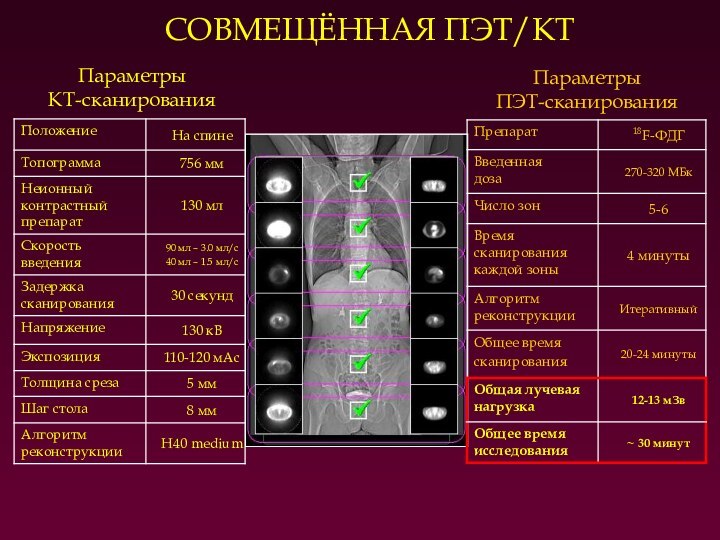
СОВМЕЩЁННАЯ ПЭТ/КТ
Параметры
КТ-сканирования
Параметры
ПЭТ-сканирования
Слайд 11
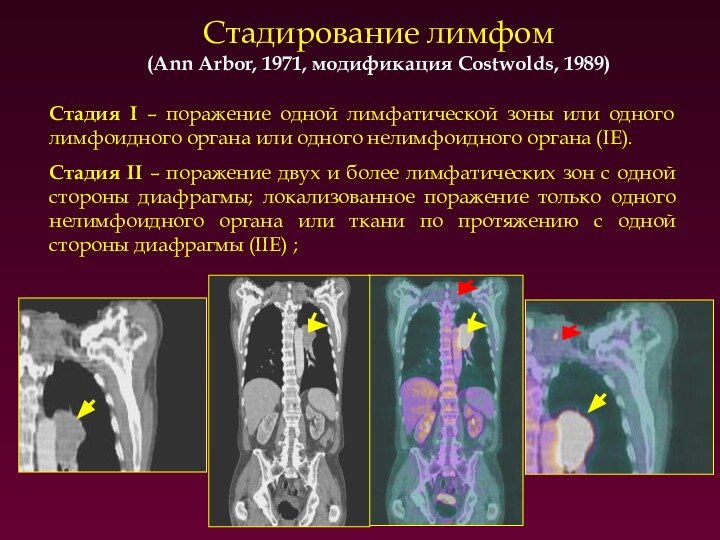
Изолированным считается поражение одиночных, не связанных между собой
лимфатических узлов.
Под пакетом понимают группу изолированных узлов, тесно соединяющихся
между собой.
Конгломератом называют объединённые в одно целое лимфатические узлы с ровной или бугристой поверхностью, имеющие однородную плотность. Размеры конгломерата составляют от 50 мм. Он может включать с себя поражение перикарда, сальника, плевры. В отличие от пакета, при конгломерате невозможно определить чёткие границы отдельных узлов.
Лимфоидным инфильтратом считается распространение патологической ткани вдоль хода лимфатических сосудов и стволов с наличием нечётких краёв.
Пакеты и конгломераты при лимфомах имеют плотность 35-48 HU. При диффузном поражении плотность становится пониженной (24-32 HU) и неоднородной. Наличие расширенных лимфатических стволов и сосудов следует расценивать, как поражение опухолью.
ПЭТ/КТ-семиотика поражения лимфатических узлов
Слайд 12
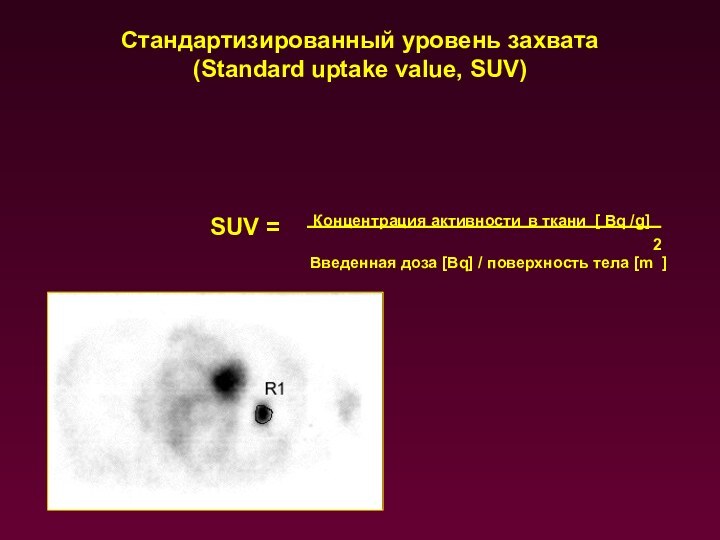
Стандартизированный уровень захвата
(Standard uptake value, SUV)
SUV =
Концентрация активности в ткани [ Bq /g]
Введенная
доза [Bq] / поверхность тела [m2]
Слайд 13
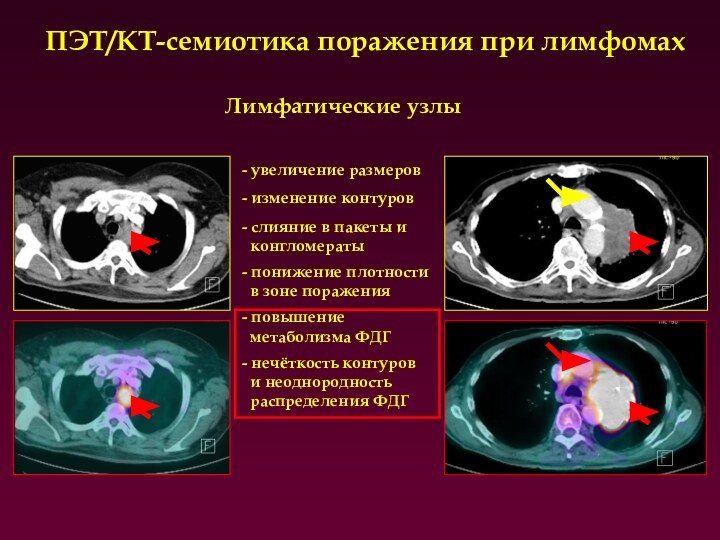
Лимфатические узлы
ПЭТ/КТ-семиотика поражения при лимфомах
- слияние в пакеты
и
конгломераты
- понижение плотности
в зоне поражения
-
увеличение размеров
- изменение контуров
- повышение
метаболизма ФДГ
- нечёткость контуров
и неоднородность
распределения ФДГ
Слайд 14
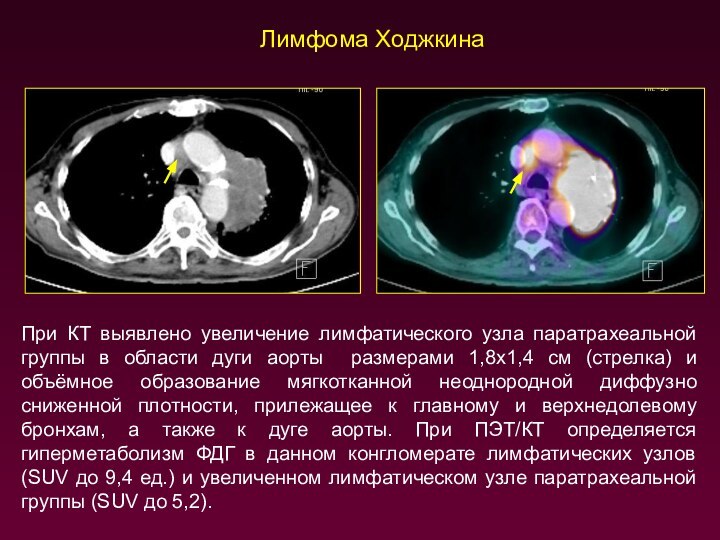
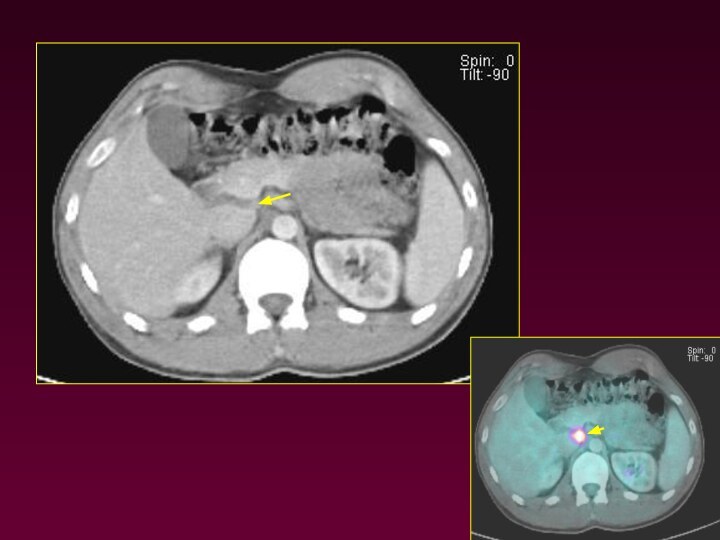
При КТ выявлено увеличение лимфатического узла паратрахеальной группы
в области дуги аорты размерами 1,8х1,4 см (стрелка) и
объёмное образование мягкотканной неоднородной диффузно сниженной плотности, прилежащее к главному и верхнедолевому бронхам, а также к дуге аорты. При ПЭТ/КТ определяется гиперметаболизм ФДГ в данном конгломерате лимфатических узлов (SUV до 9,4 ед.) и увеличенном лимфатическом узле паратрахеальной группы (SUV до 5,2).
Лимфома Ходжкина
Слайд 15
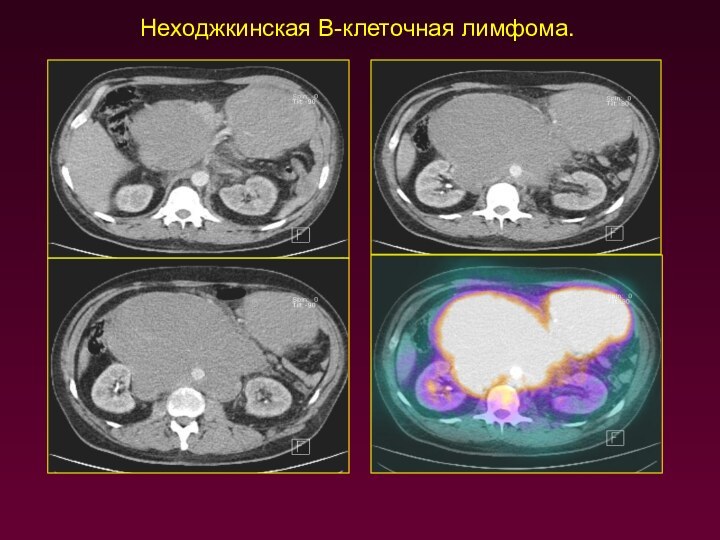
Неходжкинская В-клеточная лимфома.
Слайд 17
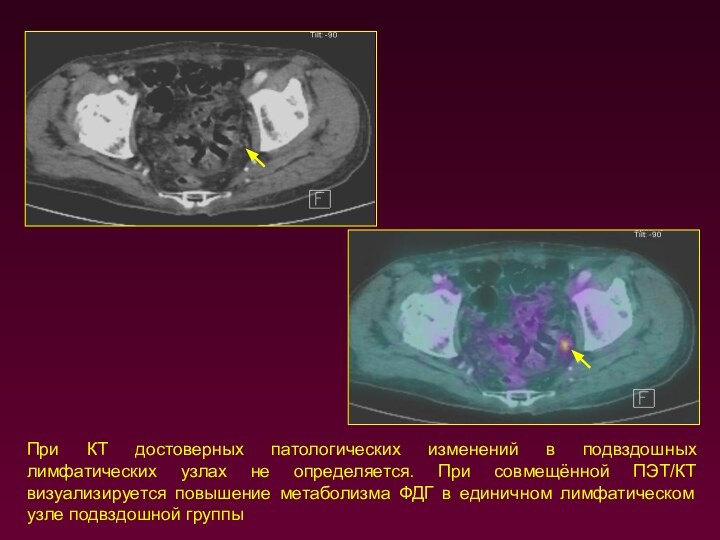
При КТ достоверных патологических изменений в подвздошных лимфатических
узлах не определяется. При совмещённой ПЭТ/КТ визуализируется повышение метаболизма
ФДГ в единичном лимфатическом узле подвздошной группы
Слайд 18
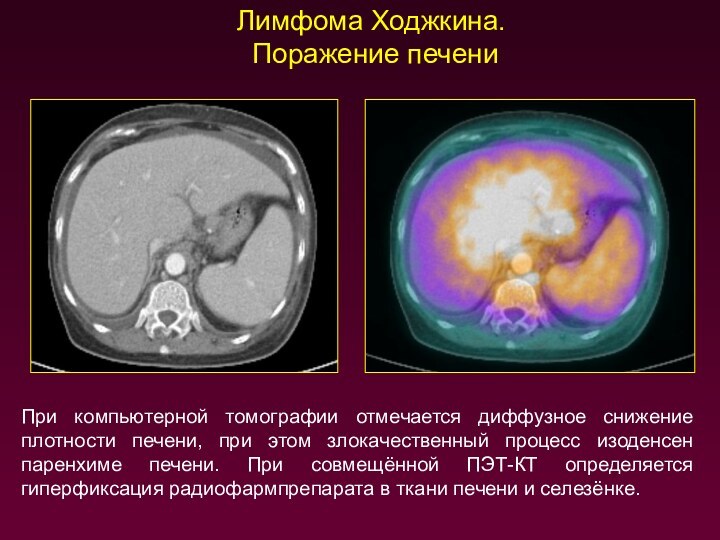
Лимфома Ходжкина.
Поражение печени
При компьютерной томографии отмечается диффузное
снижение плотности печени, при этом злокачественный процесс изоденсен паренхиме
печени. При совмещённой ПЭТ-КТ определяется гиперфиксация радиофармпрепарата в ткани печени и селезёнке.
Слайд 19
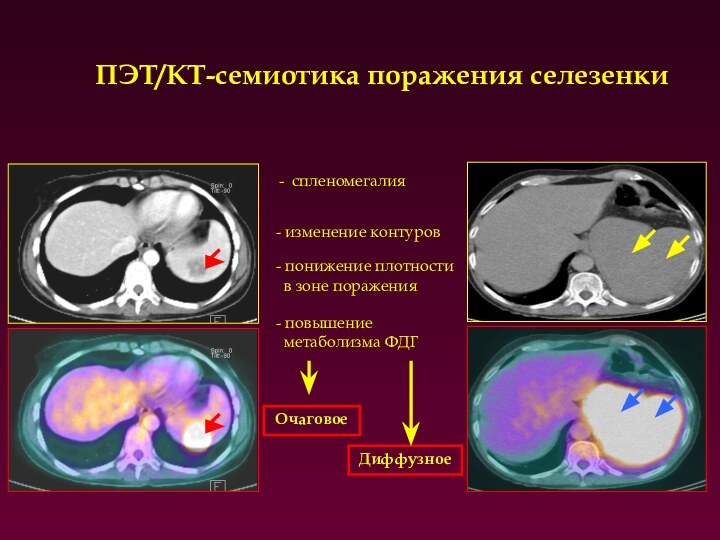
ПЭТ/КТ-семиотика поражения селезенки
Очаговое
Диффузное
- понижение плотности
в зоне
поражения
спленомегалия
- изменение контуров
- повышение
метаболизма ФДГ
Слайд 20
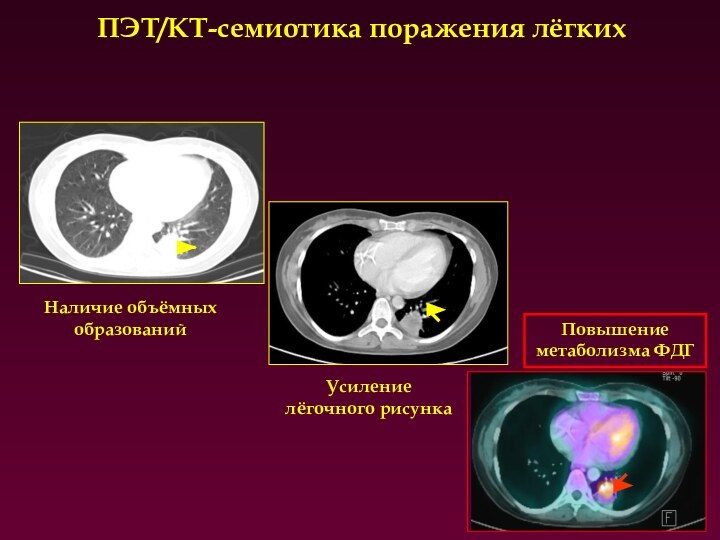
ПЭТ/КТ-семиотика поражения лёгких
Наличие объёмных образований
Усиление лёгочного рисунка
Повышение метаболизма
ФДГ
Слайд 21
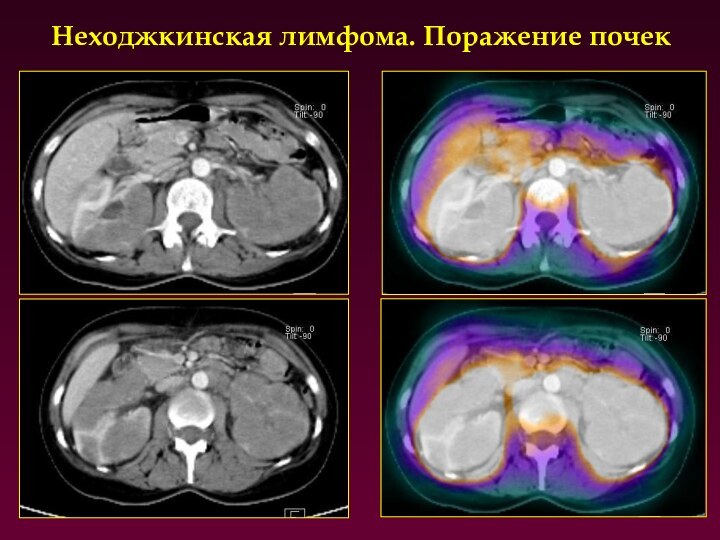
Неходжкинская лимфома. Поражение почек
Слайд 22
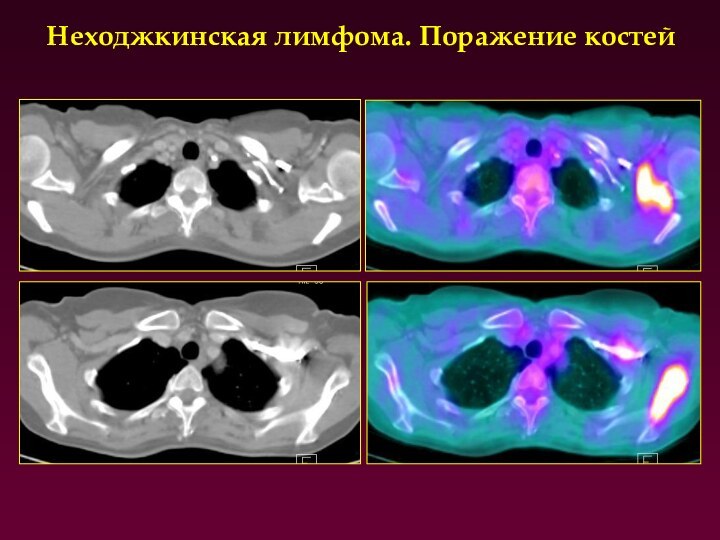
Неходжкинская лимфома. Поражение костей
Слайд 24
Стадирование лимфом
(Ann Arbor, 1971, модификация Costwolds, 1989)
Слайд 25
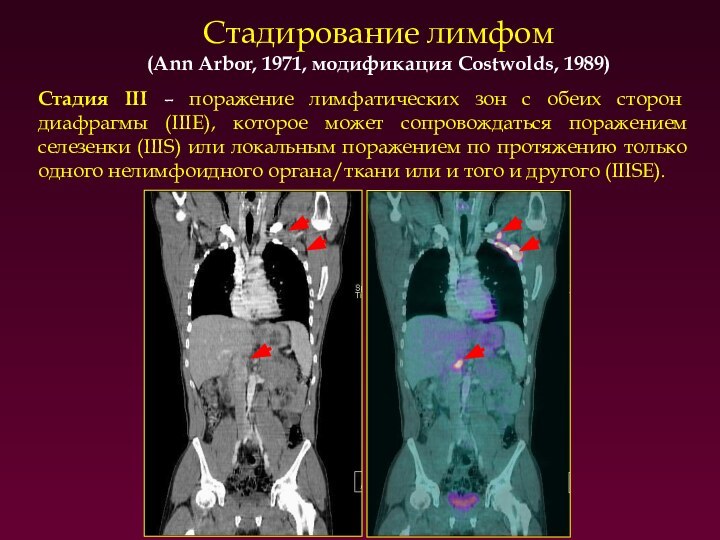
Стадирование лимфом
(Ann Arbor, 1971, модификация Costwolds, 1989)
Слайд 26
Стадирование лимфом
(Ann Arbor, 1971, модификация Costwolds, 1989)
Стадия IV
– диффузное или диссеминированное поражение одного или более внелимфатических
органов или тканей с поражением лимфатических узлов или без него. Диффузное или диссеминированное поражение селезёнки не относится к стадии IV.
Слайд 27
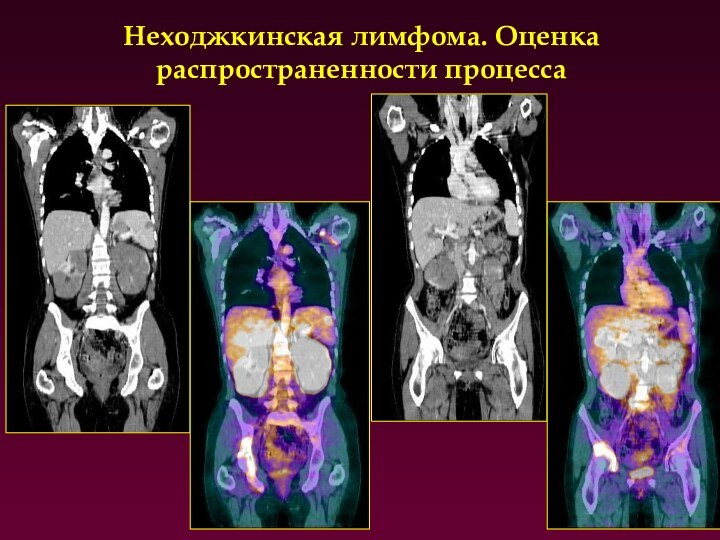
Неходжкинская лимфома. Оценка распространенности процесса
Слайд 28
Дополнительно к стадии указывают следующие обозначения:
А – отсутствие
общей симптоматики.
В – лихорадка свыше 38°С, ночные поты, необъяснимая
потеря более 10% веса за 6 месяцев.
Х – большой очаг опухоли (горизонтальный размер опухоли в средостении на рентгеновском снимке в прямой проекции составляет более 1/3 диаметра грудной клетки; наличие конгломератов лимфатических узлов размерами более 10 см).
Е – поражение одного нелимфоидного органа или ткани.
Стадирование лимфом
Слайд 29
При оценке эффективности лечения в случае благоприятного течения
во внутренних органах и лимфатических узлах определяется уменьшение или
полное исчезновение лимфоидных образований. При прогрессировании же заболевания происходит увеличение печени, селезёнки, лимфатических узлов, появление диссеминации в новых группах лимфатических узлов, органах и тканях, изменения плотностных характеристик.
Слайд 30
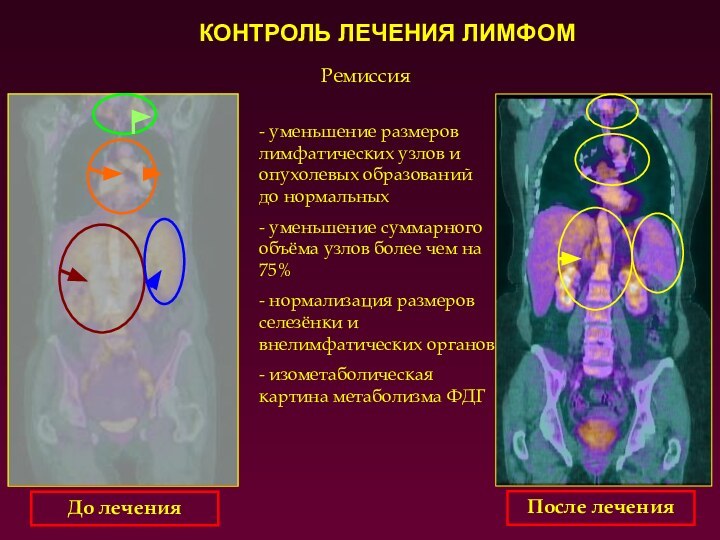
Ремиссия
- уменьшение размеров лимфатических узлов и опухолевых образований
до нормальных
- уменьшение суммарного объёма узлов более чем на
75%
- нормализация размеров селезёнки и внелимфатических органов
- изометаболическая картина метаболизма ФДГ
До лечения
После лечения
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
Слайд 31
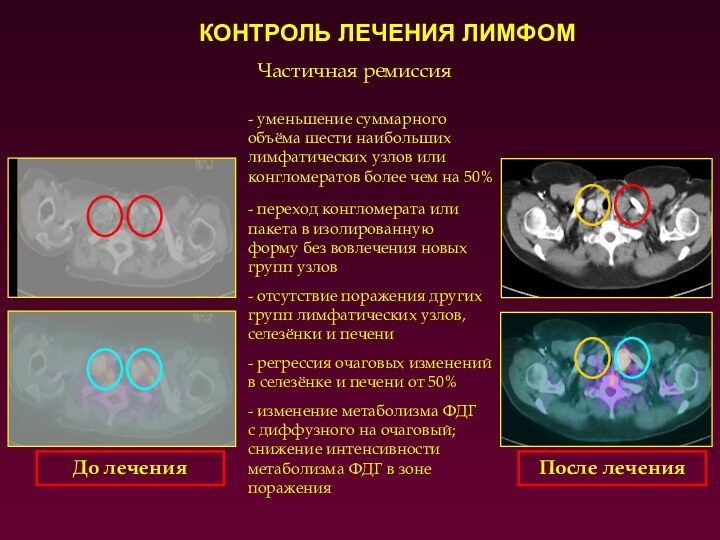
Частичная ремиссия
- уменьшение суммарного объёма шести наибольших лимфатических
узлов или конгломератов более чем на 50%
- переход
конгломерата или пакета в изолированную
форму без вовлечения новых групп узлов
- отсутствие поражения других групп лимфатических узлов, селезёнки и печени
- регрессия очаговых изменений в селезёнке и печени от 50%
- изменение метаболизма ФДГ
с диффузного на очаговый; снижение интенсивности метаболизма ФДГ в зоне поражения
До лечения
После лечения
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
Слайд 32
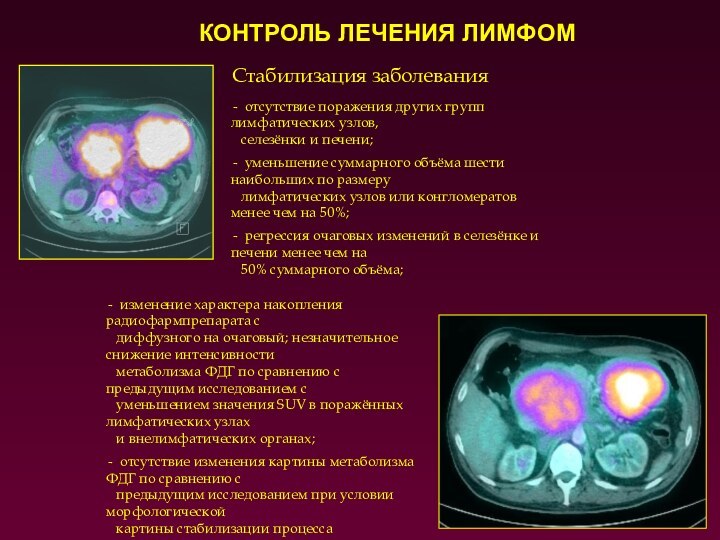
Стабилизация заболевания
отсутствие поражения других групп лимфатических узлов,
селезёнки и печени;
уменьшение суммарного объёма шести
наибольших по размеру
лимфатических узлов или конгломератов менее чем на 50%;
регрессия очаговых изменений в селезёнке и печени менее чем на
50% суммарного объёма;
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
изменение характера накопления радиофармпрепарата с
диффузного на очаговый; незначительное снижение интенсивности
метаболизма ФДГ по сравнению с предыдущим исследованием с
уменьшением значения SUV в поражённых лимфатических узлах
и внелимфатических органах;
отсутствие изменения картины метаболизма ФДГ по сравнению с
предыдущим исследованием при условии морфологической
картины стабилизации процесса
Слайд 33
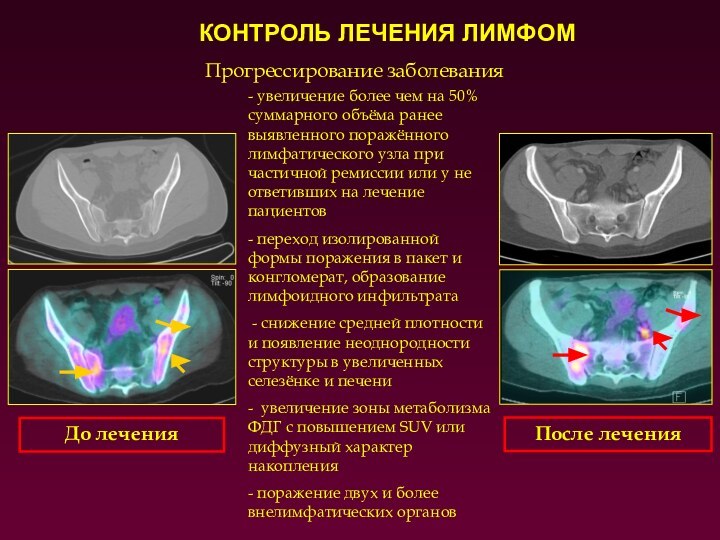
Прогрессирование заболевания
- увеличение более чем на 50% суммарного
объёма ранее выявленного поражённого лимфатического узла при частичной ремиссии
или у не ответивших на лечение пациентов
- переход изолированной формы поражения в пакет и конгломерат, образование лимфоидного инфильтрата
- снижение средней плотности и появление неоднородности структуры в увеличенных селезёнке и печени
- увеличение зоны метаболизма ФДГ с повышением SUV или диффузный характер накопления
- поражение двух и более внелимфатических органов
До лечения
После лечения
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
Слайд 34
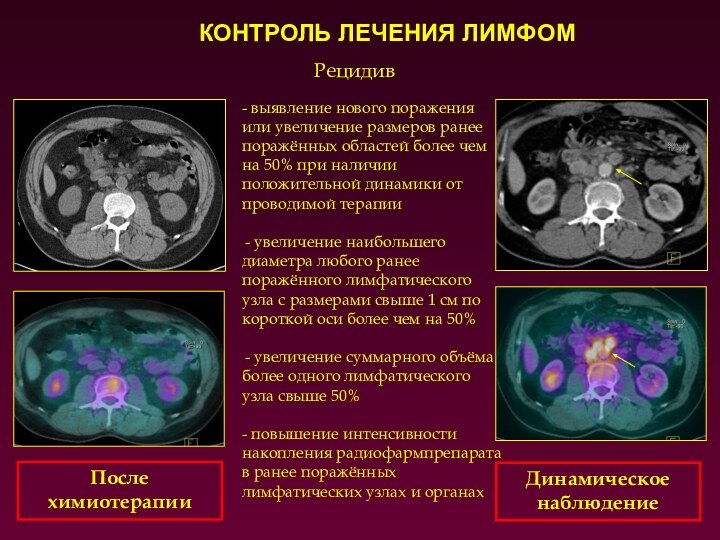
Рецидив
- выявление нового поражения или увеличение размеров ранее
поражённых областей более чем на 50% при наличии положительной
динамики от проводимой терапии
увеличение наибольшего диаметра любого ранее поражённого лимфатического узла с размерами свыше 1 см по короткой оси более чем на 50%
увеличение суммарного объёма более одного лимфатического узла свыше 50%
- повышение интенсивности накопления радиофармпрепарата в ранее поражённых лимфатических узлах и органах
После химиотерапии
Динамическое наблюдение
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
Слайд 35
Оценка изменения метаболизма радиофармпрепарата по критериям Deauville
1 балл
– накопление радиофармпрепарата отсутствует
2 балла – накопление в очагах
меньшей интенсивности, чем в средостении
3 балла – накопление в очагах большей интенсивности, чем в средостении, но меньшей, чем в печени
4 балла – накопление в очагах выше, чем в печени
5 баллов – накопление в очагах значительно (в 2-3 раза и более) превышает уровень метаболизм в печени
КОНТРОЛЬ ЛЕЧЕНИЯ ЛИМФОМ
Слайд 36
Затруднения и ошибки в интерпретации данных ПЭТ/КТ:
наличие сопутствующей метаболически активной лимфоаденопатии воспалительного или реактивного характера
гиперфиксация радиофармпрепарата по типу «остаточного захвата»
подозрение на наличие пораженных лимфатические узлов без метаболической активности
затрудненная дифференцировка анатомических структур в зоне поражения
Слайд 37
Ультразвуковое обследование
Рекомендуется проводить с целью уточнения
характера выявленных
при ПЭТ/КТ изменений
Лимфатические узлы поверхностных групп (околоушная, поднижнечелюстная, шейная,
подмышечная, паховая область)
Паренхиматозные органы брюшной полости и забрюшинного пространства
Наличие незначительно увеличенных (0,8-1,5 см) лимфатических узлов, уровень захвата РФП 3,0-5,0
Наличие предпосылок к реактивным или воспалительным изменениям лимфатических узлов
Наличие изменений в органах брюшной полости и забрюшинного пространства, требующих детальной визуализации структуры
УЗИ – единственный метод визуализации
внутренней структуры лимфатических узлов
Слайд 38
Ультразвуковое обследование
Линейный или конвексный датчик с частотой 5,0
– 10,0 МГц
Режим допплеровского картирования
Оценка формы лимфатического узла, соотношения
осей, формы и ширины ворот, толщины коры, эхоструктуры, характера васкуляризации
Исследование в режиме эластографии и режиме псевдоокрашивания
При исследовании паренхиматозных органов – оценка формы, эхоструктуры, васкуляризации
Сопоставление полученных данных с результатами ПЭТ/КТ
Слайд 39
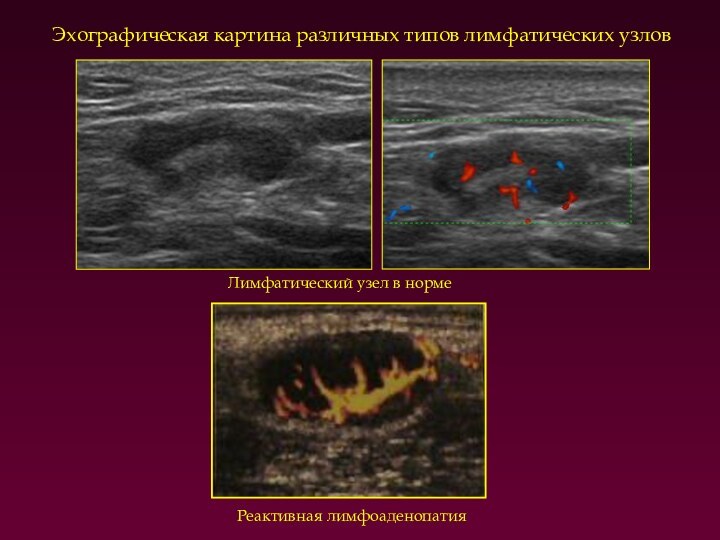
Эхографическая картина различных типов лимфатических узлов
Лимфатический узел в
норме
Реактивная лимфоаденопатия
Слайд 40
Равномерное увеличение лимфатического узла с сохранением его формы
или шарообразная форма узла
2. Сохранение структур воротного синуса
3. Диффузное
равномерное повышение либо снижение эхогенности
4. Наличие выраженного кровотока в центральной части узла при единичном питающем сосуде
5. Болезненность при надавливании
6. Жесткость лимфатического узла в режиме эхографии не повышена (при хроническом лимфадените может быть умеренной)
Дополнительные питающие сосуды не визуализируются, кровоток в окружающих тканях может быть усилен
Эхографические признаки воспалительных
изменений лимфатических узлов
Слайд 41
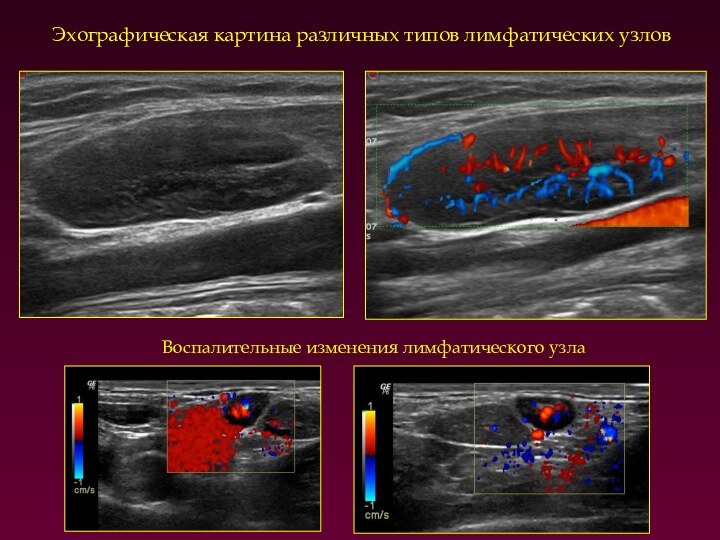
Эхографическая картина различных типов лимфатических узлов
Воспалительные изменения лимфатического
узла
Слайд 42
Округлая форма лимфатического узла, т.е. соотношение длинного диаметра
к короткому менее 2,0
2. Деформация ворот лимфатического узла (вплоть
до отсутствия их визуализации)
3. Выявление множественных измененных лимфатических узлов
4. Тенденция к слиянию с нарушением эхоструктуры
5. Неровный контур
6. Общее снижение эхогенности лимфатических узлов, наличие гетерогенного внутреннего эхосигнала
7. Наличие дополнительных сосудов по периферии и в центре
8. Возможна гиповаскуляризация
9. Повышение жесткости лимфатического узла в режиме эхографии
Эхографические признаки поражения
лимфатических узлов при лимфомах
Слайд 43
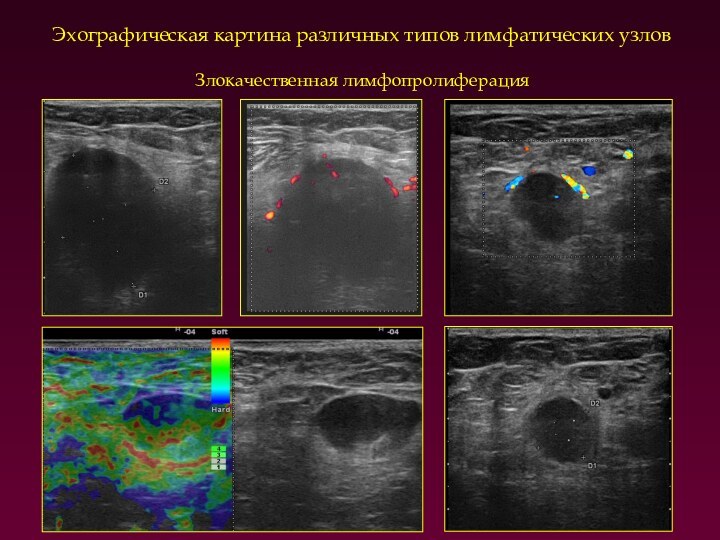
Эхографическая картина различных типов лимфатических узлов
Злокачественная лимфопролиферация
Слайд 44
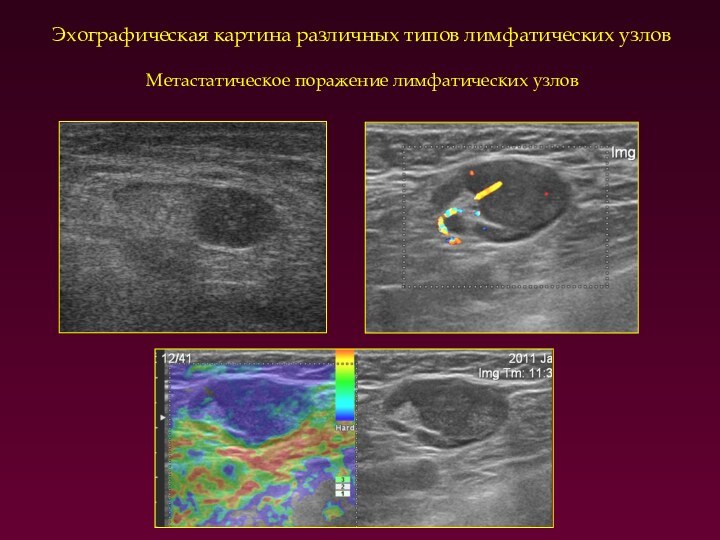
Эхографическая картина различных типов лимфатических узлов
Метастатическое поражение лимфатических
узлов
Слайд 45
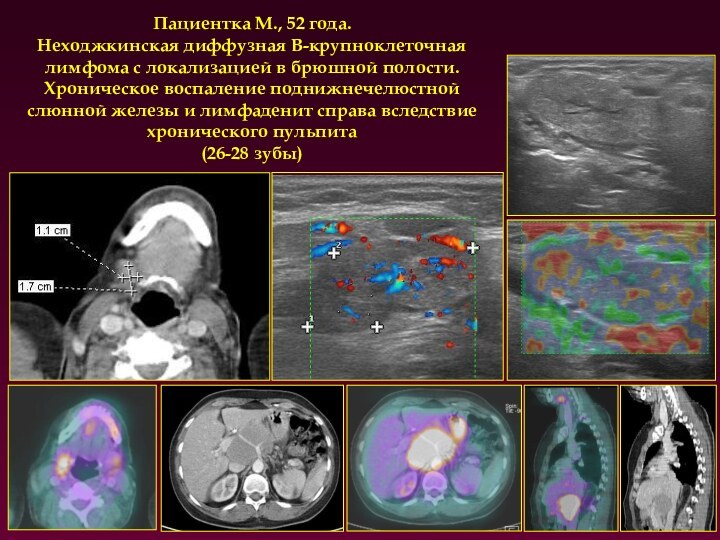
Пациентка М., 52 года.
Неходжкинская диффузная В-крупноклеточная лимфома с
локализацией в брюшной полости. Хроническое воспаление поднижнечелюстной слюнной железы
и лимфаденит справа вследствие хронического пульпита
(26-28 зубы)
Слайд 46
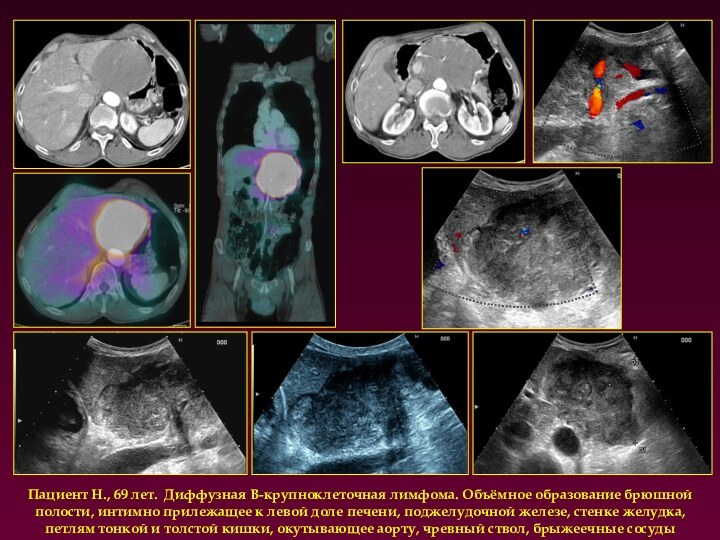
Пациент Н., 69 лет. Диффузная В-крупноклеточная лимфома. Объёмное
образование брюшной полости, интимно прилежащее к левой доле печени,
поджелудочной железе, стенке желудка, петлям тонкой и толстой кишки, окутывающее аорту, чревный ствол, брыжеечные сосуды
Слайд 47
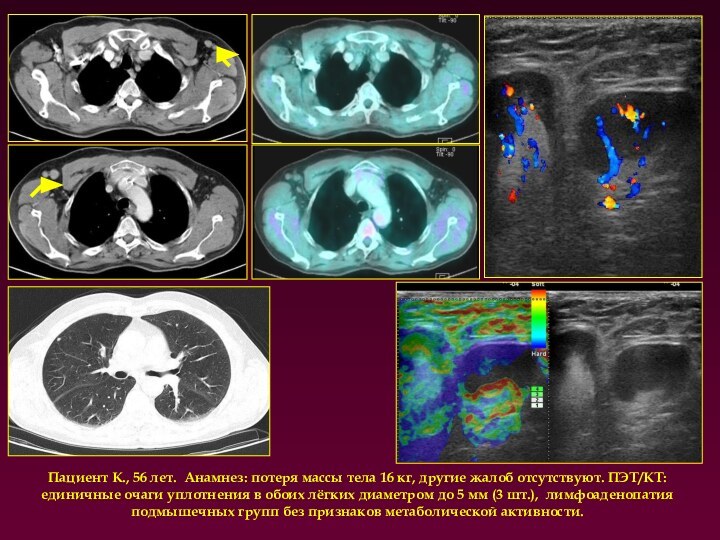
Пациент К., 56 лет. Анамнез: потеря массы тела
16 кг, другие жалоб отсутствуют. ПЭТ/КТ: единичные очаги уплотнения
в обоих лёгких диаметром до 5 мм (3 шт.), лимфоаденопатия подмышечных групп без признаков метаболической активности.
Слайд 48
Совмещённая позитронно-эмиссионная и компьютерная томография является методом выбора
лучевой диагностики стадировании и контроле лечения злокачественных лимфом
2.
Диагностическая эффективность ПЭТ/КТ при стадировании злокачественных лимфом может снижаться за счёт наличия воспалительных и реактивных изменений лимфатических узлов.
3. Метод ультразвуковой диагностики рекомендуется использовать для уточнения структуры и кровоснабжения доступных для исследования лимфатических узлов для дифференциальной диагностики воспалительного и лимфопролиферативного процесса при неоднозначных результатах ПЭТ/КТ и возможности наличия воспалительных изменений в зоне интереса
4. Метод ультразвуковой диагностики также рекомендуется применять в случае необходимости детализации внутренних структур нелимфоидных органов при неоднозначных результатах ПЭТ/КТ
Слайд 49
Совмещённая позитронно-эмиссионная и компьютерная томография является наиболее информативным
методом лучевой диагностики
при морфофункциональной характеристике лимфомы Ходжкина
и
неходжкинских лимфом, установлении точной стадии лимфопролиферативного процесса и определении
характера ответа на лечение.
Основные преимущества – выявление локализации всех зон поражения по наличию гиперфиксации радиофармпрепарата и возможность диагностики лимфопролиферативной патологии при отсутствии видимых структурных изменений
ЗАКЛЮЧЕНИЕ
Слайд 50
Показаниями к проведению ПЭТ/КТ являются:
– первичное стадирование лимфомы
Ходжкина и неходжкинских
лимфом после установления гистологического
диагноза для
определения локализации всех поражённых лимфатических узлов
и внелимфатических органов;
– осуществление контроля лимфопролиферативного процесса
в ходе выполнения и после завершения лечебных мероприятий
с целью оценки эффективности проведённой терапии;
– динамическое наблюдение больных после проведения лечения
для выявления доклинических рецидивов
ЗАКЛЮЧЕНИЕ
Слайд 51
ЗАКЛЮЧЕНИЕ
Диагностическая эффективность ПЭТ/КТ при стадировании
злокачественных лимфом может снижаться за счёт наличия воспалительных и
реактивных изменений лимфатических узлов.
Для уточнения структуры и кровоснабжения доступных для исследования лимфатических узлов для дифференциальной диагностики воспалительного и лимфопролиферативного процесса при неоднозначных результатах ПЭТ/КТ и возможности наличия воспалительных изменений в зоне интереса рекомендуется использовать метод ультразвуковой диагностики
Метод ультразвуковой диагностики также рекомендуется применять в случае необходимости детализации внутренних структур нелимфоидных органов при неоднозначных результатах ПЭТ/КТ
Рентгеновскую компьютерную томографию рекомендовано использовать для динамического наблюдения пациентов, достигших полной ремиссии после лечения (чередование КТ и ПЭТ/КТ) или при первичном обследовании больных до установления клинического и гистологически верифицированного диагноза