Слайд 2
Травма груди – изолированное или комплексное повреждение целостности
кожных покровов, костного каркаса, внутренних органов груди. Выделяют открытую
и закрытую травму (ранения) груди.
При травматическом повреждении груди выделяют симптомы, которые подразделяются на общие, местные и специфические:
Общие признаки проявляются расстройством дыхания и кровообращения
Местные признаки – это наличие раны, кровотечения, признаки переломов ребер и др.
Специфическими признаками повреждения грудной клетки служат подкожная эмфизема, пневмоторакс, гемоторакс
Слайд 3
Закрытые повреждения грудной клетки
Закрытые повреждения грудной клетки подразделяются
на две группы:
Без повреждения каркаса грудной
И с повреждением
каркаса грудной клетки
Первая группа включает ушибы, сотрясения и сдавления, а вторая – переломы ребер и грудины.
Слайд 4
Ушибы грудной клетки
Ушибы грудной клетки возникают при сильном
ударе по грудной клетки, падении на твердый предмет. Для
ушиба характерно повреждение мягких тканей грудной клетки в виде болезненной припухлости, обычно вызванной внутримышечным или подкожным кровоизлиянием. При наличии данного повреждения необходимо исключить переломы ребер и повреждения органов грудной клетки.
Слайд 5
Сотрясение грудной клетки
Сотрясение грудной клетки возникает при падениях
с высоты или сильном, неожиданном, резком и коротком сжатии
грудной клетки. Диагностика строится на анамнезе, отсутствии видимых наружных следов повреждений, выраженной общей реакцией организма, вплоть до шокового состояния.
Слайд 6
Сдавления грудной клетки, синдром сдавления верхней полой вены
Сдавление
грудной клетки возможны при авариях на производстве, автомобильных травмах
и других ситуациях. Диагноз ставится на основании так называемой травматической асфиксии: голова, лицо и грудная клетка пострадавшего приобретают багрово-фиолетовую окраску с резко выраженной нижней границей. На коже и видимых слизистых наблюдаются петехиальные кровоизлияния.
Слайд 7
Переломы ребер
Переломы ребер бывают при ударе, падении, сжатии
грудной клетки и могут быть одиночными и множественными, со
смещением и без него. При смещении возможны осложнения в виде повреждения межреберных сосудов и нервов, плевры и легкого, с образованием различных видов пневмоторакса, гемоторакса, подкожной эмфиземы.
Диагностика строится на анамнезе, локализованном болевом синдроме, взаимосвязанном с дыханием, движениями грудной клетки, кашлем.
К достоверным признакам перелома ребер относятся наличие патологической подвижности отломков, крепитация костных фрагментов и деформация грудной клетки (при множественных переломах). При множественных переломах может развиться шоковое состояние с признаками ОДН I-III стадии
Слайд 8
Перелом грудины
Перелом грудины обычно возникает на границе ее
тела и рукоятки или мечевидного отростка. Возникает типичная локализованная
боль, связанная с дыханием. Дифференциальная диагностика проводится в первую очередь с ИБС.
Неотложная помощь:
Пульсоксиметрия
Ингаляция кислорода
ЭКГ (ЭКП), ЭКГ – мониторинг
Трамадол 100 мг в/в или Фентанил 0,05-0,1 мг в/вено
Госпитализация, при отказе актив через 2 часа на 03, при повторном отказе актив ЛПУ
Слайд 9
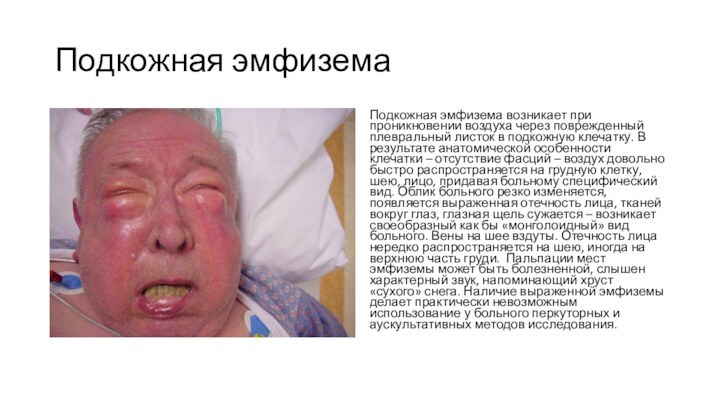
Подкожная эмфизема
Подкожная эмфизема возникает при проникновении воздуха через
поврежденный плевральный листок в подкожную клечатку. В результате анатомической
особенности клечатки – отсутствие фасций – воздух довольно быстро распространяется на грудную клетку, шею, лицо, придавая больному специфический вид. Облик больного резко изменяется, появляется выраженная отечность лица, тканей вокруг глаз, глазная щель сужается – возникает своеобразный как бы «монголоидный» вид больного. Вены на шее вздуты. Отечность лица нередко распространяется на шею, иногда на верхнюю часть груди. Пальпации мест эмфиземы может быть болезненной, слышен характерный звук, напоминающий хруст «сухого» снега. Наличие выраженной эмфиземы делает практически невозможным использование у больного перкуторных и аускультативных методов исследования.
Слайд 10
Пневмоторакс
Пневмоторакс определяется как скопление воздуха в плевральной
полости. Непременным условием пневмоторакса является повреждение плевры. Причинами развития
пневмоторакса может быть травма, прорыв в плевральную полость абсцесса легкого или разрыв эмфизематозной буллы, разрушение стенки бронха при туберкулезе или злокачественном новообразовании и т.д. В зависимости от сообщения с плевральной полости с внешней средой выделяют:
Открытый пневмоторакс
Закрытый пневмоторакс
Особыми формами является клапанный и напряженный пневмоторакс
Слайд 11
Открытый пневмоторакс
Симптомы открытого пневмоторакса – зияющая рана груди,
характерный «хлюпающий» или «свистящий» звук насасывания воздуха через рану
при вдохе. Из раны выделяются кровянистые пузыри, кровь.
Слайд 12
Открытый пневмоторакс - характеризуется свободным сообщением плевральной полости
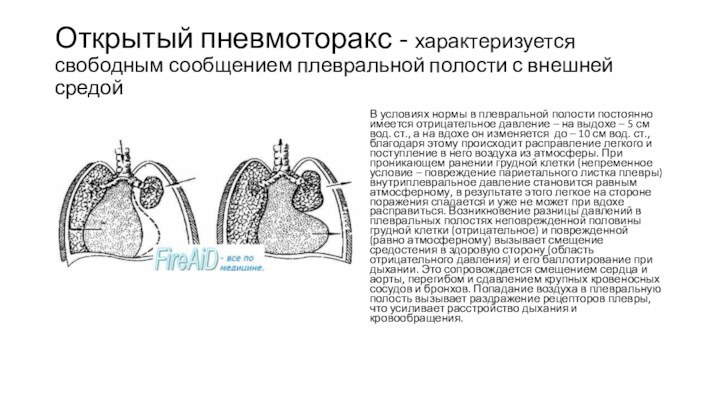
с внешней средой
В условиях нормы в плевральной полости постоянно
имеется отрицательное давление – на выдохе – 5 см вод. ст., а на вдохе он изменяется до – 10 см вод. ст., благодаря этому происходит расправление легкого и поступление в него воздуха из атмосферы. При проникающем ранении грудной клетки (непременное условие – повреждение париетального листка плевры) внутриплевральное давление становится равным атмосферному, в результате этого легкое на стороне поражения спадается и уже не может при вдохе расправиться. Возникновение разницы давлений в плевральных полостях неповрежденной половины грудной клетки (отрицательное) и поврежденной (равно атмосферному) вызывает смещение средостения в здоровую сторону (область отрицательного давления) и его баллотирование при дыхании. Это сопровождается смещением сердца и аорты, перегибом и сдавлением крупных кровеносных сосудов и бронхов. Попадание воздуха в плевральную полость вызывает раздражение рецепторов плевры, что усиливает расстройство дыхания и кровообращения.
Слайд 13
Открытый пневмоторакс
Кроме того, расстройства газообмена усугубляется в
связи с возникновением феномена парадоксального дыхания. При вдохе спавшееся
легкое перестает, подобно здоровому, насасывать воздух из соответствующего бронха, а в него попадает лишь небольшая часть воздуха, насасываемого здоровым легким. Вместе с тем в здоровое легкое присасывается значительное количество воздуха из спавшегося легкого. Во время выдоха насыщенный СО2 воздух поступает не только в трахею, но и обратно – в спавшиеся легкое на стороне повреждения. При каждом вдохе и выдохе воздух, насыщенный СО2, как бы перекачивается из сжатого легкого и обратно. Количество его довольно велико – 150 – 200 мл при каждом вдохе.
Слайд 14
Закрытый пневмоторакс
При закрытом пневмотораксе плевральная полость не сообщается
с внешней средой и объем воздуха, попавший в плевральную
полость в результате травмы груди или повреждения легкого, при дыхании не меняется. Если не происходит клапанного механизма, закрытый пневмоторакс протекает относительно доброкачественно: рана довольно быстро закрывается самостоятельно, а имеющееся небольшое количество воздуха в плевральной полости не вызывает угрожающего жизни состояния, однако требует неотложный мер.
Слайд 15
Клапанный пневмоторакс
При клапанном пневмотораксе воздух на вдохе свободно

попадает в плевральную полость, но выход его затрудняется из-зи
наличия клапанного механизма. Клапанный пневмоторакс может быть наружным и внутренним.
При наружном пневматораксе клапаном служат края раны грудной клетки. При вдохе рана раскрывается, пропуская воздух в плевральную полость, а при выдохе спадается и его отток прекращается.
Внутренний клапанный пневмоторакс обычно формируется при одновременном повреждении крупного бронха и лоскутной ране легкого. Данный лоскут начинает играть роль клапана. С каждым вдохом воздух поступает в плевральную полость, не имея пути выход. При выравнивании, внутриплевральный клапанный пневмоторакс переходит в напряженный.
Напряженный пневмоторакс – осложнение клапанного пневмоторакса и по своей сути это закрытый пневмоторакс. Его основной отличительный признак – высокое давление воздуха в плевральной полости. Напряженный пневмоторакс вызывает смещение средостения, коллабирование легких, быстрое нарастание подкожной эмфиземы. Обычно состояние пострадавших с данной патологией, как правило, крайне тяжелое.
Слайд 16
Гемоторакс
Гемоторакс определяется как скопление крови в плевральной
полости. В зависимости от объема крови выделяют малый, средний
и большой гемоторакс
При малом гемотораксе объем крови до 500 мл (уровень жидкости ниже угла лопатки);
При среднем объем крови до 1000 мл (уровень жидкости достигает угла лопатки);
При большом объем крови более 1000 мл (кровь занимает всю или почти всю плевральную полость).
Гемоторакс несет в себе опасность для жизни нарастанием сдавления легкого и прогрессирующей внутренней кровопотерей.
Слайд 17
Открытые повреждения грудной клетки
Открытые повреждения грудной клетки подразделяются
на непроникающие и проникающие, сквозные и слепые
Непроникающие ранения грудной
клетки относятся к числу легких или средней степени тяжести
Проникающие ранения характеризуются повреждением париетального листка плевры, что сопровождается поступлением воздуха в грудную клетку и возникновением пневмоторакса. Данный синдром проявляется характерным симптомокомплексом в виде нарушения дыхания, работы ССС, ЦНС и др. К достоверным признакам проникающих ранений грудной клетки относятся: пневмоторакс, гемоторакс, подкожная эмфизема и кровохарканье.
Слайд 18
Ранения с открытым пневмотораксом
Ранения с открытым пневмотораксом протекают
тяжело. Больные беспокойны, обращает на себя внимание наличие выраженного
акроцианоза, одышки. Дыхание поверхностное, учащенное. При глубоком вдохе боль резко усиливается. Отмечается компенсаторная тахикардия, артериальное давление в пределах нормы или понижено. При осмотре грудной клетки заметно ограничение подвижности пораженной половины грудной клетки, щадящее дыхание на стороне поражения, наличие раны и эмфиземы вокруг нее и слышимое на расстоянии присасывание воздуха через рану при вдохе и его выход из раны при выдохе. Перкуторно определяется тимпанит, а при наличии гемоторакса-тупость над его поверхностью. Аускультативно резкое ослабление дыхания в проекции левой доли легкого и почти полное его отсутствие в проекции нижних долей.
Слайд 19
Ранения с закрытым пневмотораксом
Ранения с закрытым пневмотораксом протекают
значительно легче, чем с открытым. Степень дыхательных и сердечно-сосудистых
расстройств находится в прямой зависимости от объема пневмоторакса. Аускультативно на стороне поражения отмечается ослабление дыхательных шумов, появляется амфорическое или бронхиальное дыхание.
Слайд 20
Ранения, осложненные клапанным (напряженным) пневмотораксом
Данные ранения протекают наиболее

тяжело. Смещение средостения, перегиб крупных сосудов и бронхов сопровождается
тяжелой сердечно-дыхательной недостаточностью. Отмечаются цианоз кожных покровов и видимых слизистых, признаки ОДН, тахикардия, артериальная гипертензия в сочетании со снижением пульсового давления. Дыхательные движения на стороне поражения отсутвуют или ослаблены. Нарастающее скопление воздуха в плевральной полости приводит к сдавлению обоих легких со смещением средостения, сердечной тупости в «здоровую» сторону, воздух на вдохе проникает в плевральную полость и остается там во время попытки выдоха. На вдохе возможен звук всасывания. Общее состояние тяжелое, прогрессивно ухудшается, быстро прогрессируют ОДН, тяжелая одышка. Пострадавшего беспокоят чувство страха, безнадежности, обреченности. Нарастают явления гипоксии, цианоз, сердечно-сосудистая недостаточность. При перкуссии пораженной стороны груди определяется тимпанит, дыхательные шумы отсутствуют.
Слайд 21
Неотложная помощь
Пульсоксиметрия
Ингаляция кислорода
Трамадол 100 мг в/в
Оклюзионная повязка при
открытом пневмотораксе
При развитии напряженного пневмоторакса - замена оклюзионной повязки
на асептическую, немедленная пункция плевральной полости во 2-м межреберье по средне-ключичной линии
При гемотораксе - ингаляция кислорода
Катетеризация вены
Натрия хлорид 0,9%-500 мл в/в капельно, пункция плевральной полости не проводится
Слайд 22
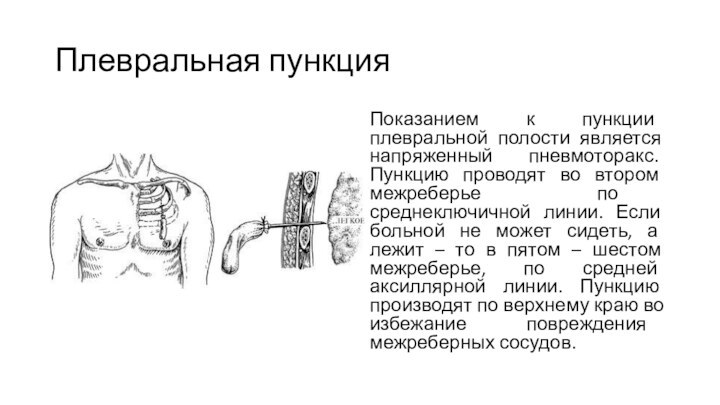
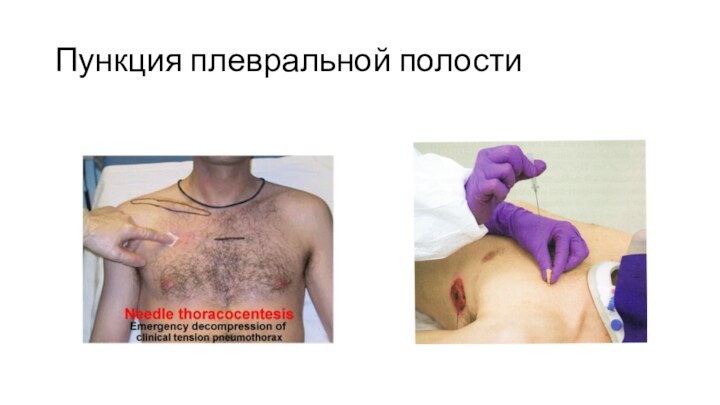
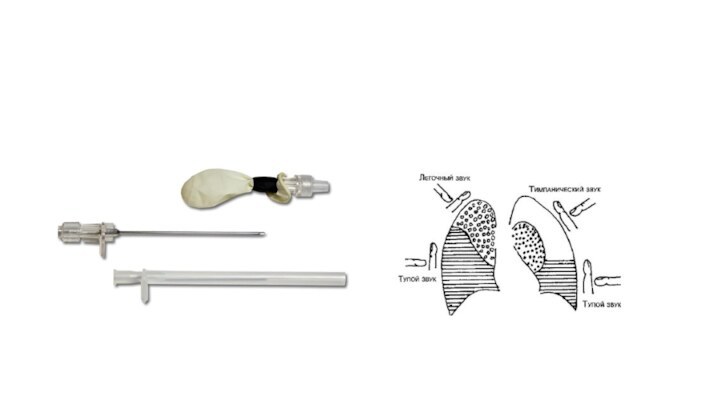
Плевральная пункция
Показанием к пункции плевральной полости является напряженный
пневмоторакс. Пункцию проводят во втором межреберье по среднеключичной линии.
Если больной не может сидеть, а лежит – то в пятом – шестом межреберье, по средней аксиллярной линии. Пункцию производят по верхнему краю во избежание повреждения межреберных сосудов.
Слайд 25
Ранения сердца – повреждение целостности сердца вследствии нанесенной
травмы. Ранения сердца чаще связаны с колото-резаными ранами, нанесенные
холодным оружием (кинжал, нож, заточка) или предметами быта (шило, отвертка, столовая вилка, ножницы и др.), спортивным инвентарем (рапира). В числе причин ранений сердца значительное место занимают огнестрельные ранения сердца. В редких случаях проникающие ранение сердца может быть получено при переломе грудины или ребра. Необычными, но заслуживающими внимания причинами сердечных повреждений являются мигрирующие иглы, булавки и другие предметы.
Слайд 26
Шок при ранениях сердца бывает смешанного типа (болевой,
гиповолемический, геморрагический, кардиогенный, травматический).
В результате кровотечения в полость
перикарда может развиться тампонада сердца – острая сердечная недостаточность, обусловленная скоплением крови в полости перикарда. Тампонада ведет, в свою очередь, к серьезным нарушениям ритма сердца, гемодинамики, ишемии кардиомиоцитов.
В клинической картине тампонады выделено 2 стадии
1 стадия – САД на уровне 100-180 мм.рт.ст., гемоперикард не более 250 мл;
2 стадия – САД менее 80 мм.рт.ст., что соответствует гемоперикарду более 250 мл.
Внезапное скопление 200 мл жидкости в полости перикарда вызывает клиническую картину компрессии сердца, скопление около 500 мл приводит к его остановке.
Слайд 27
При ранении сердца в клинической картине наблюдается наличие
раны на передней или задней поверхности груди в области
проекции сердца или рядом с ней. При локализации раны в эпигастральной области и направлении травмирующего удара снизу вверх раневой канал проникая в брюшную полость, может идти далее через сухожильный центр диафрагмы в полость сердечной сорочки и также достигать верхушки сердца.
Слайд 28
Узкие колотые проникающие ранения сердца стилетом или заточкой,
узким длинным ножом или шилом, даже заточенным рашпилем, чрезвычайно
опасны вследствие неотчетливости начальных проявлений, внезапности и быстроты развития лавинообразных изменений, после краткого периода мнимого «благополучия», завершающихся смертельным исходом.
Первое наблюдение подобного рода относится к супруге императора Австро-Венгрии Франца-Иосифа I, погибшей после точечного ранения сердца, нанесенного социалистом-террористом острозаточенным рашпилем.
Слайд 29
При ранениях сердца нередко встречается признак, описанный Н.И.

Пироговым, - кратковременный обморок сразу после ранения и стойкое
чувство страха.
При осмотре виден также цианоз, кожа бледная, холодный липкий пот.
Иногда можно наблюдать выраженное нарушение в различной степени затруднение дыхания (ЧДД 30-40 в минуту).
Границы сердца (их определению может мешать подкожная эмфизема, гемо – и пневмоторакс) увеличены.
Сердечный толчок невидимый и неощутимый за счет ослабления сердечной деятельности, наличие крови в перикарде и средостении, пневмоторакса и подкожной эмфиземы.
Тоны сердца глухие, едва слышны, а в ряде случаев не выслушиваются.
Патологические шумы: «шум артериальной аневризмы», «журчащий шум», «скребущий шум», « шум мельничного колеса» и др. могут быть, но не являются патогномоничными для ранения сердца.
Пульс частый, малого наполнения.
При регистрации ЭКГ чаще выявляют изменения по типу инфаркта миокарда. Данные ЭКГ в сопоставлении с клинической картиной дают представления о локализации повреждения миокарда.
Слайд 30
Неотложная помощь
При ранении сердца – асептическая повязка на
рану
Пульсоксиметрия
Ингаляция кислорода
Катетеризация вены
Фентанил 0,05-0,1 мг в/в
Натрия хлорид 0,9%-250
мл в/в капельно
ГЭК 6%-250 мл в/в капельно
Госпитализация
При отказе от госпитализации – актив на «03» через 2 часа, при повторном отказе актив в ЛПУ
Слайд 31
Поражение сердца при тупой травме грудной клетки. Возникают
при прямом ударе в область грудной клетки чаще всего
о рулевую колонку при столкновении автомобилей или наезде автомобиля на препятствие. Как правило, имеются значительные повреждения костного каркаса грудной стенки: переломы грудины, передних отделов ребер. Проявляются в виде ушибов сердца и (редко) травматического инфаркта миокарда.
Симптомы ушибы сердца:
Диагноз ушиба сердца может быть поставлен предположительно и с определенной осторожностью, так как болевой синдром характерен для повреждения ребер и грудины.
На фоне несомненных признаков перелома грудины и ребер, больные отмечают интенсивную боль за грудиной и слева от грудины в проекции сердца. Боль постоянная, интенсивная и остается при задержке дыхания в отличие от болей вследствие переломов ребер и грудины.