- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Увеит при саркоидозе
Содержание
- 2. Саркоидоз - хроническое мультисистемное заболевание неизвестной этиологии,
- 3. Этиология Причина возникновения саркоидоза остается невыявленной.Считается, что саркоидоз
- 4. Клиническая картина Начальные стадии заболевания протекают, как правило,
- 5. Лечение Основным лекарственным средством, назначаемым при данном заболевании,
- 6. Клиническая картина увеита при саркоидозе Саркоидоз представляет собой
- 7. При саркоидозе у пациентов может наблюдаться как
- 8. К числу самых распространенных признаков данной патологии
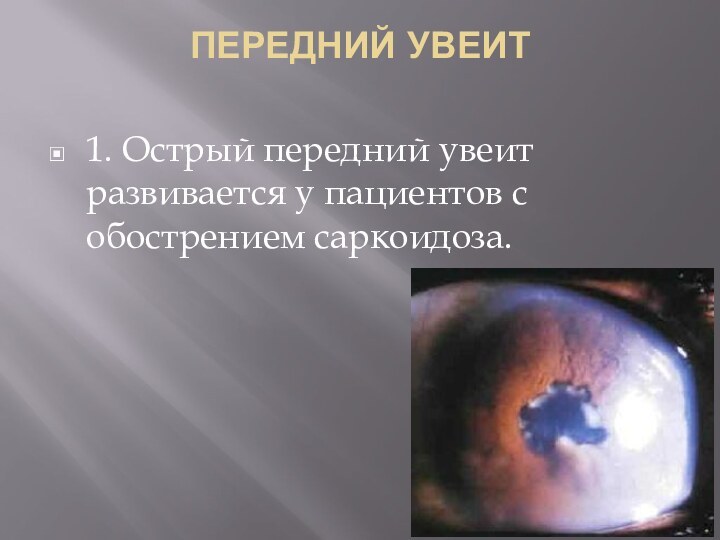
- 9. ПЕРЕДНИЙ УВЕИТ 1. Острый передний увеит развивается у пациентов с обострением саркоидоза.
- 10. 2. Хронический гранулематозный передний увеит встречается у
- 11. ПЕРИФЕРИЧЕСКИЙ УВЕИТ Встречается относительно редко, характеризуется образованием
- 12. ЗАДНИЙ УВЕИТ У 25% пациентов с диагнозом
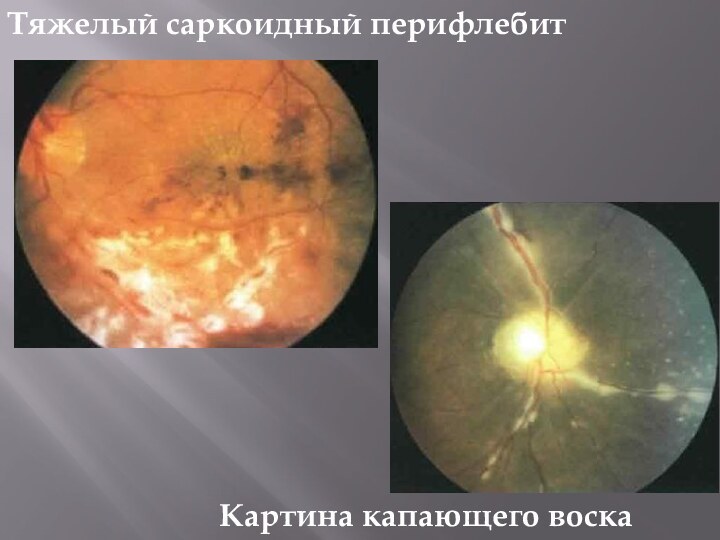
- 13. Тяжелый саркоидный перифлебитКартина капающего воска
- 14. 2. Гранулема хориоидеи встречается редко и имеет
- 15. 3. Ретинальная гранулема встречается редко в виде
- 16. Саркоидная гранелема ДЗНСаркоидные инфильтраты хориоидеи
- 17. Диагностикарентгенологическое исследование грудной клетки (симметричная лимфаденопатия грудных
- 18. в гемограмме могут иметь место как лейкопения,
- 19. Дифференциальная диагностика1. Периферический увеит может быть идиопатическим
- 20. Лечение На данный момент нет эффективно действующей схемы
- 21. Системные глюкокортикостероиды (преднизолон в дозе 40 мг
- 22. Из-за развития осложнений, возникающих на фоне приема
- 23. Лечение При лечении переднего увеита:Циклопентолат, 1% р-р, в
- 24. При лечении заднего увеита ЛС выбора (пульс-терапия):Дексаметазон
- 25. После окончания пульс-терапии или исчезновения симптомов поражения
- 26. Скачать презентацию
- 27. Похожие презентации
Саркоидоз - хроническое мультисистемное заболевание неизвестной этиологии, характеризующееся признаками скоплениея Т-лимфоцитов и мононуклеарных фагоцитов, образованием неказеифицированнных эпителиоидных гранулём и нарушением нормальной архитектоники поражённого органа.
























Слайд 2
Саркоидоз
- хроническое мультисистемное заболевание неизвестной этиологии, характеризующееся
Слайд 3
Этиология
Причина возникновения саркоидоза остается невыявленной.Считается, что саркоидоз возникает
в результате воздействия комплекса причин, среди которых могут быть
иммунологические, экологические и генетические факторы. Эта точка зрения поддерживается существованием семейных случаев данного заболевания.
Слайд 4
Клиническая картина
Начальные стадии заболевания протекают, как правило, бессимптомно.
Чаще всего первым признаком болезни становится усталость. При дальнейшем
развитии болезни отмечаются следующие симптомы: снижение аппетита, похудение; небольшой подъем температуры; сухой кашель; мышечные и суставные боли; боль в грудной клетке; одышка. На поздних стадиях болезни могут поражаться глаза, суставы, кожа, сердце, печень, почки, головной мозг.
Слайд 5
Лечение
Основным лекарственным средством, назначаемым при данном заболевании, являются
стероидные гормоны надпочечников (преднизолон, гидрокортизон). Кроме того, назначаются: нестероидные
противовоспалительные препараты (Аспирин, Индометацин, Диклофенак, Кетопрофен и др.); иммунодепрессанты (средства, подавляющие иммунные реакции организма - Резохин, Делагил, Азатиоприн и др.); витамины (А, Е).
Слайд 6
Клиническая картина увеита при саркоидозе
Саркоидоз представляет собой системное
гранулематозное заболевание, при котором поражение глаз отмечается в 15—38%
случаев.Слайд 7 При саркоидозе у пациентов может наблюдаться как одностороннее,
так и двустороннее поражение глаз. При двусторонней форме процесс
очень часто является ассиметричным. У достаточно большого количества пациентов данное патологическое состояние протекает наряду с формирование гранулем в конъюнктиве век.Слайд 8 К числу самых распространенных признаков данной патологии можно
отнести как боязнь света, так и снижение остроты зрения,
болевые ощущения в области глаз, их покраснение, а также «мушки» перед глазами.Слайд 10 2. Хронический гранулематозный передний увеит встречается у пожилых
пациентов с легочным саркоидозом и характеризуется появлением жирных роговичных
преципитатов и узелков на радужке. Тяжелое и длительное течение увеита приводит к развитию вторичной катаракты, глаукомы, лентовидной кератопатии и кистовидному отеку макулы.
Слайд 11
ПЕРИФЕРИЧЕСКИЙ УВЕИТ
Встречается относительно редко, характеризуется образованием клеток в
стекловидном теле и помутнений в виде «снежных хлопьев».
Слайд 12
ЗАДНИЙ УВЕИТ
У 25% пациентов с диагнозом саркоидоза происходит
поражение заднего сегмента глаза.
1. Ретинальные перифлебиты — от средней
степени тяжести до тяжелой. Иногда тяжелые формы перифлебитов могут сочетаться с появлением перивенозных экссудатов в виде «капающего воска» и развитием окклюзии одной из ветвей вен сетчатки. Слайд 14 2. Гранулема хориоидеи встречается редко и имеет разнообразные
проявления:
• Множественные мелкие инфильтраты бледно-желтого цвета.
• Большие с неправильными
краями, сливающиеся между собой инфильтраты.• Большая единичная гранулема хориоидеи развивается редко и может быть ошибочно принята за беспигментную меланому хориоидеи.
Слайд 15
3. Ретинальная гранулема встречается редко в виде очага
белого или желтого цвета.
4. Преретинальная гранулема обнаруживается редко: ее
локализация — книзу вперед в сторону экватора (признак Landers).5. Гранулема ДЗН встречается редко и не влияет на остроту зрения.
6. Периферическая неоваскуляризация сетчатки обнаруживается редко и у темнокожих пациентов может быть принята за серповидно-клеточную ретинопатию.
Слайд 17
Диагностика
рентгенологическое исследование грудной клетки (симметричная лимфаденопатия грудных узлов);
гистологическое
исследование биоптатов пораженных органов.
проба Квейма. Гомогенат ткани пораженного лимфоузла или
селезенки больного саркоидозом (антиген Квейма) вводят обследуемому внутрикожно. В месте введения через месяц формируются саркоидные гранулемы, которые обнаруживают при гистологическом исследовании иссеченного участка кожи. Информативность метода составляет 60–70 %. В настоящее время проба Квейма используется редко в связи со сложностью, длительностью и опасностью переноса инфекции.Слайд 18 в гемограмме могут иметь место как лейкопения, так
и умеренный лейкоцитоз, а также абсолютная лимфопения и моноцитоз.
Гиперкальциурия и гиперкальциемия наблюдается у 15– 20 % больных.флюоресцентная ангиография (окрашивание стенок сосудов сетчатки, просачивание флюоресцеина в сетчатку, гиперфлюоресценция ДЗН или макулярной зоны сетчатки; в ранней фазе ФАГД наблюдается гипофлюоресценция активных очагов, сменяющаяся в поздней фазе ангиограммы гиперфлюоресценцией);
Слайд 19
Дифференциальная диагностика
1. Периферический увеит может быть идиопатическим или
ассоциированным с болезнью Lime(Лайма), рассеянным склерозом, неходжкинской В-клеточной лимфомой
и болезнью Whipple(Випла).2. Мелкие хориоидальные очаги встречаются при мультифокальном хориоидите в сочетании с панувеитом, хориоретинопатии Вirdshot и туберкулезе.
3. Перифлебиты встречаются при болезни Бехчета, туберкулезе, рассеянном склерозе, цитомегаловирусных ретинитах, болезни «кошачьих царапин» и болезни Крона.
Слайд 20
Лечение
На данный момент нет эффективно действующей схемы лечения
саркоидоза. Основным средством лечения глазного саркоидоза являются глюкокортикоиды. Чтобы
подавить воспаление и избежать появления задних синехий (прилипание радужки к хрусталику), назначаются мидриатики.Слайд 21 Системные глюкокортикостероиды (преднизолон в дозе 40 мг ежедневно
в течение 8—12 нед с постепенным снижением дозы до
10—20 мг через день в течение 6—12 мес)Однако даже при правильной организации лечения ГКС возможны такие серьезные осложнения, как развитие медикаментозного синдрома Иценко—Кушинга, глюкокортикоидного остеопороза, асептических некрозов костей,сахарного диабета, миопатии в 74% случаев
Слайд 22 Из-за развития осложнений, возникающих на фоне приема системных
ГКС в последнее время при саркоидозе в качестве альтернативной
фармакотерапии используют метотрексат — средство из группы антиметаболитов, антагонистов фолиевой кислоты.Метотрексат назначают 1 раз в неделю внутрь или внутримышечно в дозе 7,5—20 мг в течение 1—6 мес.
Слайд 23
Лечение
При лечении переднего увеита:
Циклопентолат, 1% р-р, в конъюнктивальный
мешок по 1 —2 капли 2 р/сут, 5—10 сут
Дексаметазон, 0,1% р-р, в конъюнктивальный мешок по 1 —2 капли 3—6 р/сут, 15—30 сут
при выраженном воспалении:
Фенилэфрин, 1% р-р, субконъюнктивально 0,2 мл в сочетании с дексаметазоном 1 мг (0,25 мл) 1 р/сут, 5—10 сут.
Слайд 24
При лечении заднего увеита ЛС выбора (пульс-терапия):
Дексаметазон периокулярно
2—3 мг 1 р/сут, 5—10 сут
Дексаметазон в/в капельно
в течение 30 мин 32—40 мг в 200,0 мл изотонического р-ра натрия хлорида утром 1 р/2 сут (общая доза 180—240 мг), 10—12 сут или Метилпреднизолон в/в капельно в течение 30 мин 500—1000 мг в 200,0 мл изотонического р-ра натрия хлорида утром 1 р/2 сут (общая доза 3—4,5 г), 10—12 сут.
Слайд 25
После окончания пульс-терапии или исчезновения симптомов поражения глаз:
Дексаметазон
внутрь 1—2 мг 1 р/сут утром, 2—3 мес или
Метилпреднизолон внутрь 8—16 мг 1 р/сут утром, 2—3 мес или
Преднизолон внутрь 10—20 мг 1 р/сут утром, 2—3 мес.
Сроки окончания терапии определяют совместно с терапевтом.
При наличии неоваскуляризации сетчатки и ДЗН проводят лазерную коагуляцию (желательно в неактивном периоде и на фоне ГКС).





























