- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему вывих бедра
Содержание
- 2. Врожденный вывих бедра – одно из наиболее
- 3. ПРИЧИНЫ.Причины возникновения данной патологии до сих пор
- 4. Теории возникновения врожденного вывиха бедра:1. Травматическая теория
- 5. 7. Теория порока первичной закладки – Полет
- 6. Различают три степени тяжести недоразвития тазобедренного сустава:
- 7. Дисплазия тазобедренного сустава встречается в 16-21 случае
- 8. Клиника.Диагноз дисплазии тазобедренного сустава следует ставить уже
- 9. Симптомы, характерные только для врожденного вывиха бедра:· асимметрия кожных складок на бедре. наружнаяротация ножки.
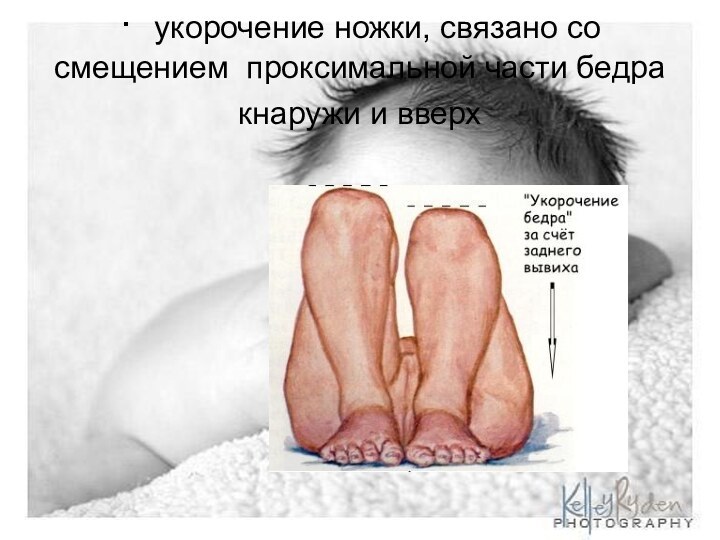
- 10. · укорочение ножки, связано со смещением проксимальной части бедра кнаружи и вверх
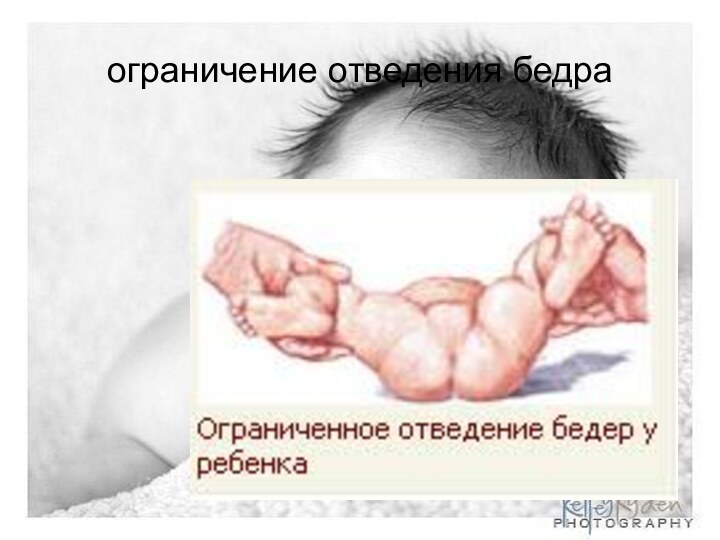
- 11. ограничение отведения бедра
- 12. соскальзывание головки (симптом щелчка или Ортолани-Маркса).отсутствие головки
- 13. Рентгендиагностика.Для подтверждения диагноза в возрасте ребенка 3-х
- 14. ЛЕЧЕНИЕ. У детей старше года применяется постепенное
- 15. Затем постепенно, в течение 3-4 недель, достигают
- 16. Скачать презентацию
- 17. Похожие презентации
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Проблема раннего выявления и лечения данного заболевания и по сегодняшний день является весьма важной среди современных задач детской ортопедии. Раннее











Слайд 3
ПРИЧИНЫ.
Причины возникновения данной патологии до сих пор не
ясны. Однако, существует множество теорий, пытающихся в той или
иной степени объяснить этот весьма важный вопрос, некоторые из теорий возникновения врожденного вывиха бедра мы приводим ниже.
Слайд 4
Теории возникновения врожденного вывиха бедра:
1. Травматическая теория Гиппократа
и А. Паре – травма беременной матки.
2. Травматическая теория
Фелпса – травма тазобедренных суставов во время родов.3. Механическая теория Людлофа, Шанца – хроническое избыточное давление на дно матки, маловодие.
4. Патологическое положение плода – Шнейдеров (1934), ягодичное предлежание, разогнутое положение ножек - Наура (1957).
5. Патологическая теория Правица (1837).
6. Теория мышечного дисбаланса – Р. Р. Вреден (1936).
Слайд 5
7. Теория порока первичной закладки – Полет (VIII
век ).
8. Теория задержки развития тазобедренных суставов – Т.
С.Зацепин, М. О. Фридланд, Лоренц.9. Вирусная теория Радулеску.
10. Тератогенное действие эндогенных, физических, химических, биологических и психогенных факторов.
11. Дисплазия нервной системы – Р. А. Шамбуров (1961).
12. Наследственная теория – Амбруаз Паре (1678), Т. С.Зацепин, Шванц, Фишкин
Слайд 6
Различают три степени тяжести недоразвития тазобедренного сустава:
1-я степень
– предвывих, характеризуется только недоразвитием крыши вертлужной впадины.
2-я
степень – подвывих. При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бедра), но за пределы лимбуса она не выходит.3-й степень – врожденный вывих бедра. Это крайняя степень дисплазии тазобедренного сустава, которая характеризуется тем, что головка бедра полностью теряет контакт с недоразвитой вертлужной впадиной.
Слайд 7
Дисплазия тазобедренного сустава встречается в 16-21 случае на
1000 новорожденных, а III-я ст. – в 5-7 случаях
на 1000. В Европе это заболевание встречается в 13 раз чаще, чем в Америке. А в странах Африки и Индокитая – практически отсутствует.Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.
Слайд 8
Клиника.
Диагноз дисплазии тазобедренного сустава следует ставить уже в
родильном доме. При первом осмотре ребенка следует учитывать отягощающие
факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
Слайд 9
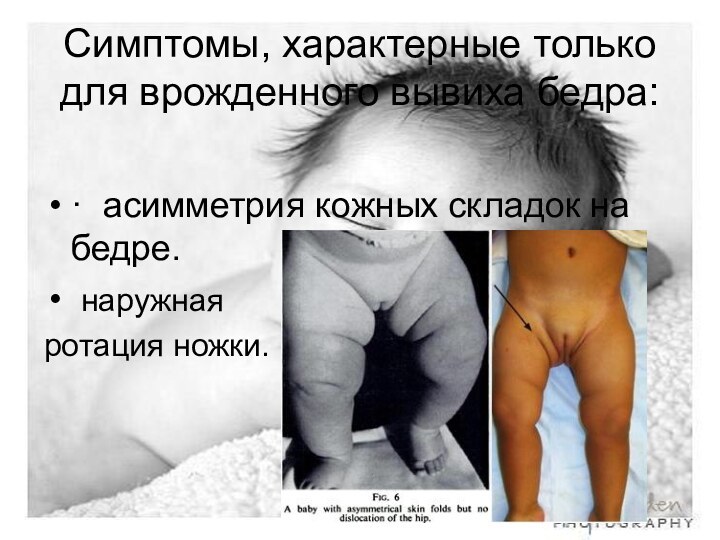
Симптомы, характерные только для врожденного вывиха бедра:
· асимметрия
кожных складок на бедре.
наружная
ротация ножки.
Слайд 12
соскальзывание головки (симптом щелчка или Ортолани-Маркса).
отсутствие головки бедра
в бедренном треугольнике при пальпации
ягодичной области (признак Пельтезона)
симптом
Дюпюитрена или «поршня». позднее начало ходьбы.
· нещадящая хромота на больную ногу.
положительный феномен Тренделенбурга
симптом Рэдулеску
симптом Эрлахера
симптом Эттори
уплощение ягодичной области (признак Пельтезона)
Слайд 13
Рентгендиагностика.
Для подтверждения диагноза в возрасте ребенка 3-х месяцев
показано рентгенографическое исследование тазобедренных суставов.
Для уточнения диагноза в сомнительных
случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
1. избыточная скошенность крыши вертлужной впадины;
2. смещение проксимального конца бедра кнаружи-кверху;
3. позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
Слайд 14
ЛЕЧЕНИЕ.
У детей старше года применяется постепенное вправление бедра
с помощью липкопластырного вытяжения , предложенного Соммервилом и усовершенствованное
Мау. При этом, после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º.
Слайд 15
Затем постепенно, в течение 3-4 недель, достигают уровня
полного отведения в тазобедренных суставах до угла близкого к
90º. В таком положении фиксируют положение ножек гипсовой повязкой на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.При безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
Предложено большое количество оперативных вмешательств. Но чаще других применяют внесуставные операции, при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития и создаются благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера, у взрослых – надацетабулярной остеотомии таза по Киари и другим артропластическим операциям, разработанным профессором А. М. Соколовским.