Слайд 2
Определение понятий
Выявление – это отбор людей, у которых
возможен туберкулез (скрининг),
Диагностика туберкулеза – это установление или опровержение
диагноза туберкулеза у отобранных лиц,
Выявление – организационное и эпидемическое мероприятие, диагностика – клиническое,
Слайд 3
Методы выявления
«По обращаемости» (пассивный) - инициатива со стороны
пациентов;
Массовые профилактические осмотры (активный) - инициатива со стороны медицинской
службы
Слайд 4
Пассивный метод
(Метод «по обращаемости»)
Отбор (скрининг) “проводит” само
население,
Критерии отбора:
Наличие симптомов заболевания,
Желание обследоваться профилактически,
Методы обследования:
Микроскопия мокроты в
первую очередь,
Все необходимые диагностические процедуры,
Необходимое условие – информированность населения
Слайд 5
Активный метод
(Массовые профилактические осмотры)
Отбор (скрининг) – проводит
медицинская служба
Критерии отбора:
Сроки давности рентгенологического обследования,
Наличие симптомов заболевания (проводится
крайне редко),
Методы обследования:
Рентгенологические методы,
Слайд 7
Эффективность методов выявления
Метод «по обращаемости» эффективен в любой
среде.
Выявляет наибольшее число заразных больных (КУБ+) при наименьших
затратах!
Массовые ФГ осмотры эффективны в только в среде с высокой заболеваемостью ТБ (группы риска).
Слайд 8
Мировой стандарт выявления
(стандарты диагностики 1- 4)
Лица, имеющие продуктивный
кашель 2-3 и более недель должны быть проверены на
ТБ;
У пациентов с подозрением на легочный ТБ необходимо микроскопически исследовать минимум два, а лучше три анализа мокроты;
У пациентов с подозрением на внелегочный ТБ необходимо взять пробы биологического материала, соответствующие локализации процесса для микроскопии на КУБ, а при возможности – бактериологического и гистопатологического исследований;
Все пациенты с рентгенологическими изменениями в легких, похожими на ТБ, должны быть обследованы на КУБ;
Слайд 9
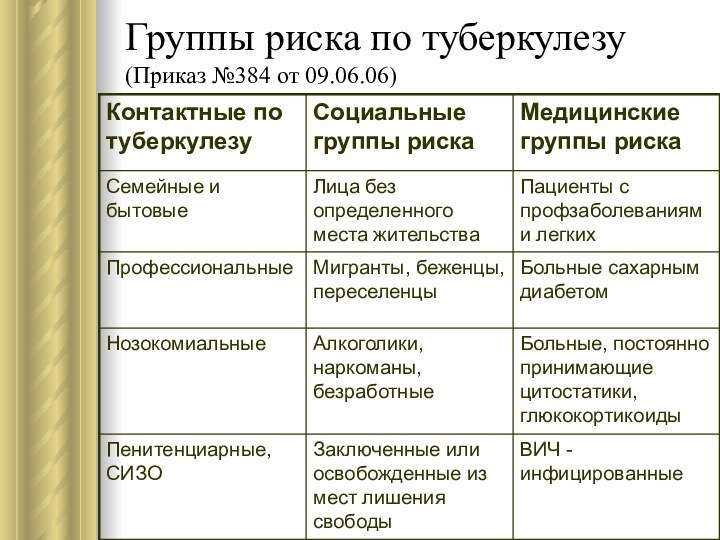
Группы риска по туберкулезу (Приказ №384 от 09.06.06)
Слайд 10
При методе выявления «по обращаемости»
Любой человек, чувствующий недомогание,
должен сам проявить инициативу и обратиться к врачу.
Врач
обязан:
заподозрить ТБ,
направить на микроскопию мазка мокроты,
Использовать все доступные методы диагностики,
при положительном мазке - направить больного к специалисту.
Слайд 11
Симптомы позволяющие заподозрить туберкулез
кашель более 2-3 недель,
с выделением
мокроты,
Длительный интоксикационный синдром,
длительный субфебрилитет,
боли в грудной клетке, кровохарканье, одышка,
значительная
потеря в весе,
Слайд 12
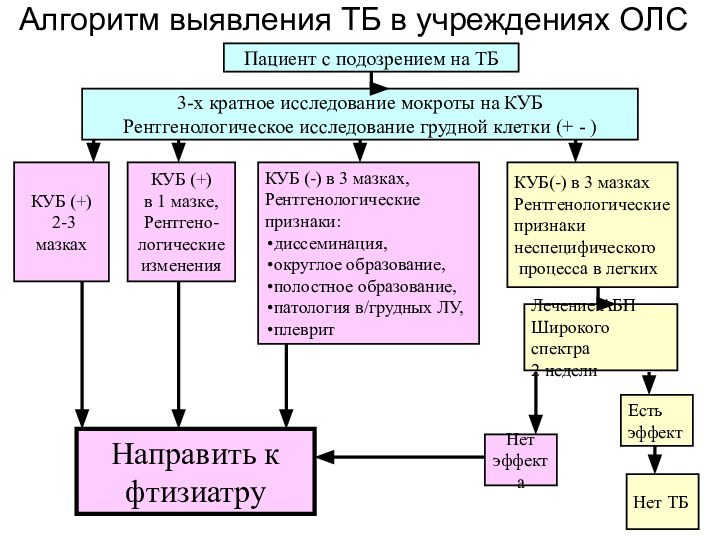
Пациент с подозрением на ТБ
3-х кратное исследование мокроты
на КУБ
Рентгенологическое исследование грудной клетки (+ - )
КУБ (+)
2-3 мазках
КУБ (+)
в 1 мазке,
Рентгено-
логические
изменения
Нет ТБ
Направить к
фтизиатру
Нет
эффекта
Лечение АБП
Широкого спектра
2 недели
КУБ(-) в 3 мазках
Рентгенологические
признаки
неспецифического
процесса в легких
КУБ (-) в 3 мазках,
Рентгенологические
признаки:
диссеминация,
округлое образование,
полостное образование,
патология в/грудных ЛУ,
плеврит
Есть
эффект
Алгоритм выявления ТБ в учреждениях ОЛС
Слайд 13
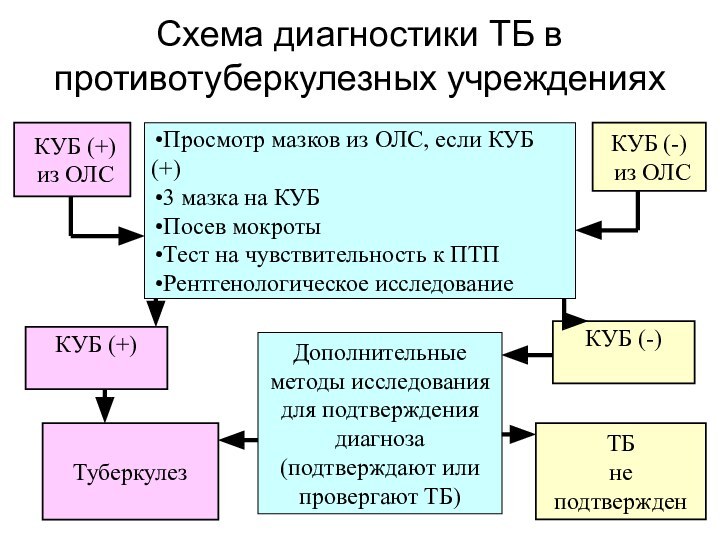
Схема диагностики ТБ в противотуберкулезных учреждениях
КУБ (+)
из ОЛС
КУБ (-)
из ОЛС
Дополнительные
методы исследования
для подтверждения
диагноза
(подтверждают
или
провергают ТБ)
Просмотр мазков из ОЛС, если КУБ (+)
3 мазка на КУБ
Посев мокроты
Тест на чувствительность к ПТП
Рентгенологическое исследование
ТБ
не подтвержден
КУБ (-)
Туберкулез
КУБ (+)
Слайд 14
Обследование контактных
Тщательный сбор анамнеза у больного туберкулезом. Обязательно
спрашивать о наличии детей (не только в своей семье,
но и у близких или родственников),
Сбор анамнеза у контактных лиц,
Исследование мокроты у кашляющих,
Рентгенологическое исследование,
Туберкулиновая проба у детей,
При подозрении на туберкулез дополнительное обследование в специализированном учреждении.
Слайд 15
Вывод
В период эпидемии врач любой специальности должен быть
насторожен в отношении туберкулеза,
Соблюдение стандартных схем выявления и диагностики
туберкулеза в учреждениях ОЛС способствует качественной реализации Национальной программы по борьбе с туберкулезом.
Слайд 17
Виды профилактики туберкулеза
Санитарная профилактика
Специфическая профилактика
Социальная профилактика
Слайд 18
Санитарная профилактика
Возможные пути предохранения от заражения
Изолировать источник заражения
Санировать уже
зараженное окружение
Предохранить чувствительного человека от возможного заражения.
Слайд 19
I.Простейшие меры – соблюдать гигиенические нормы. Это:
Прикрыть рот
при кашле;
Носить маску при выходе из палаты;
Пользоваться плевательницей.
Слайд 20
I. Изоляция источника МТБ
Меры изоляции:
Своевременно выявить,
Своевременно начать лечение
и правильно лечить выявленного туб больного,
? Госпитализировать ?
Да,
если соблюдены сан нормы в больницах. Нет, если соблюсти это не представляется возможным.
Слайд 21
Дезинфекция
Текущая дезинфекция (обработка палат- влажная уборка с1%
р-ром хлорамина, кварцевание, мокрота – замачивание в 5% р-ре
хлорамина на 18-24 часа, посуда - замачивание в 5% р-ре хлорамина на 6-8 часов, нательное и постельное бельё – кипячение с добавлением натрия гидрокарбоната, верхняя одежда обработка парами формалина)
Слайд 22
Дезинфекция
Периодическая дезинфекция ( генераль-ная уборка с дез.средствами
проводится 1 раз в 10-15 дней )
Заключительная дезинфекция (проводится
1 раз в год в стационаре в виде текущего ремонта с обработкой дез.средствами или в очаге туберкулезной инфекции после выбытия больного)
Слайд 23
II. Санация окружения: уничтожить МТБ
Слайд 24
Специфическая профилактика
Вакцинация новорожденного вакциной БЦЖ на 3-4 день
от рождения, проводится внутрикожно, доза вакцины БЦЖ 0,05 сухого
вещества в 0,1 мл физиологи-ческого раствора. Иммунитет формиру-ется через 6-8 недель. На месте инъекции формируется рубец диаметром 5-7 мм. Вакцина БЦЖ является живой авирулентной культурой МБТ бычьего типа.
Слайд 25
Специфическая профилактика
Ревакцинация проводится в 6-7 лет, 11-12 лет,
16-17 лет, по индивидуальным показаниям до 30 лет. Отбор
контингента проводится по отрицательной пробе Манту.
Осложнения вакцинации и ревакцинации: подкожный холодный абсцесс, подмышечный лимфоаденит, келлоидный рубец