Слайд 2
Кровотечения во время беременности наблюдают у 2–3% женщин.
Наиболее частые причины кровотечения — предлежание плаценты и преждевременная
отслойка нормально расположенной плаценты.
Предлежание плаценты — неправильное прикрепление плаценты в матке, расположение ее в области нижнего маточного сегмента, над внутренним зевом, что приводит к частичному или полному его перекрыванию и нахождению плаценты ниже предлежащей части плода, т.е.
на пути рождающегося плода.
Слайд 3
МКБ-10: • O46 Дородовое кровотечение, не классифицированное в
других рубриках.
Слайд 4
Эпидемиология
Предлежание плаценты редкое осложнение частота его составляет 1
случай на 200 доношенных беременностей.
Частота предлежания плаценты по
отношению к общему количеству
беременностей в России составляет 0,2–0,8% .
Приблизительно в 80% случаев данную патологию наблюдают у многорожавших (более 2 родов в анамнезе)
Материнская заболеваемость составляет 23%, преждевременные роды развиваются в 20% случаев.
Материнская смертность при предлежании плаценты колеблется от 0 до 0,9%. Основные причины смерти — шок и кровотечение. Перинатальная смертность высока и варьирует от 17 до 26%.(
Слайд 5
Определение
Предлежание плаценты – аномалия расположения плаценты. Она расположена
в нижнем сегменте матки и полностью или частично перекрывает
внутренний зев или располагается очень близко к нему.
Различают 4 степени предлежания плаценты:
Полное (центральное) предлежание плаценты – плацента полностью перекрывае внутренний зев.
Частичное (боковое) предлежание плаценты – плацента на 2/3 перекрывает внутренний зев.
Краевое предлежание плаценты – плацента на 1/3 перекрывает внутренний зев.
Низкое расположение плаценты – плацента расположена близко к внутреннему зеву, но её край не доходит до внутреннего зева на 60-70 мм; при влагалищном исследовании через шейку матки пальцем можно пропальпировать край плаценты.
Слайд 6
Этиология
1. Материнские факторы:
Большое количество родов в анамнезе.
Возраст женщины
( > 35 лет ).
2. Факторы обусловленные патологией плаценты.
Нарушение
васкуляризации децидуальной оболочки.
Рубцовые изменения эндометрия.
Сосудистые изменения в месте прикрепления плаценты.
Увеличение поверхности плаценты (многоплодная беременность).
Эритробластоз плода.
Слайд 7
Клиника
Кровотечение из влагалища, не сопровождающееся болью, усиливающееся или
возобновляющееся с началом родовой деятельности.
Влагалищное исследование может усилить кровотечение.
При острой кровопотере возникает шок и дистресс у плода
Слайд 8
Дифференциальная диагностика
■ преждевременной отслойкой нормально расположенной плаценты;
■ разрывом
краевого синуса плаценты;
■ разрывом сосудов пуповины при их оболочечном
прикреплении;
■ разрывом матки;178
Кровотечения во II и III триместрах беременности
■ эктопией шейки матки;
■ разрывом варикозно-расширенных вен влагалища;
■ кровоточащей эктопией;
■ полипами;
■ карциномой шейки матки.
Слайд 9
ЛЕЧЕНИЕ
Цель лечения
Остановка кровотечения.
Показания к госпитализации
Полное предлежание плаценты
даже при отсутствии клинических
симптомов; возникновение кровяных выделений из
половых путей.
Немедикаментозное лечение
Исключение физических нагрузок, постельный режим, половой
покой.
Слайд 10
Консервативное лечение
Тщательный контроль и наблюдение за беременной оправданы
если плод недоношен.
Выжидательная тактика допустима лишь при отсутствии родовой
деятельости. Стабильном состоянии плода и незначительном кровотечении.
Мероприятия:
Госпитализация.
Тщательный осмотр в зеркалах для исключения локальных повреждений шейки матки и влагалища.
Определение расположения плаценты и вида её предлежания.
Слайд 11
Лекарственная терапия
Терапия направлена на снятие возбудимости матки, укрепление
со-
судистой стенки:
■ дротаверина 2% раствор (2 мл в/м);
■ гексопреналина
сульфат (500 мкг — 1 таблетка каждые 3 ч, затем
каждые 4–6 ч);
■ фенотерол по 10 мл в/в капельно в 400 мл 5% раствора глюкозы;
■ менадиона натрия бисульфит 1% раствор (1,0 в/м);
■ этамзилат 12,5% раствор (2,0 в/в, в/м)B
При недоношенной беременности (до 34 нед) с целью профилактики
респираторного дистресс-синдрома плода показано введение больших
доз глюкокортикоидов — дексаметазона 8–12 мг (по 4 мг 2 раза в сутки
в/м в течение 2–3 дней или per os по 2 мг 4 раза в 1-й день, по 2 мг
3 раза во 2-й день, по 2 мг 2 раза в 3-й день)
Слайд 12
Хирургическое лечение
Выбор метода терапии зависит от величины кровопотери,
общего со-
стояния беременной, вида предлежания плаценты, срока беременности,
положения
плода
При центральном предлежании плаценты без кровотечения показа-
но родоразрешение путем операции кесарева сечения в срок 37 нед. в
плановом порядке.
При кровотечении в объеме 250 мл и более независимо от степени
предлежания плаценты показано экстренное родоразрешение путем
операции кесарева сечения в любой срок беременности.
Вследствие недостаточного развития децидуальной оболочки в об-
ласти нижнего сегмента матки часто возникает плотное прикрепление
плаценты, иногда истинное ее приращение. В таких случаях показано
удаление матки.
При краевом предлежании плаценты можно использовать выжида-
тельную тактику до спонтанного начала родовой деятельности, а в родах
показана ранняя амниотомия.
Слайд 13
Роды
Амниотомия проводится при удовлетворительном состоянии женщины и незначительном
кровотечении.
Плановое кесарево сечение проводят при массе плода более 2500
г и сроке беременности не менее 37 недель (по данным УЗИ) и зрелости легких плода.
Экстренное кесарево сечение проводят если кровотечение представляет угрозу для жизни женщины вне зависимости от размеров и гестационного возраста плода.
Наложение кожно-головных щипцов по Уилт-Иванову проводят при невозможности кесарева сечения и в случае гибели или нежизнеспособности плода.
Низведение ножки при смешанном ягодичном предлежании также проводят при невозможности кесарева сечения и в случае гибели и нежизнеспособности плода.
Слайд 14
Осложнения для матери
Некроз гитпофиза (Синдром Шихена) или повреждение
почек (острый некроз почечных канальцев) как результат массивной кровопотери
и длительной гипотензии.
Сильное послеродовое кровотечение.
Приращение плаценты.
Слайд 15
Преждевременная отслойка нормально расположенной плаценты
Преждевременное (до рождения ребенка)
отделение нормально расположенной плаценты от стенки матки.
ПОНРП возникает приблизительно
в 1 случае из 100-120 родов.
В России частота её не превышает 0,3-0,5% всех беременностей, причем 56,6% случаев происходят во время беременности, а 43,4% - в период раскрытия и изгнания.
Материнская смертность при данной патологии составляет 1,6–15,6%,
перинатальная смертность — 20–35,0‰ .
Слайд 16
Классификация
отслойку с наружным или видимым кровотечением — выделение
крови из влагалища;
■ отслойку с внутренним или скрытым кровотечением
— кровь скапли-
вается между плацентой и стенкой матки, образуя ретроплацентарную
гематому;
■ отслойку с комбинированным или смешанным кровотечением — на-
личествует как скрытое, так и видимое кровотечение.
По площади отслойки различают:
■ частичную (прогрессирующую или непрогрессирующую);
■ полную.
По степени тяжести клинической картины отслойку делят на:
■ легкую (отслойка небольшого участка плаценты);
■ среднюю (отслойка 1/4 поверхности плаценты);
■ тяжелую (отслойка более 2/3 поверхности плаценты).
Слайд 17
Причины
Токсикоз II половины беременности (45% случаев происходят на
фоне длительного вялотекущего гестоза).
Гипертоническая болезнь.
Заболевания почек сопровождающиеся гипертензией.
Острые инфекционные
заболевания.
Травма (в результате удара в живот, падения, наружного акушерского поворота плода, амнеоцентеза).
Быстрое изменение объема матки после излития околоплодных вод при многоплодии или двойне.
Слайд 19
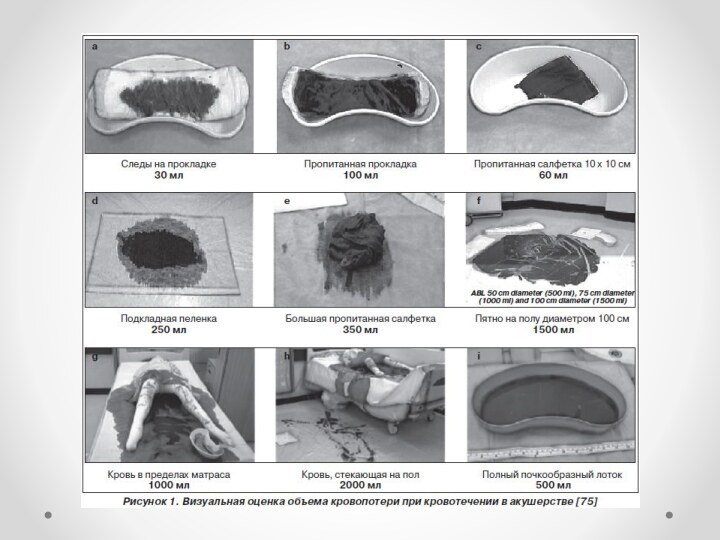
Оценка степени тяжести кровопотери
Биохимический анализ крови (белок менее
60 г/л).
■ Гемостазиограмма:182
Кровотечения во II и III триместрах беременности
✧
фаза гиперкоагуляции — увеличено количество тромбопластина и
протромбина, время свертывания менее 4 мин, паракоагуляцион-
ные тесты (этаноловый, b-нафтоловый, протамин-сульфатный) не
изменены;
✧ переходная фаза — количество фибриногена менее 2 г/л, парако-
агуляционные тесты положительные, увеличено количество про-
дуктов деградации фибрина, тромбиновое время больше 30–35 с,
протромбиновое время больше 20 с, количество антитромбина III
менее 75%;
✧ фаза гипокоагуляции: количество фибриногена менее 1,5 г/л, пара-
коагуляционные тесты часто отрицательные, содержание продуктов
деградации фибрина более 2×10-2 г/л, тромбиновое время более
35 с, протромбиновое время более 22 с, количество антитромбина III
30–60%, количество тромбоцитов снижено.
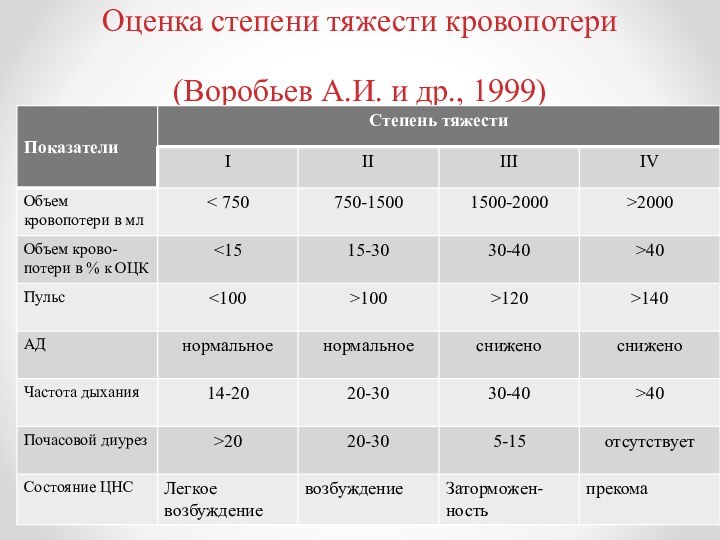
Слайд 20
Оценка степени тяжести кровопотери (Воробьев А.И. и др.,
1999)
Слайд 21
Лекарственная терапия
Выбор метода лечения при преждевременной отслойке плаценты
определяется выраженностью кровотечения, состоянием матери и плода.
При отслойке плаценты
во время беременности (при сроке до 34–35
нед), если состояние беременной и плода значительно не страдает, нет
выраженного наружного и внутреннего кровотечения, возможна выжи-
дательная тактика.
Терапия направлена на лечение заболевания, послужившего причи-
ной отслойки (гипертензия, гестоз и др.), уменьшение тонуса матки,
коррекцию гемостаза, борьбу с анемией и шоком .
Лечение проводят под контролем УЗИ, допплерометрии, КТГ;
Слайд 22
Лекарственные препараты
введение спазмолитических средств, дезагрегантов, поливитаминов, антианемических средств:
■

дротаверина 2% раствора 2–4 мл в/м, в/в;
■ этамзилата в/в,
в/м 2–4 мл, затем через каждые 4–6 ч по 2 мл.
При отслойке плаценты нельзя использовать β-адреномиметики.
Основные принципы лечения геморрагического шока.
■ Остановка кровотечения.
■ Поддержание макро- и микроциркуляции (управляемая гемодилюция).
■ Коррекция сопутствующего метаболического ацидоза (4% раствор
натрия гидрокарбоната из расчета 2 мл/кг массы тела).
■ Введение глюкокортикоидов (0,7–0,5 г гидрокортизона или эквива-
лентных доз преднизолона или дексаметазона).
■ Поддержание адекватного диуреза на уровне 50–60 мл/ч малыми доза-
ми фуросемида (10–20 мг) после введения каждого литра жидкости.
■ Перевод больных на искусственную вентиляцию легких при нарас-
тающей гиперкапнии (повышение РСО2
до 60 мм рт. ст.), наличии симптомов дыхательной недостаточности.
■ Применение антибиотиков начиная с препаратов цефалоспоринового
ряда
■ Адекватное обезболивание.
Слайд 25
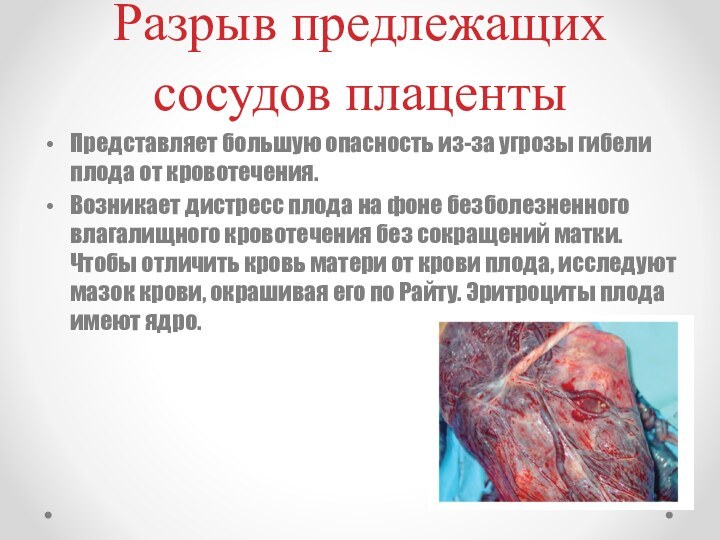
Разрыв предлежащих сосудов плаценты
Представляет большую опасность из-за угрозы
гибели плода от кровотечения.
Возникает дистресс плода на фоне
безболезненного влагалищного кровотечения без сокращений матки. Чтобы отличить кровь матери от крови плода, исследуют мазок крови, окрашивая его по Райту. Эритроциты плода имеют ядро.