- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему АО МЕДИЦИНСКИЙ УНИВЕРСИТЕТ АСТАНА
Содержание
- 2. План:ХолангитКлассификацияЭтиология и патогенезФакторы и группы рискаКлиническая картинаДиагностикаЛабораторная диагностикаДифференциальный диагнозОсложненияЛечениеИсточники и литература
- 3. Холангит Воспалительное заболевание вне- и внутрипеченочных желчных протоков, имеющее
- 4. Классификация I. По клиническому течению: острый и хронический холангиты
- 5. 2. Склерозирующие: 2.1 Первичный склерозирующий холангит (ПСХ): - в
- 6. 2.2.4 Врожденные аномалии желчных протоков: - киста
- 7. Этиология и патогенез Бактериальный холангитЭтиологияСпектр возбудителей бактериальной
- 8. Первичный склерозирующий холангит (ПСХ) Этиопатогенез
- 9. Факторы и группы риска Первичный склерозирующий холангит:
- 10. Клиническая картинаБактериальный холангитКлассические симптомы холангита: боль в
- 11. Первичный склерозирующий холангит У
- 12. Диагностика Бактериальный холангит 1. УЗИ. При остром холангите
- 13. Первичный склерозирующий холангит 1. ЭPХПГ - метод
- 14. Лабораторная диагностика Бактериальный холангит
- 15. Первичный склерозирующий холангит (ПСХ) 1. Холестаз:
- 16. Дифференциальный диагноз Бактериальный холангит следует
- 17. Осложнения Бактериальный холангит Основным осложнением выступает "септический" или
- 18. Лечение Бактериальный холангит Лечение больных с острым
- 19. Первичный склерозирующий холангит Методы восстановления проходимости
- 20. Абсцесс печениВсегда вторичное заболевание, то есть осложнение
- 21. Развитие заболевания. На фоне какого-либо тяжело протекающего
- 22. Симптомы.Признаками заболевания являются боли в области печени
- 23. Диагностика Диагностика абсцессов печени представляет существенные трудности.
- 24. Лечение и Профилактика. При малейшем подозрении на
- 25. Скачать презентацию
- 26. Похожие презентации
План:ХолангитКлассификацияЭтиология и патогенезФакторы и группы рискаКлиническая картинаДиагностикаЛабораторная диагностикаДифференциальный диагнозОсложненияЛечениеИсточники и литература
























Слайд 2
План:
Холангит
Классификация
Этиология и патогенез
Факторы и группы риска
Клиническая картина
Диагностика
Лабораторная диагностика
Дифференциальный
диагноз
Слайд 3
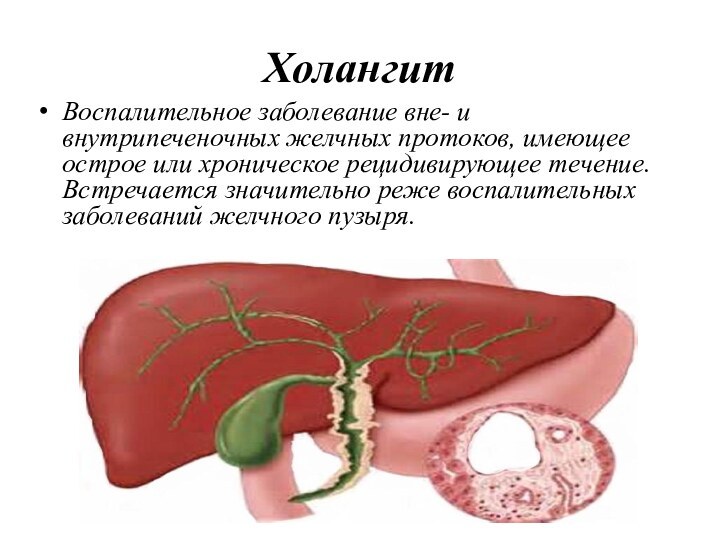
Холангит
Воспалительное заболевание вне- и внутрипеченочных желчных протоков, имеющее острое
или хроническое рецидивирующее течение. Встречается значительно реже воспалительных заболеваний
желчного пузыря.
Слайд 4
Классификация
I. По клиническому течению: острый и хронический холангиты (некоторые авторы
также выделяют рецидивирующий холангит). II. Первичные и вторичные (как осложнения заболеваний, манипуляций). III. По
характеру процесса: 1. Гнойные (бактериальные).2. Склерозирующие
Слайд 5
2. Склерозирующие:
2.1 Первичный склерозирующий холангит (ПСХ):
- в сочетании с неспецифическим
язвенным колитом (НЯК); - без НЯК. 2.2 Вторичный склерозирующий холангит: 2.2.1 Токсическое
повреждение: - при введении формальдегида и абсолютного спирта в эхинококковые кисты; - прием тиобендазола. 2.2.2 Ишемическое повреждение: - при тромбозе печеночной артерии после трансплантации печени; - при реакции отторжения трансплантата; - при введении в печеночную артерию 5-фторурацила при химиотерапии опухоли; - при операциях на желчных протоках. 2.2.3 Камни желчных протоков, в том числе холедохолитиаз.Слайд 6 2.2.4 Врожденные аномалии желчных протоков: - киста холедоха; - болезнь
Кароли. 2.2.5 Цитомегаловирусная инфекция или криптоспоридиоз при СПИДе. 2.2.6 Гистиоцитоз. 2.2.7
Холангиокарцинома.Первичный склерозирующий холангит также классифицируют по стадиям (выраженность повреждения желчных протоков и фиброза): - стадия 1 (ранние изменения) - повреждение желчных протокови воспаление, ограниченное областью портального тракта; - стадия 2 - распостранение воспаления и фиброза за пределы портального тракта; - стадия 3 - уменьшение количества желчных протоков и мостовидный фиброз; - стадия 4 (терминальная) - развитие цирроза печени.
Слайд 7
Этиология и патогенез
Бактериальный холангит
Этиология
Спектр возбудителей бактериальной инфекции при
холангите соответствует спектру кишечной микрофлоры (Escherichia coli, Proteus vulgaris, Enterococcus).
При гнойном холангите более чем у 90% больных в желчи выявляют несколько возбудителей одновременно и, кроме того, регистрируют положительные результаты посева крови на стерильность.Патогенез
Микроорганизмы могут попадать в желчные протоки в результате нарушения функции дуоденального соска (состояние после проведения эндоскопической ретроградной холангиопанкреатографии, ЭРХПГ) или могут заноситься в желчные протоки гематогенным или лимфогенным путем.
Слайд 8
Первичный склерозирующий холангит (ПСХ)
Этиопатогенез ПСХ неизвестен. В качестве возможных
этиологических факторов рассматривают токсины, инфекционные агенты и иммунные нарушения. У
больных ПСХ обнаружено избыточное отложение меди в ткани печени. Однако хелатирующая терапия у данных пациентов оказалась малоэффективной, что указывает на вторичный характер перегрузки медью (в частности это характерно для больных первичным билиарным циррозом). Эпителий внутрипеченочных желчных протоков поражают цитомегаловирус и реовирус 3-го типа, но вероятность обнаружения этих вирусов у всех больных ПСХ остается гипотетичной. На возможность генетической предрасположенности к болезни указывает высокая частота возникновения различных аутоиммунных нарушений (в том числе печени - аутоиммунный перекрестный синдром) у больных ПСХ. Локусы HLA-B8 и HLA-DR3, которые часто определяют у больных аутоиммунными заболеваниями, также обнаружены и у пациентов с ПСХ. При ПСХ в повреждении желчных протоков активно участвуют Т-лимфоциты и иммуноопосредованные механизмы, действие которых проявляется лимфоплазмоцитарной инфильтрацией, скоплением эозинофилов и облитерирующим флебитом.
Слайд 9
Факторы и группы риска
Первичный склерозирующий холангит:
- мужчины молодого
возраста (25-45 лет); - пациенты с неспецифическим язвенным колитом любого
возраста и пола; - пациенты с аутоиммунным тиреоидитом и сахарным диабетом первого типа; - пациенты с отягощенным семейным анамнезом. Инфекционный (в т.ч. бактериальный) холангит: - любые инвазивные вмешательства на желчном пузыре, поджелудочной железе, двенадцатиперстной кишке; - врожденные или приобретенные морфологические изменения (стриктуры, кисты, опухоли и пр.) желчевыводящих путей и поджелудочной железы; - инфекции и паразитарные инвазии желудочно-кишечного тракта.
Слайд 10
Клиническая картина
Бактериальный холангит
Классические симптомы холангита: боль в правом
подреберье, озноб, лихорадка, триада Шарко (сочетание лихорадки, озноба и
желтухи).Боль обычно локализуется в эпигастральной области, носит интенсивный и коликообразный характер. Лихорадка, как правило, имеет интермиттирующий характер, но у пожилых больных и лиц, находящихся в состоянии иммуносупрессии, может быть субфебрильной. В случае когда к описанным симптомам присоединяются признаки сепсиса в виде артериальной гипотензии и нарушения психики, данный симтомокомплекс именуют пентадой Рейнолда.
Слайд 11
Первичный склерозирующий холангит
У больных первичным склерозирующим холангитом (ПСХ)
выявляют многие клинические признаки, характерные для первичного билиарного цирроза (ПБЦ).
Основные жалобы связаны с усиливающейся общей слабостью и кожным зудом, к которым впоследствии присоединяется желтуха. Данная триада симптомов характерна для 2/3 больных. При появлении клинических признаков холангита (боль в правом подреберье, лихорадка и желтуха) необходимо исключить возможность развития осложнений (холедохолитиаза и прочих). На стадии клинических проявлений у 75% больных обнаруживают желтуху в сочетании с гепатоспленомегалией. Меланодермию и ксантелазмы (ксантомы) отмечают реже, чем у пациентов с ПБЦ
Слайд 12
Диагностика
Бактериальный холангит
1. УЗИ. При остром холангите часто выявляются: утолщение
стенок желчевыводящих протоков, повышение их эхогенности, наличие пузырьков газа
в желчных протоках, иногда некоторое расширение протоков и неотчетливая визуализация просвета. Холангит достаточно часто может приводить к развитию острого холецистита или развиваться параллельно с ним. После клинического выздоровления от холангита в эхографической картине печени могут выявляться множественные гиперэхогенные точечные и мелкоочаговые включения в паренхиме в зонах расположения внутрипеченочных протоков. Одной из частых причин холангита и холецистохолангита в некоторых регионах может служить описторхоз.2. Компьютерная томография также позволяет увидеть расширение внутри- и внепеченочных желчных протоков.
3. При подозрении на обструкцию жёлчных ходов выполняют ЭРХПГ.
Слайд 13
Первичный склерозирующий холангит
1. ЭPХПГ - метод выбора, также с успехом
может быть использована чреспеченочная холангиография. Диагностический критерий - выявление
участков неравномерного сужения и расширения (четкообразность) внутри- и внепеченочных желчных путей. 2. УЗИ выявляет утолщение стенок желчных протоков и признаки портальной гипертензии. 3. Компьютерная томография позволяет визуализировать минимально расширенные участки на протяжении желчных протоков.
Слайд 14
Лабораторная диагностика
Бактериальный холангит
1. Признаки воспаления:
- лейкоцитоз со сдвигом формулы
влево;
- увеличение СОЭ.
2. Холестаз: повышение активности щелочной фосфатазы, ГГТ, концентрации билирубина.
3. Цитолиз (редко): повышение активности сывороточных
трансаминаз.
Примечания:
1. Высокие уровни билирубина встречаются в основном у пациентов со злокачественной обструкцией.
2. Одновременное повышение амилазы говорит о возможной обструкции в области Фатерова соска.
3. Результаты посева крови положительны почти у 50% больных. Результаты посева желчи положительны почти у всех пациентов.
Несколько организмов определены, как наиболее часто встречающиеся (приблизительно у 60% пациентов): Escherichia coli, Klebsiella, Enterococcus species. Из анаэробных возбудителей наиболее часто выделялась культура Bacteroides fragilis.
Слайд 15
Первичный склерозирующий холангит (ПСХ)
1. Холестаз:
- повышение активности щелочной фосфатазы в 3
раза выше нормы Внимание!;
- уровень билирубина значительно колеблется и в редких
случаях превышает 170 мкмоль/л;
- у всех больных с тяжелым и длительным холестазом, может увеличиваться содержание церулоплазмина и меди в сыворотке крови.2. Уровни гамма-глобулинов и IgM повышаютсяв 30 и 50% случаев соответственно.
3. В сыворотке могут выявляться низкие титры антител к гладкой мускулатуре (SMA), р-ANCA присутствуют у 84% пациентов; антикардиолипиновые (ACL) антитела - в 66% случаев; антинуклеарные антитела (ANA) - в 53% случаев. Антимитохондриальные антитела (AMA), как правило, отсутствуют.
4. Эозинофилия (редко). Примечания: 1. У некоторых пациентов с гипотиреозом, гипофосфатемией, дефицитом магния или цинка может отмечаться нормальный уровень щелочной фосфатазы. 2. Иногда отмечается гипоальбуминенмия, которая возникает либо на поздних стадиях заболевания, либо при наличии активной стадии воспалительных заболеваний кишечника.
Биопсия и морфологическое исследование ткани печени Морфологические исследования ткани печени осуществляются для подтверждения диагноза ПСХ (морфологические данные особенно ценны при поражении мелких желчных протоков).
Слайд 16
Дифференциальный диагноз
Бактериальный холангит следует дифференцировать с
инфекционными гепатитами, а также с инфекционными и неинфекционными поражениями других
отделов билиарного тракта, желчного пузыря, поджелудочной железы.Первичный склерозирующий холангит дифференцируют с холестатической формой саркоидоза (гранулематозное поражение желчных канальцев нехарактерно для саркоидоза).
Первичный билиарный цирроз является другим, развивающимся чаще, холестатическим заболеванием, при котором в результате иммунного воспаления поражаются желчные канальцы. В диагностически неясных случаях показано определение антимитохондриальных антител.
Слайд 17
Осложнения
Бактериальный холангит
Основным осложнением выступает "септический" или "острый билиарный септический"
шок, который представляет собой гемодинамические нарушения, развивающиеся в результате проникновения
микроорганизмов из желчи в системный кровоток. Такой шок диагностируют у 10-30% больных с инфекцией желчевыводящих путей; его развитие сопровождается высокой летальностью. Возможно развитие абсцесса печени, флебита воротной вены и прочих гнойно-септических осложнений.Первичный склерозирующий холангит: - бактериальный холангит; - холангиокарцинома (10-30%); - повышение риска развития колоректального рака.
Слайд 18
Лечение
Бактериальный холангит
Лечение больных с острым гнойным холангитом требуется
начинать сразу после поступления в стационар. Медикаментозная терапия выступает только в качестве интенсивной
кратковременной подготовки больного к проведению срочной декомпрессии желчных протоков. При угрожаемом состоянии интенсивную терапию следует сочетать с немедленной декомпрессией.Методы декомпрессии желчных путей:
- эндоскопическая папиллосфинктеротомия;
- введение эндопротеза в общий желчный проток;
- чрескожно-чреспеченочная холангиостомия.
Принципы консервативной терапии:
- функциональный покой (постельный режим, голод);
- дезинтоксикация: инфузия жидкости и электролитов, плазмаферез;
- препараты с патогенетическим и этиотропным действием: анальгетики, антибиотики.
Слайд 19
Первичный склерозирующий холангит
Методы восстановления проходимости желчных протоков:
1. Механические:
баллонная дилатация желчных протоков.
2. Хирургические:
- реконструктивные операции;
- трансплантация печени.
Медикаментозная
терапияПри назначении медикаментозного лечения необходима взвешенная оценка признаков поражения паренхимы печени (гепатита) и недостаточности желчных протоков (холестаза). В некоторых случаях показано назначение комбинированной терапии.
Препараты:
- урсодезоксихолевая кислота 15-20 мг/кг в сутки;
- преднизолон: начальная доза 0,5 мг/кг в сутки (до 10-15 мг/кг в сутки);
- азатиоприн: начальная доза 2 мг/кг в сутки (до 50-75 мг/кг в сутки).
Слайд 20
Абсцесс печени
Всегда вторичное заболевание, то есть осложнение какой-либо
болезни. Он представляет собой полость в ткани печени, заполненную
гноем, которая может быть связана или не связана с внутрипеченочными желчными протоками. Абсцессы печени бывают единичными и множественными. Причины возникновения. Развивается вследствие распространения инфекции при воспалительных заболеваниях органов брюшной полости. Причинами абсцесса печени могут стать дизентерия, гнойный холангит, обусловленный холедохолитиазом (камнями в желчных протоках), воспаление желчного пузыря, острый гнойный аппендицит, сепсис и другие инфекционные заболевания. Микроорганизмы попадают в печень по сосудам с током крови или через желчные протоки из желчного пузыря или просвета двенадцатиперстной кишки.Слайд 21 Развитие заболевания. На фоне какого-либо тяжело протекающего заболевания,
например, осложненного острого аппендицита, происходит инфицирование ткани печени за счет
поступления бактерий с кровью. При ослаблении защитных сил организма в ткани печени формируются гнойные полости.
Слайд 22
Симптомы.
Признаками заболевания являются боли в области печени (ниже
реберной дуги справа), отдающие в правую лопатку и правое
плечо, тошнота, рвота, неудобство при лежании на левом боку (обычно больным легче лежать на правом боку с приведенными к животу коленями). У больных повышается температура тела до 39—40°С, отмечаются сильные ознобы. Цвет лица становится землистым. Часто появляется желтушная окраска кожи и склер. При ощупывании и поколачивании в области печени определяется резкая болезненность. Состояние ухудшается при прорыве гнойника и попадании гноя в брюшную полость. В этих случаях образуются абсцессы уже в брюшной полости и происходит общее заражение организма.
Слайд 23
Диагностика
Диагностика абсцессов печени представляет существенные трудности. Для
установления диагноза, помимо осмотра больного врачом, производится ультразвуковое исследование или компьютерная томография.
Слайд 24
Лечение и Профилактика
. При малейшем подозрении на абсцесс
печени необходимо обратиться к врачу, лучше к хирургу. Очень
часто единственным методом лечения является операция. В настоящее время в лечении абсцесса печени используется ультразвуковое исследование, под контролем которого возможно произвести прокол и выпустить гной наружу. Во всех случаях больным назначают антибиотики с учетом чувствительности микрофлоры.Профилактика. Для предотвращения развития абсцесса печени необходимо своевременное и правильное лечение заболеваний органов брюшной полости.





























