- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему АО Медицинский Университет АстанаКафедра: Инфекционных заболеваний с эпидемиологией
Содержание
- 2. План1. Этиология2.Эпидемиология3. Стадии эпидемического процесса чумы4. Патогенез5. Клиническая картина6. Диагностика7. Лечение8. Вакцинация9. Профилактика10. Список литературы
- 3. Чума - острая, особо опасная зоонозная трансмиссивная
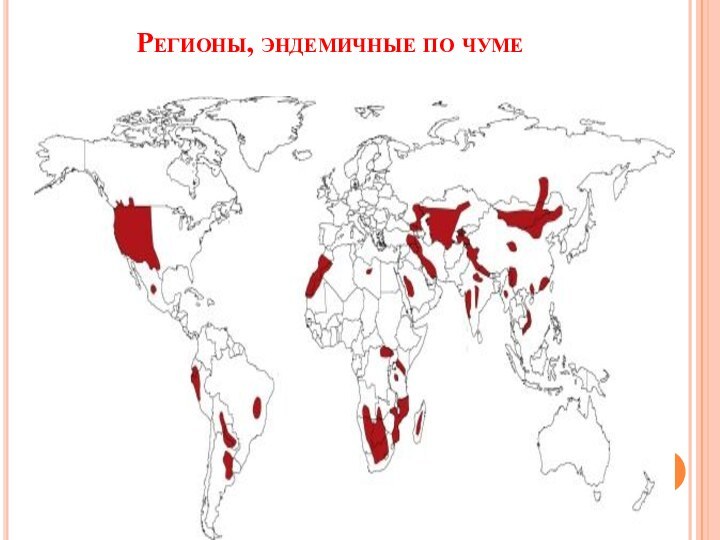
- 4. Регионы, эндемичные по чуме
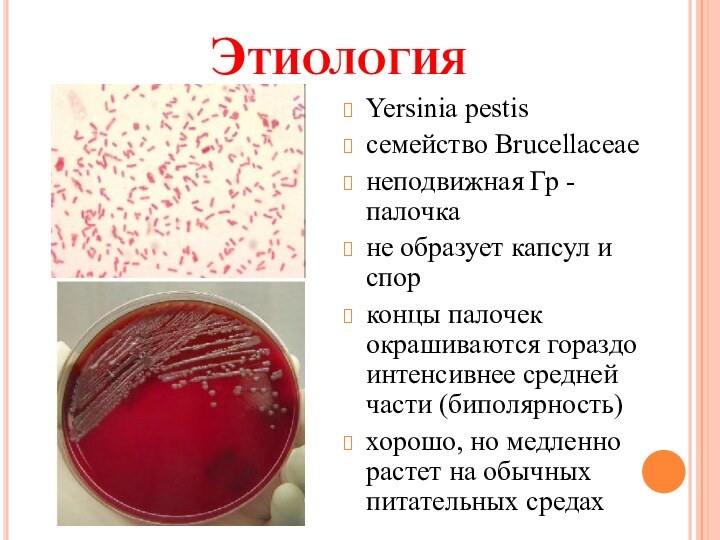
- 5. ЭтиологияYersinia pestisсемейство Brucellaceaeнеподвижная Гр - палочкане образует
- 6. эпидемиологияИнфекцию переносят чаще всего грызуны — крысы
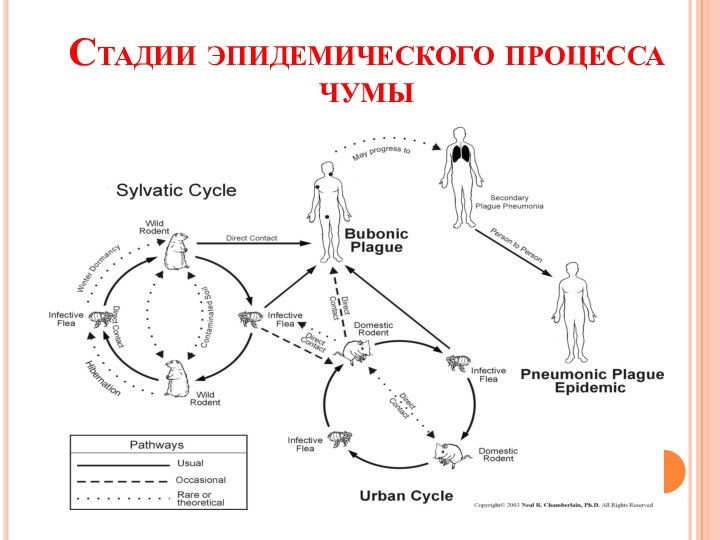
- 7. Стадии эпидемического процесса чумы 1 стадия
- 8. Стадии эпидемического процесса чумы
- 9. Патогенез 1. Внедрение возбудителя в организм человека через
- 10. Клиническая картинаИнкубационный период составляет 3-6 сут (при
- 11. характерен внешний вид больного: лицо гиперемированное, одутловатое,
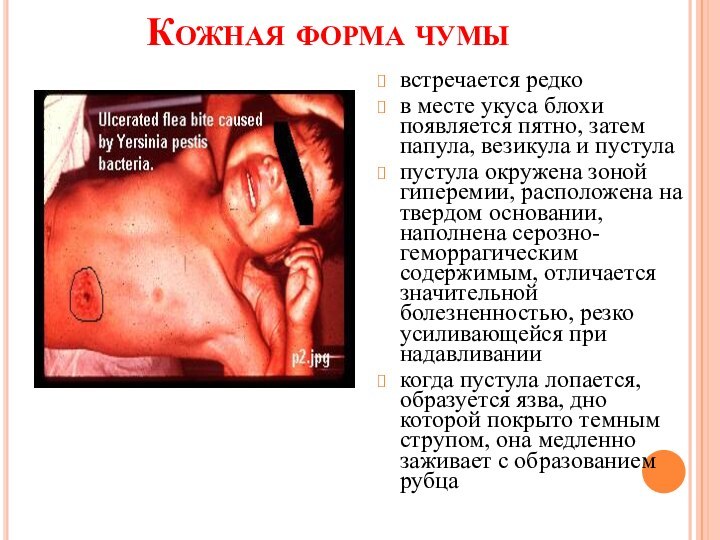
- 12. Кожная форма чумывстречается редков месте укуса блохи
- 13. Бубонная форма чумывстречается наиболее часто, бубоны развиваются
- 14. Бубонная форма чумыобразовавшийся бубон хрящевидной консистенции, затем
- 15. Бубонная форма чумы
- 16. Септическая форма чумыпервично-септическая –развивается первично и вторично-септическая
- 17. Септическая форма чумы («черная смерть»)
- 18. Легочная форма чумыпервично-легочная – при аэрозольном механизме
- 19. Легочная форма чумы
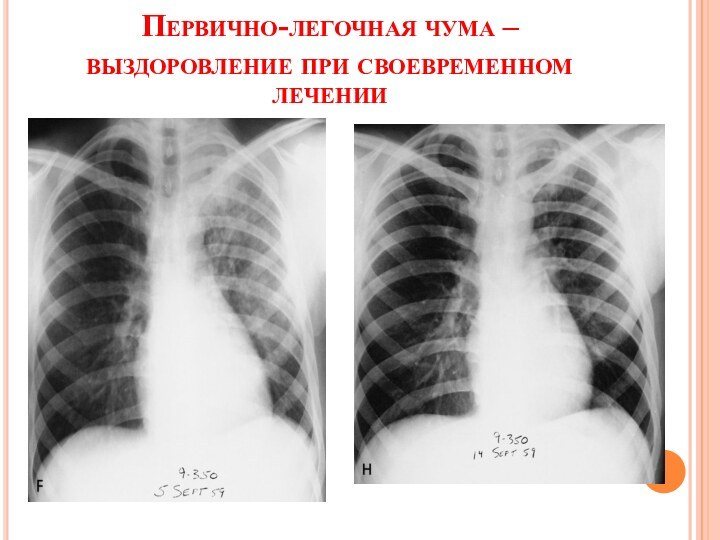
- 20. Первично-легочная чума – выздоровление при своевременном лечении
- 21. Диагностика1. Бактериоскопическое (обнаружение Гр- биполярно окрашенных палочек
- 22. ЛечениеБольных чумой лечат только в стационарных условиях.
- 23. ПрофилактикаПрофилактика чумы включает в себя профилактические и
- 24. ВакцинацияВакцина вводится в/к в объеме 0,1 мл
- 25. Скачать презентацию
- 26. Похожие презентации
План1. Этиология2.Эпидемиология3. Стадии эпидемического процесса чумы4. Патогенез5. Клиническая картина6. Диагностика7. Лечение8. Вакцинация9. Профилактика10. Список литературы
















Слайд 2
План
1. Этиология
2.Эпидемиология
3. Стадии эпидемического процесса чумы
4. Патогенез
5. Клиническая
картина
Слайд 3 Чума - острая, особо опасная зоонозная трансмиссивная инфекция
с тяжёлой интоксикацией и серозно-геморрагическим воспалением в лимфатических узлах,
лёгких и других органах, а также возможным развитием сепсиса.
Слайд 5
Этиология
Yersinia pestis
семейство Brucellaceae
неподвижная Гр - палочка
не образует капсул
и спор
концы палочек окрашиваются гораздо интенсивнее средней части (биполярность)
хорошо,
но медленно растет на обычных питательных средах
Слайд 6
эпидемиология
Инфекцию переносят чаще всего грызуны — крысы и
мыши, а также белки и дикие собаки.
Чума передается
людям через укус зараженного животного или блох, живущих на нем. контактный – через поврежденную кожу при обработке охотниками шкур убитых зараженных животных, при уходе за больными людьми
алиментарный – чаще при употреблении в пищу мяса верблюда, болеющего чумой
воздушно-капельный – от человека к человеку при возникновении среди людей легочной формы чумы
Заразиться можно также контактным и воздушно-капельным путями от больного человека.
Слайд 7
Стадии эпидемического процесса чумы
1 стадия –
чума регистрируется только у грызунов.
2 стадия – в эпидемический
процесс включаются и люди, у которых заболевание протекает преимущественно в бубонной форме, а у отдельных больных людей возможно развитие вторичного поражения легких (т.е. вторично-легочной формы чумы)3 стадия –передача инфекции от человека к человеку респираторным путем с возникновением первично-легочной форм чумы, при этом происходит резкая активизация эпидемического процесса с развитием преимущественно легочной формы заболевания
Слайд 9
Патогенез
1. Внедрение возбудителя в организм человека через кожу,
слизистые дыхательного и пищеварительного трактов и дальнейшая его миграция
по лимфатическим сосудам в регионарные л.у. с развитием лимфаденита.2. Размножение возбудителя в л.у., резкое увеличение и слияние пораженных л.у. с образованием болезненных конгломератов (бубонная форма чумы)
3. Геморрагический некроз л.у. прорывом большого количества микроорганизмов в кровь и развитием бактериемии (септическая форма чумы).
4. Формированием вторичных очагов в различных органах и прежде всего в легких с развитием быстропрогрессирующей чумной пневмонии с геморрагическим некрозом легкого (вторично-легочная форма чумы)
Слайд 10
Клиническая картина
Инкубационный период составляет 3-6 сут (при эпидемиях
или септических формах сокращается до 1-2 дней); максимальный срок
инкубации - 9 дней.острое начало заболевания с лихорадки до 39 °С и выше, резко выраженного озноба, интенсивной головной боли, болей в позвоночнике, мышцах и суставах, мышечной слабости, иногда рвоты с примесью крови или цвета кофейной гущи или жидкого стула с примесью слизи и крови
больной вначале возбужден, испуган, в бреду, часто соскакивает с постели, стремясь куда-то убежать, движения нескоординированные, походка шатающаяся («пьяная»), речь смазана.
Слайд 11 характерен внешний вид больного: лицо гиперемированное, одутловатое, конъюнктивы
и склеры инъецированы, иногда с точечными кровоизлияниями, кожа горячая,
сухая; при тяжелом состоянии черты лица заостряются, лицо становится цианотичным, появляется выражение страха и страдания (т.н. «маска чумы»)слизистые ротоглотки и мягкого неба гиперемированы, с точечными кровоизлияниями, миндалины увеличены в размерах, отечны, язык утолщен, покрыт характерным белым налетом («натертый мелом»)
резко нарушается кровообращение и дыхание (тахикардия, глухие тоны сердца, нитевидный пульс, прогрессирующая гипотензия, тахипноэ)
живот вздут, печень и селезенко увеличены, при тяжелом состоянии учащаются позывы к дефекации (до 6-12 раз/сут), испражнения становятся неоформленными, содержат примесь крови и слизи
остальные проявления определяются клинической формой заболевания
Слайд 12
Кожная форма чумы
встречается редко
в месте укуса блохи появляется
пятно, затем папула, везикула и пустула
пустула окружена зоной гиперемии,
расположена на твердом основании, наполнена серозно-геморрагическим содержимым, отличается значительной болезненностью, резко усиливающейся при надавливаниикогда пустула лопается, образуется язва, дно которой покрыто темным струпом, она медленно заживает с образованием рубца
Слайд 13
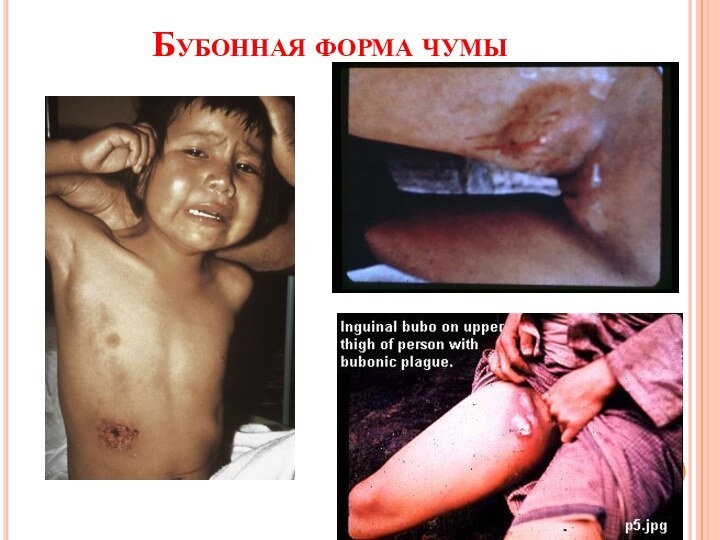
Бубонная форма чумы
встречается наиболее часто, бубоны развиваются в
местах, где кожа обычно подвергается укусу блох (паховые, реже
аксиллярные и шейные л.у.)первый признак развивающегося бубона – сильные боли, что затрудняет движения конечностей, шеи, заставляет больных принимать вынужденные позы
вначале определяются отдельные болезненные л.у., затем воспалительный процесс быстро нарастает, узлы спаиваются между собой, образуя конгломерат, в воспалительный процесс вовлекаются окружающие ткани (периаденит) и кожа – образуется кожный бубон; кожа над бубоном горячая на ощупь, багрово-синюшная
Слайд 14
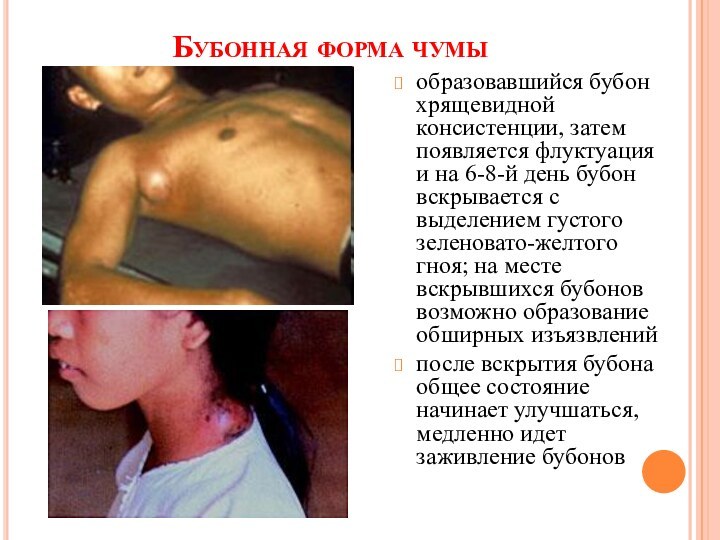
Бубонная форма чумы
образовавшийся бубон хрящевидной консистенции, затем появляется
флуктуация и на 6-8-й день бубон вскрывается с выделением
густого зеленовато-желтого гноя; на месте вскрывшихся бубонов возможно образование обширных изъязвленийпосле вскрытия бубона общее состояние начинает улучшаться, медленно идет заживление бубонов
Слайд 16
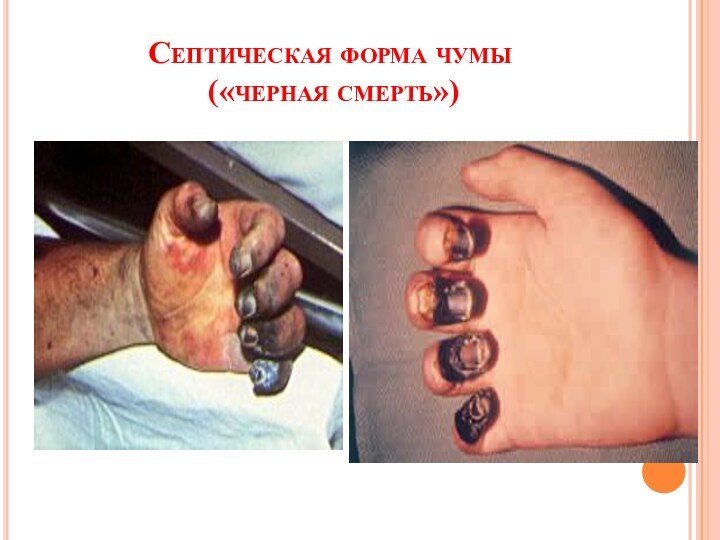
Септическая форма чумы
первично-септическая –развивается первично и вторично-септическая –
на фоне бубонов
острое начало с резкого токсикоза и появления
на коже обширных, сливных кровоизлияний багрово-синего цвета («черная чума», «черная смерть»), геморрагий на слизистых, носовых, маточных и др. кровотеченийбыстро развивается инфекционно-токсический шок с последующей гибелью больного
Слайд 18
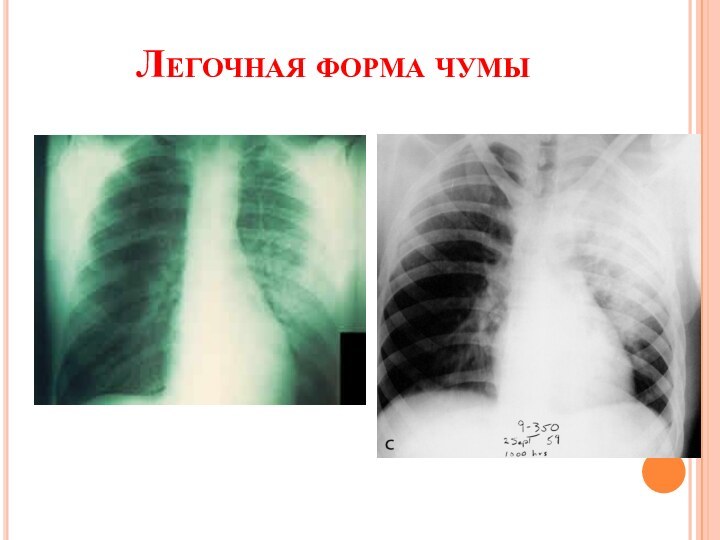
Легочная форма чумы
первично-легочная – при аэрозольном механизме инфицирования
и вторично-легочная – на фоне бубонов
сверхострое начало с крайне
выраженных явлений токсикозачерез несколько часов от начала заболевания появляются боли в грудной клетке при дыхании, сухой кашель, одышка
вскоре кашель становится продуктивным; мокрота вначале вязкая, слизистая, затем жидкая, пенистая, кровянистая, содержит огромное количество чумных палочек
перкуторно небольшое укорочение легочного звука над пораженной долей, аускультативно необильные мелкопузырчатые хрипы (скудные физикальные данные несмотря на выраженную клинику)
состояние больных прогрессивно ухудшается, нарастает нейротоксикоз, смерть наступает от сердечно-сосудистой и дыхательной недостаточности
Слайд 21
Диагностика
1. Бактериоскопическое (обнаружение Гр- биполярно окрашенных палочек возможно
в течение 1 ч) и бактериологическое (идентификация культуры возможна
в течение 3-5 сут) исследование пунктата или отделяемого вскрывшихся бубонов, содержимого кожных элементов, мокроты, крови, рвотных масс, испражнений, мочи2. Биологические пробы на животных
3. Серологические методы (РНГА, РСК, РНИФ и др.)
Слайд 22
Лечение
Больных чумой лечат только в стационарных условиях. Выбор
препаратов для этиотропной терапии, их доз и схем применения
определяет форма заболевания. Курс этиотропной терапии при всех формах болезни составляет 7-10 дней. При этом применяют:• при кожной форме - котримоксазол по 4 таблетки в сутки;
• при бубонной форме - левомицетин в дозе 80 мг/кг/сут и одновременно стрептомицин в дозе 50 мг/кг/сут; препараты вводят внутривенно; эффективен также тетрациклин;
• при лёгочных и септических формах заболевания комбинацию левомицети-на со стрептомицином дополняют назначением доксициклина в дозе 0,3 г/сут или тетрациклина по 4-6 г/сут внутрь.
Слайд 23
Профилактика
Профилактика чумы включает в себя профилактические и противоэпидемические
мероприятия.
Одним из самых важных моментов является скорейшая изоляция больного
чумой или человека с подозрением на данное заболевание от окружающих людей.Врачи и медицинские работники при оказании помощи больным чумой обязаны надевать противочумные костюмы.
Люди, находящиеся в очаге чумы, обязаны вакцинироваться специальной живой сухой вакциной.
Слайд 24
Вакцинация
Вакцина вводится в/к в объеме 0,1 мл в
область дельтовидной мышцы безыгольным инъектором, через 12 мес (по
эпидпоказаниям через 6 мес) производится ревакцинацияИммунитет формируется в первые дни после иммунизации и сохраняется в течение 3-6 мес.
Заболеваемость среди вакцинированных снижается в 5-10 раз, а у заболевших среди привитых летальность существенно ниже





























