- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Онкоурология изучает опухолевые заболевания, возникающие в результате патологического разрастания тканей, которые состоят из качественно изменившихся клеток органов мочеполовой системы. Доброкачественные опухоли не прорастают соседние ткани и органы, что
Содержание
- 2. Онкоурология изучает опухолевые заболевания, возникающие в результате
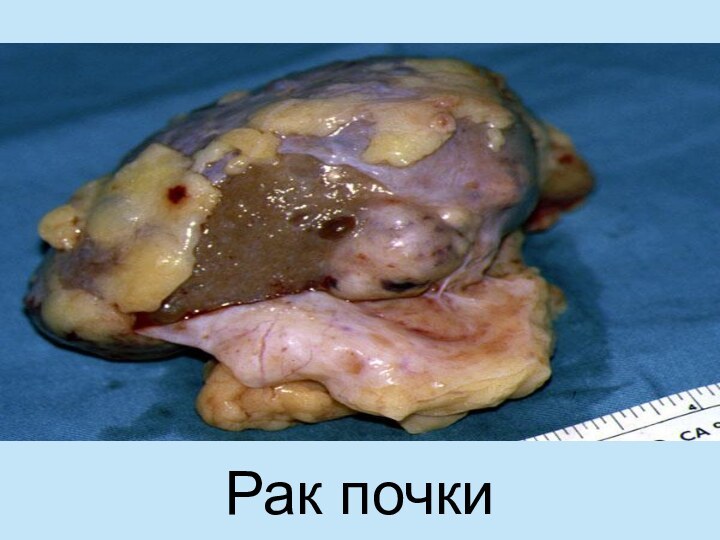
- 3. Рак почки
- 4. Актуальность проблемыРак почки занимает 10 место
- 5. Этиология и факторы, развития РП: Курение.Ожирение.Артериальная
- 6. Установлено, что сочетание ожирения и артериальной гипертонии
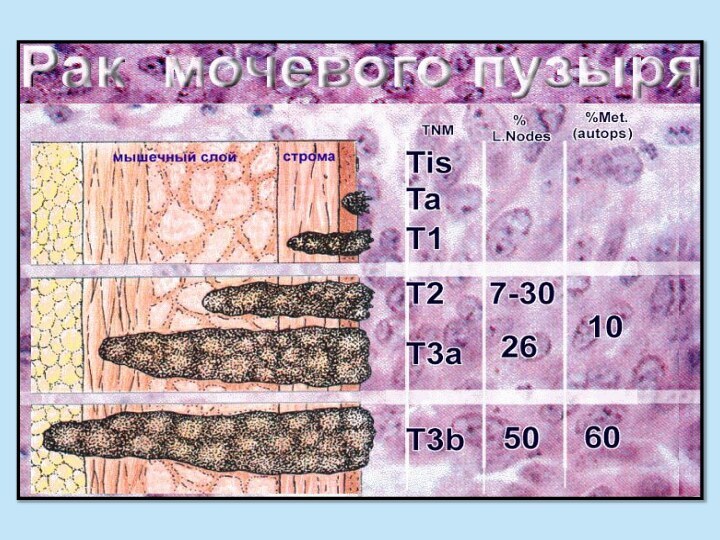
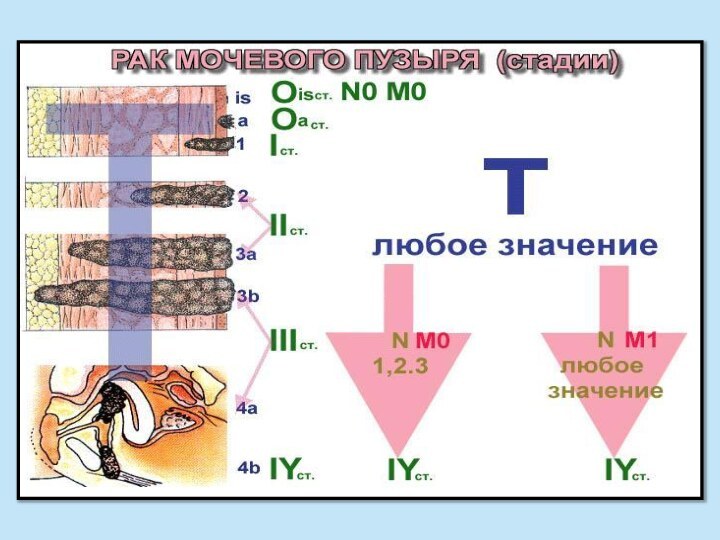
- 7. Классификация (TNM) Т – опухоль TХ -
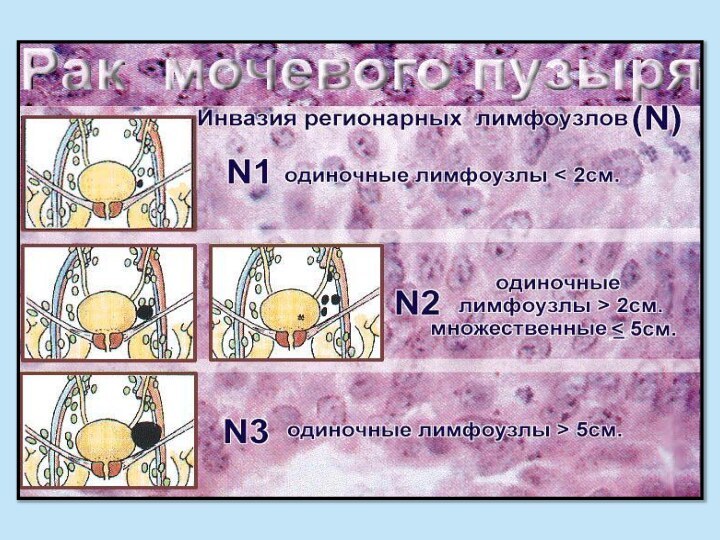
- 8. N – регионарные лимфоузлы NХ - региональные лимфоузлы
- 9. СимптоматикаОбщие симптомы:Ухудшение общего состояния, похудание.Повышение температуры
- 10. ДиагностикаУльтразвуковое исследование почекКомпьютерная томографияЭкскреторная урографияАнгиографияПункционная биопсия почки
- 11. Ультразвуковое исследование Это один из первых методов
- 12. Компьютерная томография Несмотря на высокую диагностическую ценность,
- 13. Экскреторная урография Исследование позволяет уточнить функциональные и
- 14. Ангиография По специальным показаниям применяют селективную почечную
- 15. Черескожная пункционная биопсия почки с последующим гистологическим
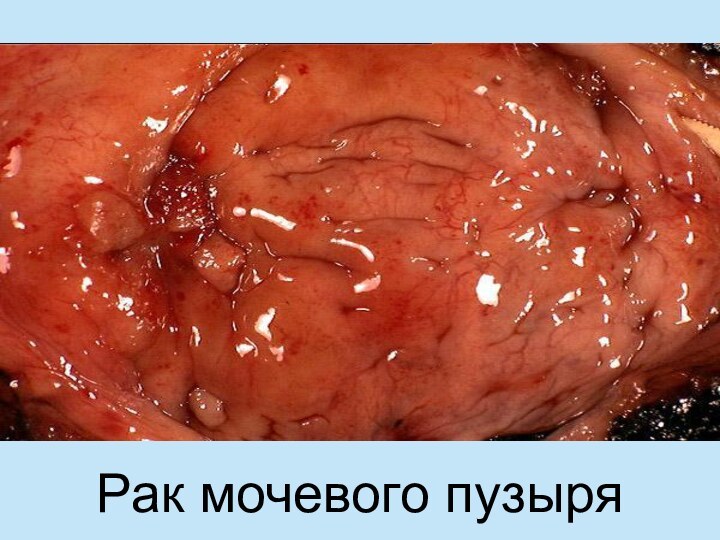
- 16. Рак мочевого пузыря
- 17. Актуальность проблемыРак мочевого пузыря (РМП) составляет
- 18. Этиология и патогенез Более 100 лет тому
- 19. К настоящему времени установлено около 40 потенциально
- 20. Факторы, развития РМП : Курение.Особенности питания
- 21. Согласно современным данным, в развитии РМП важное
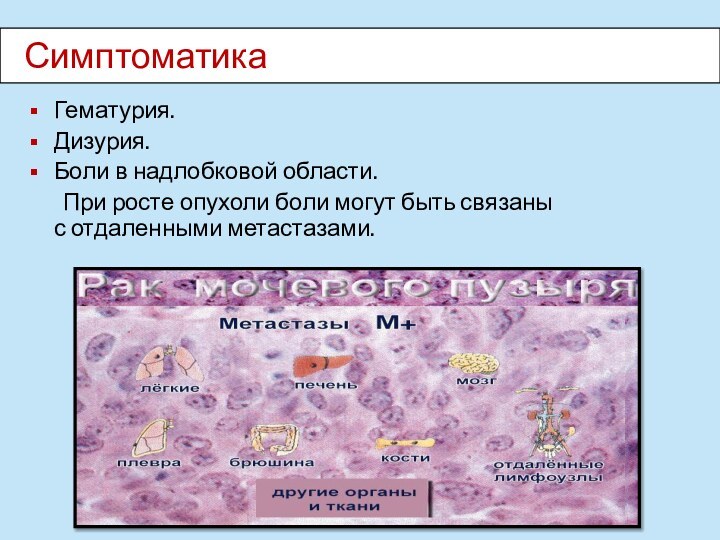
- 25. СимптоматикаГематурия.Дизурия.Боли в надлобковой области. При росте опухоли
- 26. ДиагностикаБимануальная пальпацияЦитологическое исследование мочиУльтразвуковое исследованиеКомпьютерная томографияЦистоскопия с выполнением биопсии и фотодинамической диагностикойЭкскреторная урография
- 27. Бимануальная пальпация Исследование проводится тем больным, у которых
- 28. Цитологическое исследование мочи Данное исследование необходимо при цистоскопическом
- 29. Ультразвуковое исследование Производится путём трансабдоминального, трансректального и трансуретрального
- 30. Компьютерная томография Компьюторная томография является одним из точных
- 31. Цистоскопия Является основным пособием, которое позволяет диагностировать первичный
- 32. Новый метод фотодинамической диагностики основан на введении
- 33. Экскреторная урография Известно, что опухоль верхних мочевых путей
- 34. Лечение больных РМПЛечение рака мочевого пузыря
- 35. Стадия Т1 и рак мочевого пузыря in
- 36. Рак предстательной железы
- 37. Актуальность проблемыРак предстательной железы (РПЖ) –
- 38. В связи с особенностями клинического течения и
- 39. Этиология и патогенез В основе развития РПЖ
- 40. Расовая принадлежность.Генетическая предрасположенность.Канцерогены (кадмий, хром, цинк )Особенности питания (животные жиры). Факторы, развития РПЖ
- 41. Таким образом, в основе развития РПЖ лежит
- 42. Рак предстательной железы развивается из эпителия альвеолярно-трубчатых
- 43. СимптоматикаРак предстательной железы, на его ранних
- 44. ДиагностикаПальцевое ректальное исследованиеОпределение специфического простатического антигена
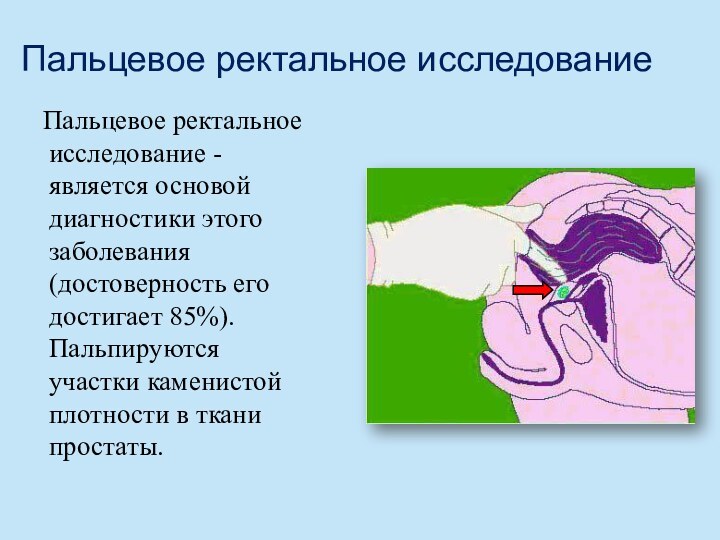
- 45. Пальцевое ректальное исследование Пальцевое ректальное исследование - является
- 46. Определение специфического простатического антигена (PSA) У мужчин уровень
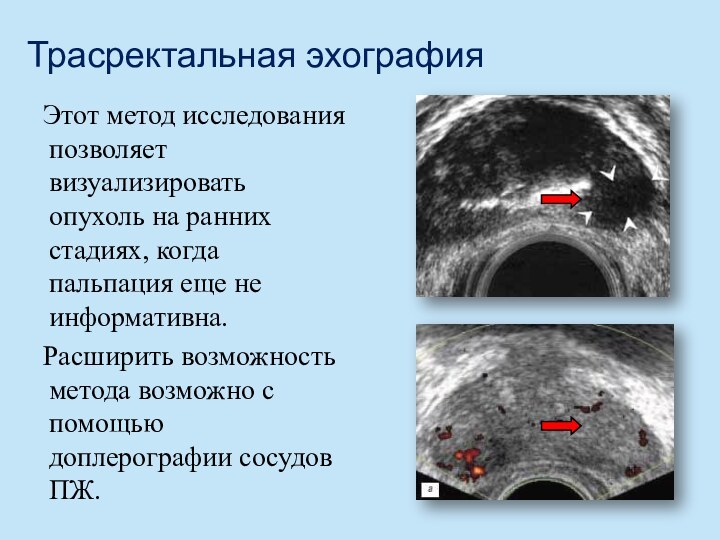
- 47. Трасректальная эхография Этот метод исследования позволяет визуализировать опухоль
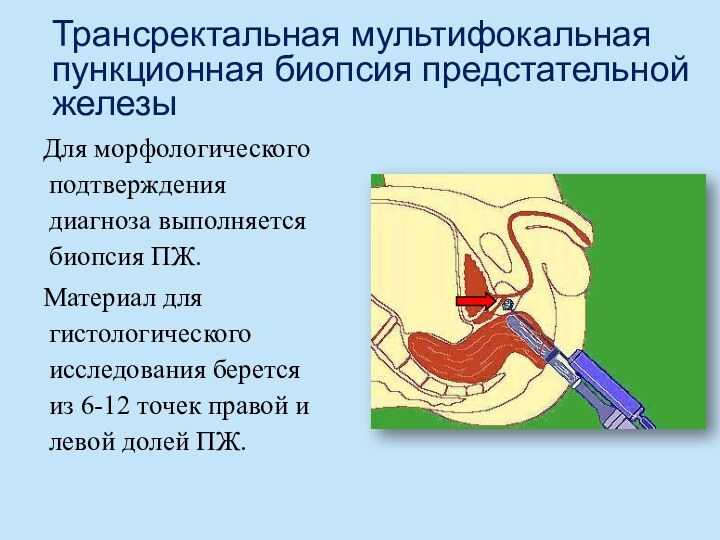
- 48. Трансректальная мультифокальная пункционная биопсия предстательной железы Для морфологического
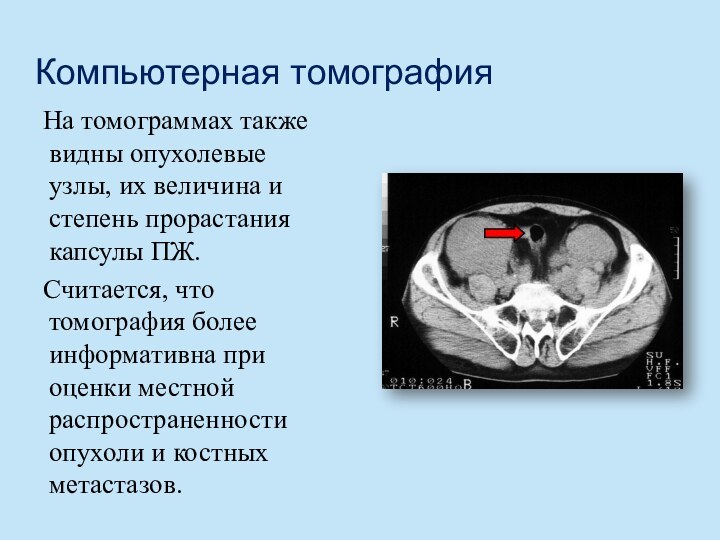
- 49. Компьютерная томография На томограммах также видны опухолевые узлы,
- 50. Динамическая сцинтиграфия костей скелета Стандартным методом выявления костных
- 56. 1 - стадия. Одиночные опухолевые узлы в
- 57. Лечение больных РПЖ I –II стадия
- 58. Рак яичка
- 59. Актуальность, факторы рискаРаком яичка ежегодно болеют
- 60. Классификация (TNM) Т – опухоль TХ - первичный
- 61. N – регионарные лимфоузлы NХ - региональные лимфоузлы
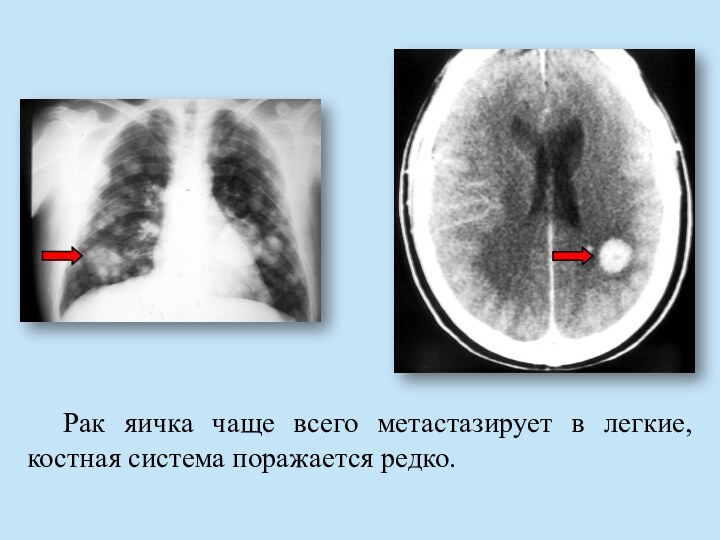
- 62. Рак яичка чаще всего метастазирует в легкие, костная система поражается редко.
- 63. Первым проявлением рака яичка является очаговое его
- 64. Лечение больных раком яичкаСеминома I
- 65. Фокальная терапия злокачественных опухолей простаты и почки
- 66. Фокальный подход к лечению онкоурологических заболеваний возник
- 67. Основные обсуждаемые ВОПРОСЫВизуализация очагов ракаГистосканнинг Позитронно-эмиссионная томографияПолифокальная трансперинеальная сатурационная биопсия Фокальная криохирургияМетодика HIFU Радиочастотная аблация
- 68. Визуализация очагов рака Гистосканнинг В методике применяются 3D ультразвуковые
- 69. Позитронно-эмиссионная томография В основе метода лежит явление регистрация
- 70. Полифокальная трансперинеальная сатурационная биопсия Выполняется
- 71. Фокальная криохирургия Процедура заключается в том, что в
- 72. Методика HIFU Через прямую кишку устанавливается датчик,
- 73. Радиочастотная аблация Локальное гипертермическое воздействие (свыше 50 градусов
- 74. ЗаключениеТакже были представлены интересные доклады по стереотаксическому
- 75. Скачать презентацию
- 76. Похожие презентации
Онкоурология изучает опухолевые заболевания, возникающие в результате патологического разрастания тканей, которые состоят из качественно изменившихся клеток органов мочеполовой системы. Доброкачественные опухоли не прорастают соседние ткани и органы, что отличает их от злокачественных.








































Слайд 4
Актуальность проблемы
Рак почки занимает 10 место по
уровню заболеваемости среди злокачественных новообразований.
За последнее десятилетие заболеваемость
в России возросла на треть. Мужчины страдают данной патологией в два раза чаще, чем женщины.
Несмотря на то, что рак почки преимущественно встречается у пожилых людей, участились случаи выявления заболевания у лиц молодого возраста.
Слайд 5
Этиология и факторы, развития РП:
Курение.
Ожирение.
Артериальная гипертензия.
Мочегонные лекарственные препараты.
Сахарный диабет.
Особенности питания (при потреблении пиролизисных аминов,
вырабатывающихся при высокой температурной обработке мяса).Профессиональные вредности (лица занимающиеся на ткацком, резиново-каучуковом, бумажном производстве, имеющих контакт с промышленными красителями, нефтью, солями тяжелых металлов).
Слайд 6 Установлено, что сочетание ожирения и артериальной гипертонии у
курящих лиц достоверно повышает риск развития почечно-клеточного рака на
50%.
Слайд 7
Классификация (TNM)
Т – опухоль
TХ - первичный
очаг не может быть пределен
T0 - наличие первичного очага
не доказаноT1 - опухоль < 7 см, ограниченная почкой
T2 - опухоль > 7 см, ограниченная почкой
T3 - опухоль распространяется в крупные вены или прорастает в надпочечник или окружающие ткани, но не выходит за пределы фасции Герота
T3a - опухолевая инвазия надпочечника или паранефральной клетчатки в пределах фасции Герота
T3b - опухоль распространяется в почечную вену или нижнюю полую вену ниже диафрагмы
T3c - опухоль распространяется в нижнюю полую вену выше диафрагмы
T4 - опухоль распространяется за пределы фасции Герота
Слайд 8
N – регионарные лимфоузлы
NХ - региональные лимфоузлы не
могут быть оценены
N0 - метастазов в региональных лимфоузлах
нет N1 - метастаз в одном регионарном лимфоузле
N2 - метастазы более чем в одном регионарном лимфоузле
М – отдаленные метастазы
МХ - отдаленное метастазирование не оценивалось
М0 - отдаленные метастазы не выявлены
М1 - есть отдаленные метастазы
G – гистопатологическая градация
GХ - степень дифференцировки не может быть оценена
G1 - высокодифференцированная опухоль
G2 - умеренно дифференцированная опухоль
G3-4 - низкодифференцированная/недифференцированная опухоль
Слайд 9
Симптоматика
Общие симптомы:
Ухудшение общего состояния, похудание.
Повышение температуры тела.
Повышение
СОЭ.
Эритроцитоз.
Артериальная гипертензия.
Местные симптомы:
Гематурия.
Боли и пальпируемое опухолевидное образование в области
почек.Варикоцеле.
Слайд 10
Диагностика
Ультразвуковое исследование почек
Компьютерная томография
Экскреторная урография
Ангиография
Пункционная биопсия почки
Слайд 11
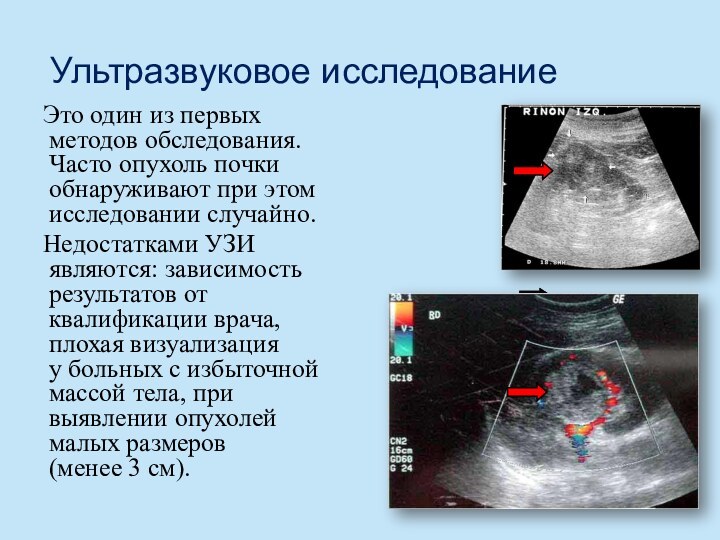
Ультразвуковое исследование
Это один из первых методов обследования.
Часто опухоль почки обнаруживают при этом исследовании случайно.
Недостатками УЗИ
являются: зависимость результатов от квалификации врача, плохая визуализация у больных с избыточной массой тела, при выявлении опухолей малых размеров (менее 3 см).
Слайд 12
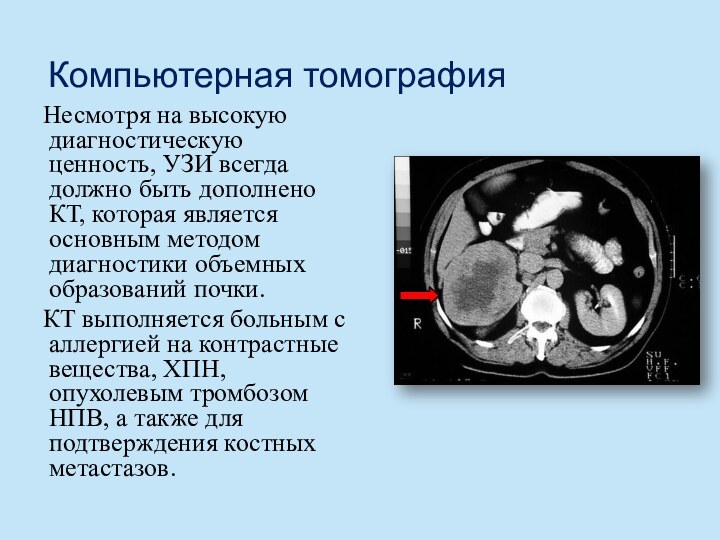
Компьютерная томография
Несмотря на высокую диагностическую ценность, УЗИ
всегда должно быть дополнено КТ, которая является основным методом
диагностики объемных образований почки.КТ выполняется больным с аллергией на контрастные вещества, ХПН, опухолевым тромбозом НПВ, а также для подтверждения костных метастазов.
Слайд 13
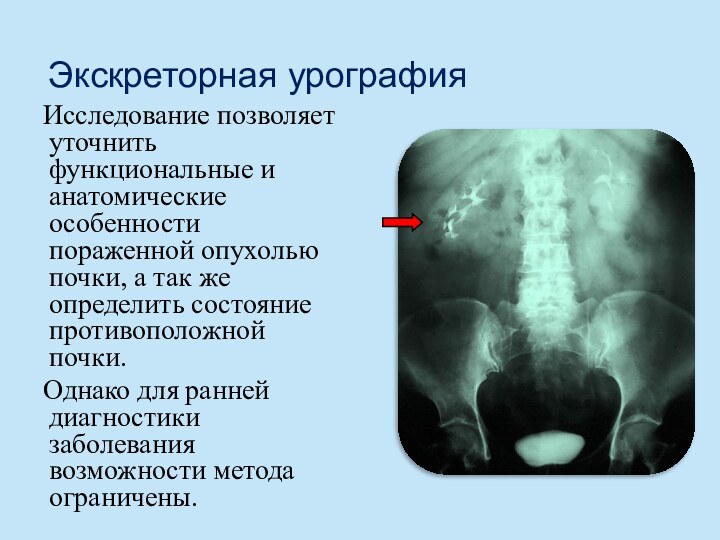
Экскреторная урография
Исследование позволяет уточнить функциональные и анатомические
особенности пораженной опухолью почки, а так же определить состояние
противоположной почки.Однако для ранней диагностики заболевания возможности метода ограничены.
Слайд 14
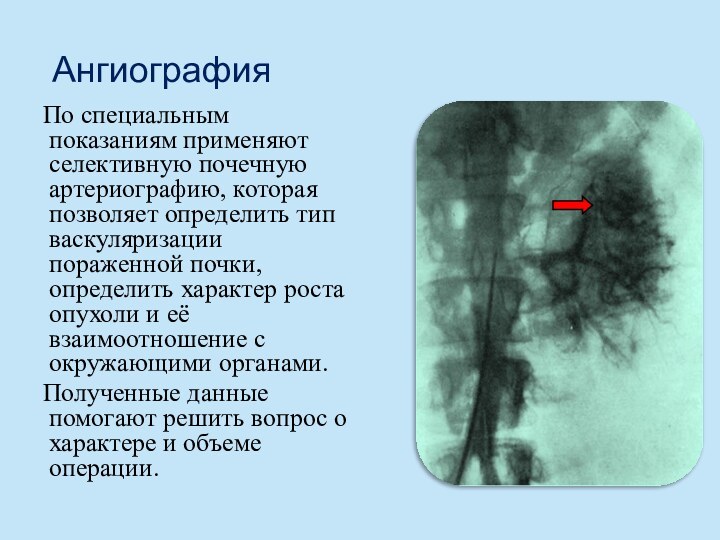
Ангиография
По специальным показаниям применяют селективную почечную артериографию,
которая позволяет определить тип васкуляризации пораженной почки, определить характер
роста опухоли и её взаимоотношение с окружающими органами.Полученные данные помогают решить вопрос о характере и объеме операции.
Слайд 15 Черескожная пункционная биопсия почки с последующим гистологическим исследованием
производится по строгим показаниям (при малых размерах опухоли и
возможной доброкачественной природе новообразования), когда все другие методы исследования не помогают установить правильный диагноз.Пункционная биопсия почки
Слайд 17
Актуальность проблемы
Рак мочевого пузыря (РМП) составляет около
4% всех новообразований диагностированных у человека.
В России среди
всех злокачественных новообразований опухоли мочевого пузыря составляют 2,4%. Рак мочевого пузыря встречается чаще у мужчин старше 60 лет.
Ежегодно в мире регистрируется 170 000 новых случаев этого заболевания.
Слайд 18
Этиология и патогенез
Более 100 лет тому назад
установлена взаимосвязь между профессией и возникновением рака мочевого пузыря
(у рабочих красильных и резиновых производств).Слайд 19 К настоящему времени установлено около 40 потенциально опасных
профессий.
Канцерогенные вещества попадают в мочевой пузырь и воздействуют на
его слизистую оболочку уриногенным путём.
Слайд 20
Факторы, развития РМП :
Курение.
Особенности питания (животные
жиры).
Некоторые лекарственные препараты. (фосфамид, анальгетические смеси).
Различные воспалительные процессы.
Уростаз при
некоторых урологических. заболеванияхШистоматоз.
Слайд 21 Согласно современным данным, в развитии РМП важное значение
имеют и канцерогенные факторы окружающей среды: производственный дым и
др. Этим обусловлено большое количество людей страдающих РМП, в крупных промышленных городах.
Слайд 25
Симптоматика
Гематурия.
Дизурия.
Боли в надлобковой области.
При росте опухоли боли
могут быть связаны
с отдаленными метастазами.
Слайд 26
Диагностика
Бимануальная пальпация
Цитологическое исследование мочи
Ультразвуковое исследование
Компьютерная томография
Цистоскопия с
выполнением биопсии и фотодинамической диагностикой
Экскреторная урография
Слайд 27
Бимануальная пальпация
Исследование проводится тем больным, у которых подозревается
инвазия опухоли в глубокие слои стенки мочевого пузыря.
Не инфильтрирующие
опухоли больших размеров определяются виде тестоватых подвижных образований.
Слайд 28
Цитологическое исследование мочи
Данное исследование необходимо при цистоскопическом выявлении
аномалий слизистой оболочки мочевого пузыря, не имеющих макроскопического характера
опухоли.Метод является полезным в определении рецидива рака мочевого пузыря.
Слайд 29
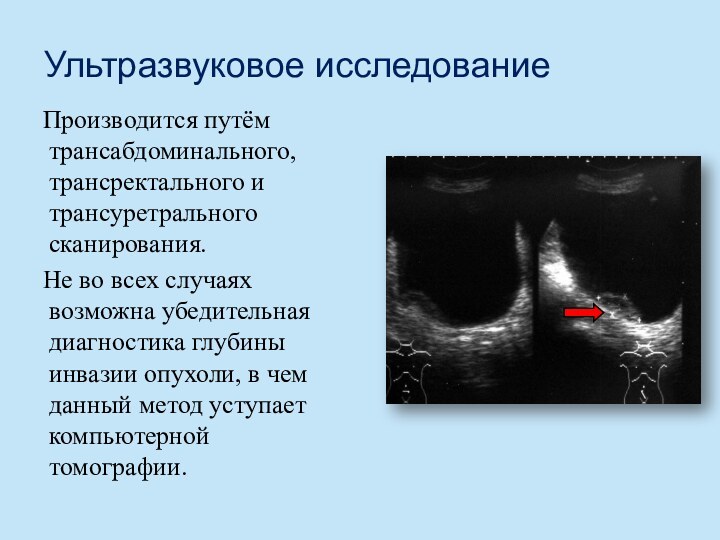
Ультразвуковое исследование
Производится путём трансабдоминального, трансректального и трансуретрального сканирования.
Не
во всех случаях возможна убедительная диагностика глубины инвазии опухоли,
в чем данный метод уступает компьютерной томографии.
Слайд 30
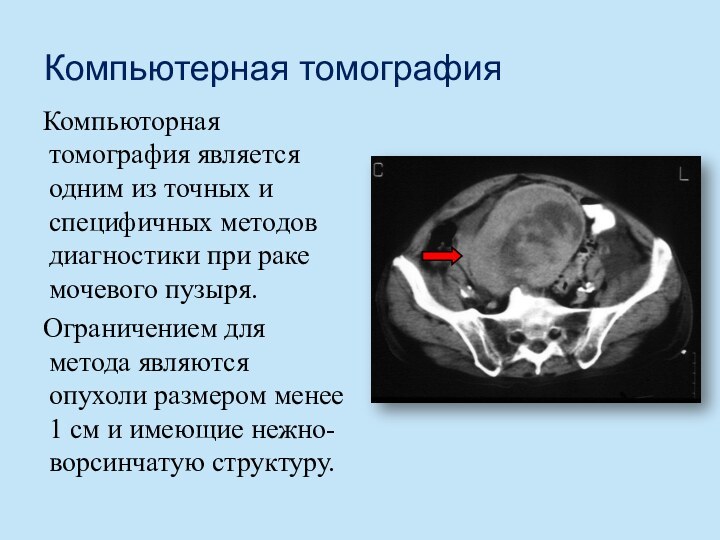
Компьютерная томография
Компьюторная томография является одним из точных и
специфичных методов диагностики при раке мочевого пузыря.
Ограничением для метода
являются опухоли размером менее 1 см и имеющие нежно-ворсинчатую структуру.
Слайд 31
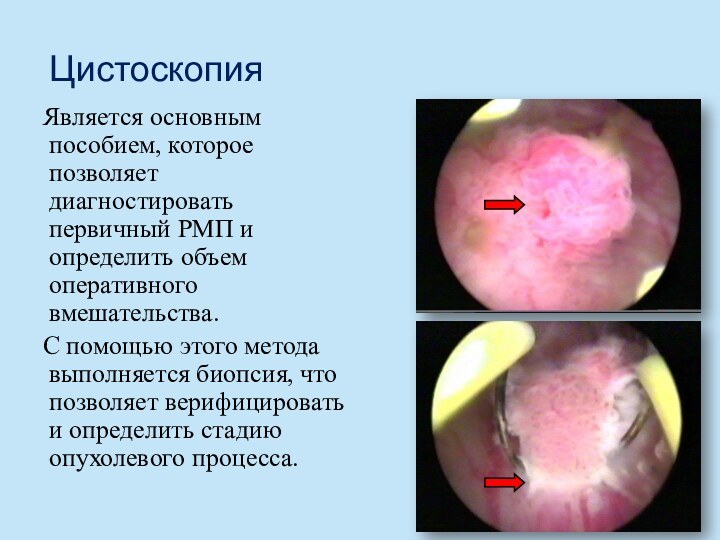
Цистоскопия
Является основным пособием, которое позволяет диагностировать первичный РМП
и определить объем оперативного вмешательства.
С помощью этого метода выполняется
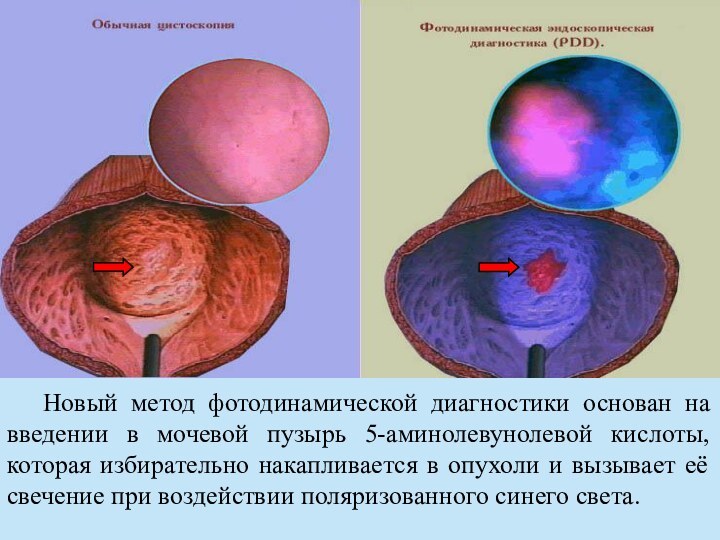
биопсия, что позволяет верифицировать и определить стадию опухолевого процесса. Слайд 32 Новый метод фотодинамической диагностики основан на введении в
мочевой пузырь 5-аминолевунолевой кислоты, которая избирательно накапливается в опухоли
и вызывает её свечение при воздействии поляризованного синего света.
Слайд 33
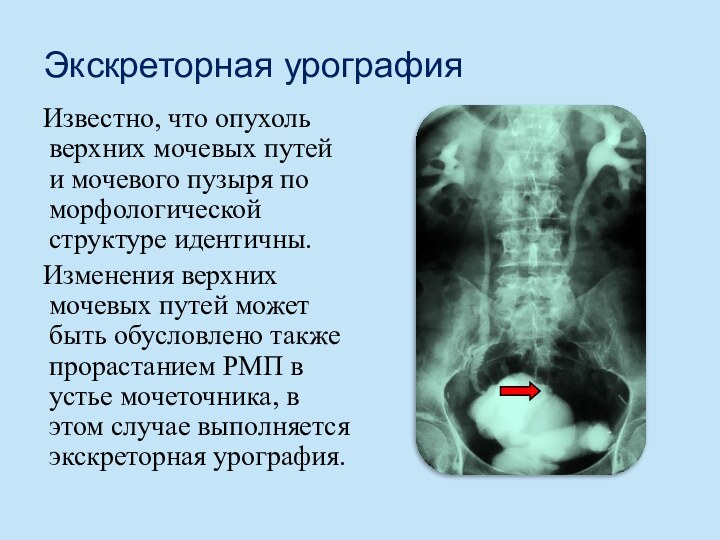
Экскреторная урография
Известно, что опухоль верхних мочевых путей и
мочевого пузыря по морфологической структуре идентичны.
Изменения верхних мочевых путей
может быть обусловлено также прорастанием РМП в устье мочеточника, в этом случае выполняется экскреторная урография.
Слайд 34
Лечение больных РМП
Лечение рака мочевого пузыря всегда
комплексное, включает: хирургические, медикаментозные и лучевые методы. При этом
основную роль в выборе лечебной тактики играет стадия опухолевого процесса. Лучевая и медикаментозная терапия рассматриваются как дополнение к хирургическому методу и применяются для профилактики заболевания.Слайд 35 Стадия Т1 и рак мочевого пузыря in situ
– применяют трансуретральную резекцию мочевого пузыря.
Стадия Т2 – применяют
частичную резекцию мочевого пузыря.Стадия Т3 – рекомендуется цистэктомия с тазовой лимфаденэктомией или без нее. Иногда проведению такой операции предпочитают химио- и лучевую терапию, а затем при необходимости производят операцию.
Стадия Т4 – при вовлечении забрюшинных лимфатических узлов (М3), отдаленных метастазах основное значение имеет химиотерапия.
Слайд 37
Актуальность проблемы
Рак предстательной железы (РПЖ) – одно
из наиболее часто встречающихся злокачественных новообразований у мужчин среднего
и пожилого возраста.В России отмечается тенденция к выходу этого заболевания на лидирующее место в структуре онкоурологической патологии.
В США и Германии, рак предстательной железы прочно занимает второе место в структуре онкоурологической заболеваемости у мужчин.
Летальность на 1-м году жизни после установления диагноза составляет 32%, что свидетельствует о крайне низкой выявляемости начальных стадий заболевания.
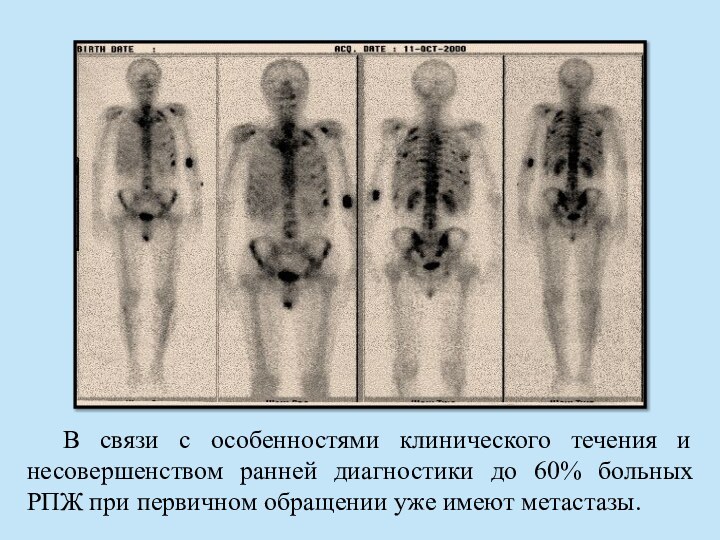
Слайд 38 В связи с особенностями клинического течения и несовершенством
ранней диагностики до 60% больных РПЖ при первичном обращении
уже имеют метастазы.
Слайд 39
Этиология и патогенез
В основе развития РПЖ лежит
дисбаланс половых гормонов в процессе старения мужского организма.
Гормональные нарушения
не являются специфичными, а отражают фон, способствующий развитию новообразования.
Слайд 40
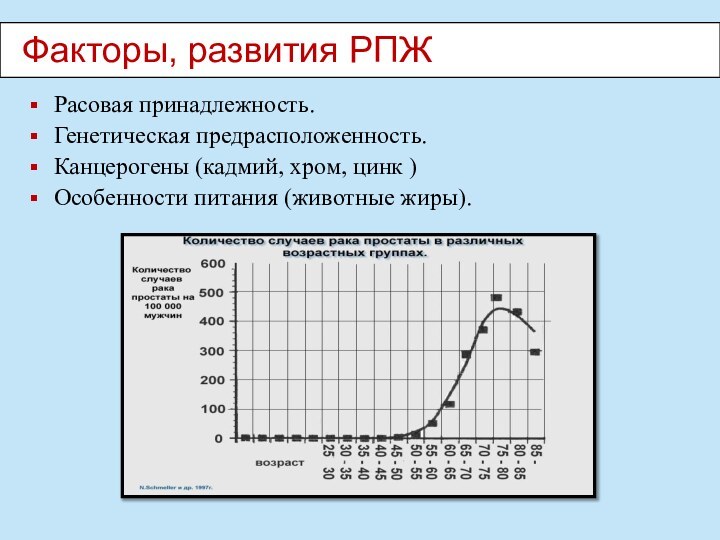
Расовая принадлежность.
Генетическая предрасположенность.
Канцерогены (кадмий, хром, цинк )
Особенности питания
(животные жиры).
Факторы, развития РПЖ
Слайд 41 Таким образом, в основе развития РПЖ лежит дисбаланс
циркулирующих половых гормонов в процессе старения мужского организма, изменение
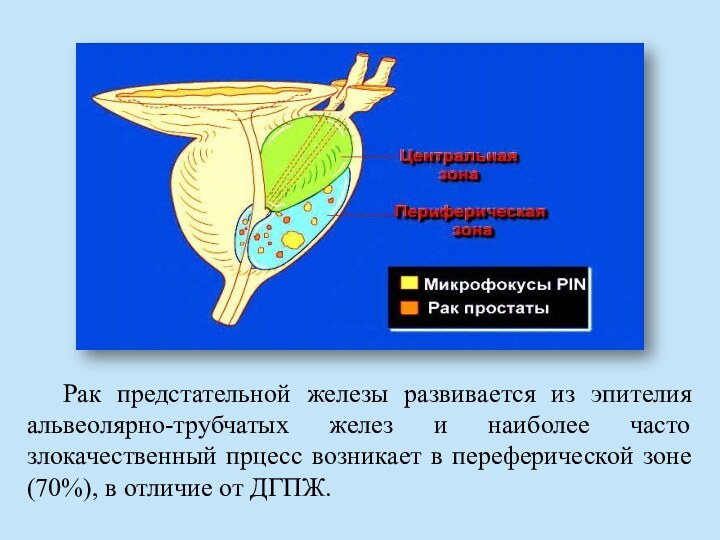
гормональной чувствительности различных клеточных элементов предстательной железы под влиянием сдвигов в метаболизме гормонов на клеточно – молекулярном уровне во взаимодействии с экзогенными канцерогенными факторами.Слайд 42 Рак предстательной железы развивается из эпителия альвеолярно-трубчатых желез
и наиболее часто злокачественный прцесс возникает в переферической зоне
(70%), в отличие от ДГПЖ.
Слайд 43
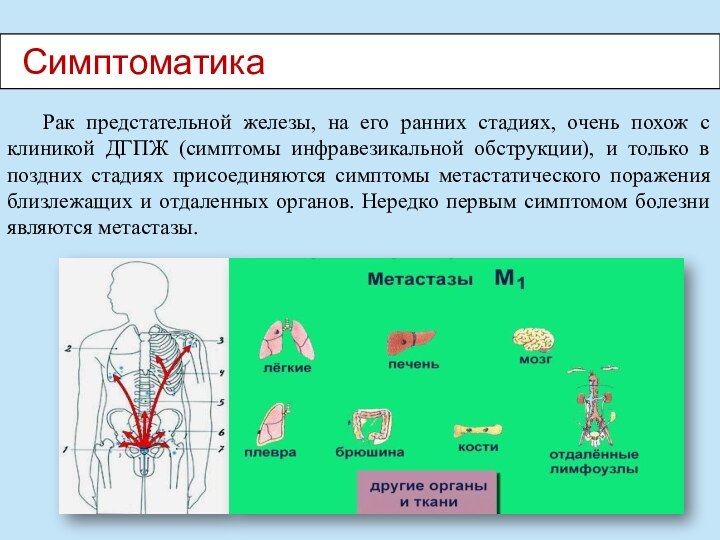
Симптоматика
Рак предстательной железы, на его ранних стадиях,
очень похож с клиникой ДГПЖ (симптомы инфравезикальной обструкции), и
только в поздних стадиях присоединяются симптомы метастатического поражения близлежащих и отдаленных органов. Нередко первым симптомом болезни являются метастазы.
Слайд 44
Диагностика
Пальцевое ректальное исследование
Определение специфического простатического антигена (PSA)
Трасректальная
эхография
Трансректальная мультифокальная пункционная биопсия предстательной железы
Компьютерная томография
Динамическая сцинтиграфия
костей скелета
Слайд 45
Пальцевое ректальное исследование
Пальцевое ректальное исследование - является основой
диагностики этого заболевания (достоверность его достигает 85%). Пальпируются участки
каменистой плотности в ткани простаты.
Слайд 46
Определение специфического простатического антигена (PSA)
У мужчин уровень PSA
не
превышает 4 нг/мл.
Установлено, что 20-30% всех злокачественных новообразований ПЖ
не сопровождаются повышением уровня PSA, поэтому важным критерием является скорость его нарастания. Если за год уровень PSA увеличился на 0,75 нг/мл., показана биопсия предстательной железы.
Слайд 47
Трасректальная эхография
Этот метод исследования позволяет визуализировать опухоль на
ранних стадиях, когда пальпация еще не информативна.
Расширить возможность метода
возможно с помощью доплерографии сосудов ПЖ.
Слайд 48
Трансректальная мультифокальная пункционная биопсия предстательной железы
Для морфологического подтверждения
диагноза выполняется биопсия ПЖ.
Материал для гистологического исследования берется
из 6-12 точек правой и левой долей ПЖ.
Слайд 49
Компьютерная томография
На томограммах также видны опухолевые узлы, их
величина и степень прорастания капсулы ПЖ.
Считается, что томография
более информативна при оценки местной распространенности опухоли и костных метастазов.
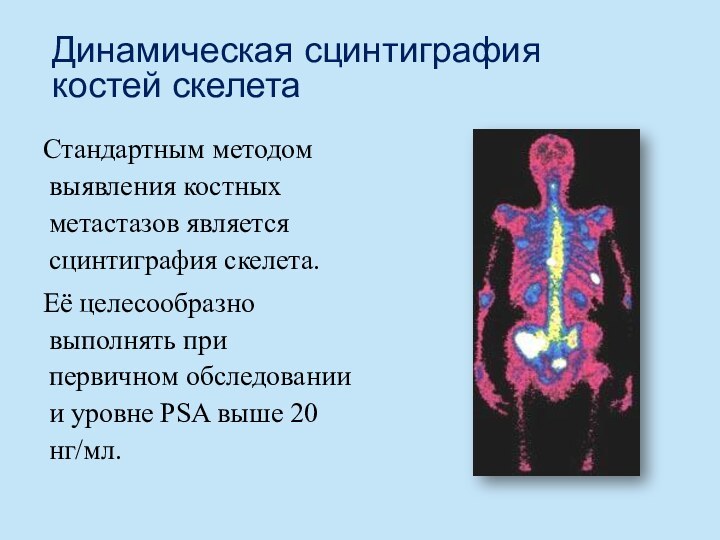
Слайд 50
Динамическая сцинтиграфия костей скелета
Стандартным методом выявления костных метастазов
является сцинтиграфия скелета.
Её целесообразно выполнять при первичном обследовании
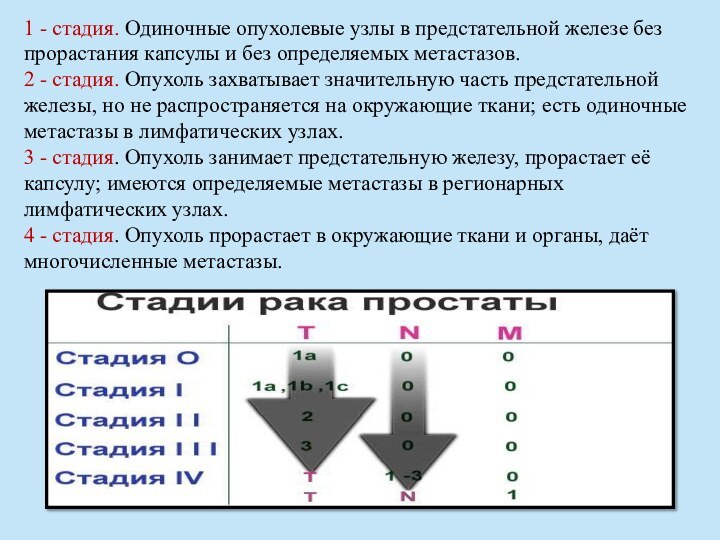
и уровне PSA выше 20 нг/мл. Слайд 56 1 - стадия. Одиночные опухолевые узлы в предстательной
железе без прорастания капсулы и без определяемых метастазов. 2 -
стадия. Опухоль захватывает значительную часть предстательной железы, но не распространяется на окружающие ткани; есть одиночные метастазы в лимфатических узлах. 3 - стадия. Опухоль занимает предстательную железу, прорастает её капсулу; имеются определяемые метастазы в регионарных лимфатических узлах. 4 - стадия. Опухоль прорастает в окружающие ткани и органы, даёт многочисленные метастазы.
Слайд 57
Лечение больных РПЖ
I –II стадия –
радикальная простатэктомия, при отсутствии противопоказаний и предположительной продолжительности жизни
не менее 5 лет. В остальных случаях – радикальный курс дистанционной термолучевой терапии или брахитерапия.III – стадия – радикальная дистанционная термолучевая терапия в сочетании с гормональной (антиандрогенной или эстрогенной) терапией.
IV – стадия – медикаментозная химическая (аналоги гонадотропин – рилизинг гормона) или оперативная кастрация в сочетании с антиандрогенной терапией, либо эстрогенная терапия. В случае эстрогенной резистентности – полихимиотерапия, комбинированные методы лечения.
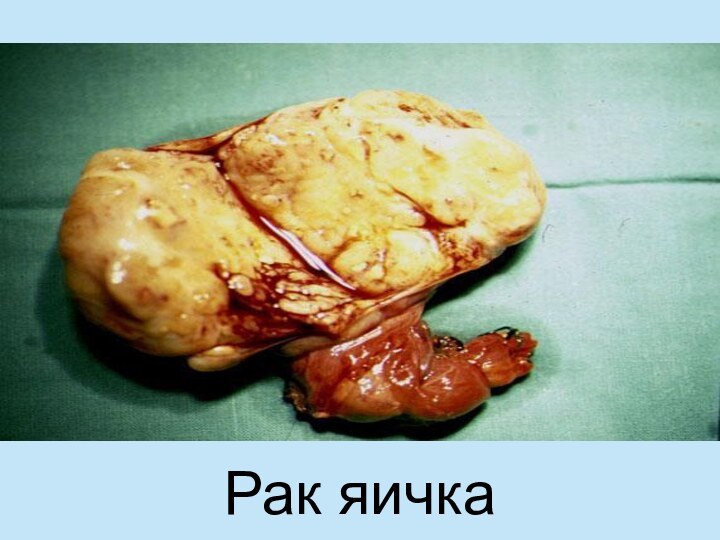
Слайд 59
Актуальность, факторы риска
Раком яичка ежегодно болеют 3-6
мужчин на 100 000, в возрасте 30-40 лет.
Крипторхизм.
Синдром Клайнфелтера.
Наследственный анамнез.
Травмы яичка.
Опухоль второго яичка.
Бесплодие.
Ионизирующая радиация.
Слайд 60
Классификация (TNM)
Т – опухоль
TХ - первичный очаг
не может быть пределен
T0 - наличие первичного очага не
доказаноTis - рак in situ
T1 - опухоль ограничена белочной оболочкой яичка
T2 - опухоль прорастает влагалищную оболочку или прорастает кровеносные или лимфатические сосуды
T3 - опухоль прорастает семенной канатик
T4 - опухоль прорастает в мошонку
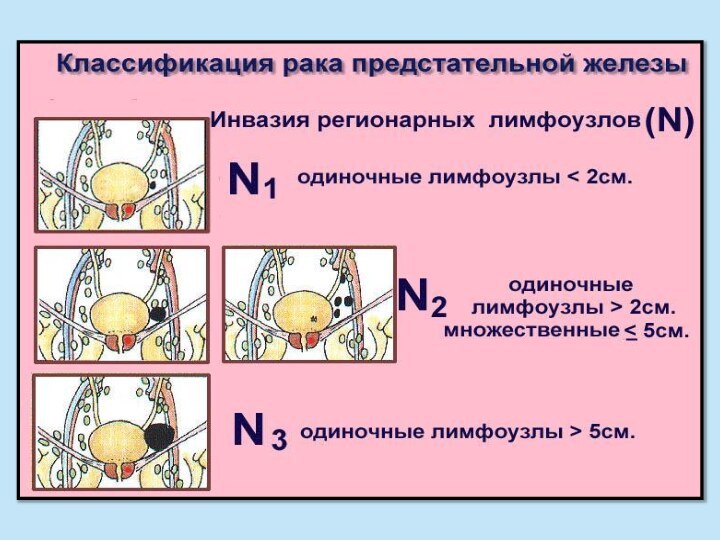
Слайд 61
N – регионарные лимфоузлы
NХ - региональные лимфоузлы не
могут быть оценены
N0 - метастазов в региональных лимфоузлах
нет N1 - метастатический очаг не более 2 см в диаметре
N2 - метастатический очаг 2-5 см в диаметре или прорастание за пределы лимфоузла
N3 - метастатический очаг более 5 см в диаметре
М – отдаленные метастазы
МХ - отдаленное метастазирование не оценивалось
М0 - отдаленные метастазы не выявлены
М1 - есть отдаленные метастазы
М1a - метастазирование в не региональные лимфоузлы
М1b - отдаленные метастазы в костную ткань
М1c - отдаленные метастазы в других органах
Слайд 63 Первым проявлением рака яичка является очаговое его уплотнение,
как правило безболезненное. В некоторых случаях гинекомастия.
Пальпация яичка и
лимфатических узловУльтразвуковое исследование яичка, брюшной полости и забрюшинного пространства
Определение онкомаркеров(α-фетопротеина, человеческого хорионического β-гонадотропина, лактатдегидрогеназы)
Компьютерная томография
Рентгенография органов грудной клетки
Диагностика
Симптоматика
Слайд 64
Лечение больных раком яичка
Семинома I стадии
– лучевая терапия парааортальных лимфоузлов, наблюдательная тактика, возможна химиотерапия.
Опухоль герминогенного происхождения I стадии – нервосохраняющая диссекция ретроперитонеальных лимфатических узлов, при выявлении позитивных узлов - 2 курса комплексной химиотерапии.
Метастатическая стадия опухолей яичка - диссекция ретроперитонеальных лимфоузлов, химиотерапия, лучевая терапия.
Во всех случаях проводится фуниколоорхиэктомия с оболочками паховым доступом. Дальнейшее лечение зависит от гистологических данных и стадии заболевания по TNM.
Слайд 65 Фокальная терапия злокачественных опухолей простаты и почки –
Скандинавский подход
25-26 сентября 2008 года в городе Эбельтоф (Дания)
состоялся симпозиум, посвященный фокальным методам лечения рака простаты и почек. Эбельтоф небольшой, старинный город на побережье Северного моря. Главным организатором симпозиума является университет города Орхус, второй по величине в Дании. Слайд 66 Фокальный подход к лечению онкоурологических заболеваний возник относительно
недавно и достоверных данных об эффективности явно недостаточно, поэтому
он относится к экспериментальным, и, в настоящее время, его применение показано только как альтернатива активному наблюдению. Данный подход противоречит современным представлениям онкологии о раке, как о болезни всего органа.
Слайд 67
Основные обсуждаемые ВОПРОСЫ
Визуализация очагов рака
Гистосканнинг
Позитронно-эмиссионная томография
Полифокальная
трансперинеальная сатурационная биопсия
Фокальная криохирургия
Методика HIFU
Радиочастотная аблация
Слайд 68
Визуализация очагов рака
Гистосканнинг
В методике применяются 3D ультразвуковые сканнеры
для оценки тканевой структуры. Гистосканнинг позволяет точно визуализировать локализацию
и размер зоны измененной ткани (очаги размером 0,2-0,5 см).
Слайд 69
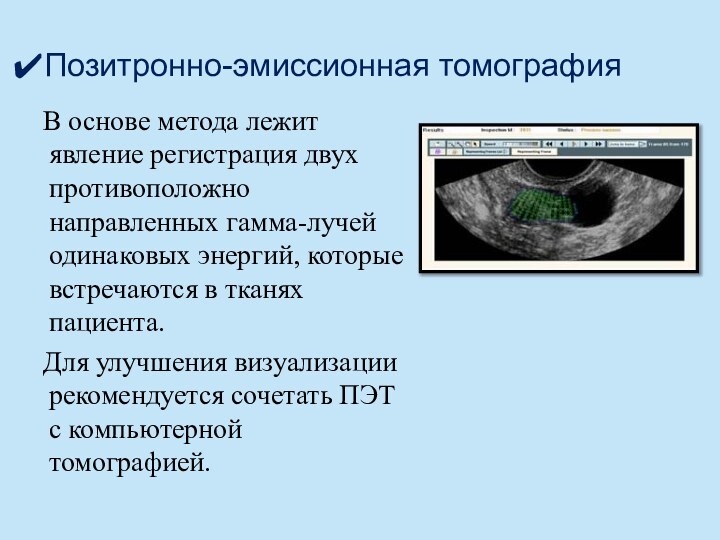
Позитронно-эмиссионная томография
В основе метода лежит явление регистрация двух
противоположно направленных гамма-лучей одинаковых энергий, которые встречаются в тканях
пациента.Для улучшения визуализации рекомендуется сочетать ПЭТ с компьютерной томографией.
Слайд 70
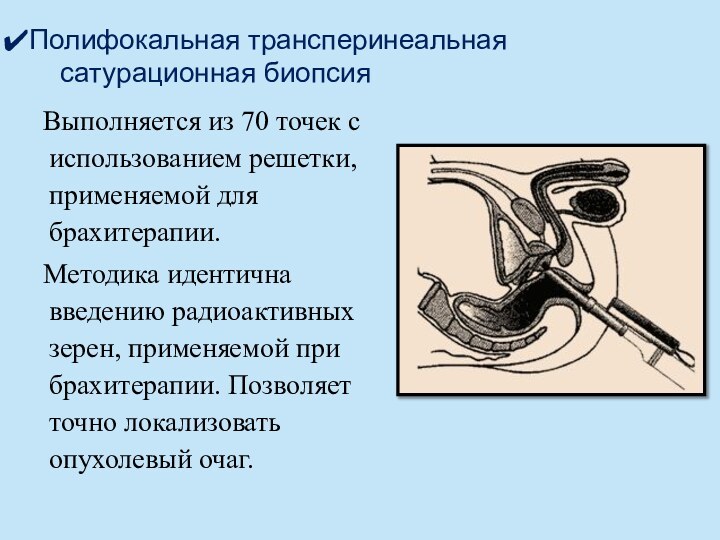
Полифокальная трансперинеальная
сатурационная биопсия
Выполняется из 70
точек с использованием решетки, применяемой для брахитерапии.
Методика идентична введению
радиоактивных зерен, применяемой при брахитерапии. Позволяет точно локализовать опухолевый очаг.
Слайд 71
Фокальная криохирургия
Процедура заключается в том, что в предстательную
железу помещаются особо тонкие иглы, через которые вводится сверхохлажденный
газ аргон.Эти данные были представлены американскими учеными, которые в течение десяти лет провели исследование в целях изучения эффективности криотерапии.
Слайд 72
Методика HIFU
Через прямую кишку устанавливается датчик, излучающий
высокоинтенсивные, ультразвуковые волны.
В определенной точке, где происходит фокусирование лучей
повышается температура (от 85 до 100 гр.С), разрушающая клетки и возникает эффект кавитации. Повторяя импульсы и одновременно перемещая датчик, специалист последовательно разрушает всю ткань предстательной железы с опухолью.
Слайд 73
Радиочастотная аблация
Локальное гипертермическое воздействие (свыше 50 градусов по
«С») приводит к развитию коагуляционного некроза, с последующим замещением
его соединительной тканью. Мощность современных радиочастотных генераторов достигает 200 вт. При микроволновой и лазерной аблации – это 30 – 50 Вт максимально.
Слайд 74
Заключение
Также были представлены интересные доклады по стереотаксическому высокодозному
облучению в лечении рака простаты и локальному введению антиадрогенных
препаратов типа флутамид в зону опухоли простаты.Эти методы находятся на стадии разработки, и клинических данных представлено не было.





























