Слайд 2
Показания к оперативному лечению
Задержка мочеиспускания(невозможность помочиться хотя бы
после однократной катетеризации)
Повторная массивная гематурия, связанная с аденомой простаты
Почечная
недостаточность обусловленная аденомой простаты
Камни мочевого пузыря
Повторная инфекция мочевых путей вследствие аденомы простаты
Большой дивертикул мочевого пузыря
Слайд 3
Виды оперативного лечения:
• Открытая аденомэктомия
•
ТУР простаты
• Трансуретральная электровапоризация простаты
• Методы трансуретральной эндоскопической лазерной
хирургии простаты
• Криодеструкция простаты
Слайд 4
Открытая аденомэктомия
Открытая аденомэктомия обладает более высокой эффективностью по
сравнению с ТУР предстательной железы с точки зрения риска
развития рецидива аденомы. Наряду с этим ее существенным недостатком является более высокий риск развития интра- и послеоперационных осложнений
Слайд 5
Показания\противопоказания к открытой аденомэктомии
Показания: Большие размеры аденомы простаты
Противопоказания:
наличие острого воспалительного процесса в мочеполовой системе, терминальной стадии
хронической почечной недостаточности.
Слайд 6
Виды открытой аденомэктомии
Позадилонная
Чреспузырная
Слайд 7
Чреспузырная аденомэктомия
Открытая чреспузырная аденомэктомия заключается в том, что
хирург доступом через разрез мочевого пузыря вылущивает гиперплазированную часть
простаты.
Слайд 8
При чреспузырном доступе хирург вскрывает мочевой пузырь, надсекает
капсулу предстательной железы и пальцем вылущивает ткань аденомы. Операция
заканчивается установкой уретрального катетера. В полости раны оставляется дренаж.
Слайд 9
Позадилонная аденомэктомия
В случае позадилонного доступа, мочевой пузырь не
вскрывается, выделяется тыльная поверхность предстательной железы, надсекается ее капсула
и далее пальцем вылущивается ткань аденомы как при чреспузырном доступе.
Слайд 10
Эффективность и осложнения
Эффективность открытой операции незначительно превышает эффективность
ТУР простаты. Операция приводит к увеличению объемной скорости мочеиспускания
и уменьшению объема остаточной мочи на 60%. Риск развития кровотечения во время открытой операции несколько выше. Самым частым послеоперационным осложнением является ретроградная эякуляция, которая встречается у 80 % мужчин по сравнению с 65-70% мужчин перенесших ТУР простаты. Во время операции рассекаются мышцы, закрывающие шейку мочевого пузыря в момент эякуляции, тем самым препятствуя попаданию эякулята в мочевой пузырь. После операции, закрытия шейки не происходит и эякулят забрасывается в мочевой пузырь. Такие послеоперационные осложнения как: недержание мочи 8%, и склероз (сужение) шейки мочевого пузыря 5% после открытого вмешательства также встречаются чаще, чем после ТУР предстательной железы
Слайд 11
Открытая радикальная простатэктомия
Виды
операций:
Позадилонная простатэктомия
Промежностная радикальная простатэктомия
Слайд 12
Позадилонная радикальная простатэктомия(позадилонная РПЭ)
Тупо, при помощи указательного пальца,
выделяется задняя поверхность простаты до уровня семенных пузырьков. При
помощи диссекторов пересекаются «ножки простаты», после чего рассекается в поперечном направлении фасция. Это позволяет выделить семенные пузырьки и пересечь семявыносящие протоки. При помощи ножниц простата отделяется от шейки мочевого пузыря и удаляется. Посредством 4-6 швов выполняется уретровезикальный анастомоз на катетере. Паравезикальное пространство дренируется, рана послойно ушивается.
Слайд 13
Промежностная радикальная простатэктомия (промежностная РПЭ)
Главным преимуществом является
более короткий период госпитализации (5-7сут.) за счет отсутствия травматичного
абдоминального доступа и дренирования таза. Операция сопровождается значительно меньшей кровопотерей.
Слайд 14
Показания\противопоказания
Показаниями являются:
Ожирение
Ранее перенесённые операции на органах
брюшной полости.
Противопоказаниями являются:
Заболевания нижних конечностей и лёгких,
при которых не представляется возможным уложить пациента в позу для литотомии
Ранее открытые операции на органах малого таза и промежности.(чреспузырная и позадилонная аденомэктомия, пластические операции на задней уретре)
Слайд 15
Суть промежностной РПЭ
Простата отсекается от мочевого пузыря, выделяются
и удаляются семенные пузырьки. При необходимости выполняется пластика шейки
мочевого пузыря, после чего накладывается везико-уретральный анастомоз.
Слайд 16
Осложнения при РПЭ
Одним из наиболее частых осложнений РПЭ
является эректильная дисфункция, которая в зависимости от возраста пациента
и соблюдения нервосберегающей техники операции присутствует в 30-100% случаев. Другим частым осложнением является недержание мочи, которое встречается у 2-18% пациентов после операции (у 27,5% в легкой форме)
Слайд 17
Трансуретральная резекция аденомы простаты.(ТУР)
Слайд 18
Преимущества ТУР
Отсутствие травмы мягких тканей при доступе к
простате
Четко контролируемый гемостаз во время операции
Менее длительная реабилитация больных
в послеоперационном периоде
Возможность оперативного лечения у лиц с интеркуррентными заболеваниями
Слайд 19
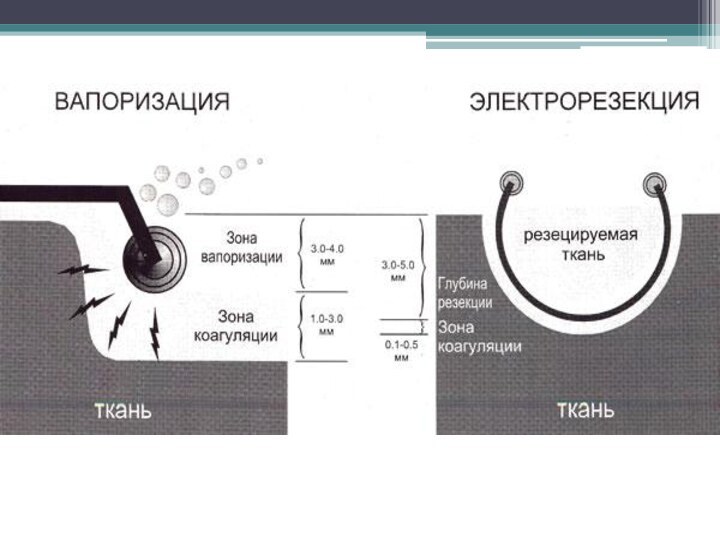
Трансуретральная электровапоризация простаты
Суть метода заключается в выпаривании тканей
железы мощными токами высокой частоты с одновременной коагуляцией подлежащих
слоев, что делает операцию практически бескровной.
Роликовые электроды (“вапортроды”) различных модификаций. Стрелками показано преимущественное распространение энергии воздействия
Слайд 20
При электровапоризации в зоне контакта электрода с тканью
простаты возникает сразу несколько физических явлений. За счет сильного
и мощного термического воздействия, создаваемого электрогенератором, в относительно большом, по сравнению с электрорезекцией, объеме ткани возникает мгновенная дегидратация и взрыв клеточной жидкости (вапоризация). При этом высокая мощность воздействия, особая форма электрической волны и специальная конструкция электрода приводят к одновременной коагуляции подлежащих слоев ткани в зоне, по глубине практически в 8—10 раз превосходящей аналогичную, возникающую при стандартной петлевой электрорезекции
Слайд 22
Лазерное лечение
Преимущества лечения ДГПЖ лазером:
Низкий риск кровотечения
После лазерного
воздействия, особенно вапоризации, менее выражен отек тканей, поэтому улучшение симптомов
заболевания происходит быстрее после лечения
После лечения аденомы простаты лазером требуется менее длительный период отведения мочи из мочевого пузыря с помощью катетера(Как правило, катетер из мочевого пузыря удаляется через 24-48 часов после лазерного лечения, в то время как после других операций может потребоваться более длительная катетеризация)
Короткий период восстановления после лечения.
В некоторых случаях лечения аденомы простаты лазером не требуется госпитализации в стационар.
Слайд 23
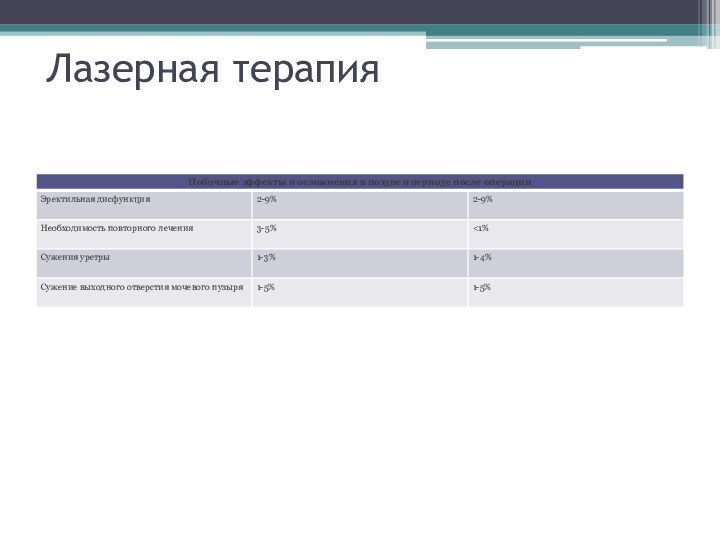
Лазерная терапия
В таблице представлены сопутствующие условия во время
лечения аденомы простаты лазером в сравнении с традиционной трансуретральной
резекцией аденомы простаты
Слайд 25
Все виды лечения лазером осуществляются трансуретральным доступом, т.е.
энергия лазера доставляется к простате с помощью эндоскопического оборудования,
вводимого через наружное отверстие уретры. Эндоскоп – представляет собой инструмент, оснащенный осветительными элементами и микрокамерами, позволяющими хирургу видеть проводимые манипуляции на мониторе или глазом. Через специальный порт в эндоскопе к простате подводится лазерное волокно имеющее обычно яркое зеленое или красное свечение.
Слайд 27
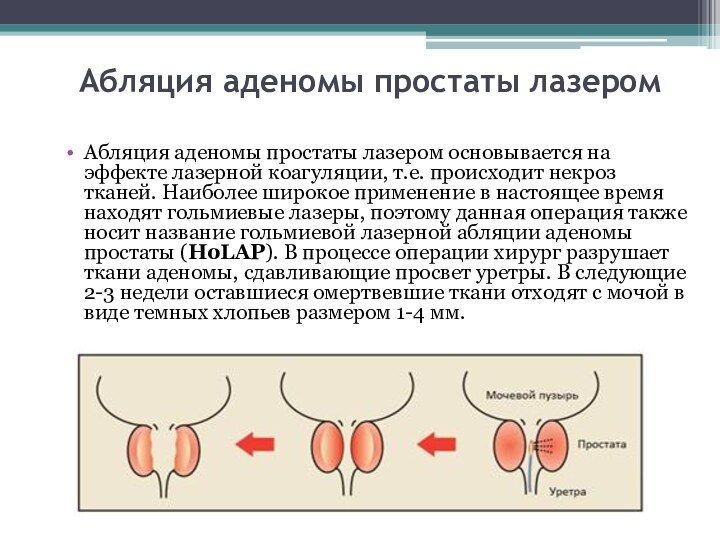
Абляция аденомы простаты лазером
Абляция аденомы простаты лазером основывается
на эффекте лазерной коагуляции, т.е. происходит некроз тканей. Наиболее
широкое применение в настоящее время находят гольмиевые лазеры, поэтому данная операция также носит название гольмиевой лазерной абляции аденомы простаты (HoLAP). В процессе операции хирург разрушает ткани аденомы, сдавливающие просвет уретры. В следующие 2-3 недели оставшиеся омертвевшие ткани отходят с мочой в виде темных хлопьев размером 1-4 мм.
Слайд 28
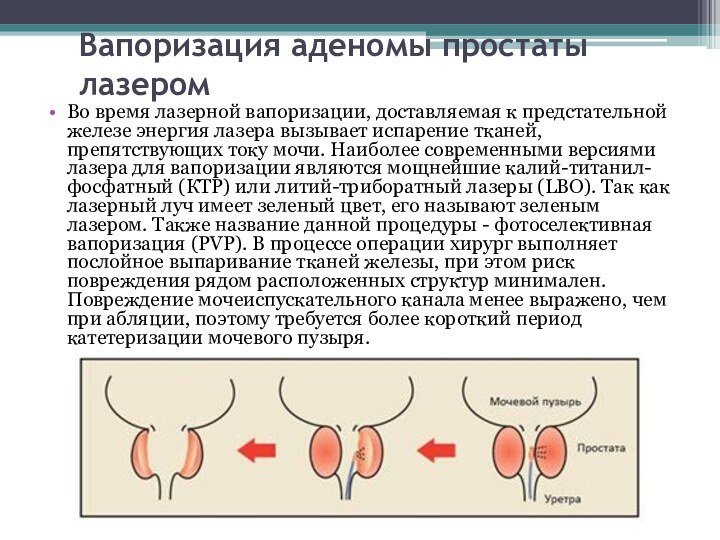
Вапоризация аденомы простаты лазером
Во время лазерной вапоризации, доставляемая
к предстательной железе энергия лазера вызывает испарение тканей, препятствующих
току мочи. Наиболее современными версиями лазера для вапоризации являются мощнейшие калий-титанил-фосфатный (КТР) или литий-триборатный лазеры (LBO). Так как лазерный луч имеет зеленый цвет, его называют зеленым лазером. Также название данной процедуры - фотоселективная вапоризация (PVP). В процессе операции хирург выполняет послойное выпаривание тканей железы, при этом риск повреждения рядом расположенных структур минимален. Повреждение мочеиспускательного канала менее выражено, чем при абляции, поэтому требуется более короткий период катетеризации мочевого пузыря.
Слайд 29
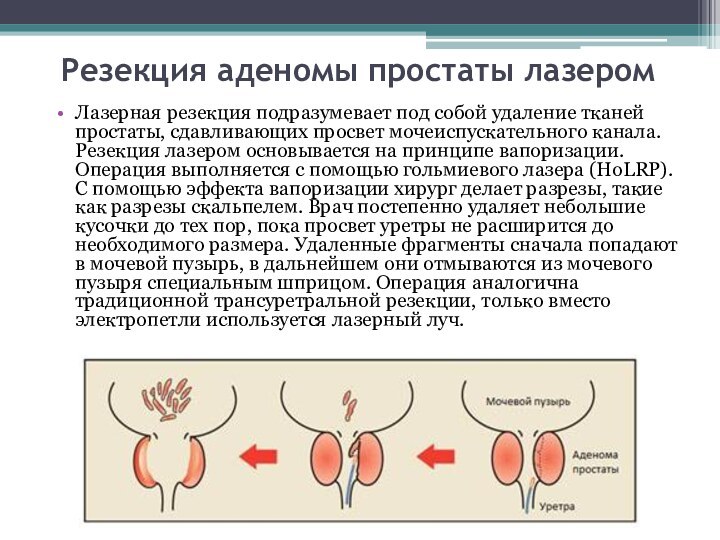
Резекция аденомы простаты лазером
Лазерная резекция подразумевает под собой
удаление тканей простаты, сдавливающих просвет мочеиспускательного канала. Резекция лазером
основывается на принципе вапоризации. Операция выполняется с помощью гольмиевого лазера (HoLRP). С помощью эффекта вапоризации хирург делает разрезы, такие как разрезы скальпелем. Врач постепенно удаляет небольшие кусочки до тех пор, пока просвет уретры не расширится до необходимого размера. Удаленные фрагменты сначала попадают в мочевой пузырь, в дальнейшем они отмываются из мочевого пузыря специальным шприцом. Операция аналогична традиционной трансуретральной резекции, только вместо электропетли используется лазерный луч.
Слайд 30
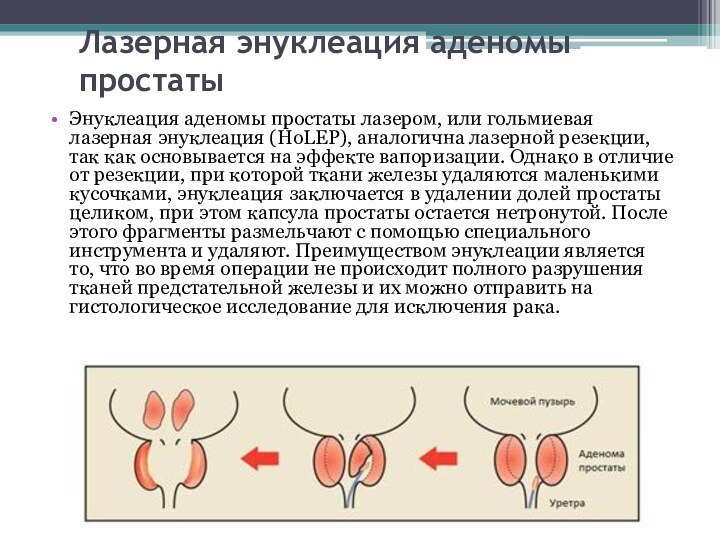
Лазерная энуклеация аденомы простаты
Энуклеация аденомы простаты лазером, или
гольмиевая лазерная энуклеация (HoLEP), аналогична лазерной резекции, так как
основывается на эффекте вапоризации. Однако в отличие от резекции, при которой ткани железы удаляются маленькими кусочками, энуклеация заключается в удалении долей простаты целиком, при этом капсула простаты остается нетронутой. После этого фрагменты размельчают с помощью специального инструмента и удаляют. Преимуществом энуклеации является то, что во время операции не происходит полного разрушения тканей предстательной железы и их можно отправить на гистологическое исследование для исключения рака.
Слайд 31
Эндоскопическая криодеструкция новообразований предстательной железы.
Показания к
криодеструкции:
по состоянию здоровья больному противопоказана операция или облучение
опухоль затрагивает
только предстательную железу, не затрагивая соседние органы (стадия Т3 и ниже)
пожилой возраст
неэффективность лучевой терапии
Слайд 32
Хирург вводит в мочеиспускательный канал нагревательный зонд для
защиты его от действия низких температур. Хирург контролирует размещение
криозондов при помощи трансректального ультразвукового датчика. После этого хирург делает 5-8 введений криозонда через промежность и продвигает их к предварительно выбранным участкам опухоли. Далее в зонд подается жидкий азот или аргон, которые охлаждают клетки опухоли до — 40 градусов С.
Слайд 33
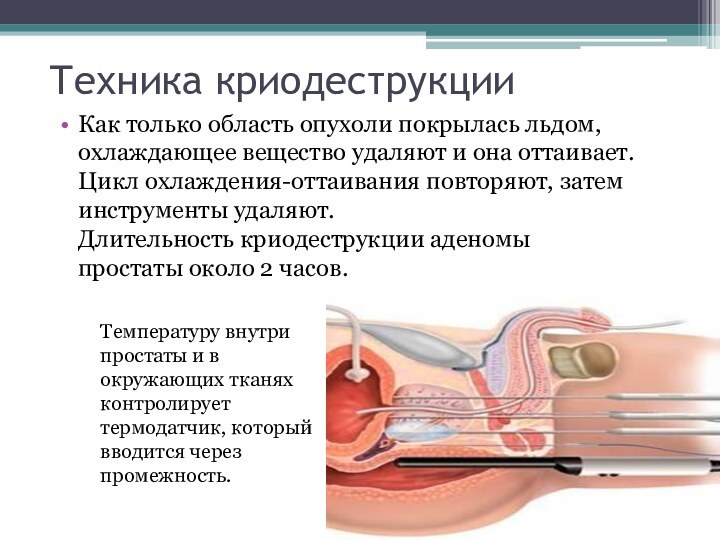
Техника криодеструкции
Как только область опухоли покрылась льдом, охлаждающее
вещество удаляют и она оттаивает. Цикл охлаждения-оттаивания повторяют, затем
инструменты удаляют. Длительность криодеструкции аденомы простаты около 2 часов.
Температуру внутри простаты и в окружающих тканях контролирует термодатчик, который вводится через промежность.