Слайд 5
Код по МКБ-10
К56.0 – паралитический илеус.
К56.1 –
инвагинация кишечника.
К56.2 – заворот кишок.
К56.3 – илеус,
вызванный желчным камнем.
К56.4 – другой вид закрытия просвета кишечника.
К56.5 – паралитический илеус.
К56.6 – другая и неуточнѐнная кишечная непроходимость.
К56.7 – паралитический илеус.
К91.3 – послеоперационная кишечная непроходимость.
Слайд 6
Острая кишечная непроходимость (ОКН)
Острая кишечная непроходимость
(ОКН) - синдромная категория, характеризующаяся нарушением пассажа кишечного содержимого
в направлении от желудка к прямой кишке и объединяющая осложненное течение различных по этиологии заболеваний и патологических процессов, которые формируют морфологический субстрат острой кишечной непроходимости.
Слайд 8
Предрасполагающие причины
К предрасполагающим причинам относят:
анатомо-морфологические изменения в желудочно-кишечном тракте – спайки, сращения, способствующие
патологическому положению кишечника, сужение и удлинение брыжейки, приводящие к чрезмерной подвижности кишечника, различные образования, исходящие из стенки кишки, соседних органов или находящиеся в просвете кишечника, карманы брюшины и отверстия в брыжейке. К предрасполагающим причинам относят и нарушение функционального состояния кишечника в результате длительного голодания. В таких случаях прием грубой пищи может вызвать бурную перистальтику и кишечную непроходимость («болезнью голодного человека»). Роль предрасполагающих причин сводится к созданию избыточной подвижности петель кишечника, или, наоборот, его фиксации. В результате кишечные петли и их брыжейка смогут занимать патологической положение, при котором пассаж кишечного содержимого нарушается.
Слайд 9
Производящие причины
К производящим причинам

относят: изменение моторной функции кишечника с преобладанием спазма или
пареза его мускулатуры, внезапное резкое повышение внутрибрюшного давления, перегрузку пищеварительного тракта обильной грубой пищей. В зависимости от природы пускового механизма ОКН подразделяется на механическую и динамическую, в абсолютном большинстве - паралитическую, развивающуюся на основе пареза кишечника. Спастическая непроходимость может возникнуть при органических спинальных нарушениях. Если острое нарушение кишечной гемоциркуляции захватывает внеорганные брыжеечные сосуды, возникает странгуляционная ОКН основными формами которой являются ущемления, завороты и узлообразования. Значительно медленнее, но с вовлечением всего приводящего отдела кишечника процесс развивается при обтурационной ОКН, когда просвет кишки перекрывается опухолью или иным объемным образованием. Промежуточное положение занимают смешанные формы ОКН - инвагинации и спаечная непроходимость - сочетающие странгуляционные и обтурационные компоненты. Спаечная непроходимость составляет до 70-80% всех форм ОКН. Характер и выраженность клинических проявлений зависят от уровня ОКН.
Слайд 10
Патогенез
Гуморальные нарушения
Эндотоксикоз
Нарушения моторной и секреторно-резорбтивной функции кишечника
Слайд 11
Клиническая классификация
В Казахстане и других
странах СНГ наиболее распространены следующие классификации:
По Оппелю В.А.
Динамическая непроходимость (паралитическая, спастическая).
Гемостатическая непроходимость (тромбофлебетическая, эмболическая).
Механическая с гемостазом (ущемление, поворот).
Механическая простая ( закупорка, перегиб, сдавление).
Слайд 12
Клиническая классификация
По Чухриенко Д.П.
по
происхождению
1. врожденную
2. приобретенную
по механизму возникновения:
1. механическая
2. динамическая
по наличию или отсутствию расстройств кровообращения:
1. обтурационная
2. странгуляционная
3. сочетанная
по клиническому течению:
1. частичная
2. полная (острая, подострая, хроническая, рецедивирующая)
Слайд 13
Клиническая классификация
По морфологической природе:
1. динамическая
а) паралитическая
б)спастическая.
2. механическая
а) странгуляционная
б) обтурационная
в) смешанная
По уровню обструкции
1. тонкокишечная (высокая)
2. толстокишечная (низкая)
Слайд 14
Клиническая классификация
В клиническом течении

ОКН выделяют три фазы (О.С. Кочнев 1984):
Фаза «илеусного крика». Происходит
острое нарушение кишечного пассажа, т.е. стадия местных проявлений – имеет продолжительность 2-12 часов (до 14 часов). В этом периоде доминирующим симптомом является боль и местные симптомы со стороны живота.
Фаза интоксикации (промежуточная, стадия кажущегося благополучия), происходит нарушение внутристеночной кишечной гемоциркуляции – продолжается от 12 до 36 часов. В этот период боль теряет свой схваткообразный характер, становится постоянной и менее интенсивной. Живот вздут, часто асимметричен. Перистальтика кишечника ослабевает, звуковые феномены менее выражены, выслушивается «шум падающей капли». Полная задержка стула и газов. Появляются признаки обезвоживания организма.
Фаза перитонита (поздняя, терминальная стадия) – наступает спустя 36 часов после начала заболевания. Для этого периода характерны резкие функциональные расстройства гемодинамики. Живот значительно вздут, перистальтика не выслушивается. Развивается перитонит.
Фазы течения ОКН носят условный характер и при каждой форме ОКН имеют свои отличия (при странгуляционной КН 1 и 2 фазы начинаются практически одновременно.
Слайд 15
Клиническая классификация
Классификация острого эндотоксикоза

при КН:
Нулевая стадия.
Эндогенные токсические субстанции (ЭТС) попадают из патологического
очага в интерстиций и транспортные среды. Клинически на этом этапе эндотоксикоз не проявляется.
Стадия накопления продуктов первичного аффекта.
Током крови и лимфы ЭТС распространяется во внутренних средах. На этой стадии можно выявить нарастание концентрации ЭТС в биологических жидкостях.
Стадия декомпенсации регуляторных систем и аутоагрессии.
Для этой стадии характерно напряжение и последующее истощение функции гистогематических барьеров, начало избыточной активации системы гемостаза, калликреин-кининовой системы, процессов перекисного окисления липидов.
Стадия извращения метаболизма и гомеостатической несостоятельности.
Эта стадия становится основой развития синдрома полиорганной недостаточности (или синдрома множащейся органной несостоятельности).
Стадия дезинтеграции организма как единого целого.
Это терминальная фаза разрушения межсистемных связей и гибели организма.
Слайд 16
Клиника
Диагностические критерии:
Жалобы и
анамнез:
ОКН характеризуется многообразием предъявляемых жалоб больными,
однако главными и наиболее достоверными из них можно назвать следующую триаду жалоб: боли в животе, рвота, задержка стула и газов.
Слайд 17
Клиника
Боли в животе обычно возникают
внезапно, вне зависимости от приема пищи, в любое время
суток, без предвестников. Для кишечной непроходимости наиболее характерны схваткообразные боли, что связано с перистальтикой кишечника. Четкой локализации болей в каком – либо отделе брюшной полости не отмечается. При обтурационной кишечной непроходимости боли вне схваткообразного приступа обычно исчезают. В случае странгуляционной кишечной непроходимости боли бывают стойкими, резко усиливающимися во время приступа. Стихают боли лишь на 2-3 сутки, когда наступает истощение перистальтики кишечника. Прекращение болей при наличии кишечной непроходимости служит плохим прогностическим признаком. При паралитической кишечной непроходимости боли постоянные, распирающие, умеренной интенсивности.
Слайд 18
Клиника
Рвота вначале носит рефлекторный характер,
при продолжающейся непроходимости развивается рвота застойным содержимым, в позднем
периоде при развитии перитонита рвота становится неукротимой, беспрерывной, а рвотные массы имеют каловый запах. Чем выше непроходимость, чем выраженнее рвота. В промежутках между рвотой больной испытывает тошноту, его беспокоит отрыжка, икота. При низкой локализации препятствия наблюдается рвота с большими промежутками.
Слайд 19
Клиника
Задержка стула и газов наиболее выражена
при низкой кишечной непроходимости. При высокой кишечной непроходимости в
начале заболевания у некоторых больных может быть стул. Это происходит за счет опорожнения кишечника, расположенного ниже препятствия. При кишечной непроходимости на почве инвагинации из заднего прохода иногда наблюдаются кровянистые выделения из заднего прохода, что может служить причиной диагностической ошибки, когда ОКН ошибочно принимают за дизентерию [7, 8].
Слайд 20
Клиника
Анамнез заболевания: необходимо обращать внимание
на прием обильного количества пищи (особенно после голодания), появление
болей в животе при физической нагрузке, сопровождающейся значительным повышением внутрибрюшного давления, жалобы на снижение аппетита и явления кишечного дискомфорта (периодически появление болей и вздутие живота; запоры, сменяющиеся диареей; патологические примеси в кале);
Анамнез жизни имеет также важно значение. Перенесенные операции на органах брюшной полости, открытые и закрытые травмы живота, воспалительные заболевания нередко являются предпосылкой возникновения кишечной непроходимости.
Слайд 21
Физикальные обследования
Общее состояние больного может
быть средней тяжести или тяжелым в зависимости от формы,
уровня или времени, прошедшего от начала ОКН.
Температура в начальный период заболевания не повышается. При странгуляционной непроходимости, когда развиваются коллапс и шок, температура снижается до 36С. В дальнейшем, при развитии перитонита, температура повышается до субфебрильной.
Пульс в начале заболевания не изменяется, при нарастании явлений непроходимости появляется тахикардия. Обращает на себя внимание расхождение между низкой температурой и частым пульсом [9].
Кожные покровы и слизистые: по их оценке можно судить о степени обезвоживания: сухость кожных покровов и слизистых, снижение тургора кожи, сухость языка.
Слайд 22
Физикальные обследования
Осмотр живота

больного, у которого имеется кишечная непроходимость, надо начинать с
обследования типичных мест грыжевых ворот, чтобы исключить наличие наружной ущемленной грыжи. Послеоперационные рубцы могут указать на спаечную непроходимость. К наиболее постоянным признакам ОКН относится вздутие живота. Однако степень вздутия может быть различной и зависит от уровня непроходимости и сроков заболевания. При высокой непроходимости вздутие может быть незначительным, но чем ниже уровень препятствия, тем больше вздутие. Особенно значительным бывает вздутие при паралитической и толстокишечной непроходимости. В начале непроходимости вздутие живота может быть небольшим, но по мере увеличения сроков заболевания увеличивается степень метеоризма. Неправильная конфигурация живота и асимметрия характерны для странгуляционной кишечной непроходимости. Нередко через брюшную стенку удается увидеть одну или несколько раздутых петель кишечника. Четко отграниченная растянутая кишечная петля, контурируемая через брюшную стенку – симптом Валя – является ранним симптомом ОКН. При перкуссии над ней выслушивается высокий тимпанит. При завороте сигмовидной кишки живот оказывается как бы перекошенным. При этом вздутие располагается в направлении от правого подреберья через пупок к левой подвздошной области (симптом Шимана). При осмотре живота можно видеть медленно перекатывающиеся валы или внезапно появляющиеся и исчезающие выпячивания. Часто они сопровождаются приступом болей в животе и рвотой. Видимая на глаз перистальтика - симптом Шланге – более отчетливо определятся при медленно развивающейся обтурационной непроходимости, когда успевает гипертрофироваться мускулатура приводящего отдела кишечника.
Слайд 23
Физикальные обследования
Пальпация живота болезненна. Напряжение
мышц брюшной стенки нет. Симптом Щеткина-Блюмберга отрицательный. При странгуляционной
непроходимости бывает положительным симптом Тевенара – резкая болезненность при надавливании на два поперечных пальца ниже пупка по средней линии, то есть там, где проходит корень брыжейки. Этот симптом особенно характерен для заворота тонкого кишечника. Иногда при пальпации живота иногда удается определить опухоль, тело инвагината, воспалительный инфильтрат, послужившие причиной непроходимости. При легком сотрясении брюшной стенки можно услышать «шум плеска» – симптом Склярова. Этот симптом указывает на наличие перерастянутой паретичной петли кишки, переполненной жидким и газообразным содержимым.
Слайд 24
Физикальные обследования
Перкуссия живота выявляет

ограниченные участки зон притупления, что соответствует местоположению петли кишки,
наполненной жидкостью и непосредственно прилегающей к брюшной стенке. Эти участки притупления не меняют своего положения при поворотах больного, чем и отличаются от свободного выпота. Притупление перкуторного звука выявляется также над опухолью, воспалительным инфильтратом или инвагинатом кишки.
Аускультация живота: в начальном периоде ОКН, когда перистальтика еще сохранена, прослушиваются многочисленные звонкие шумы, резонирующие в растянутых петлях. Иногда можно уловить «шум падающей капли» - симптом Спасокукоцкого-Вильмса. Перистальтику можно вызвать или усилить путем поколачивания брюшной стенки. В позднем периоде при нарастании пареза кишечника шумы делаются более короткими и редкими, но высоких тонов. При развитии пареза кишечника все звуковые феномены исчезают и на смену им приходит «мертвая тишина», которая является зловещим признаком. В этот период при резком вздутии живота можно определить симптом Бейли – выслушивание дыхательных шумов и сердечных тонов, которые в норме через живот не прослушиваются.
Слайд 25
Физикальные обследования
Ректальное пальцевое исследование может
выявить опухоль прямой кишки, каловый завал, головку инвагината и
следы крови. Ценным диагностическим признаком, характерным для низкой кишечной непроходимости, является атония сфинктера и баллонообразное вздутие пустой ампулы прямой кишки (симптом Обуховской больницы) и малая вместимость дистального отдела кишечника (симптом Цэге-Мантефейля). При этом в прямую кишку удается ввести не более 500 – 700 мл воды, при дальнейшем введении вода будет вытекать обратно.
Слайд 26
Инструментальные исследования
Обзорная рентгенография органов

брюшной полости
Методика предполагает
пероральное (через рот) применение контрастного вещества и выполнение снимков через 1, 3, 6, 9, 12 и 24 часа. Через эти промежутки времени контраст продвигается в разные отделы желудочно-кишечного тракта:
Через 1 час – контрастное вещество в тонком кишечнике.
3 часа – барий скапливается в области перехода между тонкой и толстой кишкой.
6 часов – начальные отделы восходящей ободочной кишки.
9 часов – поперечная и ободочная кишки.
12 часов – нисходящая ободочная и сигмовидная кишка.
24 часа – прямая кишка.
Чаша Клойбера – горизонтальный уровень жидкости с куполообразным просветлением над ним, что имеет вид перевернутой вверх дном чаши. При странгуляционной непроходимости могут проявляться уже через 1 час, а при обтурационной непроходимости - через 3-5 часов с момента заболевания. Количество чаш бывает различным, иногда они могут наслаиваться одна на другую в виде ступенчатой лестницы.
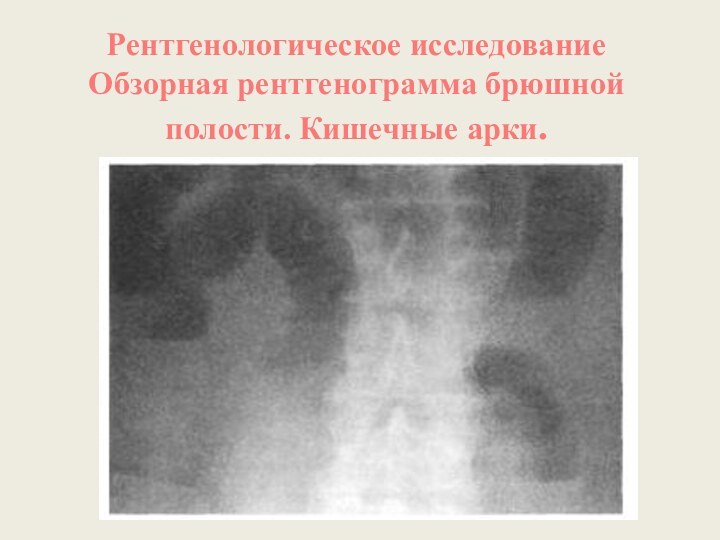
Кишечные аркады. Получаются, когда тонкая кишка оказывается раздутой газами, при этом в нижних коленах аркад видны горизонтальные уровни жидкости.
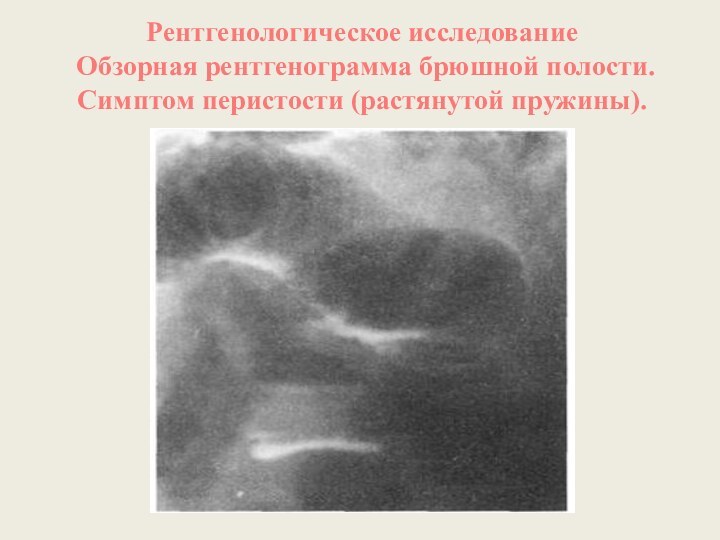
Симптом перистости (поперечная исчерченность в форме растянутой пружины) встречается при высокой кишечной непроходимости и связан с растяжением тощей кишки, имеющей высокие циркулярные складки слизистой.
Слайд 27
Рентгенограмма стенозирующей опухоли поперечно-ободочной кишки
Слайд 28
Рентгенологическое исследование
Обзорная рентгенограмма брюшной полости. Кишечные арки.
Слайд 29
Рентгенологическое исследование
Обзорная рентгенограмма брюшной полости. Тонкокишечные уровни
жидкости и чаши Клойбера
Слайд 30
Рентгенологическое исследование
Обзорная рентгенограмма брюшной полости. Симптом перистости
(растянутой пружины).
Слайд 31
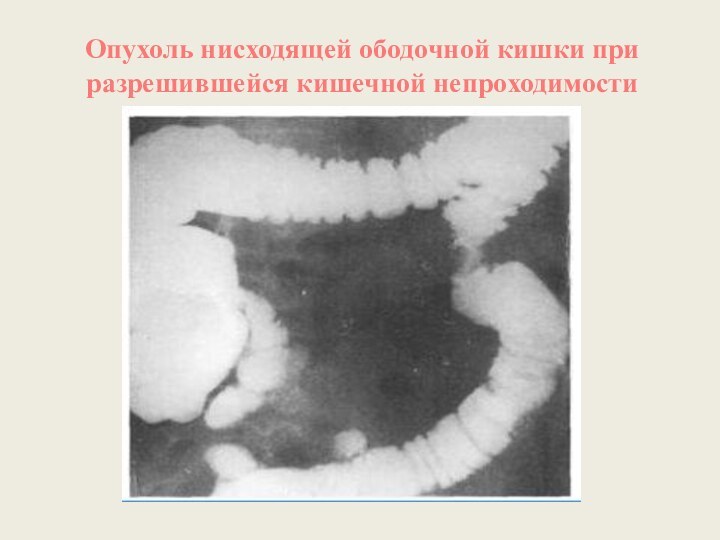
Опухоль нисходящей ободочной кишки при разрешившейся кишечной непроходимости
Слайд 32
Инструментальные исследования
Ультразвуковое исследование брюшной полости
o при механической кишечной непроходимости:
расширение
просвета кишки более 2 см с наличием феномена «секвестрации жидкости» в просвет кишки;
утолщение стенки тонкой кишки более 4 мм;
наличие возвратно-поступательных движений химуса по кишке;
увеличение высоты керкринговых складок более 5 мм;
увеличение расстояния между керкринговыми складками более 5 мм;
гиперпневматизация кишечника в приводящем отделе
o при динамической кишечной непроходимости:
отсутствие возвратно-поступательных движений химуса по кишке;
феномен секвестрации жидкости в просвет кишки;
невыраженный рельеф керкринговых складок;
гиперпневматизация кишечника во всех отделах [2].
Слайд 33
Инструментальные исследования
Контрастное исследование желудочно-кишечного тракта
применяется реже и только при затруднениях в диагностике кишечной
непроходимости, стабильном состоянии больного, интерметтирующем характере кишечной непроходимости. Больному дают выпить 50 мл бариевой взвеси и проводят динамическое исследование пассажа бария. Задержка его до 4-6 часов и более дает основание заподозрить нарушение двигательной функции кишечника.
Диагностическая лапароскопия (применяется только при малой информативности предыдущих методов инструментальной диагностики).
Компьютерная томография (применяется только при малой информативности предыдущих методов инструментальной диагностики, а также для выявления различных образований органов брюшной полости, служащих причиной ОКН)
Слайд 34
Отдельные формы и виды механической кишечной непроходимости.
.
Слайд 35
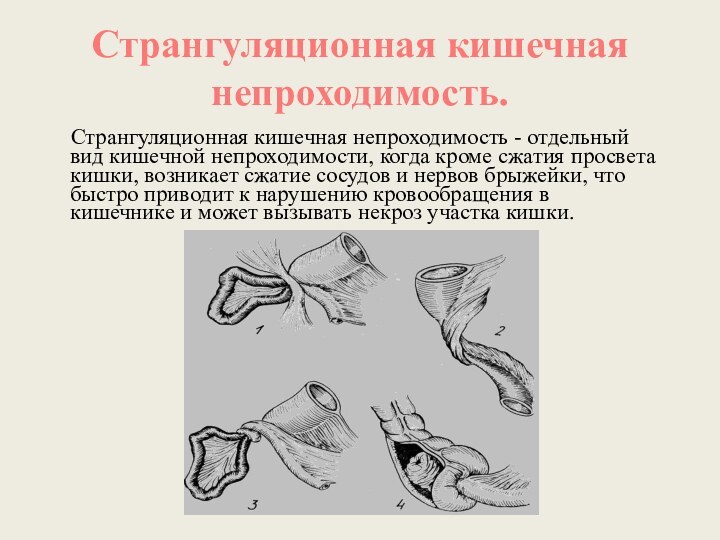
Странгуляционная кишечная непроходимость.
Странгуляционная кишечная
непроходимость - отдельный вид кишечной непроходимости, когда кроме сжатия
просвета кишки, возникает сжатие сосудов и нервов брыжейки, что быстро приводит к нарушению кровообращения в кишечнике и может вызывать некроз участка кишки.
Слайд 36
Заворот
Заворот наблюдают в тех
отделах кишечника, где есть брыжейка. Способствуют его появлению рубцы
и спайки в брюшной полости, длинная брыжейка кишки, голодание с последующим переполнением кишечника грубой пищей, усиленная перистальтика кишечника
Слайд 37
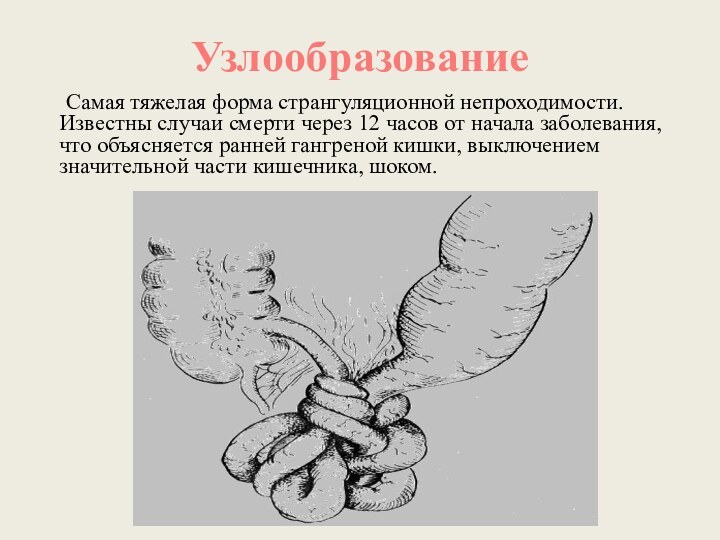
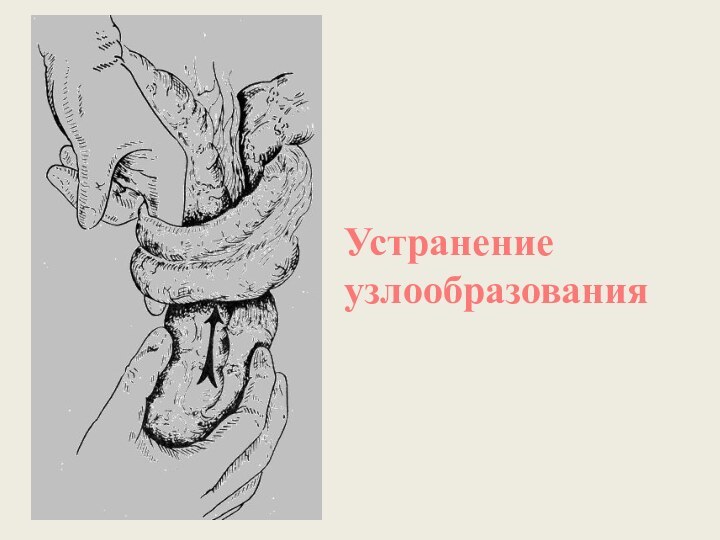
Узлообразование
Самая тяжелая форма странгуляционной
непроходимости. Известны случаи смерти через 12 часов от начала
заболевания, что объясняется ранней гангреной кишки, выключением значительной части кишечника, шоком.
Слайд 38
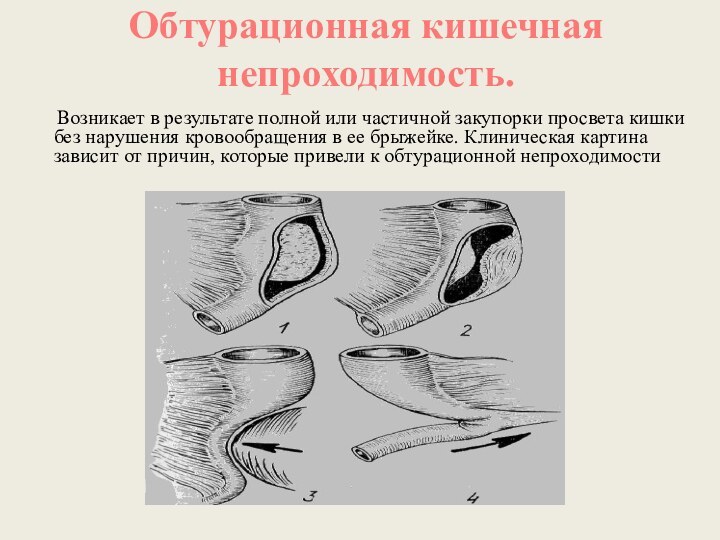
Обтурационная кишечная непроходимость.
Возникает в
результате полной или частичной закупорки просвета кишки без нарушения
кровообращения в ее брыжейке. Клиническая картина зависит от причин, которые привели к обтурационной непроходимости
Слайд 39
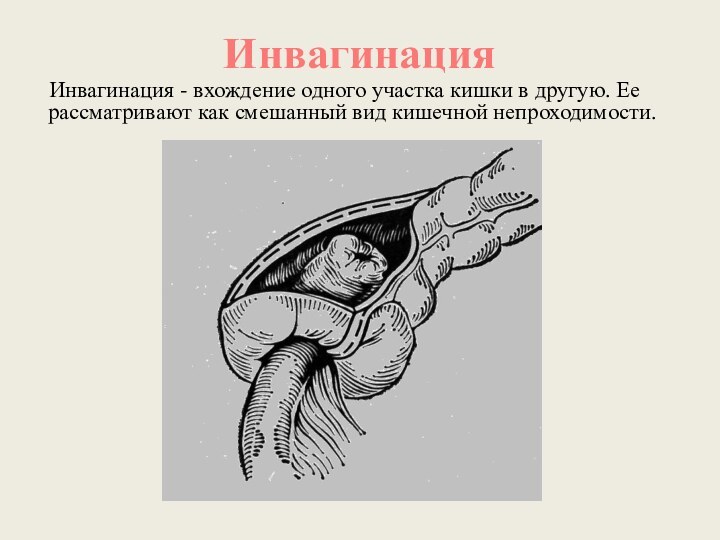
Инвагинация
Инвагинация - вхождение одного
участка кишки в другую. Ее рассматривают как смешанный вид
кишечной непроходимости.
Слайд 40
Спаечная кишечная непроходимость
Спайковая кишечная
непроходимость относится к механической кишечной непроходимости, которая вызывается спайками
брюшной полости врожденного или приобретенного характера.
Слайд 41
Дифференциальный диагноз
ОКН имеет ряд признаков,
которые наблюдаются и при других заболеваниях, что вызывает необходимость
проведения дифференциальной диагностики между ОКН и заболеваниями, имеющими сходные клинические признаки.
Острый аппендицит. Общими признаками являются боли в животе, задержка стула, рвота. Но боли при аппендиците начинаются постепенно и не достигают такой силы, как при непроходимости. При аппендиците боли локализованы, а при непроходимости имеют схваткообразный характер, более интенсивны. Усиленная перистальтика и звуковые феномены, выслушиваемые в брюшной полости, свойственны кишечной непроходимости, а не аппендициту. При остром аппендиците не бывает рентгенологических признаков свойственных непроходимости.
Слайд 42
Дифференциальный диагноз
Прободная язва желудка и двенадцатиперстной кишки. Общими

симптомами являются внезапное начало, сильные боли в животе, задержка
стула. Однако при прободной язве больной принимает вынужденное положение, а при кишечной непроходимости больной беспокоен, часто меняет положение. Рвота не характерна для прободной язвы, но часто наблюдается при кишечной непроходимости. При прободной язве брюшная стенка напряжена, болезненна, не участвует в акте дыхания, в то время как при ОКН живот вздут, мягкий, малоболезненный. При прободной язве с самого начала заболевания отсутствует перистальтика, не выслушивается «шум плеска». Рентгенологически при перфоративной язве определяется свободный газ в брюшной полости, а при ОКН – чаши Клойбера, аркады, симптом перистости.
Острый холецистит. Боли при остром холецистите носят постоянный характер, локализуются в правом подреберье, иррадиируют в правую лопатку. При ОКН боли схваткообразные, нелокализованные. Для острого холецистита характерна гипертермия, чего не бывает при кишечной непроходимости. Усиленная перистальтика, звуковые феномены, рентгенологические признаки непроходимости отсутствуют при остром холецистите.
Острый панкреатит. Общими признаками является внезапное начало сильных болей, тяжелое общее состояние, частая рвота, вздутие живота и задержка стула. Но при панкреатите боли локализуются в верхних отделах живота, носят опоясывающий, а не схваткообразный характер. Отмечается положительный симптом Мейо-Робсона. Признаки усиленной перистальтики, характерные для механической кишечной непроходимости, при остром панкреатите отсутствуют. Для острого панкреатита характерна диастазурия. Рентгенологически при панкреатите отмечается высокое стояние левого купола диафрагмы, а при непроходимости - чаши Клойбера, аркады, поперечная исчерченность.
Слайд 43
Дифференциальный диагноз
При инфаркте кишечника, как и при ОКН

отмечаются сильные внезапные боли в животе, рвота, тяжелое общее
состояние, мягкий живот. Однако боли при инфаркте кишечника постоянны, перистальтика полностью отсутствует, вздутие живота небольшое, нет асимметрии живота, при аускультации определяется «мертвая тишина». При механической кишечной непроходимости превалирует бурная перистальтика, выслушивается большая гамма звуковых феноменов, вздутие живота более значительное, часто асимметричное. Для инфаркта кишечника характерны наличие эмбологенного заболевания, мерцательная аритмия, патогномоничен высокий лейкоцитоз (20-30 х109/л).
Почечная колика и ОКН имеют сходные признаки – резко выраженные боли в животе, вздутие живота, задержка стула и газов, беспокойное поведение больного. Но боли при почечной колике иррадиируют в поясничную область, половые органы, имеются дизурические явления с характерными изменениями в моче, положительный симптом Пастернацкого. На обзорной рентгенограмме в почке или мочеточнике могут быть видны тени конкрементов.
При пневмонии могут появиться боли в животе и его вздутие, что дает основание думать о кишечной непроходимости. Однако для пневмонии характерны высокая температура, учащенное дыхание, румянец на щеках, а физикальное исследование обнаруживает крепитирующие хрипы, шум трения плевры, бронхиальное дыхание, притупление легочного звука. При рентгенологическом исследовании можно обнаружить пневмонический очаг.
При инфаркте миокарда могут быть резкие боли в верхней части живота, его вздутие, иногда рвота, слабость, снижение артериального давления, тахикардия, то есть признаки, напоминающие странгуляционную кишечную непроходимость. Однако при инфаркте миокарда не бывает асимметрии живота, усиленной перистальтики, симптомов Валя, Склярова, Шимана, Спасокукоцкого-Вильмса и отсутствуют рентгенологические признаки кишечной непроходимости. Электрокардиографическое исследование помогает уточнить диагноз инфаркта миокарда.
Слайд 44
Тактика лечения острой кишечной непроходимости

В настоящее время принята активная тактика лечение острой
кишечной непроходимости.
Все больные с выставленным диагнозом ОКН оперируются после предоперационной подготовки ( которая должна длиться не более 3 часов), а если выставлена странгуляционная КН , тогда больной подается после проведения min объема обследования сразу в операционную, где предоперационную подготовку проводит анестезиолог совместно с хирургом (в течение не более 2 часов с момента поступления).
Экстренная (т.е. выполненная в течение 2 часов с момента поступления) операция показана при ОКН в следующих случаях:
1. При непроходимости с признаками перитонита;
2. При непроходимости с клиническими признаками интоксикации и дегидратации (то есть, при второй фазе течения ОКН);
3. В случаях, когда на основании клинической картины складывается впечатление о наличии странгуляционной формы ОКН.
Всем больным с подозрением на ОКН сразу с приемного покоя надо начинать проводить комплекс лечебно-диагностических мероприятий в течение 3 часов (при подозрении на странгуляционную КН не более 2 часов) и если за это время ОКН подтверждена или не исключена – обсалютно показано оперативное лечение. А проведенный комплекс лечебно-диагностических мероприятий будет являться предоперационной подготовкой. Всем больным, которым исключена ОКН дается барий с целью контроля пассажа по кишечнику.
Лучше прооперировать спаечную болезнь, чем пропустить спаечную ОКН.
Слайд 45
Комплекс лечебно-диагностических мероприятий и предоперационная подготовка включают в себя:
Воздействие
на вегетативную нервную систему – двусторонняя паранефральная новокаиновая блокада
Декомпрессия
желудочно-кишечного тракта путем аспирации содержимого через назогастральный зонд и сифонную клизму.
Коррекцию водно-электролитных расстройств, дезинтоксикационную, спазмолитическую терапию, лечение энтеральной недостаточности.
Восстановление функции кишечника способствует декомпрессия желудочно-кишечного тракта, так как вздутие кишечника влечет за собой нарушение капиллярного, а позже венозного и артериального кровообращения в стенке кишки и прогрессивное ухудшение функции кишечника.
Слайд 46
Комплекс лечебно-диагностических мероприятий и предоперационная подготовка включают в себя:
Для

компенсации водно-электролитных нарушений используется раствор Рингера-Локка, который содержит не
только ионы натрия и хлора, но и все необходимые катионы. Для компенсации потерь калия в состав инфузионных сред включают растворы калия наряду с растворами глюкозы с инсулином. При наличии метаболического ацидоза назначают раствор бикарбоната натрия. При ОКН развивается дефицит объема циркулирующей крови в основном за счет потери плазменной части крови, поэтому необходимо вводить растворы альбумина, протеина, плазмы, аминокислот. Следует помнить, что введение только кристаллоидных растворов при непроходимости лишь способствует секвестрации жидкости, необходимо введение плазмозамещающих растворов, белковых препаратов в сочетании с кристаллоидами. Для улучшения микроциркуляции назначают реополиглюкин с компламином и тренталом. Критерием адекватного объема вводимых инфузионных сред служит нормализация объема циркулирующей крови, показателей гематокрита, центрального венозного давления, увеличение диуреза. Почасовой диурез должен быть не менее 40 мл/ч.
Отхождение обильного количества газов и кала, прекращение болей и улучшение состояния больного после проведения консервативных мероприятий свидетельствует о разрешении (исключении) кишечной непроходимости. Если консервативное лечение не дает эффекта в течение 3 часов, то больного необходимо оперировать. Применение средств, возбуждающих перистальтику, в сомнительных случаях сокращают время диагностики, а при положительном эффекте исключают ОКН.
Слайд 47
Оперативное вмешательство.
Выбор

способа оперативного вмешательства (лапароскопия, лапаротомия) зависит от причины нарушения
пассажа по кишке, выраженности спаечного процесса и непроходимости, состояния кишки.
При острой спаечной тонкокишечной непроходимости целесообразно выполнение малоинвазивного вмешательства - лапароскопического адгезиолизиса, которое менее травматично, сопровождается меньшим числом послеоперационных осложнений и летальных исходов, уменьшает риск спайкообразования, позволяет быстрей реабилитировать пациентов. Однако применение лапароскопии при спаечной кишечной непроходимости возможно у ограниченного числа больных. Это связано с высокой вероятностью интраоперационных повреждений кишки, на фоне спаечного процесса в брюшной полости и расширения петель тонкой кишки, которое встречается у 3-17% больных.
В то же время, метод, несмотря на малую инвазивность, имеет ограничения в применении из-за риска повреждения кишки. Противопоказанием к ее выполнению являются: наличие более 3-х и более операций в анамнезе, расширение тонкой кишки более 4 см, некроза кишки или перитонита . В некоторых «неосложненных» ситуациях, когда жизнеспособность кишки сомнительна, допустимо наблюдение за пациентами с выполнением операций «повторного взгляда» через 12 часов.
Опасность лапароскопического доступа при спаечном процессе в брюшной полости и непроходимости высока. Поэтому этот этап необходимо выполнять в наиболее удаленных точках от послеоперационных рубцов с учетом конституциональных особенностей пациента и с учетом выявления «акустических окон» по данным дооперационного ультразвукового сканирования висцеропариетальных сращений брюшной полости.
Слайд 48
Протоколы хирургической тактики при ОКН

1. Операция по поводу ОКН всегда выполняется под наркозом
2-3 врачебной бригадой.
2. На этапе лапаротомии, ревизии, идентификации патоморфологического субстрата непроходимости и определения плана операции обязательно участие в операции самого опытного хирурга дежурной бригады, как правило - ответственного дежурного хирурга.
3. При любой локализации непроходимости доступ - срединная лапаротомия, при необходимости - с иссечением рубцов и осторожным рассечением спаек при входе в брюшную полость.
4. Операции по поводу ОКН предусматривают последовательное решение следующих задач:
-установление причины и уровня непроходимости;
- перед манипуляциями с кишечником обязательно проведение новокаиновой блокады брыжейки (если нет онкологической патологии);
- устранение морфологического субстрата ОКН;
- определение жизнеспособности кишки в зоне препятствия и определение показаний к ее резекции;
- установление границ резекции измененной кишки и ее выполнение;
- определение показаний к дренированию кишечной трубки и выбор метода дренирования;
- санация и дренирование брюшной полости при наличии перитонита.
Слайд 49
Протоколы хирургической тактики
5.

Обнаружение зоны непроходимости непосредственно после лапаротомии не освобождает от
необходимости систематической ревизии состояния тонкой кишки на всем ее протяжении, а также - и толстой кишки. Ревизии предшествует обязательная инфильтрация корня брыжейки раствором местного анестетика. В случае выраженного переполнения кишечных петель содержимым перед ревизией производится декомпрессия кишки с помощью гастроеюнального зонда.
6. Устранение непроходимости представляет собой ключевой и наиболее сложный компонент вмешательства. Оно осуществляется наименее травматичным способом с четким определением конкретных показаний к использованию различных методов: рассечения множественных спаек; резекции измененной кишки; устранения заворотов, инвагинаций, узлообразований или резекции этих образований без предварительных манипуляций на измененной кишке.
7. При определении показаний к резекции кишки используются визуальные признаки (цвет, отечность стенки, субсерозные кровоизлияния, перистальтика, пульсация и кровенаполнение пристеночных сосудов), а также динамика этих признаков после введения в брыжейку кишки теплого раствора местного анестетика.
Жизнеспособность кишки оценивается клинически на основании следующих симптомов (главные из них - пульсация артерий брыжейки и состояние перистальтики):
Цвет кишки (синюшное, темно-багровое или черное окрашивание кишечной стенки свидетельствует о глубоких и, как правило, необратимых ишемических изменениях в кишке).
Состояние серозной оболочки кишки (в норме брюшина, покрывающая кишку тонкая и блестящая; при некрозе кишки она становится отечной, тусклой, матовой).
Состояние перистальтики (ишемизированная кишка не сокращается; пальпация и поколачивание не инициируют перистальтическую волну).
Пульсация артерий брыжейки, отчетливая в норме, отсутствует при тромбозе сосудов, развивающемся при длительной странгуляции.
При сомнениях в жизнеспособности кишки на большом ее протяжении допустимо отложить решение вопроса о резекции, используя запрограммированную релапаротомию через 12 часов или лапароскопию. Показанием к резекции кишки при ОКН обычно является ее некроз.
Слайд 50
Протоколы хирургической тактики
8.

При решении вопроса о границах резекции следует пользоваться протоколами,
сложившимися на основе клинического опыта: отступать от видимых границ нарушения кровоснабжения кишечной стенки в сторону приводящего отдела на 35-40 см, и в сторону отводящего отдела 20-25 см. Исключение составляют резекции вблизи связки Трейца или илеоцекального угла, где допускается ограничение указанных требований при благоприятных визуальных характеристиках кишки в зоне предполагаемого пересечения. При этом обязательно используются контрольные показатели: кровотечение из сосудов стенки при ее пересечении и состояния слизистой оболочки. Возможно, также, использование | трансиллюминации или других объективных методов оценки кровоснабжения.
9. При наличии показаний произвести дренирование тонкой кишки. Показания см. ниже.
10. При колоректальной опухолевой непроходимости и отсутствии признаков неоперабельности выполняются одноэтапные или двухэтапные операции в зависимости от стадии опухолевого процесса и выраженности проявлений толстокишечной непроходимости.
Если причина непроходимости раковая опухоль, можно предпринять различные тактические варианты.
А. При опухоли слепой, восходящей ободочной кишок, печеночного угла:
· Без признаков перитонита показана правосторонняя гемиколонэктомия.
· При перитоните и тяжелом состоянии больного - илеостомия, туалет и дренирование брюшной полости.
· При неоперабельной опухоли и отсутствии перитонита - илетотрансверзостомия
Б. При опухоли селезеночного угла и нисходящего отдела ободочной кишки:
· Без признаков перитонита проводят левостороннюю гемиколонэктомию, колостомию.
· При перитоните и тяжелых гемодинамических нарушениях показана трансверзостомия.
· Если опухоль неоперабельная - обходной анастомоз, при перитоните - трансверзостомия.
· При опухоли сигмовидной кишки - резекция участка кишки с опухолью с наложением первичного анастомоза либо операция Гартмана, или наложение двуствольной колостомы. Формирование двуствольной колостомы оправдано при невозможности резецировать кишку на фоне декомпенсированной ООКН.
Слайд 51
Протоколы хирургической тактики
11. Устранение странгуляционной
кишечной непроходимости. При узлообразовании, завороте - устранить узел, заворот;
при некрозе - резекция кишки; при перитоните - кишечная стома.
12. При инвагинации производят деинвагинацию, мезосигмопликацию Гаген-Торна, при некрозе - резекцию, при перитоните - илестому. Если инвагинация обусловлена дивертикулом Меккеля - резекция кишки вместе с дивертикулом и инвагинатом.
13. При спаечной кишечной непроходимости показано пересечение спаек и устранение "двустволок". С целью профилактики спаечной болезни брюшную полость промывают растворами фибринолитиков.
14. Все операции на ободочной кишке завершаются девульсией наружного сфинктера заднего прохода.
15. Наличие разлитого перитонита требует дополнительной санации и дренирования брюшной полости в соответствии с принципами лечения острого перитонита.
Слайд 52
Декомпрессия ЖКТ
Большое значение

в борьбе с интоксикацией придается удалению токсичного кишечного содержимого,
которое скапливается в приводящем отделе и петлях кишечника. Опорожнение приводящих участков кишки обеспечивает декомпрессию кишки, интраоперационное устранение из ее просвета токсических субстанций (детоксикационный эффект) и улучшает условия манипуляций - резекций, ушивания кишки, наложения анастомозов. Оно показано в случаях, когдакишка значительно растянута жидкостью и газом. Предпочтительней эвакуировать содержимое приводящей петли до вскрытия ее просвета. Оптимальным вариантом такой декомпрессии является назоинтестинальное дренирование тонкой кишки по Вангенштину. Длинный зонд, проведенный через нос в тонкую кишку, дренирует ее на всем протяжении. После удаления кишечного содержимого зонд может быть оставлен для продленной декомпрессии. При отсутствии длинного зонда можно кишечное содержимое удалить через зонд, введенный в желудок или толстую кишку, либо сцедить его в кишку, подлежащую резекции.
Иногда выполнить декомпрессию кишки без вскрытия ее просвета невозможно. В этих случаях накладывается энтеротомическое отверстие и содержимое кишки эвакуируется с помощью электроотсоса. При этой манипуляции необходимо тщательно отграничивать энтеротомическое отверстие от брюшной полости, чтобы предотвратить ее инфицирование.
Основными задачами продленной декомпрессии является:
Удаление из просвета кишки токсичного содержимого;
Проведение внутрикишечной детоксикационной терапии;
Воздействие на слизистую оболочку кишки для восстановления ее барьерной и функциональной состоятельности; раннее энтеральное питание больного.
Слайд 53
Показания к интубации тонкого кишечника (ИА Ерюхин, ВП Петров)
Паретическое
состояние тонкой кишки.
Резекция кишки или ушивание отверстия в ее
стенке в условиях пареза или разлитого перитонита.
Релапаротомия по поводу ранней спаечной или паралитической кишечной непроходимости.
Повторное оперативное вмешательство по поводу спаечной кишечной непроходимости. ( Пахомова ГВ 1987 г)
При наложении первичных толстокишечных анастомозов при ОКН. ( ВС Кочурин 1974 г, ЛА Эндер 1988 г, ВН Никольский 1992 г)
Разлитой перитонит в 2 или 3 ст.
Наличие обширной забрюшинной гематомы или флегмоны забрюшинного пространства в сочетании с перитонитом.
Слайд 54
Назогастральная или интенстинальная интубация
Показания: декомпрессия желудка
при его атонии, илеусе или механической закупорке, удаление проглоченных
токсичных веществ; получение образцов желудочного содержимого на анализы (объем, кислотность, наличие крови); введение питательных веществ при зондовом питании.
Используются зонды нескольких типов. Назогастральные дренирующие трубки Левина и Сэлема применяют для декомпрессии желудка или анализа его содержимого, а также (редко) для кратковременного зондового питания. Зонды с амальгамированным наконечником, например зонды Миллера-Эббота и Кантора, позволяют снижать давление в кишечнике или осуществлять зондовое питание. Баллон облегчает проведение зонда в тонкую кишку и (в случае зонда Миллера-Эббота) раздувается, когда кончик зонда входит в желудок. Очень гибкие зонды с ртутной или вольфрамовой оливой, например Corpak, Dobbhoff и Entriflex, используются главным образом для длительного энтерального питания.
Слайд 55
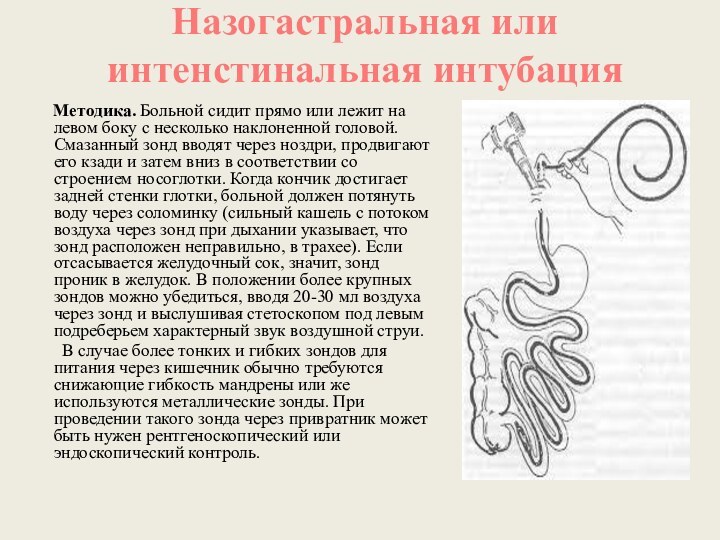
Назогастральная или интенстинальная интубация
Методика. Больной сидит
прямо или лежит на левом боку с несколько наклоненной
головой. Смазанный зонд вводят через ноздри, продвигают его кзади и затем вниз в соответствии со строением носоглотки. Когда кончик достигает задней стенки глотки, больной должен потянуть воду через соломинку (сильный кашель с потоком воздуха через зонд при дыхании указывает, что зонд расположен неправильно, в трахее). Если отсасывается желудочный сок, значит, зонд проник в желудок. В положении более крупных зондов можно убедиться, вводя 20-30 мл воздуха через зонд и выслушивая стетоскопом под левым подреберьем характерный звук воздушной струи.
В случае более тонких и гибких зондов для питания через кишечник обычно требуются снижающие гибкость мандрены или же используются металлические зонды. При проведении такого зонда через привратник может быть нужен рентгеноскопический или эндоскопический контроль.
Слайд 56
Общие правила дренирования тонкой кишки
Дренирование осуществляется при устойчивых

показателях гемодинамики. Перед его проведением необходимо углубление наркоза и
введение в корень брыжейки тонкой кишки 100-150 ml 0,25% новокаина.
Необходимо стремится к интубации всей тонкой кишки; продвижение зонда целесообразно осуществлять за счет давления по его оси, а не путем ручного протягивания по просвету кишки; для уменьшения травматичности манипуляции до окончания интубации не следует опорожнять тонкую кишку от жидкого содержимого и газов.
После завершения дренирования тонкая кишка укладывается в брюшной полости в виде 5-8 горизонтальных петель, а сверху покрывается большим сальником; не следует производить фиксацию петель кишки между собой с помощью швов, так как само укладывание кишки на энтеростомической трубке в указанном порядке предотвращает их порочное расположение.
Для предупреждения образования пролежней в стенке кишки брюшная полость дренируется минимальным количеством дренажей, которые по возможности не должны соприкасаться с интубированной кишкой.
Слайд 57
Существует 5 основных типов дренирования тонкой кишки.
Трансназальное дренирование тонкой кишки

на всем протяжении.
Этот метод часто называют именем Вангенштина (Wangensteen) или T.Miller и
W.Abbot, хотя имеются данные, что пионерами трансназальной интубации кишки зондом Эббота-Миллера (1934) во время операции были G.A.Smith(1956) и J.C.Thurner (1958). Данный способ декомпрессии наиболее предпочтителен в силу минимальной инвазивности. Зонд проводится в тонкую кишку в ходе операции и используется одновременно и для интраоперационной и для продленной декомпрессии тонкой кишки. Недостатком метода считается нарушение носового дыхания, которое может привести к ухудшению состояния у больных с хроническими заболеваниями легких или спровоцировать развитие пневмонии.
Метод, предложенный J.M.Ferris и G.K.Smith в 1956 г. и подробно описанный в отечественной литературеЮ.М.Дедерером (1962), интубация тонкой кишки через гастростому, лишен этого недостатка и показан у пациентов, у которых проведение зонда через нос по каким-то причинам невозможно или нарушение носового дыхания из-за зонда повышает риск послеоперационных легочных осложнений.
Дренирование тонкой кишки через энтеростому, например, метод И.Д.Житнюка, который широко применялся в неотложной хирургии до появления промышленно выпускаемых зондов для назогастральной интубации. Он предполагает ретроградное дренирование тонкой кишки через подвесную илеостому.
(Существует метод антеградного дренирования через еюностому по J.W.Baker (1959), раздельное дренирование проксимальных и дистальных отделов тонкой кишки через подвесную энтеростому по White (1949) и их многочисленные модификации). Данные методы представляются наименее предпочтительным в силу возможных осложнений со стороны энтеростомы, опасности формирования тонкокишечного свища на месте энтеростомы и т.д.
Ретроградное дренирование тонкой кишки через микроцекостому (G.Sheide, 1965) может быть использовано при невозможности антеградной интубации.
Пожалуй, единственным недостатком метода является сложность проведения зонда через Баугиниеву заслонку и нарушение функции илеоцекального клапана. Цекостома после удаления зонда, как правило, заживает самостоятельно. Вариантом предыдущего способа является предложенный И.С.Мгалоблишвили (1959) метод дренирования тонкой кишки через аппендикостому.
Трансректальное дренирование тонкой кишки применяется почти исключительно в детской хирургии, хотя описано успешное использование этого метода у взрослых.
Слайд 58
Особенности лечения ОКН при других причинах заболевания.

При желчнокаменной непроходимости выполняется энтеротомия с извлечением камня. Энтеротомия
должна выполняться на участке кишки, который не имеет выраженных трофических изменений стенок – предпочтительно дистальнее препятствия. Разрез и ушивание энтеротомной раны должно проводиться в поперечном направлении. От раздавливания и низведения желчных камней в слепую кишку следует воздержаться ввиду травматичности манипуляции. Не рекомендуется разделение конгломерата и одновременные вмешательства на желчном пузыре и области желчно-кишечного свища.
При обтурации безоарами проводят их фрагментацию и низведение в слепую кишку. При невозможности — энтеротомия с извлечением этих образований.
При заворотах сигмовидной кишки без некроза производится: 1) резекция по типу Микулича (при отсутствии высокого операционного риска у сохранных пациентов) 2) деторзия заворота с мезосигмопластикой и ретроградной интубацией сигмовидной кишки газоотводной трубкой. 3) При заворотах сигмовидной кишки с некрозом выполняется резекция по типу Гартмана с выведением одноствольной сигмостомы.
Слайд 59
Особенности лечения ОКН при других причинах заболевания.
При

заворотах слепой кишки без некроза:
1) резекция кишки с анастомозом;
2) деторзия заворота и цекопексия.
При некрозе слепой кишки:
3) резекция с илеотрасверзоанастомозом;
4) при выраженнной непроходимости, перитоните резекция с илео- или трансверзостомой
В случаях заворота поперечно-ободочной кишки, независимо от наличия или отсутствия некроза: сегментарная резекция поперечно-ободочной кишки или расширенная гемиколэктомия с выведением колостомы. При правосторонней гемиколэктомии допустимо наложение илеотрасверзоанастомоза.
При завороте тонкой кишки без некроза выполняется деторзия заворота, пликация брыжейки тонкой кишки на длинном назоинтестинальном зонде. При завороте с некрозом тонкой кишки производится резекция тонкой кишки с наложением анастомоза бок-в-бок, назоинтестинальная декомпрессия.
При узлообразовании кишечника расправление узла производится в исключительных случаях – небольшом сроке от чала заболевания (до 4 часов) и явной жизнеспособности органа. В противном случае расправление узла опасно резорбцией и развитием выраженного эндотоксикоза и 27
При опухолях селезеночного угла и нисходящего отдела ободочной кишки:
1. Без признаков перитонита показана левосторонняя гемиколэктомия с колостомией.
2. При перитоните и тяжелых гемодинамичних расстройствах следует ограничиться трансверзостомой.
3. Если опухоль неоперабельная и перитонита нет следует наложить обходной анастомоз.
Слайд 60
Правосторонняя гемиколэктомия. Локализация опухоли и границы резекции.
Слайд 61
ЧРЕЗБРЮШИННАЯ ЭКСТИРПАЦИЯ ПРЯМОЙ КИШКИ С НАЛОЖЕНИЕМ ОДНОСТВОЛЬНОГО ПАХОВОГО

ПРОТИВОЕСТЕСТВЕННОГО ЗАДНЕГО ПРОХОДА
Способ Гартмана
(Hartmann). Операцию производят под наркозом. Послойно рассекают переднюю брюшную стенку от верхнего края лонного сочленения до пупка. Рану обкладывают марлевыми салфетками и производят ревизию органов брюшной полости с целью выявления метастазов.
Больного переводят в положение Тренделенбурга, смещают петли тонкой кишки кверху и вправо и удерживают их большими марлевыми салфетками.
Рассечение париетальной брюшины вдоль сигмовидной и прямой кишок, а также выделение прямой кишки производится в той же последовательности, что и при брюшинно-промежностной экстирпации, с той лишь разницей, что при мобилизации боковых стенок кишки не пересекают средних прямокишечных артерий, так как при их посредстве осуществляется кровоснабжение остающейся после операции части прямой кишки.
После мобилизации прямой кишки ее отгораживают марлевыми салфетками от окружающих органов и пережимают дистальнее раковой опухоли двумя изогнутыми под прямым углом зажимами. Кишку рассекают между наложенными зажимами так, чтобы над дистальным зажимом выступал край кишечной стенки длиной 1 см.
Проксимальный участок кишки, подлежащий резекции, вместе с частью сигмовидной кишки обвертывают марлевыми салфетками и выводят из брюшной полости. После этого края дистального участка кишки, выступающие над зажимом, сшивают рядом узловых шелковых швов. Концы нитей боковых швов не срезают, используя их как держалки. Затем накладывают второй ряд узловых швов, захватывая в них мышечную оболочку кишки. Всего накладывают пять—семь таких швов, концы нитей срезают. Извлекают из полости малого таза марлевые салфетки и тщательно перевязывают все кровоточащие сосуды. Края париетальной брюшины сшивают рядом узловых швов, подшивая к линии швов культю прямой кишки. В нижний угол раны между швами, соединяющими края рассеченной брюшины, для дренирования вводят конец резиновой трубки с боковыми отверстиями, периферический конец этой трубки выводят через лапаро-томную рану. Затем сшивают края рассеченной париетальной брюшины в проксимальном направлении. После этого перевязывают сигмовидные артерии и пересекают брыжейку сигмовидной кишки. Мобилизованную сигмовидную кишку пересекают между двумя кишечными жомами и резецированный участок кишки удаляют. Проксимальный конец сигмовидной кишки зашивают двухрядным швом и накладывают противоестественный задний проход в левой паховой области.
Слайд 62
Схема обструктивной резекции сигмовидной кишки (операция Гартмана).
Слайд 63
Схема обструктивной резекции сигмовидной и прямой кишки (операция
Гартмана).
Слайд 64
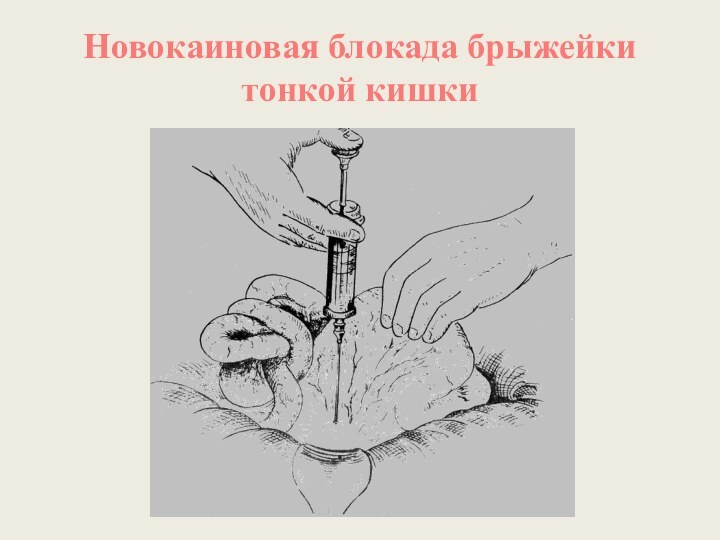
Новокаиновая блокада брыжейки тонкой кишки
Слайд 65
Резекция толстой кишки с опухолью
Слайд 67
Энтеротомия при узлообразовании
Слайд 69
Консервативная терапия
Консервативная терапия, направленная

на разрешение ОКН, проводится у больных с обтурационной формой
ОКН при отсутствии выраженных вводно-электролитных нарушений и небольших (до 36 часов) сроках заболевания. Характер консервативной терапии, ее длительность зависят от причины, тяжести заболевания уровня непроходимости, особенностей клинической картины.
При обтурационной тонкокишечной непроходимости вследствие желчных камней, безоара эффективность консервативных мероприятий невелика. Следует помнить, что особенностью течения этих заболеваний является ремитирующий характер непроходимости с эпизодами «мнимого благополучия». Это нередко приводит к задержке операции и усугублению состояния. По мере установки диагноза целесообразно оперировать пациентов в ближайшие 6 часов не надеясь на полноценное восстановление пассажа по тонкой кишке.
В случае спаечной тонкокишечной непроходимости, учитывая патогенетические особенности заболевания, надежды на консервативное разрешение значительно выше. Отсюда и правомерность интенсивного лечения, направленного на устранение непроходимости. Наиболее оптимально проведение консервативной терапии в течение 12 часов. [18,37,60,61,63] (СР–B). Этот срок достаточен для выявления тенденции к разрешению непроходимости или, при отсутствии таковой, для адекватной подготовки к срочному вмешательству .
Слайд 70
Комплекс консервативного лечения включает в себя:
Декомпрессию проксимальных

отделов желудочно-кишечного тракта. Назогастральной интубации бывает достаточно для ликвидации
перерастяжения петель. Более перспективно в этом плане является ЭНИД, которая повышает эффективность консервативной терапии до 60,5-100%, и уменьшает сроки проведения консервативной терапии, ускоряя принятие тактических решений [64,38,65,66] (СР- B).
Инфузионую терапию;
Введение спазмолитических препаратов;
Сифонную клизму и эндоскопическую деторзию (при завороте сигмовидной кишки);
Перспективно внутрикишечное введение водорастворимого контраста, который помимо решения диагностических задач обладает лечебным воздействием, позволяя повысить эффективность консервативных мероприятий до 81,5-91% (31,32,34,35,36). Проведенные Di Saverio S (2008)[33], Burge J (2005) [63]контролируемые рандомизированные исследования, доказали достоверно более быстрое разрешение непроходимости по сравнению с плацебо у пациентов с острой спаечной тонкокишечной непроходимостью (СР – B).
Важен всесторонний и тщательный контроль над течением кишечной непроходимости, который осуществляется на основании комплекса параметров: 1) клинических данных (болевой синдром, вздутие живота, отхождение стула, газов, рвоты, динамика зондового отделяемого); 2) лабораторных показателей, свидетельствующих о водно-электролитном балансе и 3)рентгенологической оценки пассажа контрастного вещества (водорастворимые препараты, сульфат бария) по желудочно-кишечному тракту.
Признаками неразрешающейся острой тонкокишечной непроходимости являются: сохранение\рецидив болей в животе, рвоты, появление мышечного напряжения, свободной жидкости в брюшной полости при КТ или УЗИ, зондовое отделяемое более 500 мл/сут [76,77,78] (СР-С), отсутствие динамики продвижения контрастного вещества по тонкой кишке и поступления его в толстую кишку [18,76] (СР-B). В этой ситуации принимается решение о срочном оперативном вмешательстве, а проводимые консервативные мероприятия расцениваются как элементы предоперационной подготовки.
Слайд 71
Принципы ведения послеоперационного периода.
1.
Диета зависит от характера и объема оперативного вмешательства.
2. В первые дни положения больного в постели с приподнятым головным концом (положение Фоулера). Дыхательная гимнастика, перкусионний массаж грудной клетки. Раннее вставание из постели. Швы снимают на 8-9 день.
3. Выписка на 10-12 день после операции при неосложненном течении.
4. Дезинтоксикационная, заместительная инфузионная терапия (коллоидные, солевые растворы, глюкоза).
5. Улучшение реологических свойств крови (реополиглюкин, рефортан, стабизол).
Слайд 72
6. Антибиотики широкого спектра действия
в комбинации с препаратами трихопола (метронидазол).
7. Нормализация электролитного обмена и кислотно-щелочного равновесия (растворы солей калия, натрия, кальция, гидрокарбоната).
8. Нормализация систем дыхания, кровообращения, сердечной деятельности (кордиамин, сульфокамфокаин, коргликон, строфантин, курантил, феноптин).
9. Профилактика тромбоэмболических осложнений (фраксипарин).
10. Профилактика печеночно-почечной недостаточности (аскорбиновая, глютаминовая, липоевая кислоты, метионин, эсенциале, управляемая гемодилюция).
11. Механическая, химическая и электрическая стимуляция ЖКТ (клизма с гипертоническим раствором, калимин, прозерин, электростимуляция).
12. Общеукрепляющая, иммуностимулирующая терапия (витамины, метилурацил, препараты тимуса, анаболические гормоны).
13. Гормональная терапия по показаниям.
Принципы ведения послеоперационного
периода.
Слайд 73
Осложнение в послеоперационном периоде.
1. Некроз странгулированной петли
кишки.
2. Кровотечение.
3. Несостоятельность швов анастомоза.
4. Абсцессы
брюшной полости.
5. Кишечные свищи.
6. Спаечная болезнь брюшины.