Слайд 2
Продолжительность раннего послеоперационного периода у гинекологических больных занимает
7-10 дней. Длительность позднего послеоперационного периода при его неосложненном
течении ограничена тремя месяцами после хирургического лечения.
В послеоперационную палату больных переводят только после восстановления у них адекватного дыхания, сознания, мышечного тонуса, рефлекторной активности, нормализации гемодинамики. В случае необходимости поддержания ИВЛ, а также в случаях тяжелого состояния больных переводят в отделение реанимации и интенсивной терапии.
Слайд 3
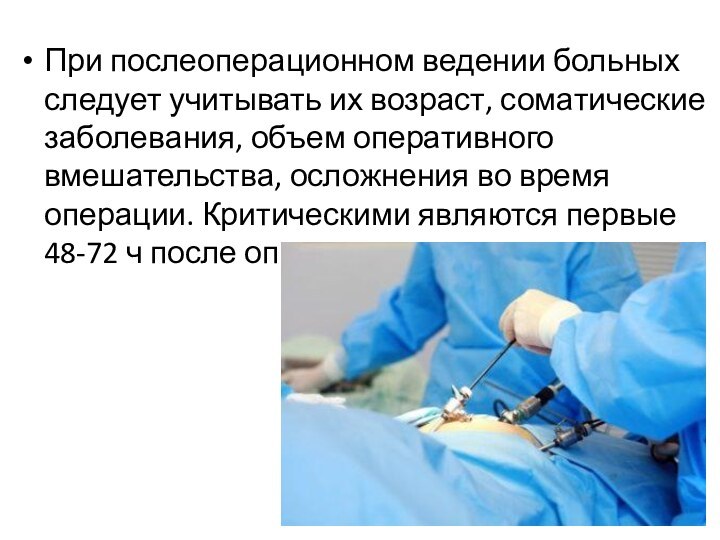
При послеоперационном ведении больных следует учитывать их возраст,
соматические заболевания, объем оперативного вмешательства, осложнения во время операции.
Критическими являются первые 48-72 ч после операции.
Слайд 4
При абдоминальных операциях сразу после операции на участок
послеоперационной раны на 3-4 ч кладут груз для гемостаза
и щажение передней брюшной стенки при рвоте или кашле. Для дополнительного гемостаза, уменьшения послеоперационного отека раны, анальгезии целесообразно применять дозированную локальную гипотермию (холод на область послеоперационной раны по 30 мин через 1,5-2 ч в течение первых двух дней).
Слайд 5
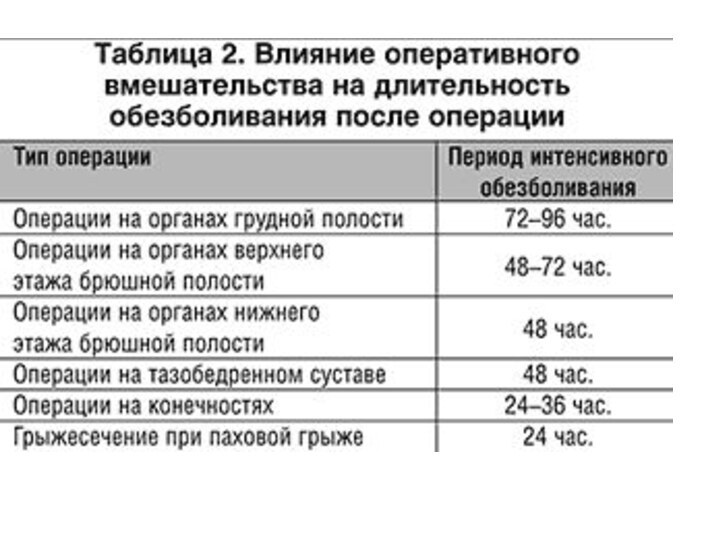
Болевой синдром после операции негативно влияет на течение
послеоперационного периода. Для обезболивания назначают анальгетики, при необходимости каждые
4-6 ч после операции (промедол, трамал, трамадол, реналган, баралгин и т.п.). Адекватное обезболивание позволяет больному глубоко дышать, осуществлять адекватную вентиляцию легких. На 2-3-е сутки введения анальгетиков, по возможности, ограничивают до однократного введения в сутки (на ночь).
Слайд 8
С целью профилактики легочных осложнений (послеоперационная пневмония) показаны при необходимости

кислородная терапия, дренажное положение, стимуляция кашля; следует принимать муколитики,
ставить банки кругами и горчичники на грудную клетку (утро-вечер). Следят за гигиеной больных (санация и туалет полости рта, наружных половых органов, гигиенические обтирания, профилактика пролежней).
В течение всего послеоперационного периода внимательно наблюдают за общим состоянием больного (температура тела, артериальное давление, частота пульса, дыхания), послеоперационной раной, выделениями из дренажей и катетеров, своевременным опорожнением мочевого пузыря и кишечника. Тщательно проводят пальпацию живота для определения наличия или отсутствия признаков раздражения брюшины, состояния кишок. Осуществляют лабораторный контроль за состоянием основных жизненных функций организма.
В первые часы после операции больной смачивают губы влажной салфеткой, на вторые сутки питья жидкости не ограничивают (1,5-2 л). Рекомендуют кипяченую воду или чай без сахара с лимоном, настой шиповника без сахара, щелочные минеральные воды без газа.
Слайд 9
Инфузионная терапия послеоперационным больным
I группа — для женщин без

сопутствующей экстрагенитальной патологии, с нормальным течением операции и послеоперационного
периода (в первые сутки 1200—2000 мл, во вторые — 800—1200 мл, соотношение коллоидов и кристаллоидов 1:1);
II группа — для больных, оперативное вмешательство у которых осложнилось паретическим состоянием желудочно-кишечного тракта или эндогенной интоксикацией, связанной с длительно существовавшим очагом хронического воспаления в половых органах (дезинтоксикация, оптимальная продолжительность 3—5 суток, в первые двое — 2400-2800 мл, на 3-5-е сутки — 1600- 2000 мл, соотношение коллоидов и кристаллоидов 2:1, ежедневно альбумин 5 % — 200 мл или протеин 250 мл);
III группа — для пациенток с сопутствующей патологией сердечнососудистой системы (коррекция реологических свойств крови, с учетом опасности провокации застойной сердечной недостаточности, общее количество жидкости не более 800 мл, соотношение коллоидов и кристаллоидов 1:1).
























![Петергоф Мед. Анализы на наркотики по моче. Цена 950 рублей. Срок 1 сутки. [19-016] Скрининговое исследование мочи на предмет наличия наркотических веществ и их метаболитов (морфин, метамфетамин, кокаин, марихуана)](/img/tmb/14/1367107/2bec292ee8e6c6b8243e035deb03cca9-210x.jpg)