- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Синдромы в ринологии
Содержание
- 2. Синдромы в ринологииД.м.н., профессор Жайсакова Д.Е.
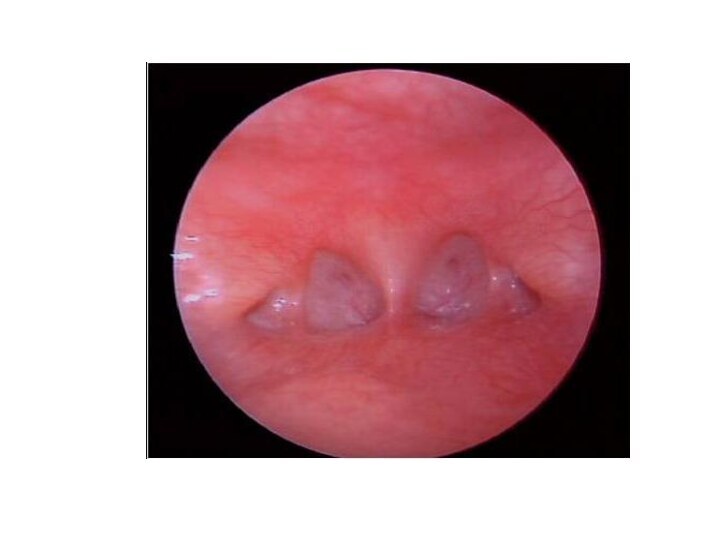
- 3. Атрезия хоан Атрезия хоан
- 4. Причины возникновения: Врожденная атрезия хоан
- 6. Выделяют:одностороннюю (сращение с одной стороны),двустороннюю (сращение с
- 8. Диагностика: Диагностировать атрезию хоан при ее
- 9. Лечение: Лечение атрезии хоан
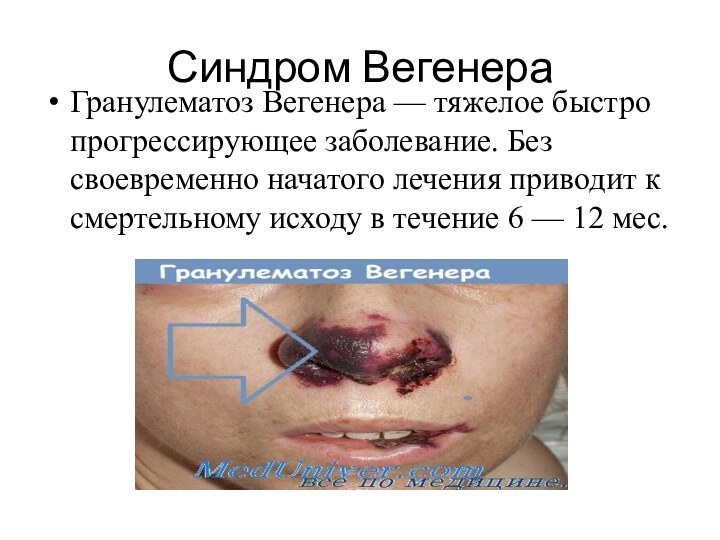
- 10. Синдром ВегенераГранулематоз Вегенера — тяжелое быстро прогрессирующее заболевание.
- 11. Подразделяется на две формы: локальную;Генерализованную
- 12. При локальной форме поражаются ЛОР органы(90 % случаев)
- 14. При генерализованной форме к вышеуказанным
- 15. Достаточно часто гранулематоз Вегенера протекает
- 16. Клиническая картинаОбщие проявленияЗаболевание начинается с общей слабости,
- 17. Классификационные критерии диагностики гранулематоза Вегенера
- 18. Диагностика:
- 19. Лечение: Прогноз гранулематоза Вегенера
- 20. Синдром Видаля Характерные диагностические признаки лор синдрома.
- 21. Характерные диагностические признаки лор синдрома:
- 22. При данном синдроме получают своё развитие такие
- 23. Диагностика: Консультация лор врача, консультация терапевта, консультация кардиолога, консультация гастроэнтеролога, консультация дерматолога.
- 24. Синдром волосато-носо-фланговый Характерные диагностические признаки лор синдрома.
- 25. Клиническая картина: Пациенты с данным
- 26. Диагностика: Консультация врача оториноларинголога, консультация отоневролога, консультация невролога, консультация генетика.
- 27. Синдром Картагенера
- 28. При аускультативном и перкуторном
- 29. При диагностировании заболевания опираются
- 30. Лечение:Консервативная терапия является основополагающим методом лечения синдрома
- 31. Синдром Ослера Характерные диагностические
- 32. Клиническая картина: Основной и порой единственной жалобой лор
- 33. Диагностика: Консультация лор врача, консультация
- 34. Синдром Пайла Характерные диагностические
- 35. Клиническая картина: За счёт врождённого порока, обусловленного черепно-метафизарной
- 36. Диагностика: Консультация лор врача, отомикроскопическое исследование,
- 37. Синдром Пьетрантони Характерные диагностические признаки лор
- 38. Клиническая картина: Основной жалобой при данном синдроме является
- 39. Диагностика: Консультация лор врача, компьютерное томографическое
- 40. Скачать презентацию
- 41. Похожие презентации
Синдромы в ринологииД.м.н., профессор Жайсакова Д.Е.































Слайд 4
Причины возникновения:
Врожденная атрезия хоан вызывается
задержкой или остановкой развития ткани в хоанальной области. Происходит
этот сбой примерно на 36-38 день развития плода, когда должны формироваться первичные хоаны, разделенные перегородкой. Приобретенная атрезия хоан может возникнуть вследствие травм или воспалительных заболевания полости носа.
Слайд 6
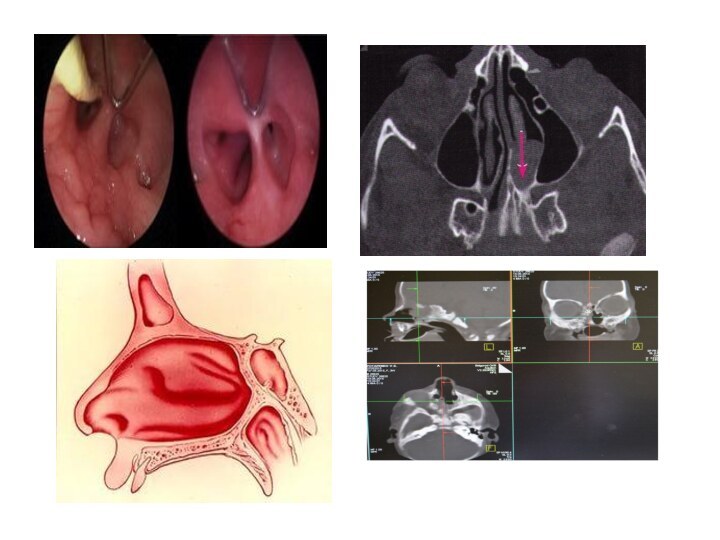
Выделяют:
одностороннюю (сращение с одной стороны),
двустороннюю (сращение с двух
сторон),
полную (сращение полностью перекрывает полость носа),
частичную (в перегородке
есть отверстия либо она не полностью перекрывает носовую полость),перепончатую,
костную
смешную атрезию хоан – имеют различия из-за состава тканей, перекрывающих полость носа.
Слайд 8
Диагностика:
Диагностировать атрезию хоан при ее полной
форме у новорожденного можно сразу после его осмотра. Частичную
атрезию могут диагностировать и в более позднем возрасте. В этом случае необходимо зондирование полости носа и/или рентгенография
Слайд 9
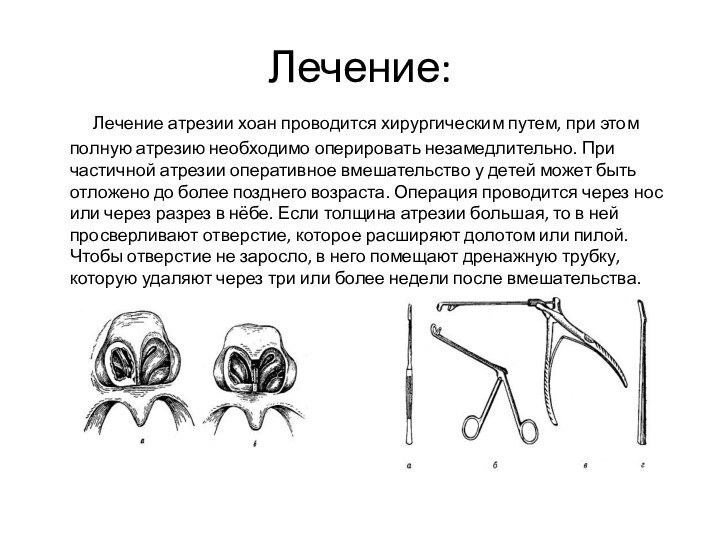
Лечение:
Лечение атрезии хоан проводится
хирургическим путем, при этом полную атрезию необходимо оперировать незамедлительно.
При частичной атрезии оперативное вмешательство у детей может быть отложено до более позднего возраста. Операция проводится через нос или через разрез в нёбе. Если толщина атрезии большая, то в ней просверливают отверстие, которое расширяют долотом или пилой. Чтобы отверстие не заросло, в него помещают дренажную трубку, которую удаляют через три или более недели после вмешательства.
Слайд 10
Синдром Вегенера
Гранулематоз Вегенера — тяжелое быстро прогрессирующее заболевание. Без
своевременно начатого лечения приводит к смертельному исходу в течение
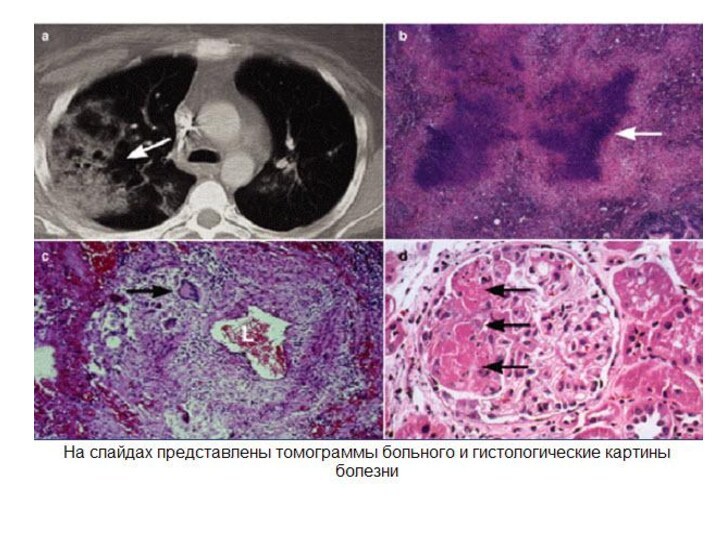
6 — 12 мес.Слайд 12 При локальной форме поражаются ЛОР органы(90 % случаев) и
глаза (10 % случаев) с развитием ринита, назофарингита, синусита, евстахиита,
отита, склерита, эписклерита, а также увеита.Слайд 14 При генерализованной форме к вышеуказанным симптомам
присоединяется поражение легких (80 % случаев)в виде легочного гранулематозного васкулита,
обычно заканчивающегося образованием легочных гранулём. Гранулемы подвержены распаду с образованием каверн, что нередко сопровождается легочным кровотечением. У 2/3 пациентов наблюдается поражение почек в виде некротизирующего быстропрогрессирующего гломерулонефрита.Слайд 15 Достаточно часто гранулематоз Вегенера протекает с
развитием кожного васкулита (у 40 % пациентов) и поражения периферической
нервной системы (15 %) с развитием асимметричной полинейропатии. У 5 % больных описан перикардит.
Слайд 16
Клиническая картина
Общие проявления
Заболевание начинается с общей слабости, пониженного
аппетита и похудения. В последующем присоединяются лихорадка, артралгии и
миалгии. Иногда выявляют симптомы реактивных артритов.Поражение глаз
При гранулематозе Вегенера воспалительный процесс затрагивает в основном белочную и радужную оболочку глаз. Нередко развитие увеита, иридоциклита, эписклерита, склерита, приводящих к перфорации роговицы и слепоте. Возможно образование периорбитальной гранулёмы с развитием экзофтальма
Поражение верхних дыхательных путей, ротовой полости и органов слуха
Проявляется в виде упорного насморка с гнойно-геморрагическим отделяемым. В последующем развивается изъязвление слизистой оболочки. Возможна перфорация перегородки с развитием седловидной деформации носа. Помимо язвенно-некротического ринита возможно поражение трахеи, гортани, придаточных пазух носа, слуховых труб и ушей. Нередко возникновение язвенного стоматита. Иногда встречается резистентный к консервативному и хирургическому лечению мастоидит
Поражение кожи
Наблюдается кожный васкулит с язвенно-геморрагическими высыпаниями.
Поражение нервной системы
Протекает в виде асимметричной полинейропатии.
Поражение лёгких
В легких образуются гранулемы, нередко распадающиеся, что приводит к кровохарканию и развитию дыхательной недостаточности. У 1/3 пациентов гранулёмы клинически ничем себя не проявляют. Возможно развитие плеврита, аускультативно проявляющегося шумом трения плевры. Также может наблюдаться выпотной плеврит
Поражение почек
Одной из излюбленных локализаций гранулематоза Вегенера являются почечные клубочки. Возникающий гломерулонефрит проявляется гематурией, массивной протеинурией, нередко имеет быстро прогрессирующее течение и приводит к быстро нарастающей почечной недостаточности.
Поражение оболочек сердца
Проявляется в виде различных видов перикардита. Поражение миокарда и эндокарда нехарактерно
Слайд 19
Лечение:
Прогноз гранулематоза Вегенера без
адекватного лечения всегда плохой. Через 2 года умирают более
90% больных; после появления первых признаков поражения почек средняя продолжительность жизни составляет 5 мес. Кортикостероиды, назначенные изолированно, дают при этом заболевании весьма скромный эффект, хотя могут вызвать заметное улучшение при поражении глаз и артритах. Препаратом выбора является циклофосфамид, назначаемый внутрь в суточной дозе 2 мг/кг, т. е. в большинстве случаев по 150 мг в день. Только при быстром прогрессировании болезни этот препарат в первые дни болезни иногда вводят внутривенно. Как правило, циклофосфамид сочетается с преднизолоном, особенно при наличии системных проявлений, поражения глаз, суставов, почек и кожи. Начальная доза преднизолона составляет 40-60 мг/сут, но после развития явного улучшения может постепенно уменьшаться с переводом больного,' если это возможно, на прием препарата через день и попыткой последующей отмены. Основной препарат терапевтической программы - циклофосфамид - следует принимать длительно. Медленное и постепенное снижение его дозы (до полной отмены) рекомендуется начинать только через год после развития полной ремиссии. При правильном лечении можно добиться ремиссии более чем у 95% больных. У ряда больных ремиссии после прекращения лечения длятся до 15 лет, что позволяет ставить вопрос о возможности полного выздоровления. Рецидивы после отмены терапии редки, но поддаются вновь назначенному лечению.
Слайд 20
Синдром Видаля
Характерные диагностические признаки лор синдрома. Данный
лор синдром хорошо известен. Для него характерна триада симптомов:
бронхиальная астма, непереносимость аспирина, полипозный риносинусит.
Слайд 21
Характерные диагностические признаки лор синдрома:
Данный лор синдром хорошо известен. Для него характерна
триада симптомов: бронхиальная астма, непереносимость аспирина, полипозный риносинусит.Слайд 22 При данном синдроме получают своё развитие такие заболевания
как: хронический вазомоторный ринит нейровегетативная форма, острый катаральный и гнойный синусит, полипозный этмоидит, полипозный
риносинусит, бронхиальная астма. В общем анализе крови чаще встречается эозинофилия. Реакция на приём таблетки аспирина начинается через 10-15 минут и длится от 1 часа до 2 дней.Прием аспирина вызывает вначале бронхоспазм и как следствие удушье (асфиксию), так же понижение артериального давления (гипотонию), возможно развитие обморока и анафилактического шока. На коже отмечается аллергическая реакция по типу «крапивницы», возможен ангионевротический отек, цианоз и мраморность кожных покровов, со стороны желудочно-кишечного тракта возможен диспептический синдром: тошнота, рвота, болевой синдром, диарея.
Слайд 23
Диагностика:
Консультация лор врача, консультация терапевта, консультация
кардиолога, консультация гастроэнтеролога, консультация дерматолога.
Слайд 24
Синдром волосато-носо-фланговый
Характерные диагностические признаки лор синдрома. Для данного
лор синдрома характерна триада наследственных симптомов со стороны наружного
носа, межфаланговых сочленений и нарушения оволосения.
Слайд 25
Клиническая картина:
Пациенты с данным синдромом
отличаются значительными изменениями со стороны головы и лица: расширение
спинки носа до приобретения грушевидной формы, удлиненный овал лица, оттопыренность ушных раковин, узость верхней губы. Нижняя челюсть у таких пациентов массивная выдвинута вперёд. Отмечается так же нарушение оволосения лица и утолщение межфаланговых сочленений, что приводит к искривлению пальцев
Слайд 26
Диагностика:
Консультация врача оториноларинголога, консультация отоневролога, консультация
невролога, консультация генетика.
Слайд 27
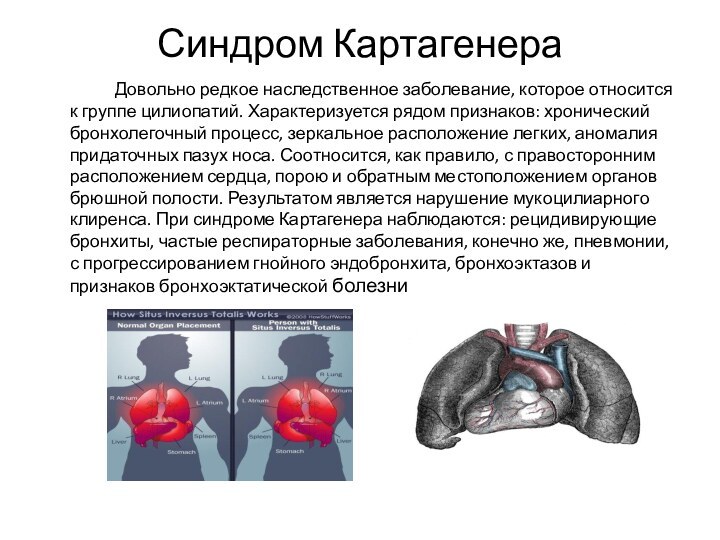
Синдром Картагенера
Довольно редкое наследственное заболевание, которое относится к группе
цилиопатий. Характеризуется рядом признаков: хронический бронхолегочный процесс, зеркальное расположение легких, аномалия придаточных пазух носа. Соотносится, как правило, с правосторонним расположением сердца, порою и обратным местоположением органов брюшной полости. Результатом является нарушение мукоцилиарного клиренса. При синдроме Картагенера наблюдаются: рецидивирующие бронхиты, частые респираторные заболевания, конечно же, пневмонии, с прогрессированием гнойного эндобронхита, бронхоэктазов и признаков бронхоэктатической болезниСлайд 28 При аускультативном и перкуторном обследовании
выявляется правостороннее расположение сердца. Выслушиваются в легких, в основном
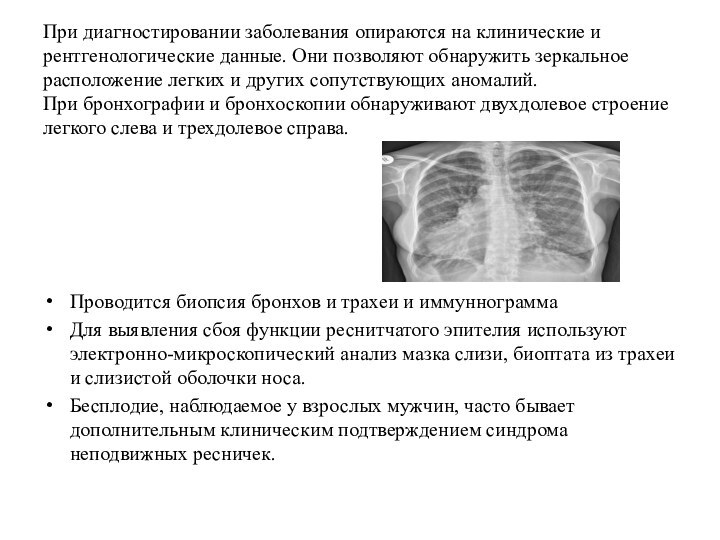
в нижних отделах, влажные и сухие хрипы. Во время обострения наблюдается рост температура тела, увеличиваются признаки интоксикации, ухудшается общее состояние, происходят физикальные изменения в легких. Затруднено носовое дыхание, наблюдаются из носа гнойные выделения. Наблюдается часто отит, хронический гнойный синусит или рецидивирующий, полипоз верхнечелюстных пазух и слизистой оболочки носа.Слайд 29 При диагностировании заболевания опираются на клинические и рентгенологические
данные. Они позволяют обнаружить зеркальное расположение легких и других
сопутствующих аномалий. При бронхографии и бронхоскопии обнаруживают двухдолевое строение легкого слева и трехдолевое справа.
Проводится биопсия бронхов и трахеи и иммуннограмма
Для выявления сбоя функции реснитчатого эпителия используют электронно-микроскопический анализ мазка слизи, биоптата из трахеи и слизистой оболочки носа.
Бесплодие, наблюдаемое у взрослых мужчин, часто бывает дополнительным клиническим подтверждением синдрома неподвижных ресничек.
Слайд 30
Лечение:
Консервативная терапия является основополагающим методом лечения синдрома Картагенера.
Направлена она на устранение либо же снижение активности воспалительного
процесса в легких и бронхах, улучшение вентиляционной и дренажной функций.При проведении антибактериальной терапии учитывают чувствительность микрофлоры, которая выделяется из содержимого бронхов и из мокроты, во время протекания воспалительного процесса либо при обострении. Продолжительность лечения – 2-4 недели, с использованием антибиотиков в максимальных дозах и в разных комбинациях их введения: внутримышечно, перорально, а при бронхоскопии – эндобронхиально.
Положительного успеха можно добиться при сочетании антибактериальной терапии с теми мероприятиями, которые направлены на совершенствование дренажной функции бронхов, улучшение выделения мокроты и ее разжижение.
Слайд 31
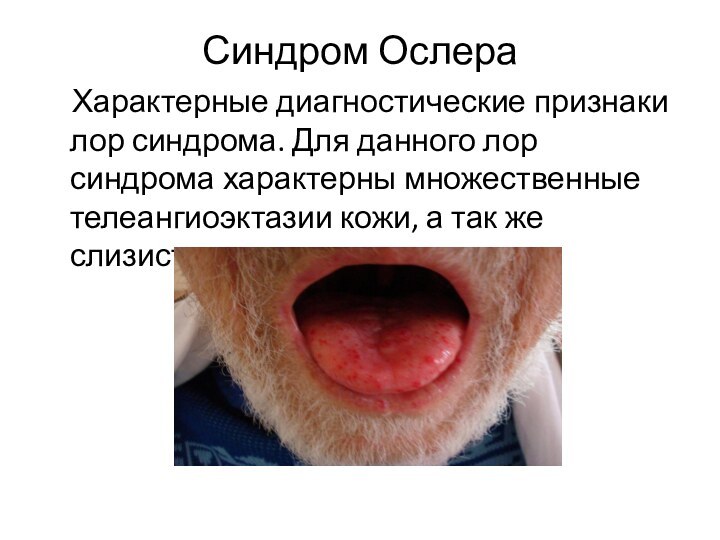
Синдром Ослера
Характерные диагностические признаки лор синдрома.
Для данного лор синдрома характерны множественные телеангиоэктазии кожи, а
так же слизистых
Слайд 32
Клиническая картина:
Основной и порой единственной жалобой лор пациента
являются телеангиоэктазии в полости носа на слизистых оболочках и
кожи преддверия носа, что провоцирует частые носовые кровотечения.Так же встречаются телеангиоэктазии на губах, слизистой оболочке задней стенки глотки, мягких тканях гортаноглотки, слизистых оболочках пищевода и трахеи, что зачастую провоцирует кровохарканье.
Реже, при обильном стекании крови по задней стеки глотки и раздражении рвотного центра возможно развитие кровавой рвоты. При этом каловые массы будут обильно окрашены кровью, а в анализе мочи будет наблюдается гематурия
Слайд 33
Диагностика:
Консультация лор врача, консультация дерматолога,
консультация генетика, консультация уролога, общий анализ мочи, общий анализ
крови, биохимический анализ крови, коагулограмма крови (гемосиндром).
Слайд 34
Синдром Пайла
Характерные диагностические признаки лор
синдрома. Для данного лор синдрома характерна черепно-метафизарная дисплазия трубчатых
костей.
Слайд 35
Клиническая картина:
За счёт врождённого порока, обусловленного черепно-метафизарной дисплазией
трубчатых костей отмечается изменение лицевого скелета, за счёт чего
изменена спинка носа в сторону её утолщения. Лицо при этом имеет уплощённый вид.Носовое дыхание, как правило, затруднено за счёт изменения формы спинки носа. Рентгенографически у таких пациентов отмечается снижение пневматизации околоносовых пазух, а так же снижение пневматизации сосцевидных отростков височных костей.
Так же, на рентгенограмме позвоночника будет отмечено выраженное утолщение тел поясничных позвонков, за счёт чего подвижность позвоночного столба снижена, а склонность к ломкости косной ткани повышена. За счёт анатомического нарушения структур среднего и внутреннего уха слух пациентов с данным синдромом будет снижен за счёт страдания механизма звукопроведения, т.е. цепи слуховых костей и барабанной полости.
Неврологически данный синдром проявляется парезом лицевого нерва, Офтальмологически - атрофией зрительного нерва.
Слайд 36
Диагностика:
Консультация лор врача, отомикроскопическое исследование, акуметрическое
исследование слуха, аудиометрическое исследование слуха, исследование в позе Ромберга,
воздушная нистагмометрия, компьютерное томографическое исследование и околоносовых пазух, височных костей и позвоночного столба, магнитно-резонансная томография головного мозга, консультация отоневролога, консультация генетика, консультация травматолога, консультация офтальмолога, исследование глазного дна, остроты и полей зрения, консультация невролога.
Слайд 37
Синдром Пьетрантони
Характерные диагностические признаки лор синдрома.
Для данного лор синдрома характерны симптомы, развивающиеся при активном
опухолевом росте, исходящим из околоносовых пазух и клеток решетчатого лабиринта
Слайд 38
Клиническая картина:
Основной жалобой при данном синдроме является невралгия
тройничного нерва и ощущение гипостезии и полной анестезии кожи
и слизистых оболочек, в месте (зоне) локализации опухоли.При условии, что злокачественная опухоль локализуется в основании верхнечелюстной пазухи ощущение онемения будет в области преддверия ротовой полости.
При локализации опухоли в области верхней стенки верхнечелюстной пазухи онемение будет в щёчной области, области верхней губы и зубов.
При локализации в передних клетках решетчатого лабиринта дискомфорт и парестезия будет в области внутреннего угла глаза, области пирамиды наружного носа и полости носа.
При локализации в задних клетках решётчатого лабиринта ощущение гипостезии и полной анестезии будет в периорбитальной области, височной и реже теменной области, области скуловой кости, а также области наружного уха.