Слайд 2
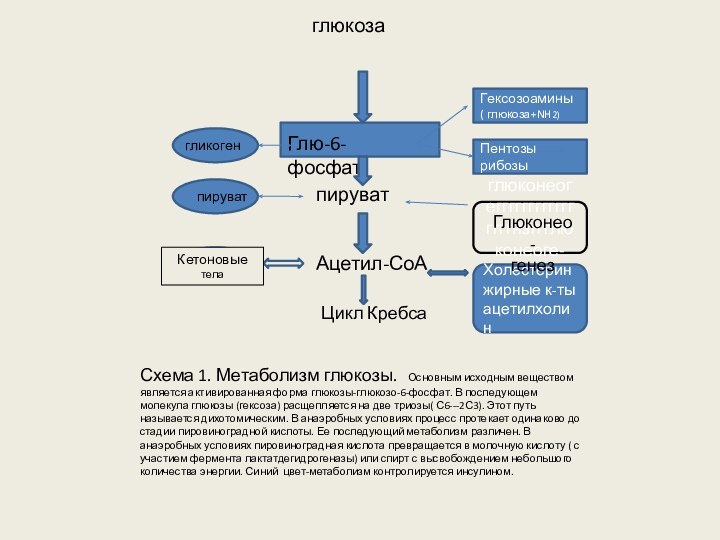
глюкоза
Глю-6-фосфат
пируват
Ацетил-СоА
Цикл Кребса
Гексозоамины
( глюкоза+NH2)
Пентозы рибозы
глюконеогеггггггггггггггггнзггглюконеоге-нез
Холестерин жирные к-ты
ацетилхолин
гликоген
пируват
Кетоновые
тела
Схема 1. Метаболизм глюкозы. Основным исходным веществом
является активированная форма глюкозы-глюкозо-6-фосфат. В последующем молекула глюкозы (гексоза) расщепляется на две триозы( С6---2С3). Этот путь называется дихотомическим. В анаэробных условиях процесс протекает одинаково до стадии пировиноградной кислоты. Ее последующий метаболизм различен. В анаэробных условиях пировиноградная кислота превращается в молочную кислоту ( с участием фермента лактатдегидрогеназы) или спирт с высвобождением небольшого количества энергии. Синий цвет-метаболизм контролируется инсулином.
Глюконео- генез
Слайд 3
Типовые нарушения углеводного обмена.
Гипогликемии.
Гипергликемии.
Галактоземии.
Фруктоземии.
Гликогенозы (болезни накопления).
Нарушение всасывания и
усвоения углеводов.
Образование гликированных белков.
Слайд 4
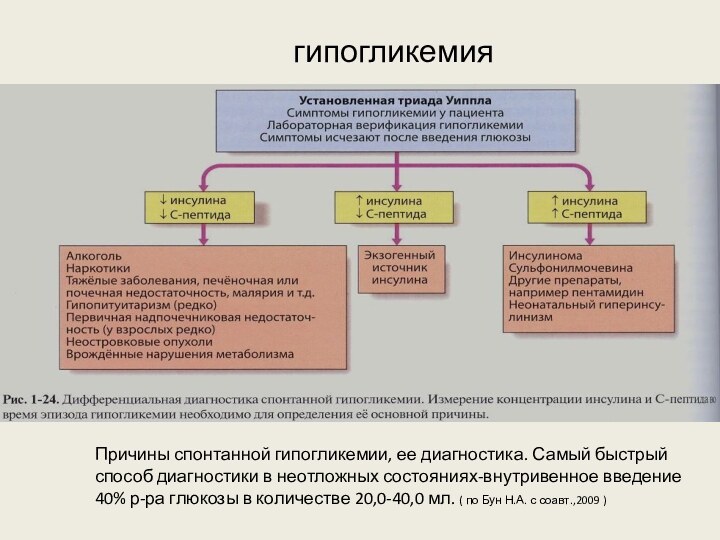
гипогликемия
Причины спонтанной гипогликемии, ее диагностика. Самый быстрый способ
диагностики в неотложных состояниях-внутривенное введение 40% р-ра глюкозы в
количестве 20,0-40,0 мл. ( по Бун Н.А. с соавт.,2009 )
Слайд 5
ГИПЕРГЛИКЕМИЯ
ГИПЕРГЛИКЕМИЯ-состояние, когда уровень глюкозы в крови превышает
верхнюю границу для новорожденных 2,8-4,4 ммоль/л, детей 3,9-5,8, взрослых
3,9-6,4. Если гипергликемия достигает 22ммоль/л и выше, обычно развивается кома.
Диагноз СД при гипергликемии правомерен, если натощак уровень глюкозы равен 7ммоль/л и выше, или колебание глюкозы в крови в течение дня при обычном режиме дости- гает 11ммоль/л и выше.
При содержании глюкозы в крови 5,7-6,9ммоль/л проводит- ся тест толерантности к глюкозе у здоровых и при некоторых заболеваниях.
Кроме СД гипергликемия наблюдается при энцефалитах, сифилисе ЦНС, повышенном уровне контринсулярных гормо- нов.
Слайд 6
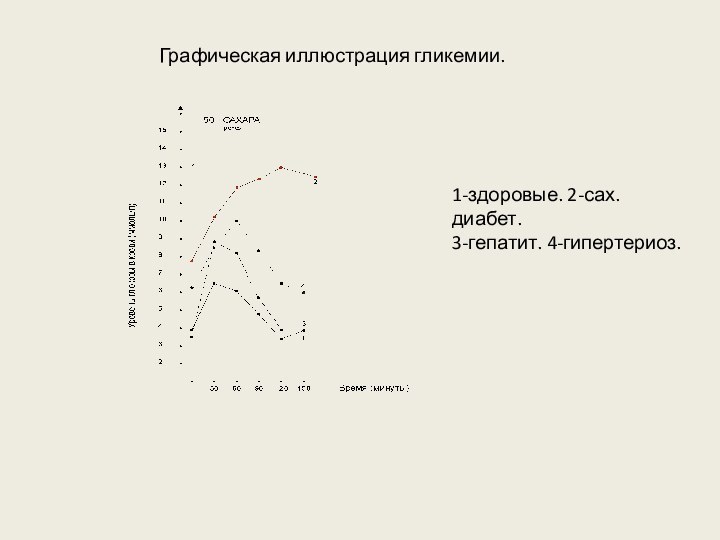
Графическая иллюстрация гликемии.
1-здоровые. 2-сах. диабет.
3-гепатит. 4-гипертериоз.
Слайд 7
.
Нормальная кривая при исследовании капиллярной крови соответствует:
Исходный уровень

находится в пределах нормы (3,8-5,8 ммоль\л )
В первые 15-30
минут кривая круто поднимается и достигает максимального значения к 30-60 минуте.
Максимальная величина может быть на 35-80% выше исходной. Чем моложе пациент, тем меньший прирост.
После максимума начинается быстрый спад и к 120 минуте опускается ниже исходного уровня (гипогликеми ческая фаза).
К 150-180 минуте достигается исходный уровень.
Отдельные порции мочи, исследованной во время нагрузки, не содержат сахара.
Особенности гликемической кривой при сахарном диабете:
Исходный уровень может быть повышенным или нормальным.
Максимум достигается медленно-между 60 и 150 минутой и более чем на 80% от исходного уровня ( индекс Бодуэна) .Чем тяжелее диабет, тем позже достигается максимум и тем он выше.
Понижение кривой замедленно ( более 5-6 часов).
Гипогликемическая фаза отсутствует.
ВСЕ ПОРЦИИ МОЧИ ИЛИ БОЛЬШИНСТВО ИЗ НИХ СОДЕРЖАТ САХАР
Гликемия после нагрузки глюкозой.
Слайд 8
ГАЛАКТОЗЕМИИ, или галактозный диабет,обычно наследствен- ного или врожденного
происхождения-дефект галактокиназы или галактозо-1-фосфатуридилтрансферазы. Осложняется появ-лением катаракты, желтухой, отставанием
в умственном разви- тии.
ФРУКТОЗЕМИИ - врожденная непереносимость фруктозы. Развивается вследствие недостаточности альдолазы ведет к накоплению в клетках фруктозо-1-фосфата, который тормозит активность ферментов распада гликогена. Фруктоземия про- является гипогликемическими состояниями, гепатомегалией, вследствие избытка гликогена в ней, развивается цирроз пече- ни, задержка роста и развития ребенка.
гексоземии
Слайд 9
Гликогенозы- типовая форма патологии углеводного обмена в основе
которой лежит нарушение процессов распада гликогена в результате генетического
дефекта соответствующих ферментов- фосфорилазы, глюкозо-6-фосфатазы,альфа-1,4-гликозидазы,амило-1,6-глюкозида- зы,фосфоглюкомутазы. Гликогенозы обозначаются по дефектному ферменту. Описано 12 типов. Относятся к т.н. болезням накопления.
Слайд 10
Переваривание и всасывание углеводов-1
В ротовой полости пищевой крахмал,
состоящий из ами- лозы (глюкоза связана 1,4 связями) и
амилопектина (глю-коза связана 1.6 связями) под действием амилазы слюны, мальтазы расщепляется до гексасахаров.
Основное переваривание углеводов осуществляется в тонком кишечнике. В просвете кишки (полостное пищева- рение) крахмал гидролизуется амилазой поджелудочной железы до мальтозы (разрушаются 1,4 и 1,6 связи).
В кишечной кайме (пристеночное пищеварение) гидролиз осуществляется с участием ферментов-дисаха –ридаз: лактаза расщепляет лактозу до глюкозы и галакто- зы. Её генный дефект ведет к мальабсорбции молочного сахара уже в раннем возрасте. Появляется лактозурия.
Слайд 11
Переваривание углеводов-2.
Сахараза гидролизует сахарозу на глюкозу и фруктозу.
Мальтаза
расщепляет мальтозу на две молекулы глюкозы.
Непереваримая растительная клетчатка расщепляется
только в толстом кишечнике с участием микроорганизмов-сапрофитов.
Всасывание.
Осуществляется фермент-транспортным комплексом мем- браны энтероцита, являющимся звеном пристеночного пищеварения. Моносахарид транспортируется в энтероцит с участием натрий-зависимого механизма в составе: натрий+белок+моносахарид.Затем натрий выходит из клет- ки.Переносчиком моносахарида из энтероцита в кровь явля-ется специализированная гликопротеиновая мелекула ГЛЮТ -2. Нервная клетка имеет переносчик ГЛЮТ-3, кардиомио- цит-ГЛЮТ-4, ГЛЮТ-5.
Слайд 12
ПРИЧИНЫ НАРУШЕНИЯ ПОЛОСТНОГО И ПРИСТЕНОЧНОГО ПИЩЕВАРЕНИЯ.
Дефицит амилазы поджелудочной
железы (неостровковая опухоль,гемахроматоз панкреас, панкреатит).
Недостаток или сниженная активность ферментов
кишеч-ника при энтеритах, резекции.
Дефицит дисахаридаз: генетический дефект лактазы, маль- тазы, изомальтазы, либо вторичный при энтеритах.
Мембранопатии энтероцитов с нарушением ГЛЮТ-транс-портеров в сочетании с дефектами переносчиков амино- кислот.
Слайд 13
Нервная регуляция.Активация симпатических центров ВНС, выброс адреналина из
надпочечников, повышает гликогено- лиз.Возрастает гликемия. Активация ПСНС повышает
выделе- ние инсулина ß-клетками, усиливает транспорт глюкозы в мы- шечные и жировые (инсулин зависимые) клетки, уменьшается гликемия.
Регуляция уровня глюкозы в крови-1
Слайд 14
Гормональная регуляция. Инсулин снижает гликемию, другие гормоны системного
действия повышают ее, поэтому они называются контринсулярными.Последние имеют большое
значение в липолизе, но кортизол играет ключе- вую роль в протеолизе (глюконеогенез), глюкагон стимули- рует кетогенез. Инсулин-полипептид, состоящий из двух цепей, секретируется ß-клетками в виде неактивного про- инсулина, содержащий связывающий С-пептид, отделение которого дает активную молекулу инсулина. Часть инсулина находится в крови в свободном (иммунореактивный инсулин - ИРИ) и в связанном с белками крови виде.
Регуляция уровня глюкозы в крови-2
Слайд 15
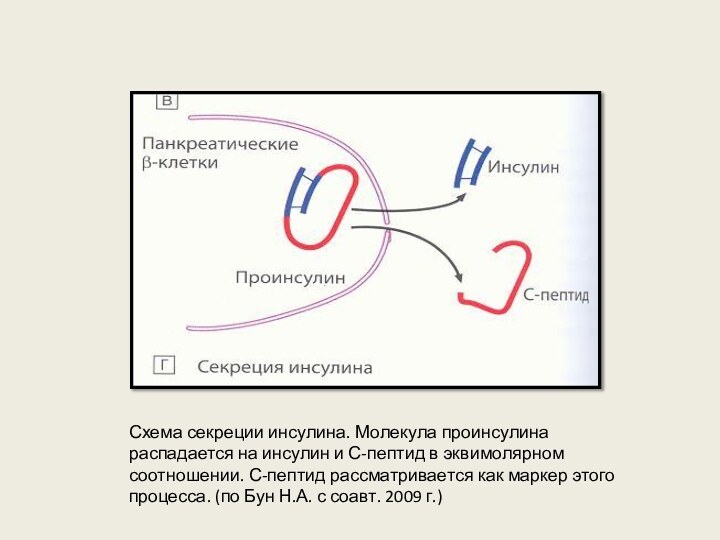
Схема секреции инсулина. Молекула проинсулина распадается на инсулин
и С-пептид в эквимолярном соотношении. С-пептид рассматривается как маркер
этого процесса. (по Бун Н.А. с соавт. 2009 г.)
Слайд 16
Свободный инсулин распадается в печени, почках, жировой ткани.Пики
секреции инсулина соответствуют гликемии. Клетки инсулинзависимых тканей, особенно жировой
и мышечной, имеют инсулиновые рецепторы, через которые инсулин контролирует конечный, внутриклеточный этап метаболизма глюкозы в этих тканях.В инсулинезависимые ткани в период гипергликемии глюкоза проникает по гради- енту,трансформируется в них в сорбитол, обладающего осмо тической активностью.Инсулинезависимые ткани: сосудистая стенка, хрусталик, репродуктивные органы, нервные клетки, относительно независим гепатоцит. Именно с этими органа- ми и связаны поздние осложнения сахарного диабета.
Регуляция уровня глюкозы в крови-3
Слайд 17
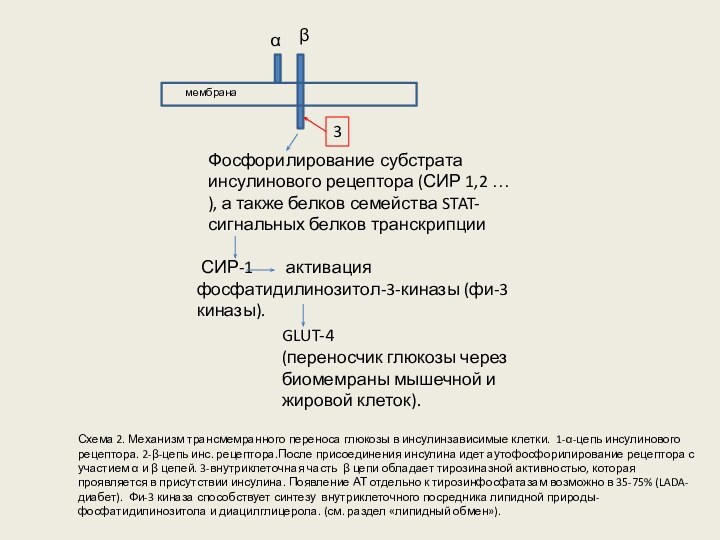
Фосфорилирование субстрата инсулинового рецептора (СИР 1,2 … ),
а также белков семейства STAT-сигнальных белков транскрипции
СИР-1
активация фосфатидилинозитол-3-киназы (фи-3 киназы).
GLUT-4
(переносчик глюкозы через биомемраны мышечной и жировой клеток).
Схема 2. Механизм трансмемранного переноса глюкозы в инсулинзависимые клетки. 1-α-цепь инсулинового рецептора. 2-β-цепь инс. рецептора.После присоединения инсулина идет аутофосфорилирование рецептора с участием α и β цепей. 3-внутриклеточная часть β цепи обладает тирозиназной активностью, которая проявляется в присутствии инсулина. Появление АТ отдельно к тирозинфосфатазам возможно в 35-75% (LADA-диабет). Фи-3 киназа способствует синтезу внутриклеточного посредника липидной природы- фосфатидилинозитола и диацилглицерола. (см. раздел «липидный обмен»).
мембрана
α
β
3
Слайд 18
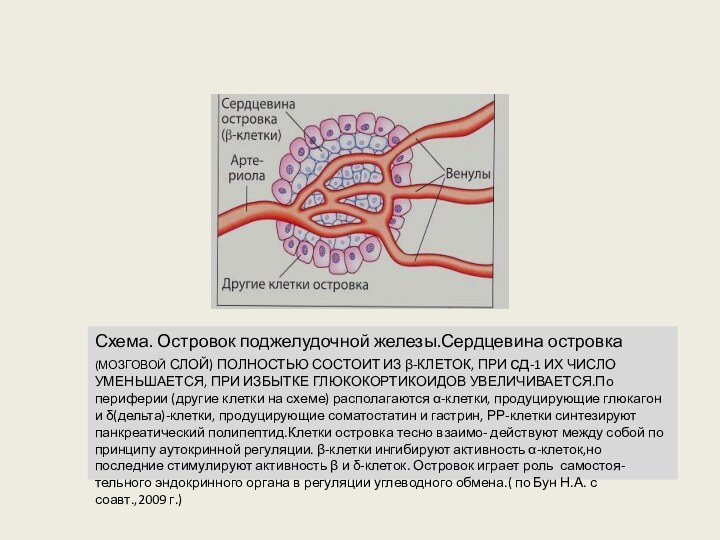
Схема. Островок поджелудочной железы.Сердцевина островка (МОЗГОВОЙ СЛОЙ) ПОЛНОСТЬЮ
СОСТОИТ ИЗ β-КЛЕТОК, ПРИ сд-1 ИХ ЧИСЛО УМЕНЬШАЕТСЯ, ПРИ
ИЗБЫТКЕ ГЛЮКОКОРТИКОИДОВ УВЕЛИЧИВАЕТСЯ.По периферии (другие клетки на схеме) располагаются α-клетки, продуцирующие глюкагон и δ(дельта)-клетки, продуцирующие соматостатин и гастрин, РР-клетки синтезируют панкреатический полипептид.Клетки островка тесно взаимо- действуют между собой по принципу аутокринной регуляции. β-клетки ингибируют активность α-клеток,но последние стимулируют активность β и δ-клеток. Островок играет роль самостоя- тельного эндокринного органа в регуляции углеводного обмена.( по Бун Н.А. с соавт.,2009 г.)
Слайд 19
Влияние инсулина на метаболизм углеводов, жиров, белков-1.
Ограничение катаболизма
(распада)
Анаболическое действие (усвоение)
углеводов:
Транспорт глюкозы в клетку (мышцы, жир).
Фосфорилирование
глюкозы.
Гликогенез.
Гликолиз (гексозы триозы ).
Активность пируватдегидрогеназы.
Пентозофосфатный шунт (гексозы пентозы).
Глюконеогенез,гликогенолиз.
Белков:
Транспорт аминокислот.
Белковый распад.
Слайд 20
Жиров:
Синтез триглицеридов.
Синтез жирных кислот с участием Ац-СО А
печени.
Активность липопротеинлипазы жировой ткани (липогенез)
Расщепление жира ЛПЛ-мышцы.
Образование кетоновых тел.
Окисление
жирных кислот в качестве субстрата и в качестве источника кетоновых тел.
Анаболическое действие(усвоение).
Ограничение катаболизма.
Влияние инсулина на метаболизм жиров.
Слайд 21
Транспорт глюкозы в клетку.
Внутрь клетки гидрофильная глюкоза через
фосфолипидную биомемрану проникает с помощью переносчиков. Влияние инсулина на
этот процесс детально не изучено.
1.Первый транспортирующий механизм-триада: натрий+транспортер+глю-коза (либо галактоза, аминокислоты).Процесс идет без участия АТФ, благо-даря градиенту натрия. В триаде «транспортер»-специализированный бе-лок (гликопротеин) играет роль клапана, открывающего поочередно поры для натрия и глюкозы, в стехеометрической зависимости 1:1.При темпера-туре 16 градусов и ниже транспорт глюкозы прекращается, транспорт нат-рия сохраняется,но только в присутствии глюкозы.
2.В последнее время показано, что перенос углеводов, аминокислот не требует обязательного присутствия натрия и может осуществляется специализированным белком-транспортером, переносящим глюкозу в клетку и из клетки. Известны 6 транспортных белков- глюттранспортеров –ГЛЮТ.
Слайд 22
САХАРНЫЙ ДИАБЕТ-заболевание,протекающее с нарушением всех видов обмена,основным патогенетическим
звеном которого является относительный или абсолютный дефицит инсулина.
САХАРНЫЙ ДИАБЕТ
Слайд 23
Классификация сахарного диабета (ВОЗ, 1999 г.)
Слайд 24
Классификация сахарного диабета(продолжение)
Слайд 25
Доклинические маркеры иммунной клеточностровковой деструкции
ICAs-антитела к антигенам
цитоплазмы островковых клеток
IAAs-аутоантитела к собственному инсулину. Если СД1
возникает до 5 лет, то эти антитела определяются в 100%.
GAD65(67)-аутоантитела к глютаматдекарбоксилазе,выявляются у 70-80% больных СД1. Антигеном является белок с мол. массой 65(67) кд.
Перечисленные антипанкреатические аутоантитела обязательно предшествуют клеточно-опосредованному цитолизу β-клеток, в начале цитотоксическими Т-лимфоцитами, затем с участием макрофагов и нату- ральных киллеров.
Триггером атоиммунной деструкции выступает вирусная инфекция –вирус коксаки В4, цитомегаловирус, врожденная краснуха.
Отдельную группу представляют пациенты, у которых СД1 развился в возрасте 35-75 лет (LADA-диабет). У них обычно высокий титр АТ к декарбо- ксилазе глютаминовой кислоты и к тирозинфосфатазам (внутриклеточный домен β-цепи инсулинового рецептора- см. схему передачи инсулинового сигнала внутрь клетки).
Слайд 26
Другие формы сахарных диабетов.
В результате болезней поджелудочной
железы-панкреатитов, гемохро- матоза,кистозного фиброза.
Эндокринопатий с преобладанием контринсулярных гормонов.
Лечение глюкокортикоидами, агонистами и антагонистами β и α рецеп-торов.
Инфекционных заболеваний-краснухи, инфекционного паротита, цитомегаловирусной инфекцией.
Синдромы, сочетающиеся с СД-синдром Дауна, Шерешевского-Тернера, Клайнфельтера.
Диабет у больных СКВ.
Лепрохуанизм- семейная резистентность с детства к экзогенному инсу- лину.
Липоатрофический диабет при липодистрофии (полное либо гнездное отсутствие жировой ткани). Протекает в форме инсулинрезистентности вследствие мутации гена рецептора к инсулину, или дефекта в постреце- пторной передаче сигнала.
Слайд 27
В настоящее время хорошо известны 5 генов,
мутация которых вызывает MОDY:
-моди 1, хромосома 20, ген
HNF-4α.
-моди 2, хромосома 7, ген глюкокиназы.
-моди 3, хромосома 13, ген IPF-1
-моди 5, хромосома 17, ген HNF-1-β, а также форма, связанная с митохондриальной мутацией.
Примечание: HNF-ядерный фактор гепатоцитов 4α, 1α, 1β.(факторы транскрипции).
IPF-фактор промотора инсулина.
Mody-диабет в результате дисфункции только одного гена в β-клетках. Наследуется как и СД2, по аутосомно-доминантному типу. Заболевание не осложняется кетоацидозом.
MODY-СД взрослого типа у молодых (масонский тип).
Слайд 28
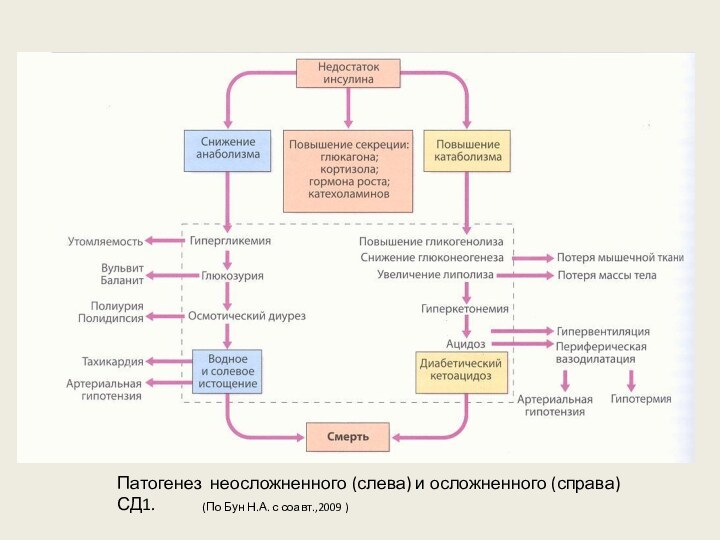
Патогенез неосложненного (слева) и осложненного (справа) СД1.
(По Бун
Н.А. с соавт.,2009 )
Слайд 29
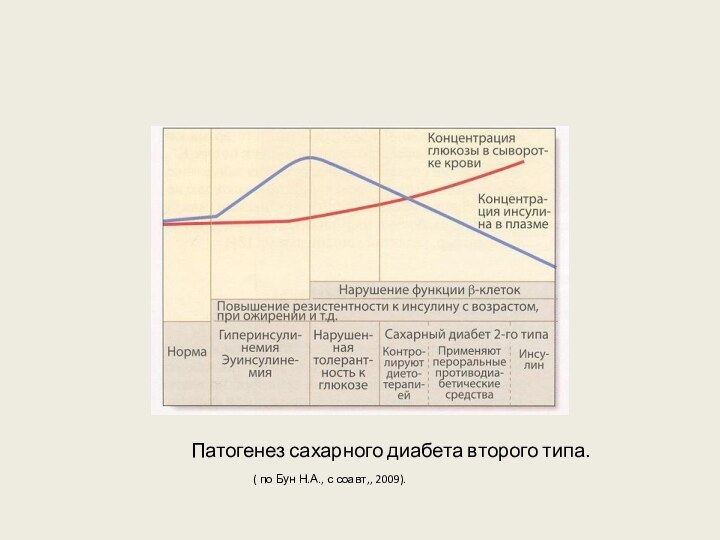
Патогенез сахарного диабета второго типа.
( по Бун Н.А.,
с соавт,, 2009).
Слайд 30
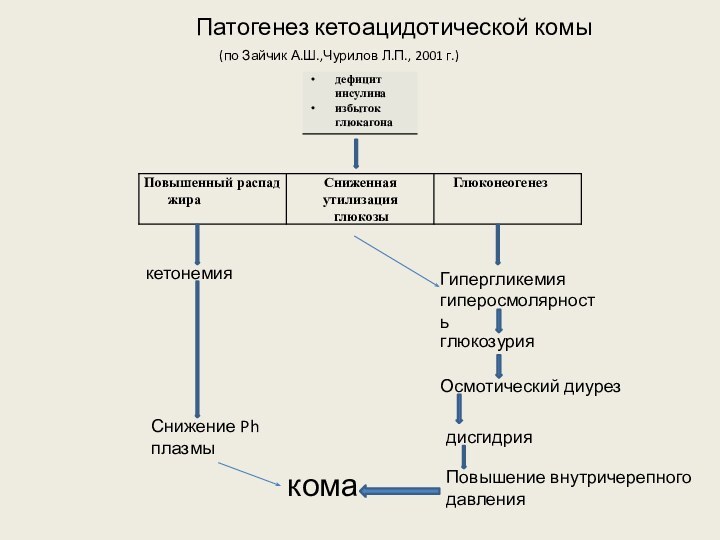
кетонемия
Гипергликемия
гиперосмолярность
глюкозурия
Осмотический диурез
дисгидрия
Повышение внутричерепного
давления
кома
Снижение Ph плазмы
Патогенез кетоацидотической комы
(по Зайчик
А.Ш.,Чурилов Л.П., 2001 г.)
Слайд 31
Поздние (хронические ) осложнения сахарного диабета.
Для СД2
характерны макроангиопатии, которые проявляются ИБС, инсультом, атеросклерозом периферических сосудов.
Для СД1 характерны микроангиопатии, поражаются почечные сосуды, сосуды глазного дна, нейропатии, развивается пангипопитуи- таризм.
Во всех патологичеких процессах выявляются общие механизмы, неза- висимо от локализации :
Аневризматические изменения капилляров.
Утолщение стенки артериол, капилляров, венул, за счет отложения гликопротеиновых соединений в базальной мембране в форме гомо- генных или слоистых элементов.
Пролиферация и десквамация эндотелия в просвет сосудов, их обли- терация.
Пример:Сочетание при СД ретинопатии, протеинурии, гипертензии, гломерулосклероза обозначается синдромом Кимельстила-Вильсона.
Слайд 32
Метаболическая основа микроангиопатий.
Сосудистая стенка-инсулиннезависимая ткань.
В стенке сосудов из
глюкозы, поступающей туда по гради- енту концентрации, образуется повышенное
количество сорбитола, вследствие достаточной активности альдо-редуктазы.
Трансформация сорбитола во фруктозу ограничена, т.к. активность сорбитолдегидрогеназы снижена.Современные лек. средства восстанавливают активность этого фермента.
Образующиеся осмотически активные соединения ведут к внутриклеточной гипергидратации.
Неферментативное гликирование белков сосудистой стенки-один из механизмов ее повреждения, когда альде- гидная группа (сно) глюкозы соединяется с аминогруппой (NH2) аминокислоты, образуется инертное основание Шиффа.Депозиты становятся аутоантителами.
Слайд 33
Нейропатии при сахарном диабете.
Нейропатия обычно симметрична (
в форме «носков», »чулков»).
Повреждаются двигательные и чувствительные волокна.
Нарушение функции нейрона связано с дегенерацией миелина в результате микроангиопатии vasa nervosum.
Нарушение вегетативной иннервации может касаться всего органа, или даже нескольких. Например нарушение функции ЖКТ у больных СД обозначается как автономная диабетическая нейропатия.
Слайд 34
( по Бун Н.А. с соавт. 2009 г.)