Слайд 2
1 случай. Больной Б.,А. 32 лет, проживающий в
г.Луганске пос. Юбилейный, 13.07.2015г. поступил в боксированное инфекционное отделение
ЛГКМБ № 4 с диагнозом лептоспироз?. Первичный осмотр проведен комиссионно:
Дата заболевания: 5.07.2015 г.
Дата обращения: 13.07.15 (на 9 день болезни);
Дата госпитализации: 13.07.15 (на 9 день б.);
Дата выписки: 12.08.15.
Количество койко-дней – 31.
Диагноз при поступлении: Лептоспироз, желтушная форма, тяжелое течение.
Диагноз клинический: Лептоспироз, желтушная форма, тяжелое течение, вызванный L. canicola в титре 1:200, на фоне хронического гепатита, хронической печеночно-почечной недостаточности.
Слайд 3
Эпидемиологические предпосылки к заболеванию:
Временное пребывание в пос.
Сутаган Лутугинского района в неблагоприятных санитарно-гигиенических условиях ( наличие
в месте проживания грызунов, собак, как наиболее вероятных источников лептоспирозной инфекции). Но прямые контакты с животными или их выделениями б-ой исключал. Наиболее вероятное заражение- во время купания в озере со стоячей водой, за 10 дней до заболевания (совпадение с инкубационным периодом).
Слайд 4
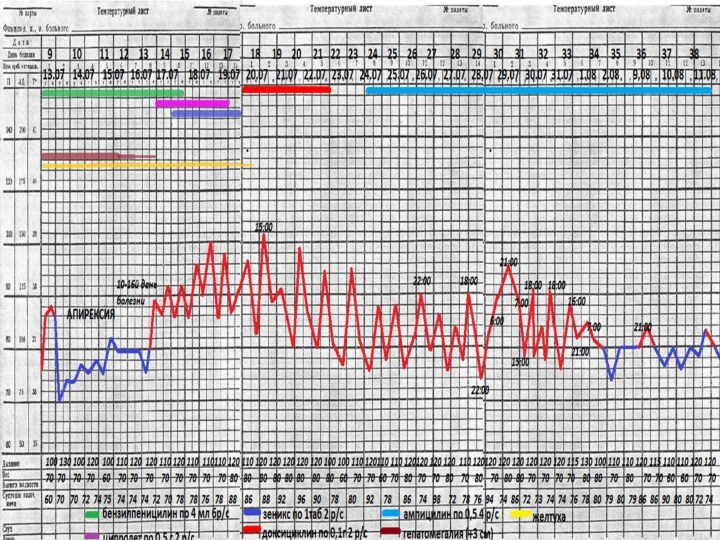
Ранние клинические симптомы на догоспитальном периоде
Острое начало, озноб
, повышение температуры тела до 40°С в начале
заболевания и сохранялась на высоких цифрах 9 дней ( 05.07 -13.07). Наблюдалась слабость, тошнота, рвота. Через 2 дня появилась желтушность склер и кожных покровов, изменение цвета мочи (потемнение) и кала (обесцвечивание). На 3-й день присоединились выраженные боли в икроножных мышцах. На 9-й день болезни без специфического лечения температура снизилась до 36°С. Госпитализация –поздняя -на 9-й день болезни, не обращался за медпомощью.
Слайд 5
Клинические симптомы, выраженные в стационаре (период разгара лептоспироза
и осложнений)
Общая слабость( длительно);
Отсутствие аппетита( неделя
);
Сильная жажда(неделя );
Боли в мышцах, особенно выражены в икроножных(2 недели);
Желтушность склер, кожных покровов(до 20 дн.)
Инъекция сосудов склер - «кроличьи глаза»(7-8 дней);
Кровоизлияния в конъюнктивальный мешок- период геморрагических проявлений, начиная с 7-9-го дня б-ни, -несколько дней.
Слайд 6
Клинические симптомы(в разгар болезни):
Интенсивная желтушность кожи

(14дн.); Гепатомегалия (17 дней) — печень выступает из-под края
реберной дуги на 3 -2 см; Спленомегалия - пальпируется нижний полюс селезенки(эпизод); ССС-приглушенность сердечных тонов на фоне лихорадки;
Лимфаденит ( увеличенные , болезненные подчелюстные лимфоузлы) (кратковременно) ; NB!-Выражены гемодинамические расстройства: гипотония (при поступлении)-85/60 мм рт.ст., с развитием компенсаторной тахикардии(пульс-100 уд. в мин.), ШИ – 1-1,17, сохранялись гипотония и тахикардия 2-е суток (100/55 мм рт. ст.); при этом ИТШ –не диагностирован! Диурез не адекватный, отмечалось снижение (со слов б-го). Гемолитическая анемия по данным клинического ан. крови ( с 14.07-Hb 67 г/л, снижен постоянно ,27.07-78г/л , к выписке-11.08-96г/л). При этом выраженной головной боли, экзантем, кровотечений, менингеальных симптомов ,гиперемии и одутловатости лица, болей в животе , брадикардии, признаков энцефалопатии , периферических отеков не наблюдалось .
Слайд 7
Вторая волна лихорадки (рецидив)-19дней
20.07.15 (на
16 день болезни, 8-й д. стац. ) - температура
тела повторно поднялась до 37,8°С , 21.07 -38,2 С и держалась на цифрах 38 С-39°С (с ремиссиями) до 11.08.15 (19 дней )-что свидетельствовало о двухволновом течении лептоспироза при тяжелой форме. Период апирексии составил-6 дней.
Лихорадка длительная ( суммарно-28 дней) ремитирующего и интермитирующего характера у данного больного в сочетании с другими признаками интоксикации характеризовала тяжелое течение генерализованного инфекционного процесса лептоспирозной этиологии, обусловленное поздним назначением антибиотиков и их неэффективностью. Для того, чтобы препараты оказали выраженный эффект, они должны быть применены в первые 4 дня от начала заболевания(). В данном случае из-за поздней госпитализации АТ была назначена на 10 день болезни.
Слайд 9
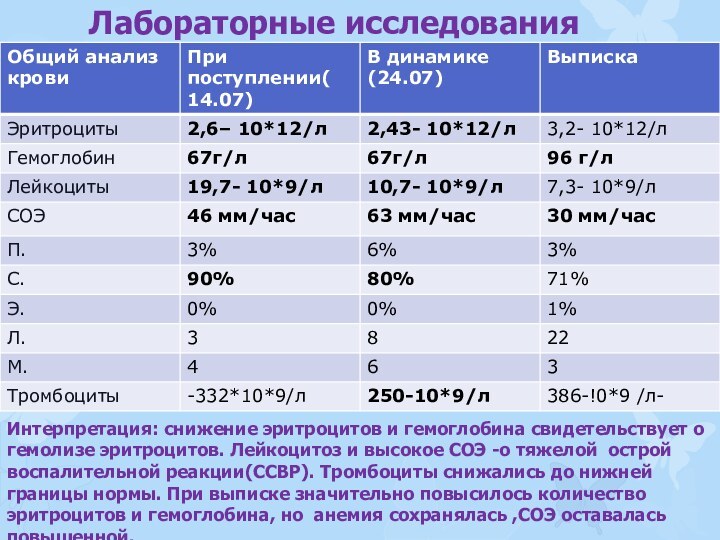
Лабораторные исследования
Интерпретация: снижение эритроцитов и гемоглобина свидетельствует
о гемолизе эритроцитов. Лейкоцитоз и высокое СОЭ -о тяжелой
острой воспалительной реакции(ССВР). Тромбоциты снижались до нижней границы нормы. При выписке значительно повысилось количество эритроцитов и гемоглобина, но анемия сохранялась ,СОЭ оставалась повышенной.
Слайд 11
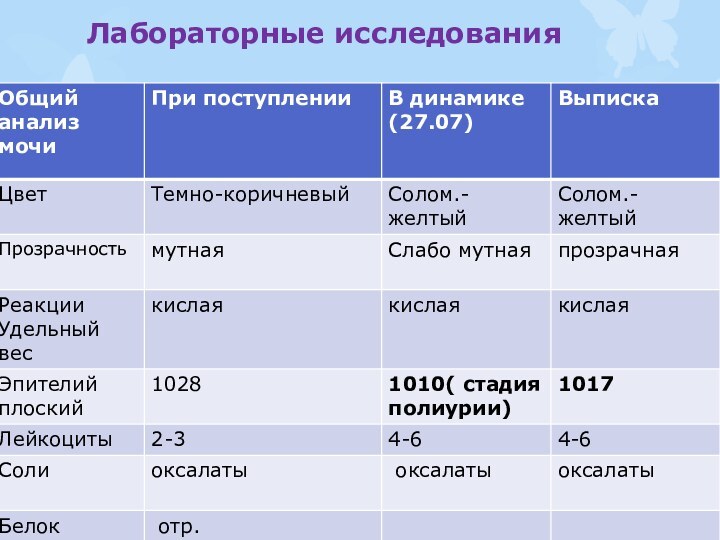
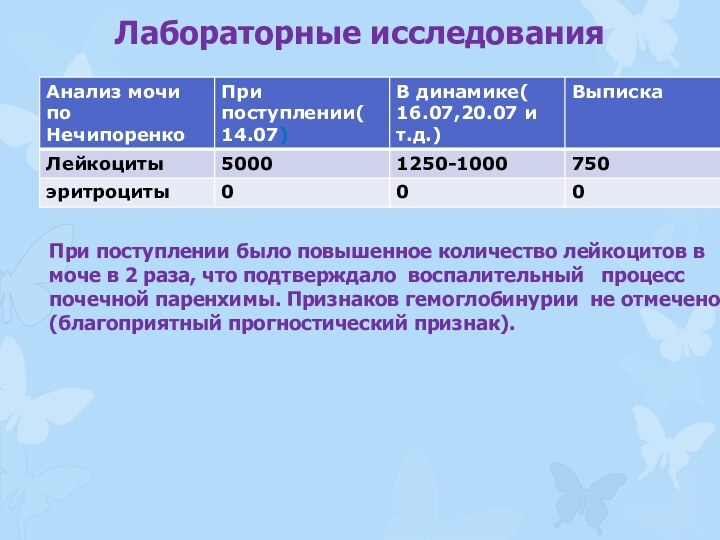
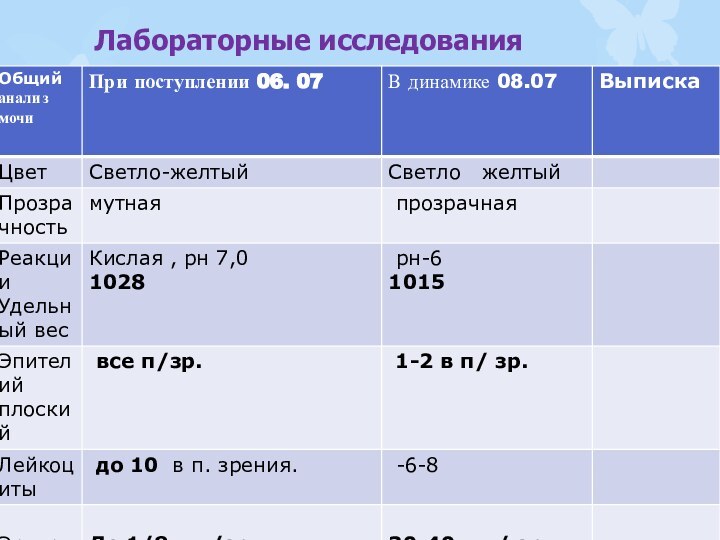
Лабораторные исследования
При поступлении было повышенное количество лейкоцитов
в моче в 2 раза, что подтверждало воспалительный
процесс почечной паренхимы. Признаков гемоглобинурии не отмечено(благоприятный прогностический признак).
Слайд 12
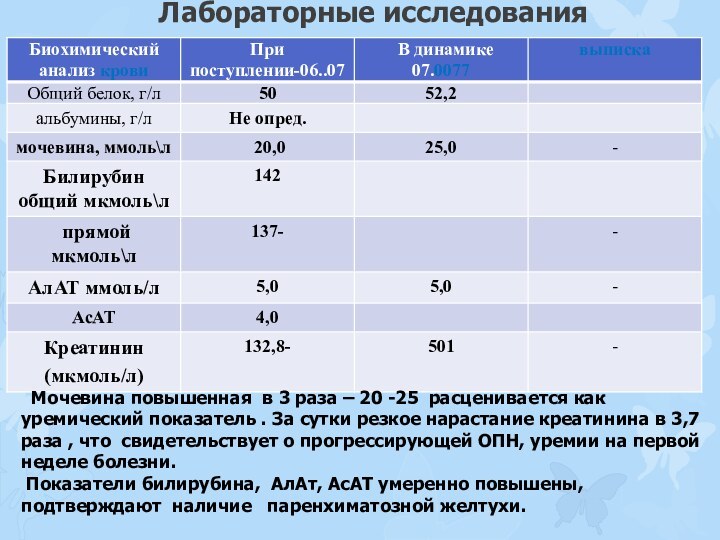
Лабораторные исследования
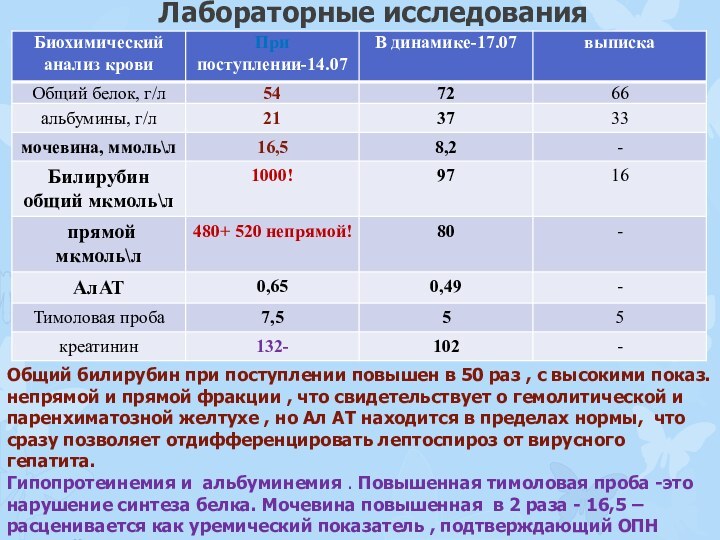
Общий билирубин при поступлении повышен в
50 раз , с высокими показ. непрямой и прямой
фракции , что свидетельствует о гемолитической и паренхиматозной желтухе , но Ал АТ находится в пределах нормы, что сразу позволяет отдифференцировать лептоспироз от вирусного гепатита.
Гипопротеинемия и альбуминемия . Повышенная тимоловая проба -это нарушение синтеза белка. Мочевина повышенная в 2 раза - 16,5 –расценивается как уремический показатель , подтверждающий ОПН средней тяжести. На фоне лечения показ. через 10 дн. нормализовался.
.
Слайд 13
Лабораторные исследования
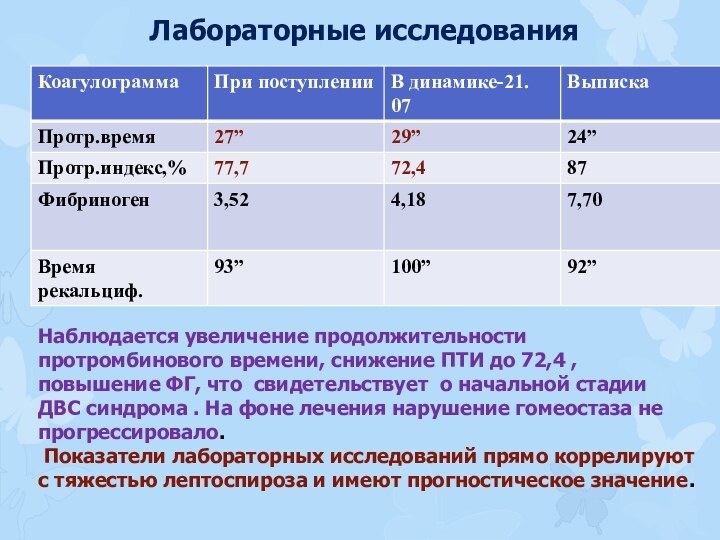
Наблюдается увеличение продолжительности протромбинового времени, снижение
ПТИ до 72,4 , повышение ФГ, что свидетельствует о
начальной стадии ДВС синдрома . На фоне лечения нарушение гомеостаза не прогрессировало.
Показатели лабораторных исследований прямо коррелируют с тяжестью лептоспироза и имеют прогностическое значение.
Слайд 14
Специфические лабораторные исследования
Серологическое исследование крови на лептоспироз
(14.07.15,-9-й д.б.): результат РМА-лизиса положительный, серогруппа сanicola 1:200, что
использовано для подтверждения диагноза.
Повторно через 10 дн. (23.07.15) - результат РМА-лизиса положительный, серогруппа canicola титр 1:3200.
Данные результаты свидетельствуют о раннем появлении специфических Ат и нарастании титра антител к L.canicola в 16 раз, что безусловно подтверждает этиологический диагноз и демонстрирует тяжесть течения и выраженность специфической иммунологической реакции у данного больного. Серологическое исследование методом РПГА: диагностикум иерсиниозный, псевдотуберкулезный – отрицательно (лабораторные исследования для дифференциальной диагностики и исключения микст-инфекции) .
Слайд 15
Инструментальные методы исследования
УЗИ ОБП-16.07:
Заключение: Эхо-признаки гепатомегалии со значительными
фиброзно-жировыми изменениями паренхимы. Диффузные изменения почек на фоне их
умеренного увеличения.
Фиброзно-жировые изменения могут свидетельствовать о наличии у больного стеатоза печени (ХПечН).?
В почках - поражаются канальцы и нарушается клубочковая фильтрация.
Слайд 16
Вариант обоснования клинического диагноза:
На основании острого начала заболевания,

озноба и повышения температуры тела с первых дней до
40 С; данных эпиданамнеза (пребывание в неблагополучных санитарных условиях с наличием грызунов, собак, купание в водоеме за 10 дней до заболевания); объективных данных : состояние тяжелое, обусловленное сочетанием интоксикационного, желтушного, гепаторенального, гемолитического, геморрагического синдромов ; наличием миалгий в икроножных мышцах; данных лабораторных исследований (нейтрофильный гиперлейкоцитоз-24,4*10,высокая СОЭ-49-67мм/ч, снижение эритроцитов и Hb-67г/л, гипербилирубинемия(1000мкмоль/л), гипопротеинемия, альбуминемия(21г/л),повышение мочевины в крови в два раза, увеличение протромбинового времени, повышение показателей ФГ-7,26-7,7г/л ; результатов УЗИ ОБП; положительный анализ РМА-лизиса 1:200 с нарастанием титра антител к L. саnicola в 16 раз(1:3200), выставлен клинический диагноз: Лептоспироз, желтушная форма, тяжелое течение, вызванный L. сanicola. Критерии тяжести: Интоксикационный синдром( ИТШ 1-2 ст). Паренхиматозный гепатит. Гемолитическая анемия. Смешанный тип желтухи. Острая почечная недостаточность, олигурическая стадия, средней ст. ДВС-синдром- ст.коагуляции. Фоновая патология- стеатоз печени, ХПечН.
Слайд 17
Лечение больного
Этиотропное: Бензилпенициллин - по 4 млн
* 6 р/с -10 дней с 13.07 по 22.07.15.
Левофлоксацин (ивацин) 100 мл в/в 7 дней с 13.07 по 18.07.
Ципролет - по 0,5 г * 2 р/с 5 дней с 21.07 по 25.07.15
Линезолид(зеникс)) - по 1 т. * 2 р/с -5 дней с 22.07 по 26.07.15
Доксициклин - по 0,1 г * 2 р/с 5 дней с 28.07 по 1.08.15
Ампициллин - по 0,5 г * 4 р/с 8 дней с 4.08 по 11.08.15 Метронидазол - по 100 мл * 3 p/с в/в капельно 4 дня
Патогенетическое: ГКС- Дексаметазон - по 12 мг в/в капельно 13.-17.07 , 18-19.07 по 8 мг. в/в- 7 дней.
Активированный уголь - по 2 т * 4 р/с 7 дней
Эссенциале - по 5 мл 1 р/с- 5 дней
Аскорбиновая кислота 5 % - 1 р/с -3 дня
Пирацетам — в/м 3 р/с -5 дней
Диклофенак — 3 мл м/в -3 дня
Феррум-лек - 5 мл в/м 1 р/с -9 дней
Слайд 18
Дезинтоксикационная инфузионная терапия:
Раствор Рингера
по 500 мл 13 дней (с перерывами). Противопоказан при
ОПН и назначении глюкокортикостероидов.
NaCl 0,9% раствор 500 мл 1 р/с-2 дня;
Реамберин 400 мл р/день -4 дня и по 250 мл -3 дня;
Реополиглюкин 200 мл 1 р/сут 3 дня;
Глюкоза 5% - 500 мл 3 дня;
Волювен ( ГЭК) ;
Плазмастабил 400 мл 8 дней( 4.08-11.08)- на фоне сниженного гемоглобина.
Слайд 19
Замечания
Нет обоснования клинического и окончательного диагноза. При
постановке диагноза: не указан титр антител к L. сanicola
через 10 дней (23.07.15) 1:3200. Не обоснована печеночно-почечная недостаточность.
Не интерпретировались результаты лаб. исследований.
Недостатки лечения: Полиантибиотикотерапия( 6-7 препаратов без учета доказательства их эффективности), не было проведено форсирование диуреза, хотя были выражены симптомы начальной стадии почечной недостаточности; не назначены пробиотики, учитывая большое количество антибиотиков, применяемых для лечения; низкие дозы энтеросорбента. Не назначалась иммунотропная терапия.
Исход б-ни – благоприятный (при тяжелой форме лептоспироза( L . саnicola).
Слайд 20
2 случай. Больная Б.,И.,44 года, учительница сш №48,
проживавшая в г.Луганске , кв. Якира,
06.07.2015г.,на 6-й день болезни, была доставлена бригадой СМП в боксированное инф.отд.ЛГМБ № 4 с диагнозом« ОРВИ. Гипертермический синдром. Выраженная интоксикация.» Развитие болезни: 01.07.15 острое начало заболевания, повышение температуры тела до 39.5 С , озноб, ломота в суставах, боли в икроножных мышцах, головная боль. 02. 07. присоединились : сухой кашель, боль в грудной клетке. 03.07. обратилась в поликлинику №10, где был выставлен диагноз: ОРВИ, назначены НПВС : нимесил , диклофенак. Состояние больной продолжало ухудшаться : усилились боли в икроножных мышцах, появились миалгии в области бедер, ягодиц, возникла одышка. 06.07( на 6-й д.б.). ранним утром была вызвана СМП.
Слайд 21
06. 07. в 6 час.30 мин. бригадой

СМП доставлена в инф. отд. Диагноз после врачебного осмотра
и консультации зав. ОИТ : » Внегоспитальная двухсторонняя пневмония IV кл. гр. Лептоспироз?». Через 6 часов больная была переведена в ОИТ ЛГМБ №4. NB! Критерии тяжести : выраженная интоксикация, ОРДС:тахипноэ - 26-28 дыханий в мин. ДН 2 ст. SрO2= 85-86%. Аускультативно: дыхание диффузно ослаблено, над переднебоковой поверхностью справа крепитирующие хрипы. Гемодинамика : АД =90-100/60 мм рт.ст. Пульс=ЧСС=100-125 в мин., ритмичный. ШИ-1,1-1,25.Тоны сердца приглушены. Кожа бледная, субиктеричная , умеренно увлажнена. Пастозность голеней , лица. Диурез снижен. ОПН
Рентгенография ОГК от 06.07.» с обеих сторон, в средних нижних легочных полях определяются множественные очаговые тени, склонные к слиянию. Корни легких не расширены. Сor-не увеличено. Заключение: Диссеминированный туберкулез. Отек легкого? Как видно, рентгенолог не поставил диагноз пневмонии, но описал патологические процессы в легких, соответствующие, отеку легких (диффузная инфильтрация), ОРДС .
Слайд 22
В июне 2015 г. выезжала на отдых

в Грузию, точное место не указано. находилась там 10
дней. Прибыла в г. Луганск накануне заболевания (совпадение срока инкубационного периода). К сожалению , врачами инфекционистами и другими кураторами не установлены возможные обстоятельства заражения больной с подозрением на лептоспироз. А если бы это была чума или Л. Эбола, Зика? Следует обратить внимание на то, что 13 июня 2015 г. в Тбилиси и пригородах было значительное наводнение, с экологической катастрофой.Пребывание пациентки Б. в данном регионе практически совпадало с периодом экологических последствий от наводнения . В Тбилиси были смыты –собачий питомник и зоопарк(эпид. опасные объекты). По данным сообщений ВОЗ наблюдается взаимосвязь между наводнениями и вспышками лептоспироза за счет попадания загрязненных объектов, грызунов в водоемы. Но требуется доказательство предполагаемой эпидсвязи ,что было упущено лечащими врачами. Несмотря на неточность при сборе эпиданамнеза, диагноз « Лептоспироз?» в инф. стационаре был выставлен в первые часы по клиническим признакам. Проводилась диф. д-ка с В.Б. пневмонией .
Из эпиданамнеза:
Слайд 23
Состояние тяжелое, без положительной динамики. В сознании, астенизирована,гиподинамична.

Повышенная кровоточивость десен, появление петехий. Дыхание спонтанное, поверхностное ,ЧД-26-28
в мин.,SpO2-91%,Fi О2=0,4, проводится инсуфляция О2 через носовые канюли. Аускультативно в верхних сегментах обоих легких-с жестким оттенком,в задне-базальных отделах дыхание резко ослаблено, диффузные крепитирующие хрипы. Кашель малопродуктивный. Мокрота жидкая, с примесью крови. ТБД снижен. Гемодинамика: АД=90/55 мм рт.ст. PS=ЧСС 100 в мин., аритмичный. Тоны приглушены. Диурез учет по катетеру=80 мл/сутки( анурия).Диагноз клинический от 07.- Лептоспироз, желтушная форма, тяжелое течение, вызванный L. Icterohaemorrhagiае, РМА-лизиса в титре 1:200( 07.07.15.). Осложнения: острая печеночно-почечная недостаточность.Геморрагический синдром. Лептоспирозная пневмония?.Гемолитическая токсическая анемия. Отек вещества головного мозга. ДН II ст. 08.07. переведена в ОАИТ ЛРКБ. Исход-летальный.
Клинико- лабораторные данные и уточнение диагноза в ОИТ ( 06-08.07).
Слайд 24
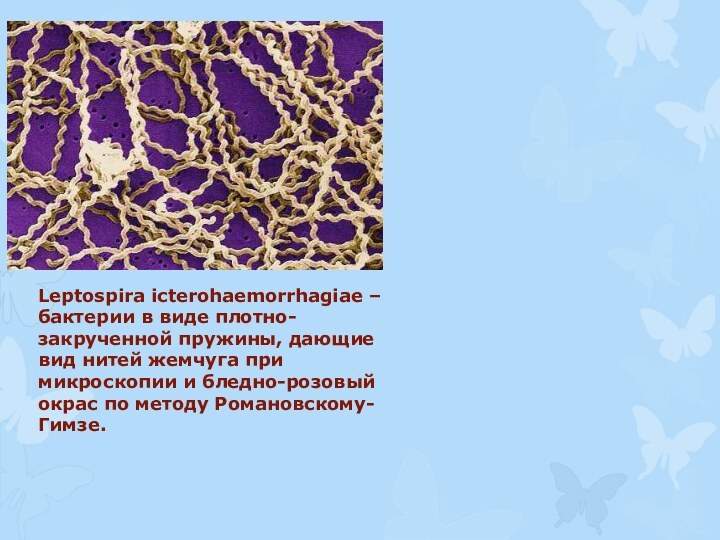
Leptospira icterohaemorrhagiae – бактерии в виде плотно-закрученной пружины,
дающие вид нитей жемчуга при микроскопии и бледно-розовый окрас
по методу Романовскому-Гимзе.
Слайд 25
Комментарии: Эксперты ВОЗ информируют, что количество больных лептоспирозом
в мире за год составляет около 1,7 млн. человек,
а летальность превышает 120 тыс. В клинике современного лептоспироза ОРДС и легочное кровотечение / кровохаркание, особенно при их сочетании с другими органными поражениями (почек, печени, ЦНС и др.), являются основными причинами летальных исходов в ряде регионов мира (Бразилии, Никарагуа, Китае, Корее и др.)( ВОЗ). Эта ситуация требует пристального внимания специалистов-инфекционистов в связи с возможностью появления таких тяжелых легочных форм лептоспироза().
Слайд 26
Лабораторные исследования
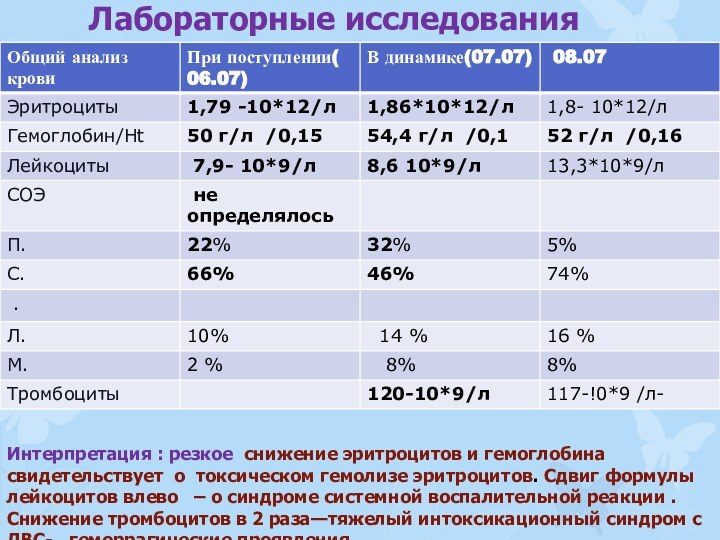
Интерпретация : резкое снижение эритроцитов и
гемоглобина свидетельствует о токсическом гемолизе эритроцитов. Сдвиг формулы лейкоцитов
влево – о синдроме системной воспалительной реакции . Снижение тромбоцитов в 2 раза—тяжелый интоксикационный синдром с ДВС- , геморрагические проявления.
Тромбоцитопения -постоянный ранний признак лептоспироза, отражает тяжесть течения болезни, являясь маркером интоксикации. Количество тромбоцитов в первые дни может снижаться в четыре раза от нормы, что приводит к неспособности тромбоцитов принимать участие в сосудисто-тромбоцитарном гемостазе и неспособности их образовывать тромбы, что приводит к кровотечениям.
Слайд 29
Лабораторные исследования
Мочевина повышенная в 3 раза
– 20 -25 расценивается как уремический показатель . За
сутки резкое нарастание креатинина в 3,7раза , что свидетельствует о прогрессирующей ОПН, уремии на первой неделе болезни.
Показатели билирубина, АлАт, АсАТ умеренно повышены, подтверждают наличие паренхиматозной желтухи.
Слайд 30
Клинические особенности

иктерогеморрагического лептоспироза(ИЛ) у пациентки .
1. На фоне интоксикационного
синдрома( повышение температуры тела до 39.5 С с ознобом , ломота в суставах, боли в икроножных мышцах, головная боль ) со 2-го дня б-ни появились признаки поражения органов дыхательной системы: боль в грудной клетке , сухой кашель . В первые дни болезни (02-05.07. ) у больной развилась острая дыхательная недостаточность (ОДН 2 ст.) , обусловленная развитием ОРДС при тяжелом (злокачественном) течении ИЛ. 2. С первых дней болезни прогрессировали и другие синдромы характерные для лептоспироза: гемолитический, желтушный, ДВС-синдром, геморрагический, выявленные в стационаре при госпитализации на 6 й день болезни. 3. На 6-й день б-ни было установлено тяжелое осложнение –острая почечная недостаточность, ст.анурии, уремический синдром, в сочетании с нарастающей ОДН и др. синдромами полиорганной недостаточности,обусловленное поздним назначением антибактериальной терапии. Возникновение олигоанурии при лептоспирозе – критический симптом заболевания. Его существование более 5 дней практически во всех случаях заканчивается летальным исходом.
Слайд 31
Диагностика: При распознавании лептоспироза необходимо учитывать: детальный

клинический анамнез заболевания, эпидемиологический анамнез и характерную симптоматику. Уточнение
эпиданамнеза :
-пребывание в сельской местности, -в неблагоприятных экологических условиях, -отдых в природных условиях, -купание в открытых водоемах; -употребление воды из колодцев, криниц;-рыбная ловля в заболоченных местах, -использование воды из открытых водоемов для мытья посуды или других предметов быта; -был ли у пациента контакт с грызунами или объектами с их загрязнениями, с влажной почвой;-возможное употребление пищевых продуктов, загрязненных пометом грызунов;-уборка помещенийдач,летнихдомиков),загрязненных грызунами. Уточнение профессионального анамнеза:ветеринарные специалисты ,охотники,работники животноводческих ферм,зоомагазинов. Наличие в очаге собак или других домашних животных. Уточнение эпиданамнеза при завозных случаях! Установить длительность инкубационного периода- 4-14 дней,максимально-26 дн.
Совершенствование диагностики и лечения больных лептоспирозом.
Слайд 32
Жалобами пациентов, специфичными для лептоспироза, являются:
-температура 39–
40 градусов с ознобом;
-вялость;
-ломота, боль в мышцах;
-тяжелая
походка;
-сухой кашель,-одышка;
-сухость языка;
-резь в глазах;
-проблемы со сном;
-снижение количества выделяемой мочи;
-обесцвечивание кала.
Клиническая диагностика.
На 5–6 день заболевания нарастает интоксикация, в результате чего больные начинают жаловаться на усиление головных болей, сильные позывы к рвоте, кровоточивость десен. В ряде случаев у больных появляются симптомы желтухи, которые проявляются в виде пожелтения глазных склер и ярко-желтого оттенка кожи.

Внешний осмотр больного:
К внешним диагностическим
признакам лептоспироза относятся:
-одутловатое лицо;
-конъюнктивит; « кроличьи глаза»;
-желтая окраска склер; кожи;
-покраснение кожи лица, шеи( симптом капюшона)
-увеличенные лимфатические узлы, расположенные под нижней челюстью и сзади шеи; - светобоязнь.
Сердце -учащение сердцебиения, снижение тонуса сердечных мышц, приглушение тонов. Над легкими могут прослушиваться сухие хрипы. При развитии лептоспирозной пневмонии или бронхита -притуплении легочного звука и болевые ощущения в грудной клетке.
Печень при пальпации увеличена и умеренно болезненна, прощупывается селезенка.
К патологиям, которые может обнаружить врач при осмотре горла и ротовой полости пациента, относятся:
коричневый налет на языке; умеренное покраснение миндалин;
сыпь на мягком небе; кровоизлияния на дужках, миндалинах, небе. На кожных покровах может выявляться сыпь, симметрично расположенная на туловище и конечностях, сходная с проявлениями кори, краснухи, скарлатины.
диагностика
При лептоспирозе используются: реакции микроагглютинации (РМА) и связывания
комплимента (РСК). Эти методы являются основными в диагностике лептоспироза. Проводятся в лаборатории ОООИ Областной СЭС.
РМА заключается в выявлении титра антител в сыворотке больного. Для этого используют специальные штаммы лептоспир на 10 – 12 день их роста и сыворотку больного. Культуры лептоспир разводят до определенных концентраций. Реакцию ставят либо в пробирках, либо в специальных лунках-планшетах, которые помещают на 2 часа в термостат при температуре 30 –37 гр.С. Агглютинация лептоспир выглядит как образование клубков. Высшее разведение сыворотки, которая будет давать склеивание лептоспир, называется титром антител. Реакция считается положительной с титра 1:100. Если диагностика проводится на вторую и третью неделю заболевания, то диагностический титр может достигать и 1:100.000.
Слайд 35
Реакция связывания комплимента(РСК) заключается в образовании комплекса «антиген-антитело»
и добавлении к нему комплимента. Если комплекс «антиген-антитело» не
образовался, то комплимент остается свободным ,он присоединяется к эритроцитам барана и разрушает их. Происходит реакция «гемолиз эритроцитов». Визуально это проявляется в образовании сгустка на дне пробирки. РСК положительная в титре 1:10.
Полимеразная цепная реакция (ПЦР)
Метод ПЦР-диагностики является наиболее точным методом. Его специфичность достигает 95 – 99 % , а длительность его проведения занимает не более суток. Метод заключается в выявлении фрагментов генетического материала лептоспир в биологическом материале.
Лабораторная диагностика
Слайд 36
Лечебный алгоритм: 1.Установление, обоснование индивидуального диагноза и
объективная оценка тяжести состояния. Динамика наблюдения, оценка лабораторных показателей.
2.Комплексная терапия:
-Адекватная антибактериальная терапия-как можно раньше, до 4-го дня болезни! – Противовоспалительная терапия.
-Дезинтоксикационная терапия с момента установления диагноза.
-Гемодинамическая терапия с момента установления диагноза. -Респираторная поддержка при тяжелых формах.
-Профилактика и лечение ИТШ, ДВС синдрома, ОПН при тяжелой форме с момента постанов. д-за. -Коррекция метаболических расстройств, нутритивная поддержка. -Иммуномодулирующая терапия- весь период болезни и реабилитации. -Своевременное направление на эфферентные методы детоксикации и гемокоррекции.
Слайд 37
1.Этиотропная терапия
1. Наиболее эффективным антибактериальным препаратом при лептоспирозе, как

и прежде, является пенициллин и его производные. Бензилпенициллина натриевая
соль назначается внутримышечно в дозе от 4 до 12 млн ЕД в сутки до 3-5 дня нормальной температуры. В случаях лептоспирозного менингита доза пенициллина - до 18–20 млн ЕД/сутки и вводится одновременно в/м и в/в.
2.Показания к применению цефалоспоринов I – III поколений (цефазолин, цефтазидим, цефтриаксон), к которым отмечается высокая чувствительность лептоспир, является наличие второй волны лихорадки и развитие осложнений. При начале лечения пенициллином в течение первых 4-6 ч может развиться реакция Яриша — Герксгеймера с развитием ИТШ , поэтому первые введения антибиотиков осуществляются на фоне инфузионной дезинтоксикационной терапии и применения глюкокортикостероидов. 3.В ранние сроки болезни эффективно использование человеческой плазмы с высоким титром противолептоспирозных антител (1:80–1:320) по 200мл ежедн. в течение 3 дней и аллогенного иммуноглобулина. Назначение g-глобулина позже 3-5 дней болезни нецелесообразно в виду низкой его эффективности(23).
Слайд 38
2.Патогенетическая противовоспалительная
терапия
1.Глюкокортикостероиды (ГКС), обладающие мощным противовоспалительным действием с уменьшением проницаемости сосудистых стенок и тканевых мембран широко используются в терапии у больных лептоспирозом с тяжелым течением и ИТШ: преднизолон по 40-60 мг в течение 8—10 дней. При ИТШ -5-30мг /кг/сут.-индивидуально. 2. При легкой и среднетяжелой форме лептоспироза назначаются НПВС, антигистаминные препараты, поливитамины, энтеросорбенты.
Слайд 39
3. Дезинтоксикационная терапия. 3.1.Энтеросорбцию проводят по схеме:

30–50 г. сорбента каждые 4–6 час в течение 5–7
дней.
3.2.При тяжелых формах в качестве инфузионных сред(ИС) используются кристаллоидные растворы: базисные, (10-20 % растворы глюкозы, изотонический раствор NaCl), замещающие (раствор Рингера, лактосоль) и корригирующие (хлосоль, ацесоль), коллоидные гетерогенные (реополиглюкин) и аутогенные (нативная или свежезамороженная плазма, альбумин).
V ИC : 50-65 мл/кг массы в сутки со скоростью 4–8 мл/кг/ч с первого дня госпитализации с учётом физиологических и патологических потерь (р.Рингера 10-20мл/кг/сут., 10-20% глюкозы 5-10 г/кг/сут., препараты для снятия отека гепатоцитов: сорбитол 1г/кг/сут., реосорбилакт 5-10мл/кг/сут); альбумин 10 % 10 мл/кг/сут. В тоже время- объем инфузии в первые сутки у больных лептоспирозом с учетом угрозы развития интерстициального отека легких и ОПН не должен превышать 2/3 от расчетной физиологической нормы. При наличии признаков токсической энцефалопатии назначаются инфузии 1,5% раствора реамберина, препараты липоевой кислоты (берлитон – по 600 мг/сут), кортексин по 10 мг/сут. в/м № 10, мексидол в дозе 100–200 мг 2 раза в сутки в/м- 10-15дней.
Слайд 40
Рациональная коррекция гемодинамики в течение 24-48

час с момента начала развития шока.1.Кристаллоидные растворы: раствор Рингера,
глюкозо-поляризующая смесь. 2.Для восполнения ОЦК применяются и коллоидные растворы (реополиглюкин, альбумин), которые лучше кристаллоидных повышают сердечный выброс и доставку кислорода к тканям. Соотношение кристаллоидов и коллоидов 2:1. 3.Наряду с активной инфузионной терапией назначаются инотропные препараты(допамин, добутамин). Допамин (дофамин) -2–20 мкг/кг/мин, добутамин (добутрекс) 5–20 мкг/кг/мин. Длительность применения определяется сроками восстановления показателей гемодинамики и колеблется от нескольких часов до нескольких суток, в среднем28,4±4,2 часов.
4.Купирование «окислительного стресса», который всегда сопровождает шок, достигается применением антиоксидантов и антигипоксантов (реамберин, аскорбиновая кислота, a-токоферола ацетат, супероксиддисмутаза, ацетилцистеин). Критериями эффективности противошоковых мероприятий служат стабилизация центральной гемодинамики, нормализация диуреза, устранение периферических признаков шока, исчезновение (уменьшение) одышки, нормализация показателей КЩС и газового состава крови.
Профилактика и лечение ИТШ при лептоспирозе
Слайд 41
Реамберин–полифункциональный раствор в лечении лептоспироза.() Сукцинат-содержащий инфузионный препарат

реамберин, обладающей дезинтоксикационным, антигипоксическим, антиоксидантным, гепато-, нефро- и кардиопротекторным
действием [Оболенский С.В., 2002]. представляет собой сбалансированный полиионный раствор, содержащий: натрия хлорид - 6,00 г., калия хлорид - 0,3 г., магния хлорид - 0,12 г., N-(1-дезокси-D-глюцинол-1ил)-N-метиламмония натрия сукцинат – 15,0 г., воду для инъекций – до 1 литра. Реамберина 1,5% раствор использовали в отделении реанимации и интенсивной терапии Краснодарской специализированной инфекционной больницы в комплексной терапии лептоспироза в суточной дозе 400-800 мл со скоростью 20-30 капель в минуту в течение первых трех-шести суток от момента развития критического состояния. Курс лечения составлял 5-11 инфузий реамберина в общей дозе 2000 – 4400 мл, т.е. 30-66 г сукцината натрия. Полученные результаты свидетельствуют о безопасности, эффективности и перспективности базисной инфузионной терапии реамберином при критических состояниях().
Слайд 42
Осуществляется оксигенотерапия, обеспечение проходимости дыхательных путей и улучшение
дренажной функции трахеобронхиального дерева. Важной задачей является поддержать PaO2 на
уровне не менее 60 мм.рт.ст., сатурацию гемоглобина не менее 90%. Критериями наличия у больных лептоспирозом ОРДС являются: острая дыхательная недостаточность, развивающаяся на фоне выраженных признаков эндотоксикоза; рентгенологические признаки интерстициального или альвеолярного отека легких при нормальных размерах сердца и отсутствии плеврального выпота; гипоксемия артериальной и капиллярной крови, нормальные показатели ЦВД; . При прогрессировании ОДН методом выбора является ИВЛ, экстракорпоральная мембранная оксигенация.
Респираторная поддержка при интенсивной терапии (ОРИТ).
Слайд 43
1.При коагуляционном варианте I

стадии синдрома ДВС основным компонентом специфической терапии является применение
низкомолекулярных гепаринов, обладающих профибринолитической активностью – эноксипарин по 40-80 мг п/к один раз в сутки. При повышенной агрегационной активности тромбоцитов назначаются антиагреганты (пентоксифиллин, трентал по 100 мг в/в 2 раза в сутки). При наличии дефицита антитромбина III – инфузия СЗП в дозе 3-3,5 мл/кг/сут. 2.При фибринолитическом варианте I стадии синдрома ДВС отмечаются активация фибринолиза с формированием рыхлого сгустка на фоне гипер- или нормокоагуляции. Основным компонентом терапии в этом случае являются ингибиторы протеаз (трасилол сначала в/в болюсно 70 – 100 тыс. ЕД, а затем в виде в/в непрерывной инфузии – до 500 тыс ЕД/сут) в сочетании с препаратом, снижающим сосудистую проницаемость – дициноном по 250 мг в/в 4-6 раз в сут. Антикоагулянтная терапия проводится препаратом выбора – низкомолекулярным гепарином, не обладающим профибринолитической активностью – фраксипарином по 0,3-0,6 мл п/к два раза в сутки.
Принципы лечение синдрома ДВС
Слайд 44
II стадия синдрома ДВС (коагулопатия потребления) – отмечается
гипокоагуляция с формированием рыхлого (гемостатически неполноценного) сгустка на фоне
нормального или активированного фибринолиза. Основным компонентом лечения этой стадии является инфузия больших доз СЗП (до 30 мл/кг/сут),-плазмаферез. Ингибиторы протеаз назначаются также как при фибринолитическом варианте I стадии. Из антикоагулянтов назначается гепарин в виде в/в постоянной инфузии в дозе 30-50 ЕД/кг/сут. При тромбоцитопении менее 50 тыс/мкл возникает необходимость трансфузии тромбоцитарной массы.
Терапия синдрома ДВС проводится под постоянным контролем коагулограммы 2-4 раза в сутки, в зависимости от клинической ситуации.
Лечение ДВС синдрома(продолжение)
Слайд 45
Критерии острой почечной недостаточности:
1.Суточный диурез снижен к уровню
олигоанурии (50-500 мл).
2.Проявление синдрома гипергидратации – периферические отеки, повышение ЦВД, отек мозга, легких. 3.Лабораторно – прогрессирущая гиперазотемия (мочевина– 20 ммоль/л и выше, креатинин -0,3ммоль/л и выше),гиперкалиемия (уровень К+ больше чем 5.5 ммоль/л), метаболический ацидоз (рН=7,27 и менее), лейкоцитоз (8-10 тыс.) со сдвигом формулы влево, постепенное снижение гемоглобина и эритроцитов (Нв+110-100 г/л, Эр+3,5-3 млн.)
Слайд 46
1.Превентивная интенсивная терапия в случае угрозы развития начальной

стадии ОПН: применение этиотропных и патогенетических средств(см сл.38,39).
2. В олигоанурической стадии ОПН неотложная госпитализация в ОРИТ-борьба с гипергидратацией: строго соблюдать водный баланс, который должен соответствовать V выделенной за сутки мочи + перспирации воды через легкие и кожные покровы (800 мл, а при повышении температуры на один градус сверх 37°С + дополнительно 500 мл) + объем испражнений и рвотных маcс, + 250 мл эндогенной воды.
Объем вводимой жидкости не должен превышать диурез.
3. Энтеросорбция - энтеросгель 25 г 4 раза в сут.
4.Улучшение микроциркуляции: эуфиллин 2,4% - 10,0 в/в медленно. 5.При сердечно-сосудистой недостаточности: дофамин 3-5мкг/кг/мин на изотон . р-ре не более 12 капель/мин., коргликон 0,06% - 1,0, кордиамин 2,0 в/в капельно. 6.Для уменьшения азотемии назначают безбелковую диету, анаболические гормоны (ретаболил, неробол) и концентрированные растворы глюкозы (20% - 400-600 мл с инсулином).Также вводят 4% раствор натрия гидрокарбоната (100-200мл и 10% раствор глюконата кальция (20—40 мл).
Лечение ОПН
Слайд 47
6. При стабилизации гемодинамики и ликвидации ацидоза проводят

стимуляцию диуреза 1% раствором фуросемида (4-8 мл), 2,4% раствором
эуфиллина (10 мл). Стимуляция диуреза: фуросемид 1% - от 2,5 мг/кг до 20 мг/кг в/в струйно или капельно до 2 –З г/сут. до появлении мочеотделения. Тест проба – фуросемид 5 мг/кг или 600-1000 мг разведен. На 5% р-ре глюкозы 100 мл. Если в течение 1 часа диурез не увеличивается до 40 мл/час, срочно решать перевод на гемодиализ.
Стадия полиурии также относится к критическим состояниям. Повышенный диурез способствует дегидратации и нарушению водно-электролитного баланса, развитию гипокалиемии. В этот период следует тщательно контролировать и корригировать водно-электролитный баланс. Снижение азотемии начинается к концу первой недели интенсивной терапии, а нормализация наступает в течение двух недель.
Развитие уремии с возрастанием уровня мочевины плазмы > 20 ммоль/л, креатинина > 0,4 ммоль/л, некоррегируемым нарушением КЩС и/ или осмолярности плазмы, является показанием для перевода больных в специализированные отделения для проведения заместительного этапа терапии: гемодиализ, ультрафильтрация, гемофильтрация, плазмаферез.
Слайд 48
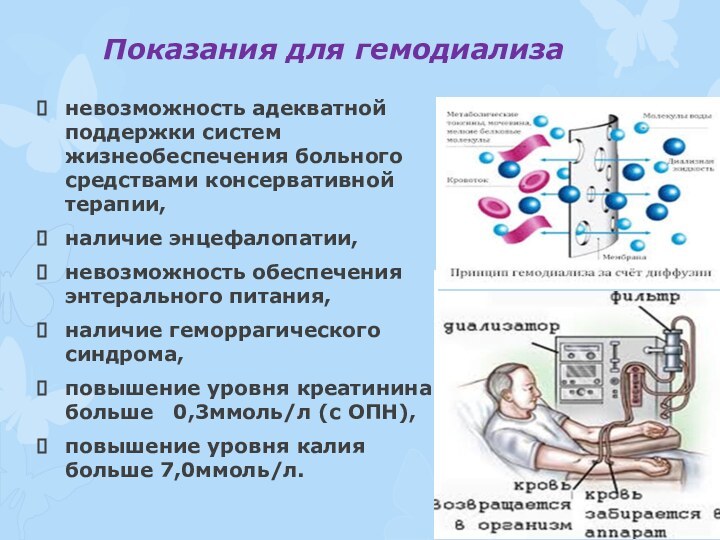
Показания для гемодиализа
невозможность адекватной поддержки систем жизнеобеспечения больного
средствами консервативной терапии,
наличие энцефалопатии,
невозможность обеспечения энтерального питания,
наличие геморрагического синдрома,
повышение уровня креатинина больше 0,3ммоль/л (с ОПН),
повышение уровня калия больше 7,0ммоль/л.
Слайд 49
Иммуномодулирующая и антиоксидантная терапия

Лептоспиры и их метаболиты подавляют функций иммунитета и вызывают развитие вторичной иммунной недостаточности. Поэтому средства иммуно-ориентированной терапии – необходимый компонент лечения больных лептоспирозом.
Назначение таким больным производных фталгидразидов (галавит, тамерит) с противовоспалительным и иммуномодулирующим действием в дозе 100 мг/мл и иммунорегуляторного пептида иммунофана в дозе по 1.0 мл 0,005% раствора приводило к достоверному уменьшению синтеза провоспалительных цитокинов, повышению активности лейкоцитов, нейтрофилов, что позволяет рекомендовать их к широкому применению в стартовой комплексной патогенетической терапии (). Из нашего опыта показано назначение полиоксидония. Стимуляция иммунитета под воздействием Полиоксидония происходит за счет активации процессов фагоцитоза и образования антител. Препарат влияет на клетки-фагоциты и натуральные киллеры (NK-клетки), которые начинают производить большее количество цитокинов, уничтожающих патогенные микроорганизмы, что в итоге усиливает иммунный ответ(). Лиофилизат-6 мг,в/м. по схеме.-№ 5-10
Слайд 50
1.Лептоспироз является одной из наиболее распространенных зоонозных инфекций

в России , Украине и других сопредельных регионах. В
ЛНР регистрируются спорадические случаи, в т.ч. с летальным исходом (лептоспироз иктерогеморрагический). 2.Лептоспироз клинически характеризуется типичными симптомами-острое начало, озноб, гипертермия с первых дней болезни, миалгии, гемодинамические нарушения с ИТШ( 1-3 ст.), олигоанурия, геморрагические проявления, возможна желтушная форма. 3.В клинике современного лептоспироза ОРДС и легочное кровотечение / кровохаркание, особенно при их сочетании с другими органными поражениями (почек, печени, ЦНС и др.),являются основными причинами летальных исходов. 4.Эпидемиологический анамнез, клинические проявления, лабораторные показатели(лейкоцитоз, тромбоцитопения, гипербилирубинемия , протеинурия и др.),дают возможность практическому врачу в амбулаторных условиях установить предварительный диагноз лептоспироза и направить больного ,как можно раньше, в инфекционный стационар(в первые 3-4 сутки заболевания). 5.Применение оптимизированных схем лечения лептоспироза в ГУЗ «Специализированная клиническая инфекционная больница» департамента здравоохранения Краснодарского края позволило снизить летальность при тяжелых формах заболевания в 2,8 раза – с 5,9 до 2,1%, а общую - в 2,3 раза – с 3,2 до 1,4%(), на что нам следует ориентироваться.
Заключение
Слайд 51
Литература
1. Авдеева М.Г. Лептоспироз как заболевание с пролонгированным

осложненным течением (иммунопатогенез, диагностика, прогноз, лечение, реабилитация): Автореф. дис.
...д-ра мед. наук – Москва, 1997.-32 с.
2. Башков Г.В., Калишевская Т.М., Голубева М.Г., Соловьева М.Е. Низкомолекулярные гепарины: механизм действия, фармакология и клиническое применение // Экспериментальная и клиническая фармакология.-1990.- № 4, С. 66-76.
3. Городин В.Н. Шок и полиорганная недостаточность как маркеры сепсиса у больных лептоспирозом // Сепсис. Проблемы диагностики, терапии и профилактики. Мат. науч.-практ. конф. с межд. участием - Харьков, 2006, С.73-74.
4. Городин В.Н. Патогенетическое обоснование антитромботической терапии низкомолекулярными гепаринами у больных лептоспирозом // Инфекционные болезни: проблемы здравоохранения и военной медицины. Материалы Российской научно-практической конференции - СПб, ВМедА.-2006.- С.83
5. Городин В.Н. Роль свободнорадикального окисления в патогенезе полиорганной недостаточности у больных лептоспирозом // Актуальные вопросы инфекционной патологии Юга России. Мат. II Южнороссийской научно-практ.конф. с междун. Участием, Майкоп, 2006.- С.35-36.
6. Городин В.Н. Синдром системного воспалительного ответа у больных лептоспирозом // Вестник интенсивной терапии, 2006, № 5. – С.251-253.
Слайд 52
19. Городин В.Н. Патогенетическое обоснование и оптимизация интенсивной

терапии тяжелых форм лептоспироза // Вестник интенсивной терапии, 2003.
- № 5.- С.64-66.
20. Городин В.Н. Цитокиновый профиль и клеточные факторы иммунитета у больных лептоспирозом // VI съезд инфекционистов. – Мат. съезда.- СПб.- 2003.- С. 91.
21. Городин В.Н., Лебедев В.В., Зотов С.В. Показатели эндогенной интоксикации и оксидантного стресса у больных с тяжелым течением иктерогеморрагического лептоспироза // VI съезд инфекционистов. – Мат съезда.- СПб.- 2003.- С. 91-92.
22. Городин В.Н., Лебедев В.В., Заболотских И.Б. Современные аспекты гемостазиологических нарушений и возможности их коррекции при тяжелых формах лептоспироза // Анестезиология и реаниматология.- 2004.- № 3.- С. 24-29.
23. ОПТИМИЗАЦИЯ ИНТЕНСИВНОЙ ТЕРАПИИ ТЯЖЕЛЫХ ФОРМ ЛЕПТОСПИРОЗА
Усовершенствованная медицинская технология
В.Н. Городин, В.В. Лебедев, И.Б. Заболотских
Под редакцией В.В. Лебедева
ГОУ ВПО «Кубанский государственный медицинский университет» Федерального агентства по здравоохранению и социальному
ГОУ ВПО «Кубанский государственный медицинский университет» Федерального агентства по здравоохранению и социальному развитию , 2007г.