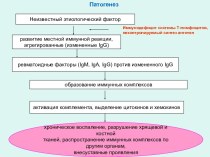
Слайд 2
Соматические осложнения алкоголизма являются причиной (как прямой, так
и косвенной) примерно
500 тыс. летальных исходов населения РФ
в год
Согласно оценкам, выражающимся показателем DALY (годы жизни с учетом заболеваемости), в 1990 году алкоголь послужил причиной 3,5% потерь DALY, тогда как табак - 2,6% (Глобальное бремя болезней, Гарвардская школа Общественного Здоровья, 1996)
В Европе в 1999 году 55 тысяч молодых людей умерло от связанных с алкоголем причин (25% всех смертей молодых людей в возрасте от 15 до 29 лет).
По экспертным оценкам ВОЗ потребление чистого этанола на душу населения свыше 8 л / год опасно для здоровья.
82% взрослого мужского населения России являются потребителями спиртного, а каждый пятый из этого множества злостно злоупотребляет алкоголем.
Слайд 3
По данным исследования Lipid Research Clinics продолжительность жизни
у мужчин, употребляющих более 168 г чистого этанола в
неделю, меньше на 5,6 года, чем пьющих мало или умеренно;
у женщин, употребляющих более 84 г чистого этанола в неделю, продолжительность жизни короче на 23,8 года.
Слайд 4
Состояния, развивающиеся вследствие злоупотребления алкоголем
Е 52 Алкогольная пеллагра;
G 31.2 Дегенерация нервной системы, вызванная алкоголем (алкогольная энцефалопатия);
G62.1 Алкогольная полинейропатия;
G72.1 Алкогольная миопатия;
I 42.6 Алкогольная кардиомиопатия;
К 29.2 Алкогольный гастрит;
К 70 Алкогольная болезнь печени;
К 70.0 Алкогольная жировая дистрофия печени (жирная печень);
К 70.1 Алкогольный гепатит;
К 70.2 Алкогольный фиброз и склероз печени;
К 70.3 Алкогольный цирроз печени;
К 70.4 Алкогольная печеночная недостаточность;
К 70.9 Алкогольная болезнь печени неуточненная;
К 86.0 Хронический панкреатит алкогольной этиологии;
Р 04.3 Поражения плода и новорожденного, обусловленные употреблением алкоголя матерью;
Q 86.0 Алкогольный синдром у плода (дисморфия).
Слайд 5
Смертность населения от причин, связанных
с употреблением алкоголя,
по данным Росстата, 2005 г.
Слайд 6
Кардиомиопатии (от греч. kardia – сердце, mys, myos
– мышца и pathos – страдание, болезнь) – группа
болезней сердца, общим для которых является избирательное поражение миокарда. (впервые предложен
W. Bridgen в 1957 г.)
Слайд 7
Классификация кардиомиопатий
(ВОЗ, 1995):
1. Дилатационные;
2. Гипертрофические;
3. Рестриктивные;
4. Аритмогенный правый желудочек;
5. Неклассифицируемые (специфические
кардиомиопатии: ишемическая, гипертоническая, метаболическая и др.).
Слайд 8
Алкогольное поражение сердца впервые было описано ещё в
XIX веке у мюнхенцев, выпивавших в год порядка 430
литров пива
Алкогольная кардиомиопатия – кардиомиопатия, приводящая к систолической дисфункции, дилатации полостей сердца, развившаяся в связи с избыточным приёмом алкоголя.
АКМП относится ко вторичным токсическим дилатационным кардиомиопатиям (ДКМП).
В 2 – 36 % ДКМП имеет алкогольную этиологию, в этом случае её следует рассматривать в рамках АКМП.
Слайд 9
Морфология
алкогольного сердца
увеличение размеров сердца с неравномерной гипертрофией
стенок желудочков;
повышено скопление под эпикардом жировой клетчатки, иногда целиком
окутывающей миокард;
миокард на ощупь очень дряблый, на разрезе может иметь несколько желтоватый оттенок за счет жировой дистрофии; могут определятся мелкие очажки склероза;
полость левого желудочка умеренно дилатирована (дилатация более выражена на фоне хронической сердечной недостаточности);
коронарные артерии или совсем не поражены атеросклерозом, или поражены в умеренной степени без признаков стенозирования.
Слайд 10
Гистологическое исследование
утолщение отдельных участков эндокарда по типу фиброэластоза;
интерстициальный
и периваскулярный фиброз;
не обильная клеточная инфильтрация, характерная для хронического
воспаления;
дистрофические и атрофические изменения мышечных волокон с вакуолизацией, исчезновением поперечной исчерченности и пикнозом ядер;
при гистохимических исследованиях отмечается скопление нейтральных липидов в мышечных волокнах; содержание дегидрогеназ и оксидаз уменьшено.
Слайд 11
Если внезапная смерть наступает на фоне алкогольной интоксикации,
то наблюдаются острые изменения, вызванные токсическим действием этанола и
его метаболитов:
В миокарде много острых очаговых повреждений по типу миолиза;
Отмечаются выраженные реологические изменения крови (сладж- синдром);
Наблюдаются изменения со стороны сосудов микроциркуляторного русла миокарда в виде плазморрагий, периваскулярного отека, набухания и пролиферации эндотелиоцитов.
Слайд 12
Патофизиология
Главным этиологическим фактором развития АКМП является хронический избыточный
приём алкоголя.
По оценкам разных авторов, истинная АКМП обычно
развивается при потреблении алкоголя в количестве, эквивалентном ≈100 мл чистого этанола, ежедневно в течение 10–20 лет.
Среднее потребление алкоголя в России на душу населения колеблется около отметки 15 л, что соответствует 40 мл чистого этанола в день.
Слайд 13
Краеугольным камнем диалектики алкоголизма является бифазное, кардиопротективно/ кардиотоксическое
действие алкоголя.
Эффекты алкоголя представляются дозозависимыми: рост вероятности развития
ИБС отмечают как при полном воздержании от алкоголя, так и при злоупотреблении им.
Слайд 14
Механизмы кардиопатогенного действия этанола.
Влияние на метаболизм и энергообеспечение
клетки;
Прямое токсическое действие ацетальдегида и этанола на синтез
белка;
Свободнорадикальное повреждение;
Срыв сопряжения между возбуждением и сокращением;
Изменение процессов возбуждения и проведения в сердечной мышце;
Нарушение липидного обмена;
Дисбаланс катехоламинов и других гормонов;
Ионный дисбаланс;
Воздействие на цитоскелет;
Активация провирусов;
Токсическое действие спиртных напитков, обусловленное примесями металлов (например, кобальта).
Слайд 15
Метаболизм этанола
Этанол
Ацетальдегид Уксусная
кислота
Алкогольдегидрогеназа Альдегиддегидрогеназа
На каждой стадии происходит отщепление Н+ и восстанавливается НАД и НАДФ.
При высоких дозах алкоголя отношение НАДН + Н+/НАД+ увеличивается.
Ацетальдегид, концентрация которого неуклонно растёт, ингибирует НАДН+-дегидрогеназу митохондриальной цепи переноса электронов (ЦПЭ).
Снижается окисление интермедиатов цикла Кребса, происходит ингибирование трех биохимических путей в печени (ЦПЭ, цикл Кребса, глюконеогенез) и двух – в сердце (ЦПЭ, цикл Кребса).
Слайд 16
Влияние алкоголя на метаболизм и энергообеспечение кардиомиоцитов
Часть «алкогольного»
ацетил-SКоА не окисляется в цикле Кребса, а используется для
синтеза липидов (в печени). В миокарде же сходным образом ингибируется окисление липидов, что и приводит к жировой дистрофии;
Восстановленные интермедиаты начинают окислятся не на первом комплексе ЦПЭ в митохондриях (НАДН-дегидрогеназа ингибирована), а на втором, НАД-независимом, коим является сукцинатдегидрогеназа. Окисление глюкозы и гликогенолиз также ингибируются, морфологическим эквивалентом чего являются значительные скопления гликогена внутри вакуолей кардиомиоцитов.
Слайд 17
У злоупотребляющего алкоголем больного включение этанола в энергетические

процессы в клетке позволяет, с одной стороны, получать энергию
без поступления адекватного количества питательных веществ.
С энергетической точки зрения человек может жить только за счет спирта, с биологической же — «пустая» энергия становится причиной нехватки питательных веществ, дистрофии. При этом практически невозможно встретить больного с хронической алкогольной интоксикацией без клинически значимого гиповитаминоза, прежде всего витаминов группы В.
С другой стороны, участие этанола в энергетических процессах приводит к нарушению окислительно-восстановительного потенциала клетки, а также обмена белков, жиров и углеводов.
Снижается синтез белка (в то же время его поступление с пищей уже значительно снижено). Останавливается липолиз — алкоголь становится альтернативным топливом, в результате накапливаются жирные кислоты и триглицериды, развиваются жировая дистрофия печени, гиперлипидемия, повышается риск атеросклероза.
Слайд 18
Прямое токсическое действие ацетальдегида и этанола на синтез
белка в кардиомиоцитах.
Основной механизм повреждающего действия ацетальдегида заключается в
связывании его с каталитическими центрами ферментов и нарушении метаболизма клетки.
Этанол ингибирует синтез белка в кардиомиоцитах только в летальных концентрациях, в то время как даже низкие концентрации ацетальдегида (сопоставимые с таковыми у больных АКМП) значимо угнетают его.
Ацетальдегид опосредованно оказывает положительный хроно- инотропный эффект на кардиомиоциты за счёт повышения высвобождения норадреналина из симпатических нервных волокон.
При АКМП в надпочечниках накапливаются избыточные количества катехоламинов.
Слайд 19
Нарушение сопряжения между возбуждением и сокращением.
В 1990
году Guarnieri et al. в серии экспериментов на изолированной
сосочковой мышце, перфузируемой раствором этанола, доказали, что алкоголь вмешивается в мышечное сокращение и нарушает его, нарушая взаимодействие между Са2+ и миофибриллами.
После прекращения подачи этанола к кардиомиоцитам данные эффекты исчезали.
Алкоголь в высоких концентрациях проявляет себя как антагонист Са2+ и Na+ каналов.
Слайд 21
Нарушение ритма сердца
Одно из самых частых проявлений алкогольной
миокардиодистрофии, наиболее характерны пароксизмы или постоянная форма фибрилляции предсердий.
Обычно
усилению аритмий или появлению пароксизмов предшествует алкогольный эксцесс.
В генезе нарушений ритма помимо токсического воздействия этанола на миокард, следует учитывать симпатикотоническое действие алкоголя, нарушение электролитного баланса.
Необходимо проведение дифференциального диагноза с другими причинами аритмий (клапанные пороки, тиреотоксическая дистрофия, постинфарктный кардиосклероз).
Слайд 22
Болевой синдром
Болевой синдром чаще всего носит длительный ноюще
– тянущей характер, иногда больные жалуются на ощущения жжения
в левой грудной клетке.
Боль обычно появляется на следующий день после алкогольного эксцесса, а чаще после нескольких дней злоупотребления алкоголем, на выходе больного из запоя.
Появление боли не связано с физической нагрузкой, проявляется постепенно, исподволь
Локализация боли в области соска, верхушки сердца, иногда захватывает всю прекардиальную область.
Боль лишена характерной для стенокардии приступообразной окраски, т. е. четкости появления и исчезновения, почти никогда не располагается за грудиной и не носит характер сжимающей, сдавливающей.
В отличие от стенокардии нитроглицерин не купирует боль, которая может длиться часами и сутками и обычно сочетается с жалобами больного на чувство нехватки воздуха, неполноты и неудовлетворенности вдохом, сердцебиение, похолодание конечностей.
Слайд 23
Характерная для АКМП дисфункция миокарда развивается при двойном
дисбалансе катехоламинов: нейромедиаторов в синаптической щели (норадреналин) и гормонов
в крови, омывающей миокард (адреналин).
Назначение в эксперименте пропранолола с целью нивелирования излишнего влияния катехоламинов, как и предполагалось, сводит на нет положительные инотропный и хронотропный эффекты ацетальдегида, но не влияет на снижение синтеза белка.
Слайд 24
Сердечная недостаточность
Исследование гемодинамических показателей у лиц, страдающих хроническим
алкоголизмом без явных симптомов поражения сердца, выявляет достоверное уменьшение
минутного объема сердца, повышение конечного диастолического давления в левом желудочке, снижение сократительной функции миокарда. Эти данные позволяют говорить о доклинических нарушениях сердечней деятельности при хроническом алкоголизме.
Слайд 25
При АКМП происходит нарушение структуры сократительного аппарата кардиомиоцитов,
развивается их функциональная асимметрия, интерстициальный фиброз, деспирализация хода мышечных
пучков и изменение формы полостей сердца.
Субклинически на стадии формирования интерстициального фиброза увеличивается ригидность стенки желудочка
Конечно- диастолическое (КД) давление растёт на фоне снижения КД объёма
Формируется сначала диастолическая дисфункция, затем систолическая дисфункция миокарда
Параллельно этому происходит растягивание фиброзных колец клапанов сердца (в первую очередь митрального клапана), обусловленное дилатацией желудочков.
Клапанная регургитация приводит к дилатации полостей предсердий, а впоследствии – к лёгочной гипертензии, которая редко достигает высокой степени при АКМП.
Слайд 26
Ранними проявлениями сердечной недостаточности при алкогольной кардиомиопатии служат
стойкая тахикардия и одышка при физической нагрузке, не соответствующая
возрасту больного и не объяснимая легочной патологией.
О вероятной алкогольной кардиопатии и начальной сердечной недостаточности следует думать уже в тех случаях, когда после 7-10-дневного воздержания у больного сохраняется тахикардия свыше 90-100 в 1 мин. Если при этом небольшая физическая нагрузка вызывает появление заметной одышки, то наличие сердечной недостаточности становится очевидным.
Слайд 27
Артериальная гипертензия
По различным данным, от 5 до 30%
всех артериальных гипертензий вызвано избыточным употреблением алкоголя
Повышение АД начинается
при употреблении определенной дозы алкоголя, минимальная пороговая доза составляет около 25 г чистого этанола.
Злоупотребление алкоголем приводит к повышению как систолического, так и диастолического АД.
У мужчин отмечено прекращение роста АД при достижении определенной дозы алкоголя.
Влияния характера употребляемого напитка на артериальную гипертензию практически не отмечается.
В то же время отмечено, что равномерное употребление алкоголя в течение недели в меньшей степени способствует повышению АД, чем эпизодическое и зачастую “ударное” его употребление в конце недели.
Слайд 28
Патогенез
Происходит активизация механизмов, отвечающих за повышение АД в
организме и снижение активности депрессорных механизмов.
Ацетальдегид повышает уровень
кортикостероидов и катехоламинов в крови, в первую очередь норадреналина, что вызывает повышение периферического сопротивления.
Гиперкатехоламинемия приводит к пролиферации эндотелиальных клеток в сосудах и капиллярах, что сопровождается утолщением их стенок.
Кортикостероиды, с одной стороны, потенцируют действие катехоламинов, с другой – способствуют задержке натрия и воды.
Слайд 29
При алкогольной интоксикации выявляется также повышение активности АПФ,
что приводит к повышенному образованию ангиотензина II.
При хроническом
потреблении этанола происходит уменьшение содержания внутриклеточного магния и увеличение кальция в клетках гладкой мускулатуры сосудов и вен. Перегрузка мышечного слоя сосудов кальцием приводит к их спазму.
Повреждение эндотелия свободными радикалами может также приводить к снижению синтеза и высвобождению закиси азота.
В то же время имеются указания на то, что свободные радикалы могут оказывать прямое действие на сосуды и вызывать вазоконстрикцию.
Слайд 30
В целом для алкогольной гипертонии кризовое течение не
характерно.
В пределириозном периоде может возникать состояние гипертонической энцефалопатии.
Отмечается нарушение сна, снижение настроения, которое затем сменяется выраженным возбуждением.
Повышение АД до значительных цифр 200/100–220/120 мм рт. ст. сопровождается сильной головной болью, тошнотой, мельканием “мушек” перед глазами.
Все это в итоге может сменяться картиной развернутого острого алкогольного делирия.
Слайд 31
Объективные данные
Больной часто суетлив, многословно излагает разнообразные жалобы,
что существенно отличается от скупых описаний коронарным больным приступа
стенокардии.
Лицо обычно гиперемировано; кожа лица, туловища, конечностей влажная.
Характерны крупный тремор рук, иногда ознобоподобный гиперкинез.
“Маркеры алкогольной болезни" - гиперемия лица, инъекция сосудов склер, гипергидроз кожи, крупный тремор рук.
Часто удается констатировать сопутствующие поражения печени, почек, поджелудочной железы, центральной и периферической нервной системы.
Слайд 32
Лабораторные данные
Расширенные расщепленные зубцы Р или высоких Р
(типа Р-pulmonale, т. е. изменения предсердного комплекса аналогичны наблюдаемым
при перегрузке левого или правого предсердия).
Депрессия сегмента ST ниже изолинии, появления патологического высокого, двухфазного, изоэлектрического или отрицательного зубца Т.
Высокий зубец Т в грудных отведениях - обычно наименее стойкий ЭКГ- признак, высота зубца обычно соответствует величине синусовой тахикардии и нормализуется вместе с исчезновением последней.
Депрессия сегмента ST и отрицательный зубец T сохраняются дольше, иногда в течение нескольких недель или месяцев.
Слайд 33
ЭКГ при алкогольной миокардиодистрофии
Слайд 34
В настоящее время в России диагноз «АКМП» может
быть установлен кардиологом без психиатрической консультации больного.
Слайд 36
Дифференциальная диагностика
ИБС
Миокардиты
Бери-бери- кардиомиопатия
ДКМП
Слайд 37
Стратегия лечения алкогольной кардиомиопатии.
1. Предотвращение эпизодов приёма алкоголя;
2. Профилактика и лечение сердечной недостаточности;
3. Коррекция метаболических
нарушений, вызвавших АКМП.
Слайд 38
Основой лечения АКМП на любой стадии является полное
прекращение потребления алкоголя. При продолжении его приема с большой
долей вероятности можно предположить срыв всей линии терапии.
В исследовании Obrador et al. принимали участие 56 человек, принимавших более 100 г алкоголя ежедневно в течение ≥10 лет и перенесших впоследствии трансплантацию сердца. У придерживающихся абстиненции уровень радиоактивности антител к внутриклеточным белкам кардиомиоцитов, меченных In111, достоверно снижался на фоне возрастания фракции выброса ЛЖ, в то время как у продолжавших употреблять спиртные напитки, он был стабилен. У 15 добровольцев с интактным миокардом, связывания данных антител не наблюдалось.
Слайд 39
Лечение:
Наиболее многообещающими в этом отношении метаболических препаратов представляется
использование таких лекарственных средств, как триметазидин, левокарнитин, фосфокреатин и
др. Восстановление потенциально обратимого нарушенного метаболизма возможно при таком назначении препаратов, чтобы каждый предыдущий создавал субстраты для действия последующего медикамента.
Слайд 40
Триметазидин переключает метаболизм миокарда с использования жирных кислот
на аэробный распад глюкозы (как более эффективный путь), ингибируя
митохондриальную кетоацил-СоА-тиолазу. Таким образом, цикл Кребса «стимулируется» вступающим в него дополнительным пируватом.
Перспектива использования триметазидина в лечении АКМП делает реально достижимой главную цель метаболической терапии – ускорение всей цепочки реакций от окисления глюкозы и жирных кислот до фосфорилирования актина. Такой подход может быть эффективным как в повышении фракции выброса, так и в обращении вспять дистрофических изменений.
Назначают средства, способствующие нормализации обмена в миокарде - поливитаминные препараты, оротат калия (1 г в день), кокарбоксилазу (50- 100мг в день), метандростенолон, неробол (0,005-0,01 г в день) и др.
Слайд 41
Пароксизмы аритмии у больных требуют проведения прежде всего
дезинтоксикационной терапии, так как обычно после выведения метаболитов этанола
восстанавливается правильный ритм сердца и только у части больных возникает необходимость активной антиаритмической терапии.
Иногда пароксизмы мерцания сопровождаются острой левожелудочковой недостаточностью с типичной клинической картиной сердечной астмы, что требует соответствующего лечения.
Слайд 42
b -Адреноблокаторы
Имеющиеся в структуре алкогольной интоксикации признаки гиперактивации

симпатической системы оправдывают применение b-адреноблокаторов (пропранолол и др.).
В
сочетании с бензодиазепинами b-адреноблокаторы ускоряют процесс лечения, при этом не только быстрее нормализуются частота сердечных сокращений (ЧСС), артериальное давление (АД) и температура тела, но и снижаются уровень тревоги, ажитация, подавляется влечение к алкоголю, что вызывает позитивную реакцию больных.
Антагонисты кальция
В качестве компенсаторной реакции на тормозные эффекты больших доз алкоголя в нейронах головного мозга формируются дополнительные кальциевые каналы; в результате этого при прекращении потребления алкоголя внутрь нейронов поступает избыточное количество ионов кальция, ведущее к перевозбуждению и гибели нейронов. Отсюда оправдано использование антагонистов кальциевых каналов (нифедипин, амлодипин и др.) для лечения ААС. Антагонисты кальция оказались клинически эффективными в данной ситуации.
Слайд 43
Хирургическое лечение.
Последнее время все чаще при неудачах в
консервативной терапии ДКМП и АКМП рассматривается вопрос о трансплантации
сердца; 10-летняя выживаемость при этом, по данным ряда авторов, составляет более 70%. Однако проблема пересадки сердца, наряду с высокой стоимостью вмешательства, состоит и в недостатке донорских органов. В связи с этим в настоящее время клинические испытания проходят механические устройства для поддержки ЛЖ. Иногда в качестве методов хирургического лечения АКМП используют кардиомиопластику, частичную вентрикулэктомию левого желудочка (операция Batista).