Слайд 2
Епідеміологія.
Загальна частота сепсису у новонароджених в різних
країнах світу
від 1 до 3,5 на 1000 народжених
живими серед доношених дітей
1 на 250 народжених живими серед передчасно народжених немовлят .
Слайд 3
Летальність серед новонароджених з раннім сепсисом складає до
20-40 %,
У 10-30 % з тих, які перенесли
сепсис спостерігаються віддалені наслідки, особливо після менінгіту.
З розвитком пізнього сепсису у глибоконедоношених новонароджених пов’язують достовірне збільшення частоти ускладнень, смертності і тривалості госпіталізації.
Летальність при пізньому сепсисі складає до 20% і може бути вищою, коли інфекційний процес викликаний грам-негативними мікроорганізмами.
Слайд 4
В Україні протягом останніх років інфекції перинатального періоду,
вроджені пневмонії, сепсис займають 3-4 місце в структурі захворюваності
та смертності новонароджених, із тенденцією до зростання.
Серед причин летальності питома вага інфекцій становить 23-25%, інфекцій перинатального періоду та сепсису в новонароджених у відділенні інтенсивної терапії – приблизно 40-60%.
Слайд 5
Структура захворюваності новонароджених 2013 рік
15,3% займають уроджені аномалії,
деформації та хромосомні порушення;
14,7% - внутрішньоматкова гіпоксія та
асфіксія в пологах;
10,5% - синдром респіраторного розладу та інші респіраторні стани;
1,17% - внутрішньочерепні крововиливи, не обумовлені пологовою травмою;
0,15% - бактеріальний сепсис;
0,01% - внутрішньочерепні пологові травми
Слайд 6
Структура захворюваності недоношених дітей 2013р
1.Розлади дихальної системи
27,5
2.Внутрішньоутробна гіпоксія,
асфіксія
в пологах 13,6
3. Неонатальна жовтяниця 15,1
4.Сповільнений ріст, недостатність
живлення плода 12,2
5. Уроджені аномалії розвитку 4,7
6. Інфекції, специфічні для ПП 3,6
7.Внутрішньошлуночкові
та субарахноїдальні крововиливи 2,7
Слайд 7
Смертність недоношених новонароджених в акушерських стаціонарах 2013р
Внутрішньошлуночкові та
субарахноїдальні крововиливи
9,8
Синдром дихальних розладів 7,9
Інфекції, специфічні для
перинатального періоду 4,9
Уроджені аномалії розвитку 4,3
Внутрішньоутробна гіпоксія,
асфіксія в пологах 4,1
Уроджені пневмонії 2,9
Бактеріальний сепсис 1,4
Слайд 8
Перинатальні центри
У перинатальних центрах в структурі захворюваності новонароджених
15, 5% займають синдром респіраторного розладу та інші респіраторні
стани;
14,9% - уроджені аномалії, деформації та хромосомні порушення;
13,1% - внутрішньоматкова гіпоксія й асфіксія в пологах;
3,3% - внутрішньочерепні крововиливи, не обумовлені пологовою травмою;
0,15% - бактеріальний сепсис,
0,02% - внутрішньочерепні пологові травми
Слайд 9
Смертність новонароджених в перинатальних центрах та інших акушерських
стаціонарах 2012р.
Окремі стани, що виникли в перинатальному періоді -
1257 дітей (2,54), в т.ч.
Розлади дихальної системи – 476 дітей (0,96)
Внутрішньошлуночкові та САК – 235 (0,48)
Інфекції, специфічні для ПП – 169 (0,34)
Гіпоксія і асфіксія в пологах – 160 (0,32)
Уроджені аномалії, деформації – 251 (0,51)
Слайд 10
Шляхи передачі інфекції від матері до плоду
Під
час вагітності:
Трансплацентарний
Через навколоплідні води
Під час пологів:
Контакт з інфікованими виділеннями, кров’ю, калом
Після пологів:
Годування грудним молоком
Порушення правил догляду за дитиною
Через руки медичного персоналу/матері або
інструменти
Слайд 11
Інфікування вагітної в ранніх термінах вагітності може стати
причиною загибелі плоду (викидень), розвитку ембріопатії, фетопатії або викликати
затримку внутрішньоутробного розвитку.
На пізніх термінах вагітності (після 5 місяців) інфекції можуть стати причиною передчасних пологів, захворювання та смерті плоду.
Слайд 12
Механізмами поширення внутрішньолікарняних штаммів
Контактний: головний фактор передачі
– руки медичного персоналу, медична апаратура, засоби догляду за
новонародженим.
Фекально-оральний: суміш для годування дитини, зонди, катетери.
Повітряно-краплинний
Трансфузійний
Слайд 13
Фактори ризику неонатальних інфекцій з боку матері
Стан
матері
Передчасні пологи
Передчасний розрив навколоплідних оболонок
Безводний період
>18 годин
Температура тіла під час пологів та/або в перші 3 дні після пологів >38ºС
Хоріоамніоніт, ендометрит
Інфекції сечостатевої системи
Затяжні пологи
Патологічна бактеріальна колонізація піхви та промежини (стрептококами гр. В)
Слайд 14
Догляд за матір’ю.
Інвазивні процедури
Нераціональне лікування та профілактика інфекції
у матері
Недостатнє дотримання політики миття рук медичним персоналом
Слайд 15
Фактори ризику неонатальних
інфекцій з боку дитини
Стан
дитини
Недоношеність, мала маса при народженні, багатоплідна вагітність
Перинатальна
асфіксія, реанімація
Гіпотермія
Слайд 16
Фактори ризику неонатальних
інфекцій з боку дитини
Догляд
за дитиною
Інвазивні процедури
Відсутність контакту з матір’ю
Штучне
вигодовування
Нераціональна антибіотикотерапія
Інфузійна терапія та парентеральне харчування
Тривала катетеризація судин
Тривала госпіталізація
Переповненість неонатального відділення
Недотримання з боку медичного персоналу принципу мінімального контакту з дитиною
Невиконання політики обробки рук особами, які доглядають за дитиною
Слайд 17
Наявність факторів ризику виникнення інфекційного захворювання у новонародженої
дитини
при розриві навколоплідних оболонок більше ніж за 18
годин до пологів збільшується ризик виникнення раннього неонатального сепсису в 7,3 рази,
гестаційний вік до 28 тижнів збільшує ризик розвитку неонатального сепсису в 21,7 разів [А].
Слайд 18
Важливо знати, чи отримувала мати антибіотикотерапію в пологах,
якщо так, то яку і коли.
Необхідно оцінити ризик
виникнення інфекції у новонародженого залежно від
його гестаційного віку,
наявності гіпотермії при народженні
проведенні первинної реанімації.
Необхідно ретельно проаналізувати, який догляд отримала новонароджена дитина відразу після народження:
чи вона була на сумісному перебуванні з матрі’ю,
як її вигодовували,
застосовувались інвазивні втручання тощо
Слайд 19
Клінічні симптоми неонатальної інфекції часто є неспецифічними. Наявність
наведених симптомів вказує на те, що дитина потребує додаткового
обстеження [А]
Відмова від годування або погане засвоювання їжі
Відсутність спонтанних рухів або рухи лише після стимуляції
Температура тіла ≥38°С або <35,5°С
Частота дихання ≥60 за хвилину
Апное, Стогін на видиху, Втягування податливих місць
грудної клітки
Судоми
Ціаноз
Блювота, пронос
Слайд 20
Неонатальні інфекції можуть обмежуватися шкірою, пуповинним залишком (ранкою)
або очами
Виявлення таких специфічних клінічних симптомів, як:
шкіра: пустули
або везикули на шкірі, набряк та почервоніння шкіри в будь-якій ділянці
залишок пуповини: набряк, почервоніння, виделення гною або неприємний запах, шкіра навколо пупкової ранки почервоніла та ущільнена
очі: почервоніння або набряк кон’юнктиви, виделення гною
потребує своєчасного лікування для профілактики сепсису
Слайд 21
Підлягають повному скринінгу
на предмет інфекції
Новонароджені з загальними
клінічними неспецифічними ознаками інфекції,
Діти з ознаками локалізованої інфекції,
Діти, що народилися від матерів з передчасним вилиттям вод, з тривалим безводним проміжком, з підвищеною температурою тіла в пологах, хоріоамніонітом,
Недоношені діти
Діти, що народилися в асфіксії
За відсутності клінічних ознак хоріоамніоніту у матері обстеження потрібно лише
недоношеним менше 35 тижнів.
Слайд 22
Для ранньої діагностики інфекції у новонародженого необхідно
провести наступні скринінгові тести:
• підрахунок загальної кількості лейкоцитів
• лейкоцитарний індекс
• абсолютна кількість
лейкоцитів.
Абсолютна кількість нейтрофілів має вище діагностичне значення, ніж загальна кількість лейкоцитів.
Скринінгові тести проводяться повторно, щоб простежити динаміку протікання інфекційного процесу.
Існує залежність загальної кількості лейкоцитів та абсолютного числа нейтрофілів від гестаційного віку дитини (в годинах) та місця забору крові (венозна/ артеріальна/ капілярна) [А]
Слайд 23
Визначення С-реактивного білку
(кількісний показник)
Один з найбільш специфічних
«пізніх» маркерів бактеріальної інфекції. [А]
Наприклад, при неонатальному сепсисі чутливість
цього тесту складає 60-82 %, специфічність – 63-96%, позитивна прогностична цінність – 95-100%,
від’ємна прогностична цінність – 75-87%.
Слайд 24
Загальний аналіз сечі
Якщо є підозра на інфекцію, крім
того, при виявленні будь-яких вад розвитку сечовидільних шляхів, необхідно
зробити загальний аналіз сечі [В]
Може вказувати на наявність інфекції сечовидільних шляхів:
Лейкоцити ≥8/мкл або >5 в полі зору
Еритроцити (гематурія)
Наявність білку (протеїнурія)
Любі бактерії
Слайд 25
Лабораторні дослідження ліквору
У новонародженого менінгіт не можна
виключити клінічно [А]
Люмбальна пункція повинна розглядатися як частина рутинного
обстеження на пізню (>48 год) інфекцію [A]
Слайд 26
Мікробіологічне (бактеріоскопія та бактеріологія) дослідження матеріалу
Виділення мікроорганізмів
в культурі крові, ліквору, сечі - це «золотий стандарт»
найбільш специфічний спосіб діагностики сепсису. [А]
Слайд 27
Скринінг на приховану кров у калі
Проводиться у разі
підозри на НЕК.
Скрита кров у калі виявляється у
20-50% випадків
Слайд 28
Рентгенологічне обстеження
Дозволяє виключити пневмонію та виявити НЕК
Слайд 29
Нейросонографія
УЗД внутрішніх органів
Дозволяє дігностувати вентрикуліт, вентрикуломегілію, абсцес, кісти
та іш.
Дозволяє виявити вроджені аномалії, що сприяють розвитку
інфекцій
Використовується як додатковий діагностичний метод для виявлення учкладень та вроджених аномалій
Слайд 30
ЛІКУВАННЯ
Основний метод лікування бактеріальних інфекцій [А]
Призначати антибактеріальну терапію
необхідно відразу у разі підозри на наявність захворювання, не
чекаючи отримання результатів додаткових клініко-лабораторних обстежень.
Слайд 31
Початкова антибактеріальна терапія, звичайно, є емпіричною – тобто,
спрямованою на потенційних збудників інфекції у новонародженої дитини.
Якщо є
можливість виділити збудника і визначити його чутливість до антибіотиків, подальше лікування ґрунтуватиметься на результатах цих досліджень, особливо, якщо інфекція не піддається лікуванню емпіричним (-іми) антибіотиком (-ами).
Слайд 32
Якщо немає можливості виділити збудника і визначити його
чутливість до антибіотиків, і стан дитини не поліпшується після
початково призначеного антибіотика (-ів), йому емпірично призначається антибіотик другого ряду або їх комбінація.
Слайд 33
Шляхи введення антибіотиків
Для лікування системних та генералізованих інфекцій
антибіотики призначаються внутрішньовенно (в/в).
Якщо неможливо швидко забезпечити венозний доступ,
як виняток, перша доза антибіотику може вводитися внутрішньом'язово (в/м).
Антибіотики вводять поволі, не менше трьох хвилин (оптимально, інфузіоматом протягом 30 хв), особливо гентаміцин і цефотаксим.
Слайд 34
Орієнтовна тривалість призначення антибіотикотерапії для лікування різних клінічних
форм інфекцій
Пневмонія 7-10 днів
Сепсис 7-10 днів
Менінгіт 14-21 (взалежності
від виділеного збудника)
Інфекція шкіри 5 днів (не завжди вимагає антибіотикотерапії)
Кон’юктивіт 5-7 днів (не завжди вимагає антибіотикотера пії)
НЕК 10-14 днів
Слайд 35
Після завершення антибактеріальної терапії дитина не менше 24
годин має знаходитись під медичним наглядом.
Слайд 36
Стан матері
Передчасні пологи
Передчасний розрив навколоплідних оболонок
Безводний період >18
годин
Температура тіла під час пологів та/або в перші 3
дні після пологів >38ºС
Хоріоамніоніт, ендометрит
Інфекції сечостатевої системи
Затяжні пологи
Патологічна бактеріальна колонізація піхви та промежини (стрептококами гр. В)
Слайд 37
Чинники ризику раннього сепсису
Передчасні пологи в терміні менше
35 тижнів гестації
Позитивні результати скринінгу на СГВ у
терміні гестації 35-37 тижнів [A].
СГВ бактеріурія у будь-якому терміні гестації
Тривалість розриву плідних оболонок понад 18 годин чи більше перед пологами
Хоріонамніоніт
Температура матері в пологах вище 38ºC
СГВ захворювання у попередньої дитини
Неадекватна антибіотикопрофілактика під час пологів (менше ніж 4 години до народження дитини) і введення цефалоспоринів
Порушення серцевого ритму плода (тахікардія) (більше 1 години) [В]
Забруднення навколоплідних вод меконієм [В]
Слайд 38
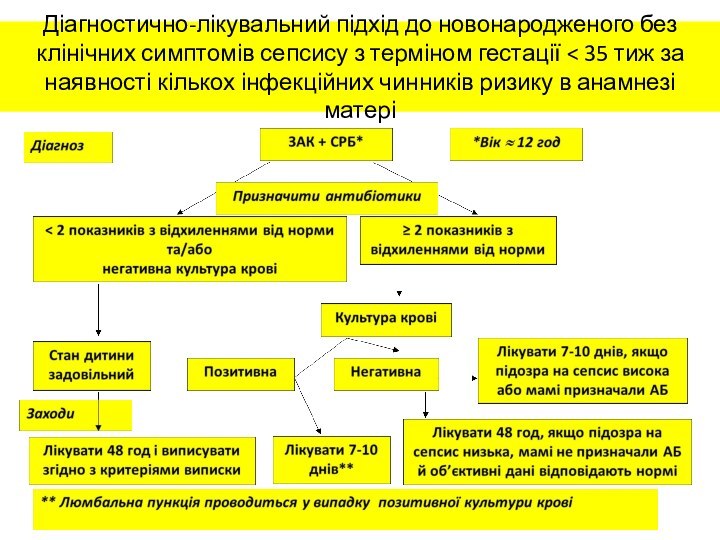
Діагностично-лікувальний підхід до новонародженого
без клінічних симптомів сепсису
з терміном гестації ≥ 35 тиж за наявності кількох
інфекційних чинників ризику в анамнезі матері
Слайд 39
Діагностично-лікувальний підхід до новонародженого без клінічних симптомів сепсису
з терміном гестації < 35 тиж за наявності кількох
інфекційних чинників ризику в анамнезі матері
Слайд 40
Ранній неонатальний сепсису
Чинники ризику (важливі)
(NICE clinical guidelines.
August 2012)
17-18 вересня 2014
Костюк О.О.
Слайд 41
Чинники ризику раннього сепсису (інші)
(NICE clinical guidelines. August
2012)
Слайд 42
(NICE clinical guidelines. August 2012)
Костюк О.О.
Наявність хоча
б одного важливого, або двох інших чинників ризику є
показанням для призначення антибіотикопрофілактики в пологах
Як препарат першого вибору для антибіотикопрофілактики в пологах для матері слід використовувати бензилпеніцилін
17-18 вересня 2014
Слайд 43
Дослідження у новонародженого в разі підозри на РНС
(NICE clinical guidelines. August 2012)
17-18 вересня 2014
Костюк О.О.
1.
Бактеріальний посів крові (до призначення АБ)
2. Розгорнутий загальний аналіз крові
А. Підрахунок загальної кількості лейкоцитів:
Кількість лейкоцитів у першу добу менше ніж 5 х 109/л має гірше прогностичне значення, ніж понад 31 х 109/л [А]
Б. Підрахунок АКН, загального числа нейтрофілів та незрілих форм
В. Підрахунок лейкоцитарного індексу (І:Т):
співвідношення незрілих форм нейтрофілів до загальної кількості нейтрофілів не більше 0,2
Г. Тромбоцитопенія
3. Визначення СРБ: не раніше 6-12 годин після народження
Слайд 44
Інші дослідження (NICE clinical guidelines. August 2012):
Костюк
О.О.
Люмбальна пункція: доношеним новонародженим з наявністю менінгеальних симптомів
та всім недоношених немовлятам з терміном гестації менше 32 тижні та вагою менше 1500 грамів при клінічних симптомах сепсису та/або позитивній культурі крові
Прокальцитонін: понад 2 нг/мг – є достовірною прогностичною ознакою (100% специфічність і достовірність) сепсису і бактеріального менінгіту у новонароджених. Проте цей показник не має жодних переваг порівняно з СРБ і не рекомендується як єдиний маркер сепсису.
Посіви матеріалу зі слизових оболонок, шкіри, шлункового вмісту не дозволяють диференціювати інфекцію від колонізації [В], тому рутинно не проводяться
17-18 вересня 2014
Слайд 45
Лікування РНС Загальні принципи терапії
(NICE clinical
guidelines. August 2012)
17-18 вересня 2014
Обов`язково призначити два антибактеріальних препарати
ВВ, що дозволяє забезпечити достатньо широкий спектр дії на Грам-позитивну і Грам-негативну флору, а також протистояти селекції антибіотико-резистентних штамів.
АБ препарати мають бути бактерицидними: в терапії раннього сепсису, доцільно застосування напівсинтетичних пеніцилінів, в поєднанні з аміноглікозидами.
Імуноглобуліни призначаються як додаткова терапія при важких формах сепсису і/або у новонароджених з ДММТ, проте не впливають на рівень захворюваності та летальності
Костюк О.О.
Слайд 46
Загальні принципи антибіотикотерапії РНС
(NICE clinical guidelines. August 2012)
Не використовувати антибіотики резерву на етапі пологового стаціонару, за
винятком особливих випадків: у разі гострого гнійно-септичного захворювання у матері в пологах, підозри на внутрішньолікарняну інфекцію (CoNS, MRSI), прогресивного погіршення стану новонародженого та ізольованої чутливості бактеріальної флори до цих антибіотиків.
Важливо враховувати місцеві епідеміологічні/ мікробіологічні дані.
Зміна антибактеріальної терапії (чи призначення 3-го препарату) має бути обґрунтованою і відбуватися не раніше 72 годин від моменту призначення лікування.
17-18 вересня 2014
Костюк О.О.
Слайд 47
Клінічні сценаріі:
Костюк О.О.
І. Якщо вік
дитини ≤ 72 годин і в анамнезі матері є
інфекційні чинники ризику (один важливий чи щонайменше два інших)
Мати ОТРИМАЛА адекватну антибіотикопрофілактику в пологах (щонайменше 2 дози АБ та остання доза отримана за 4 години до народження дитини).
Стан дитини задовільний: слідкувати за станом дитини протягом 72-х годин
Клінічний огляд дитини (моніторинг ЧД, ЧСС, температури) – проводиться двічі на добу
При відсутності клінічних ознак сепсису – дитина може бути виписана із стаціонару через 72 години
17-18 вересня 2014
Слайд 48
Клінічні сценарії:
17-18 вересня 2014
Костюк О.О.
2. Якщо вік дитини ≤ 72 годин і в
анамнезі матері є інфекційні чинники ризику (один важливий чи щонайменше два інших)
Мати НЕ отримала адекватну антибіотикопрофілактику в пологах
Стан дитини задовільний: слідкувати за станом дитини протягом 72-х годин.
Клінічний огляд дитини – проводиться двічі на добу. Обстеження: (бактеріальне дослідження крові, ЗАК та СРБ) та емпірично - антибіотики (напівсинтетичний пеніцилін+ аміноглікозид) щонайменше на 72 години, а також лікувати інші розлади
Слайд 49
Костюк О.О.
Стан дитини порушений: присутні
клінічні ознаки інфекції
Дитина переводиться до ВІТН.
Дитині слід призначити
обстеження: бактеріальне дослідження крові, ЗАК та СРБ – не раніше 6-12 годин після народження), глюкозу крові
Призначити емпіричну АБ (напівсинтетичний пенцилін+аміноглікозид), яка продовжується до тих пір, поки не буде ідентифіковано збудник захворювання і не визначено його чутливість до антибіотиків і/або не маніфестують клінічні симптоми інфекційного процесу (щонайменше на 72 години), а також лікувати інші розлади (наприклад, дихальні або розлади травлення, тощо).
Погодинний моніторинг ЧД, ЧСС, SaO2, температури, тощо.
Лікувати щонайменше 10 днів.
17-18 вересня 2014
Слайд 50
Фактори перинатального септичного ризику
Передчасні пологи
Хоріонамніоніт
Кардіо-респіраторна депресія при народженні
Інфекція
у матері під час пологів
Маса тіла більше 4000 г
Слайд 51
Фактори перинатального септичного ризику
Материнські інфекції
Патологічні пологи
Передчасні пологи
Безводний період
понад 24 годин
Перебіг пологів не має значення
Слайд 52
Інфекція плода в 32-34 тижні гестації призводить до
Формування
вроджених вад розвитку
Передчасного народження
Кардіо-респіраторної депресії при народженні
Народження з клінічними
ознаками інфекції
Слайд 53
До ранніх клініко-лабораторних проявів сепсису у недоношених дітей
відноситься
Гіперглікемія
Респіраторні розлади
Геморагічний синдром
Незасвоєння ентерального харчування
Гіпотермія
Гіпокальціємія
Слайд 54
У дитини з ГВ 32 тижні на 3
добу життя розвинулась жовтяниця, пастозність м`яких тканин, зригування, незасвоєння
ентерального харчування, збільшення печінки (фон для ізосенсибілізації відсутній) Це може бути зумовлено
Гемолітичною хворобою новонароджених
Синдромом дихальних розладів
Вродженою вадою серця
Внутрішньоутробною інфекцією
Слайд 55
До методів специфічної діагностики перинатальних інфекцій НЕ відноситься
Імуноферментний
аналіз
Ланцюгова полімеразна реакція
Бактеріологічне обстеження
Культура вірусу
Реакція імунофлюоресценції
Клінічний аналіз крові
Слайд 56
У доношеного новонародженого віком 10 днів погіршився стан,
підвищення температури тіла до 38 С, геморагічні висипи, флебіт,
гнійний омфаліт, анемія Найбільш вірогідний діагноз
Сепсис
Менінгіт
Кір
Гнійний омфаліт
Слайд 57
Хлопчик масою 2400 г віком 34-35 тиж. гестації
народився через 22 год після передчасного відходження навколоплідних вод,
з оцінкою по шкалі Апгар 3 і 5 балів. З моменту народження відмічались дихальні розлади і ціаноз, розпочата ШВЛ із 80% киснем. Температура тіла 37,7°C, ЧСС 195 за хв., середній артеріальний тиск 22 мм рт. ст. Лейкоцити 1,5х109/л, тромбоцити 59х109/л. Найбільш доцільне лікування
Сурфактант
Два антибіотики в/в
Імуноглобулін в/в
Ацикловір в/в
Високочастотна ШВЛ
























![Вірусні інфекції в перинатальному періоді Лабораторні дослідження ліквору У новонародженого менінгіт не можна виключити клінічно [А]Люмбальна пункція](/img/tmb/15/1421673/0181b4e6cb90492d85d1b5953151795f-720x.jpg)




![Вірусні інфекції в перинатальному періоді ЛІКУВАННЯОсновний метод лікування бактеріальних інфекцій [А]Призначати антибактеріальну терапію необхідно відразу у разі](/img/tmb/15/1421673/e06a0fd220debdf6ac6d4278b6298f70-720x.jpg)