- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Аменорея. Гипоменструалді синдром. Жағдайында диагностикалау және емдеу принциптері
Содержание
- 2. Анықтамасы Аменорея – екіншілік жыныстық белгілерде
- 3. ЖіктелуіФизиологиялық – менархаға дейін , жүктілік және
- 4. Гипофиздің функциясына байланысты аменореяның мынандай
- 5. Диагностика Кез келген генезді аменорея кезінде;Кез келген
- 6. Ең информативті әдістер ;Анамнез;Объективті қарау және
- 7. Жатыр ,жатыр мойнының ,қынаптың патологиясымен негізделген аменорея
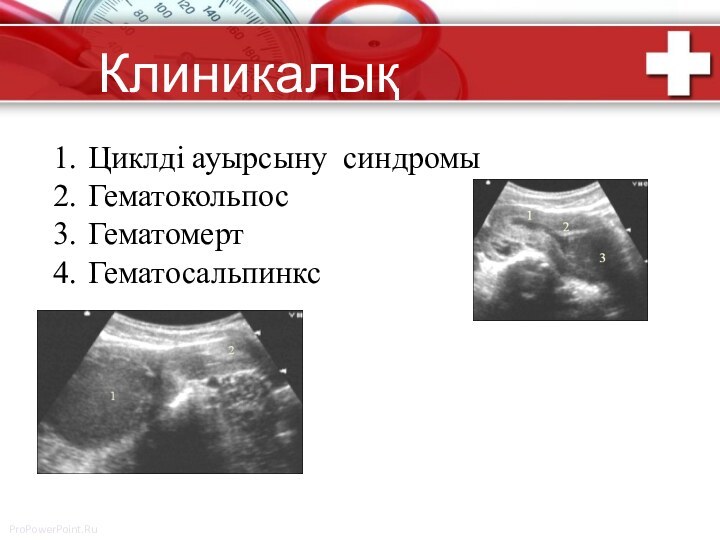
- 8. Клиникалық көрінісі Циклді ауырсыну синдромы ГематокольпосГематомерт Гематосальпинкс
- 9. Диагностика Эстроген –гестагендермен теріс сынама УЗИ ОБП Гистероскопия Лапароскопия
- 10. Емі Хирургиялық ем . Қыздық перденің атрезиясы
- 11. Аналық бездің патологиясымен негізделген аменореяСебебі : Аналық
- 12. Клиникалық көрінісі Аналық безінің резистенттілік синдромы –бедеулік,
- 13. Диагностика Гонадотропин деңгейінің жоғарылауы , әсіресе ФСГ
- 14. Емі Гистерэктомия немесе туа біткен гонаданың жеткіліксіздігі
- 15. Гипофиз функциясының бұзылысы салдарынан туындаған аменорея Этиологиясы
- 16. Клиникасы Сыртқы және ішкі жыныс
- 17. Диагностикасы Гипофиздің тропты гормондарының деңгейін анықтауБас сүйегінің рентгенографиясы , КТ,МРТ бас миының АамнезУЗИ ОБП
- 18. Гипоталамус , экстрагипоталамикалық құрылымның , бас
- 19. Клиникасы Жалпы әлсіздік, бас ауыруы , тершеңдік,
- 20. Диагностика Электроэнцефалография, бас миының допплеромериясы, МРТ ,функционалды пробалар
- 21. Гипоменструалді синдром Гипоменструальный синдром - менструальное нарушение, которое
- 22. Варианты проявления гипоменструального синдрома могут различаться по
- 23. Первичный гипоменструальный синдром обусловлен снижением функции желез
- 24. Симптомы гипоменструального синдромаОпсоменорея (брадименорея) характеризуется удлинением менструального интервала
- 25. Олигоменорея диагностируется при сокращении длительности менструации до 2-х
- 26. Диагноз гипоменструального синдрома устанавливается акушером-гинекологом с учетом
- 27. Скачать презентацию
- 28. Похожие презентации
Анықтамасы Аменорея – екіншілік жыныстық белгілерде немесе етеккір ерте келетін əйелдерде, сондай-ақ, қалыпты жастағы жəне 16 жас шамасындағы жеткіншектерде 6 ай бойы етеккірдің болмауы.






















Слайд 3
Жіктелуі
Физиологиялық – менархаға дейін , жүктілік және лактация
кезеңінде , менопаузадан кейінгң етекірдің болмауы.
Патологиялық
Біріншілікті -Біріншілік аменорея –
екіншілік жыныстық белгілерінің болмауынан 14 жастағы жеткіншектерде етеккірдің келмеуі немесе екіншілік жыныстық белгілердің болуынан 16 жастағы жеткіншектерде етеккірдің болмауы.Екіншілік аменорея – етеккір оралымы басынан қалыпты əйелдерде 6 ай бойы етеккірдің келмеуі.
Шынайы –репродуктивті жүйе деңгейінде бұзылыстар болған жағдайда дамиды.
Жалған –репродуктивті жүйе деңгейінде бұзылыстар жоқ , яғни анатомиялық ауытқулар себебінен негізделген.
Слайд 4
Гипофиздің функциясына байланысты аменореяның мынандай түрлері бар:
Гипергонадропты аменорея
–қандағы гонадотропин деңгейінің жоғарылауымен көрініс береді (ФСГ )
Нормогонадотропты аменорея
–жатыр , цервикальді канал, қынап деңгейінде патологиялық процестермен көрініс береді, көп жағдайда жалған болып келеді.Гипогонадотропты аменорея –гонадотропиннің қандағы мөлшері төмендеуі салдарынан көрініс береді.
Репродуктивті жүйенің зақымдалуына байланысты жіктелуі:
Қыртысты –гипоталамикалық
Гипофизарлы
Аналық безді (яичниковая)
Жатыр-қынапты
Слайд 5
Диагностика
Кез келген генезді аменорея кезінде;
Кез келген локализациядағы
жүктілікті шектеу
Зақымдану деңгейін анықтау мақсатында бақылау тағайындау
Ісіктің бар
жоғын анықтау қажет (аналық бездің , бүйрекүсті безінің , бас миының ,басқа да эндокринді бездердің ) Патогенетикалық терапия арқылы менструальді циклді қалпына келтіру.
Слайд 6
Ең информативті әдістер ;
Анамнез;
Объективті қарау және клиникалық
антропометрия
Арнайы гинекологиялық зерттеу
ХГЧ ß-сбъединица анықтау
УЗИ
Прогестеронмен сынама
Гипофизарлы ,
аналық бездің , бүйрекүсті безінің гормондарын анықтау Электроэнцефалография
Бас миының МРТ
Генетикалық зерттеу
Гистерескопия
Лапароскопия
Слайд 7
Жатыр ,жатыр мойнының ,қынаптың
патологиясымен негізделген аменорея
Себебі
:
Қыздық перденің бітеу болуы
Қынап, жатыр , цевикалды каналдың дамуының
аномалиясыЭндометрийдің фиброзы
Слайд 10
Емі
Хирургиялық ем .
Қыздық перденің атрезиясы болған
жағдайда қыздық пердені хирургиялық жолмен Х формада тілу.
Слайд 11
Аналық бездің
патологиясымен негізделген аменорея
Себебі :
Аналық бездің
зақымдалуы ( “шынайы” гипергонадотропты );
Аналық безінің жеткіліксіздігі (постовариэктомиялық синдром
, аналық безінің ісігі ,аналық безінің поликистозы , гонаданың дисгенезиясы) .
Слайд 12
Клиникалық көрінісі
Аналық безінің резистенттілік синдромы –бедеулік, аменорея
.
Сүт безінің ,жатырдың ,қынаптың гипотрофиясы .Тері асты май қабаты
еркек типті , дөрекі вирилизация (“маскулинизация ”-клитордың гипертрофиясы , тақырбастану , алопеция , шектен тыс терлеу және жағымсыз иістің шығуы . )Гонадалардың дисгенезиясы – аласа бой (150 -155 см ) , дене бітімі дисплатикалық , қысқа мойын (сфинкс мойыны),құлақ қалқанының төмен орналасуы , кеуде клеткасының бочкообразный болуы , сүт безі емізікшелерінің алшақ орналасуы , көптеген пинментті дақтар . Постовариоэктомиялық синдром –анамнезінде жатырға және жатыр түтікшелеріне операциялық араласулардың болғанын көрсетеді .
Слайд 13
Диагностика
Гонадотропин деңгейінің жоғарылауы , әсіресе ФСГ .
Ең информативті әдістер :
Анамнезінде оперативті араласулардың болуы.
Анамнезінде
созылмалы аутоиммунды аурулардың болуы (галактоземия , вирусты инфекция , актиномикоз )№ Гормональный (гонадотропин деңгейін анықтау , гипоэстрогенияны анықтау, тестостерон деңгейін анықтау )
УЗИ ОБП
Кариотипирование (Шерешевский Тернер синдромын анықтауда маңызы зор)
Лапароскопия
Гонада биопсиясы
Слайд 14
Емі
Гистерэктомия немесе туа біткен гонаданың жеткіліксіздігі болса
, ем жүргізілмейді.
Жатыры сақталған науқастарда гормональді терапия жүргізіледі.
Бромокриптин 2,5 мг табл.
Метформин 500 мг, 850 мг табл.
Слайд 15
Гипофиз функциясының
бұзылысы салдарынан туындаған аменорея
Этиологиясы :
Гипофиздің туа пайда болған гипоплазиясы
Алдыңғы бөлігінің қан айналысы
бұзылысы салдарынан болған гипофиздің гипоплазиясы (Шизхен синдромы )Синдром “пустого” турецкого седла
Гипофиз аденомасы
Гиперпролактинемия ,функционалді немесе органикалық
Слайд 16
Клиникасы
Сыртқы және ішкі жыныс мүшелерінің
, сүт безінің гипоплазиясы , бедеулік.Шихен синдромы массивті қан
кетумен немесе босанудан кейінгі , аборттан кейінгі септикалық асқынысымен көрініс береді. Гипофиз аденомасы кезіндегиперкортицизм белгілері көрініс береді ( мрамор тәрізді терінің түсі, бетінің ай тәрізді болуы , ожирения , қант диабеті , артериальді гипертензия , багровые стрии)№
Слайд 17
Диагностикасы
Гипофиздің тропты гормондарының деңгейін анықтау
Бас сүйегінің рентгенографиясы
, КТ,МРТ бас миының
Аамнез
УЗИ ОБП
Слайд 18 Гипоталамус , экстрагипоталамикалық құрылымның , бас миы
қыртысының бұзылысы салдарынан туындайтын аменорея.
Себебі :
Генетикалық ауытқулар (Синдром Каллмана)
Жедел
және созылмалы спихоэмоционалді стрессШектен тыс физикалық нагрузка
Ашығу (перифериядан майлы тіннің төмендеуі )
Гипоталамикалық құрылымның дисфункциясы
Слайд 19
Клиникасы
Жалпы әлсіздік, бас ауыруы , тершеңдік, тәбеттің
, есте сақтау қабілетінің төмендеуі, апатия , салмақ жоғалту.Нервтік
анорексия (гипотермия, артериалды гипотензия ,брадикардия , акроцианоз, терінің құрғауы, іш қатуы , әлсіздік.Каллман синдромының ерекшелігі бас миында сезу луковицасының туа біткен аплазиясы иіс сезудің болмауы).Гипоталамикалық синдром –семіздікпен көрініс береді.
Слайд 21
Гипоменструалді синдром
Гипоменструальный синдром - менструальное нарушение, которое может
выражаться в урежении месячных, сокращении их продолжительности или уменьшении
кровопотери в сравнении с физиологической нормой. Непосредственными проявлениями гипоменструального синдрома служат чрезмерно редкие, короткие или скудные месячные. Обследование пациенток включает общий и гинекологический осмотр, проведение тестов функциональной диагностики, инструментальных (УЗИ, гистероскопия, РДВ) и лабораторных исследований (анализ мазков, определение уровня гормонов). Лечение гипоменструального синдрома – коррекция выявленных нарушений, гормонотерапия, физиотерапия, витаминотерапия и пр.Слайд 22 Варианты проявления гипоменструального синдрома могут различаться по следующим
параметрам:
цикличности (бради- или опсоменорея – редкие месячные, повторяющиеся через 5-8 недель; спаниоменорея
– крайне редкие месячные, возникающие 2-4 раза в год)длительности (олигоменорея - менструальное кровотечение продолжается менее 2-х дней)
интенсивности (гипоменорея - скудные месячные с кровопотерей менее 40 мл).
Слайд 23 Первичный гипоменструальный синдром обусловлен снижением функции желез внутренней
секреции, регулирующих менструальный цикл (гипофиза, яичников, надпочечников). У таких
пациенток может иметь место общий и генитальный инфантилизм, врожденные аномалии развития репродуктивных органов, адреногенитальный синдром, признаки верилизации (гирсутизм, интерсексуальные или мужские черты внешности). У здоровых девушек редкие, скудные или непродолжительные месячные могут отмечаться в период становления менструального цикла в течение первых двух лет после наступления менархе.Причины вторичного гипоменструального синдрома вариабельны, но всегда носят приобретенный характер. Пусковым фактором данного менструального расстройства могут выступать эндокринные патологии, истощающие инфекционные или общие заболевания, значительная потеря веса (в т. ч. анорексия), нервные перегрузки и стрессы, хроническая интоксикация, лучевое воздействие, анемия, гиповитаминоз и др. Ослабление менструаций может быть связано с травмированием базального слоя эндометрия при выполнении внутриматочных вмешательств (РДВ, медабортов), резекцией или удалением яичника (оофорэктомией), инфекционными процессами (хроническим эндометритом, генитальным туберкулезом). Значительно реже гипоменструальный синдром выступает побочным эффектом неправильного приема или неадекватного подбора гормональных контрацептивов. Во время пременопаузы (45-50 лет) гипоменструальный синдром считается нормальным явлением, отражающим естественное угасание функции яичников.
Слайд 24
Симптомы гипоменструального синдрома
Опсоменорея (брадименорея) характеризуется удлинением менструального интервала до
5-8 недель (в сравнении с нормальным 21-35 дней). Крайним
проявлением урежения ритма менструаций является спаниоменорея – состояние, когда месячные случаются не чаще двух-четырех раз в год. При данной форме гипоменструального синдрома цикл сохраняет свою двухфазность, однако продолжительность фаз может меняться в сторону укорочения или удлинения. На основании этого критерия выделяют три варианта течения опсоменореи:1) менструальный цикл, в котором фолликулярная фаза удлинена, а лютеиновая имеет нормальную продолжительность. В связи с замедлением созревания фолликула, овуляция происходит на 17-30 день.
2) менструальный цикл, в котором фолликулярная фаза удлинена, а лютеиновая укорочена. Характеризуется запоздалой овуляцией, неполноценностью желтого тела, лютеиновой недостаточностью, железистой гиперплазией эндометрия.
3) менструальный цикл, в котором фолликулярная фаза имеет нормальную продолжительность, а лютеиновая фаза удлинена.
Слайд 25 Олигоменорея диагностируется при сокращении длительности менструации до 2-х и
менее дней. Женщины, страдающие олигоменореей, нередко имеют мужеподобное телосложение
и оволосение, развитую мускулатуру, избыточный вес, повышенное потоотделение, угревую сыпь на теле. Гипоменорея характеризуется скудными менструальными выделениями, объем кровопотери во время месячных составляет менее 50-40 мл. При этом менструации могут протекать безболезненно и бессимптомно либо сочетаться с болезненными спазмами в животе, головной болью, диспепсическим синдромом.Кроме нарушения нормального ритма, продолжительности и интенсивности менструаций, гипоменструальный синдром может сопровождаться альгоменореей, утомляемостью, нервозностью, депрессией, снижением либидо, бесплодием.
Слайд 26 Диагноз гипоменструального синдрома устанавливается акушером-гинекологом с учетом данных
общего и гинекологического осмотра, УЗИ, функциональных и гормональных тестов, инструментальных
методов. Для определения причины ослабления менструаций могут потребоваться консультации узких специалистов: эндокринолога, невролога, психотерапевта.При беседе с пациенткой гинеколог выясняет жалобы, общий, акушерско-гинекологический и семейный анамнез – это помогает определиться с формой (опсо-, олиго, гипоменорея или их сочетание) и типом (первичный, вторичный) гипоменструального синдрома. Во время общего осмотра внимание акцентируется на конституциональных особенностях женщины, оценивается состояние молочных желез, кожи, характер оволосения. Осмотр на кресле и бимануальное исследование позволяют исключить беременность, выявить аномалии строения гениталий, произвести забор мазков для микроскопического и кольпоцитологического исследования, провести функциональные тесты. Оценка состояния внутренних репродуктивных органов дается по результатам УЗИ органов малого таза.
Для определения характера гормональных нарушений первостепенное значение имеет определение концентрации ФСГ, ЛГ, эстрогенов, прогестерона, тестостерона, пролактина, ТТГ в крови; 17-КС в моче. На заключительном этапе для визуального и гистологического подтверждения предполагаемой патологии может выполняться гистероскопия, раздельное диагностическое выскабливание, лапароскопия.
Диагностика