Слайд 2
Анаэробная инфекция
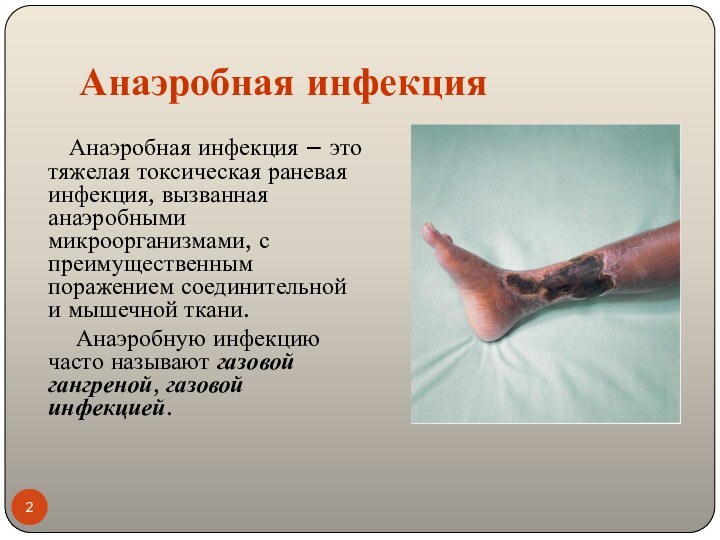
Анаэробная инфекция – это тяжелая токсическая раневая
инфекция, вызванная анаэробными микроорганизмами, с преимущественным поражением соединительной и
мышечной ткани.
Анаэробную инфекцию часто называют газовой гангреной, газовой инфекцией.
Слайд 3
Возбудители
cl. perfringens
edomatiens
septicum
hystolyticus
Все эти микробы –
спороносные палочки. Патогенные анаэробы широко в природе, масса в
кишечнике, в почве.
Устойчивы к термическим и химическим факторам. Cl выделяют сильные токсины, вызывающие никроз тканей, гемолиз, тромбоз сосудов, поражение миокарда, печени, почек.
Для развития анаэробной инфекции большое значение имеет отсутствие свободного доступа O2 c нарушением кровообращения в травмированных тканях.
Слайд 4
Причины, способствующие развитию инфекции:
Причины, способствующие развитию инфекции:
1.Обширное повреждение
мышц и костей
2.Глубокий закрытый раневой канал
3.Наличие раневой
полости, плохо сообщающейся с внешней средой, плохо кровоснабжающейся, большие некротизированные участки.
Летальность 10-90%.
Чаще при ранениях нижних конечностей с сильно загрязненной раной, куда попали земля, обрывки одежды и т.д.
Слайд 5
Инкубационный период
Инкубационный период 7 дней, чем короче, тем
тяжелее заболевание.
Палочка газовой гангрены, попав в рану, выделяет сильнейший
токсин, действуя на стенку сосуда, последняя становится проницаемой, и через неё выходит плазма, образуя отек, который быстро распространяется по всей конечности, затем образуется газ. Отек и газ сдавливают кровеносные сосуды, ухудшая кровоснабжение.
Слайд 6
Клиническая картина
В клинической
картине различают общие и местные симптомы: боли в ране,
чувство распирания в конечности, из раны выбухают ткани грязно-серого цвета или серовато-зеленоватого цвета. Отделяемое скудное или нет. «Сухая» рана,«Вареное мясо».
При надавливании вокруг раны выделяются пузырьки со зловонным запахом. Обнаруживается при пальпации крепитация и вдали от раны. Газ определяют и рентгенологически, и бакпосев на анаэробы. При положительном анализе диагноз 100%.
Слайд 7
Общие симптомы
тяжелая интоксикация всего организма
tо тела 39-40о С
тахикардия
снижение АД
дыхание частое, поверхностное
жажда
сухой язык
в анализе крови анемия, воспаление
в
анализе мочи белок, снижен диурез
Сознание: возбуждение сменяется заторможенностью вплоть до потери сознания при инфекционно-токсическом шоке.
Слайд 8
Формы
Формы газовой гангрены:
эмфизематозная
отечная
смешанная
некротическая
флегмонозная
тканерасплавляющая
Слайд 9
Профилактика
Профилактика бывает специфическая и неспецифическая
1) специфическая – противогангренозная
сыворотка 30000 ЕД и противогангренозный бактериофаг
2) неспецифическая – ранняя
и радикальная ПХО
при подозрении - после ПХО наблюдение за раной (не накладывая швов)
антибиотикотерапия
иммобилизация конечности
Слайд 10
Лечение
1. Оперативное лечение:
«лампасные» разрезы, вскрывая фасции и апоневрозы
(2-5)
иссечение некротических тканей
ампутация конечности (часто общее лечение: барокамера, инфузии
до 4л в сутки (гемодез, полидез, белковые препараты, реополюглюкин, гемотрансфузии, антибиотики, витамины, диета)
2.Местно:
повязки обильно с H2O2, KMnO4 несколько раз в день под наркозом (перевязки) антисептики: хлоргекседин, метронидазол и т.д. и под наркозом во время перевязки 150000 ед противогангренозной сыворотки на теплом физ. растворе медленно капельно в/в – 1 мл/мин. – 400 мл.
Слайд 11
Столбняк
Это заболевание вызывает анаэробная столбнячная палочка cl. tetani.
Заболевание
частое, летальность 25-70% (у пожилых еще выше).
Cl. tetani очень
устойчива к внешней среде (токсины, которые выделяют возбудитель, действуют на ЦНС, вызывая столбняк и на кровь, разрушая эритроциты.
В организм человека палочка попадает только через рану.
Инкубационный период 4-14 дней, чем короче, тем тяжелее заболевание. Наиболее часто при загрязнении, во время войны.
Слайд 12
Жалобы
В этот период больные предъявляют жалобы на:
головную боль
недомогание
бессонницу
раздражительность
потливость
боли и подергивание в ране
Затем:
судороги сначала жевательных мышц – не открывается рот, сардоническая улыбка
судороги туловища, конечностей
Слайд 13
Судороги дыхательной, сердечной мускулатуры приводят к остановке дыхания
и сердечной деятельности.
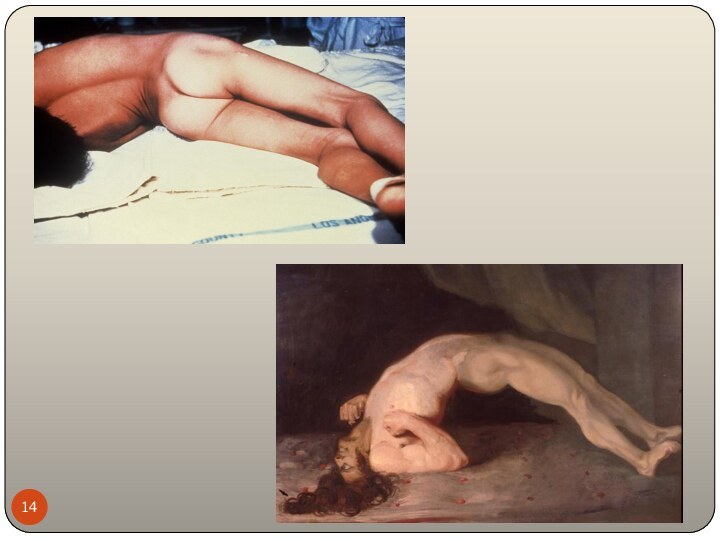
Судороги охватывают и скелетную мускулатуру, преобладает сокращение
разгибателей, человек выгибается дугой, опираясь на затылок и пятки → опистотонус.
Сознание сохранено. Высокая tо тела, интоксикация. Судороги очень болезненны и сильны, что при этом могут ломаться кости, отрывы сухожилий, разрывы мышц, полых органов – прямой кишки, мочевого пузыря. Судороги вызывают любые раздражения.
Слайд 15
Профилактика
Профилактика столбняка:
1. Плановая
2. Экстренная
Плановая :
-АКДС с детского возраста по прививочному календарю
-Ревакцинация лиц
определенных профессий, где высок риск заболевания столбняком.
Экстренная профилактика проводится при:
-случайных травмах с повреждением покровов тела (ранах)
-ожоги, отморожения с нарушением целостности кожи
-роды, аборты на дому
-операции на желудочно-кишечном тракте
-укусы животных
Слайд 16
Профилактика
Экстренная профилактика столбняка бывает:
специфической и неспецифической
Неспецифическая
профилактика: ранняя и радикальная ПХО раны.
Специфическая: введение 3000 МЕ
противостолбнячной лошадиной очищенной сыворотки (концентрированной) (ПСС) по Безредко и 1,0 адсорбированного столбнячного анатоксина (АС).
Профилактика не проводится пациентам, имеющим документационное подтверждение о проведении плановых прививок, у взрослых не более 5 лет после полного курса иммунизации. Взрослые, ранее привитые, только анатоксин – 0,5.
Слайд 17
Непривитые: ПСС 3000 МЕ и 0,1 АС. Сначала
1мл столбнячного анатоксина подкожно в в/з плеча
0,1мл ПСС (1:100
развед.) внутрикожно в с/з предплечья через 20 минут при диаметре папулы 0,9мл не более продолжить ПСС
0,1мл неразведенного в с/з плеча подкожно (нет реакции через 30 минут, папула менее 0,9мл)
Остальную сыворотку п/к в/з плеча через 30 минут.
Привит на 1 месяц (справка). Через 1 месяц в поликлинике 0,5 СА, в в/з плеча подкожно, справка привит на 1 год.
Через 1 год в поликлинике 0,5 СА – привит на 10 лет.
Могут быть аллергические реакции. Необходимо иметь противошоковый набор лекарственных препаратов. Могут использоваться для профилактики ПСЧИ – иммуноглобулин противостолбнячный человека и АДС-м – адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов.
Слайд 18
Лечение
1. Местное лечение:
оперативное, удаление некротических тканей, доступ воздуха
в глубину раны
протеолитические ферменты
2. Общее лечение:
введение ПСС как
можно раньше в первые 3-5 дней по150000-200000 МЕ + 1,0 СА в остром периоде
введение противостолбнячного (гамма глобулин) иммуноглобулина 900 ЕД однократно в/м
барокамера O2
антибиотики
введение противосудорожных средств: аминазина, дроперидола, седуксена, реланиума, барбитуратов, хлоралгидрат в клизмах
сбалансированное питание
Слайд 19
Некрозы. Язвы .Свищи
Нарушения крово-, лимфообращения и иннервации (трофической
функции) приводит к развитию некрозов.
Существует несколько видов некрозов: сухой
и влажный, гангрена.
Слайд 20
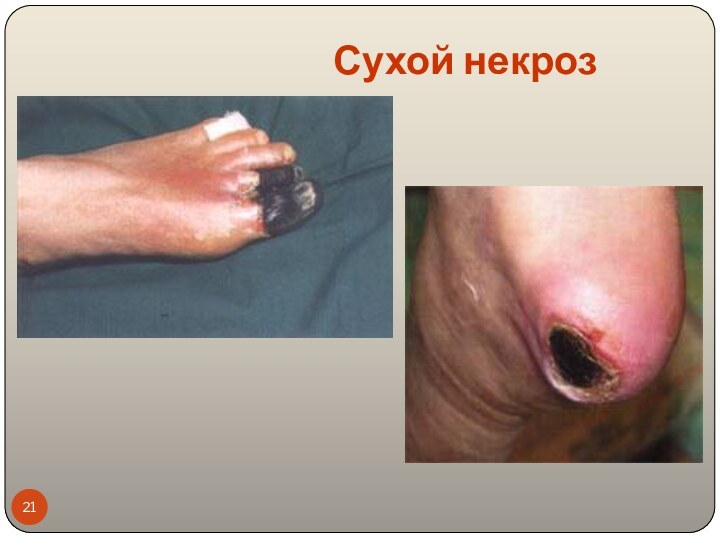
Сухой некроз
Сухой (коагуляционный) некроз – постепенное подсыхание погибших
тканей с уменьшением их объема (мумификация), образованием демаркационной линией
(разграничительной).
Для сухого некроза необходимы условия:
нарушение кровообращения на небольшом участке
постепенное начало процесса
отсутствие в участке тканей богатых жидкостью (мышцы, жир и т.д.)
отсутствие патогенных микробов в зоне нарушения кровообращения
отсутствие сопутствующих заболеваний
у пациентов с пониженным питанием, устойчивым иммунитетом
Слайд 22
Лечение
1. Местно:
предупреждение инфекции, высушивания тканей
антисептики
повязки с
этиловым спиртом, борной кислотой, хлогексидином
KMnO4 (5%) + бриллиантовый зеленый
Операция:
некрэктомия (пальцы, фаланги стопы)
2. Общее лечение при сухих некрозах:
улучшение кровоснабжения в участке (зоне) некроза – отграничить, уменьшить омертвение
антибиотикотерапия
Слайд 23
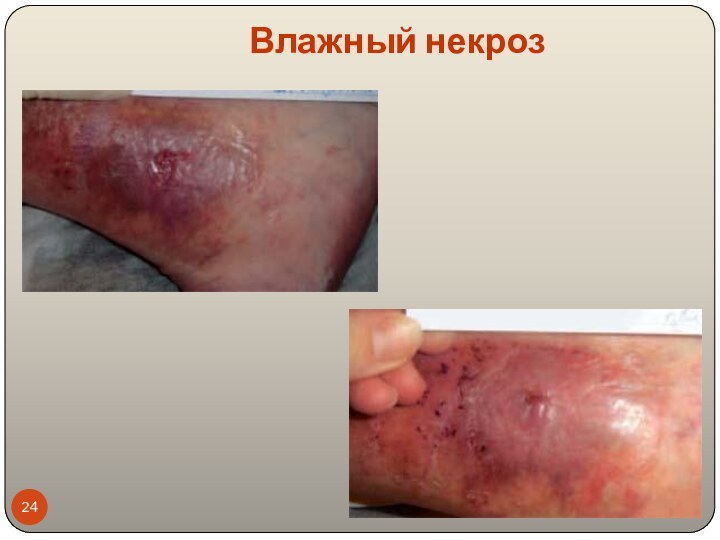
Влажный некроз
Влажный некроз (колликвационный)- внезапное развитие отека, воспаления,
увеличение органа в объеме, гиперемия вокруг некроза, пузыри с
серозной и геморрагической жидкостью, истечение экссудата.
Условия для влажного некроза:
возникновение ОАН (тромбоз бедренных артерий) на обширном участке тканей
острое начало процесса (травма магистральной артерии, тромбоз, эмболия)
наличие в участке тканей, богатой жидкостью (мышцы, жир и т.д.)
присоединение инфекции
сопутствующие заболевания: сахарный диабет, очаги инфекции в организме, снижение иммунитета
Сухой некроз протекает более благоприятно в отличие от влажного.
Слайд 25
Важным признаком является развитие инфекции и общая тяжелая
интоксикация. Лечение должно быть энергичным и радикальным.
Попытки на ранней
стадии влажный некроз превратить в сухой. Если не удается, то радикальная некрэктомия – удаление части конечности в пределах здоровых тканей (ампутация).
Местное лечение:
3% перекись водорода
вскрытие затеков, дренирование
повязки с антисептиками (фурацилин, хлоргексидин, борная кислота)
гипсовая лонгета (лечебная иммобилизация)
Слайд 26
Общее лечение:
антибиотики в/м, в/в, в/а
дезинтоксикация
сосудистая терапия (улучшение
кровоснабжения тканей)
Хирургическое лечение – основное.
1-2 сутки перевод влажного
в сухой некроз, если ухудшилось состояние больного, прогрессируют местные симптомы: отек, интоксикация, увеличена зона некроза и т.д., 2 часа предоперационной подготовки: дезинтоксикация + антибиотики и → ампутация как правило по жизненным показаниям: (высокая ампутация): некроз стопы, отек до с/3 - ампутация н/3 бедра
Слайд 27
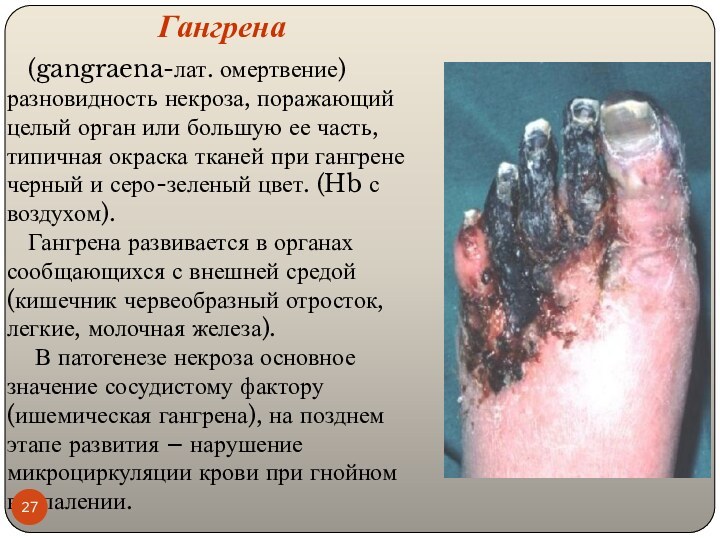
Гангрена
(gangraena-лат. омертвение) разновидность некроза, поражающий целый орган или
большую ее часть, типичная окраска тканей при гангрене черный
и серо-зеленый цвет. (Hb с воздухом).
Гангрена развивается в органах сообщающихся с внешней средой (кишечник червеобразный отросток, легкие, молочная железа).
В патогенезе некроза основное значение сосудистому фактору (ишемическая гангрена), на позднем этапе развития – нарушение микроциркуляции крови при гнойном воспалении.
Слайд 28
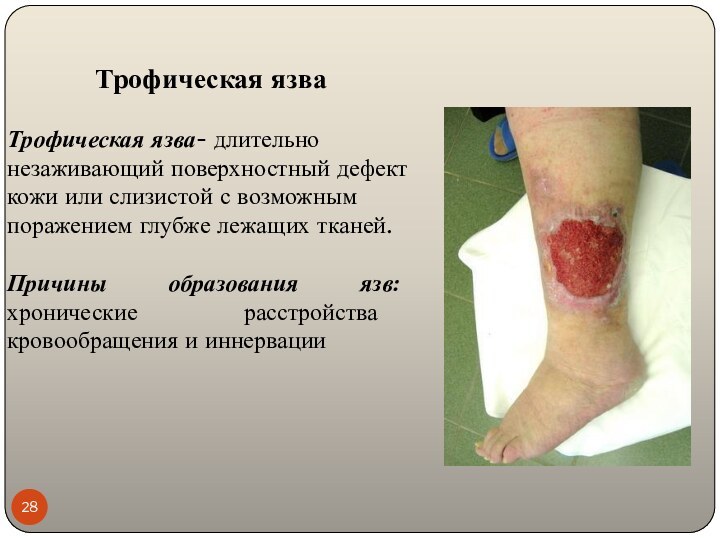
Трофическая язва
Трофическая язва- длительно незаживающий поверхностный дефект кожи
или слизистой с возможным поражением глубже лежащих тканей.
Причины
образования язв: хронические расстройства кровообращения и иннервации
Слайд 29
Язвы:
атеросклеротические
венозные (ХВН, варикозная болезнь вен, посттравматические поражения)
нейротрофические
(повреждение нервов, травма и заболевание спинного мозга, плохо заживают)
Клинически:
в центре трофического расстройства, покрыта вялыми серо-коричневыми грануляциями, фибрином, некротическими тканями, патогенной микрофлорой.
Слайд 30
Местное лечение: борьба с инфекцией, очищение ран от
некроза тканей, закрытие дефекта.
Инфекция: ежедневные перевязки, туалет кожи с
антисептиками вокруг язвы (спирт, йод, 3% H2O2 в рану, повязка с водным раствором антисептика (3% борная кислота, хлоргексиды, фурацилин).
Очищение язвы: некрэктомии, ферменты
Физиолечение: электрофорез ферментами, магнитотерапия, УФО.
Мазевые повязки при трофических расстройствах не показаны.
Слайд 31
Закрытие дефекта:
хирургическое – аутодермопластика после очищения и наличия
хороших грануляций, иссечение язвы, пластика местными тканями
самостоятельное: окружность до
1 см, начинают обрабатывать бриллиантовым зеленым, 5% KMnO4. Для ускорения заживления гель актовегина, солкосерила.
окклюзионная терапия: повязка цинк – желатиновая с пастой Унна (разогретой). Она отвердевает, верхний слой обрабатывают формалином. Повязка ~ 1-2 месяца. За этот срок язвы до 5 см. в окружности могут эпителизироваться. Нередко рецидив.
Окклюзионная терапия применяется только для венозных язв.
Слайд 32
Обшее лечение – комплексное «Complexus» (лат.) – связь,
сочетание:
-Улучшение кровообращения: сосудистая терапия, хирургическая – флебэктомия, шунтирование
-Антибиотикотерапия (эндолимфогенно,
лимфотропно)
-Витаминотерапия
-Полноценное питание
Слайд 33
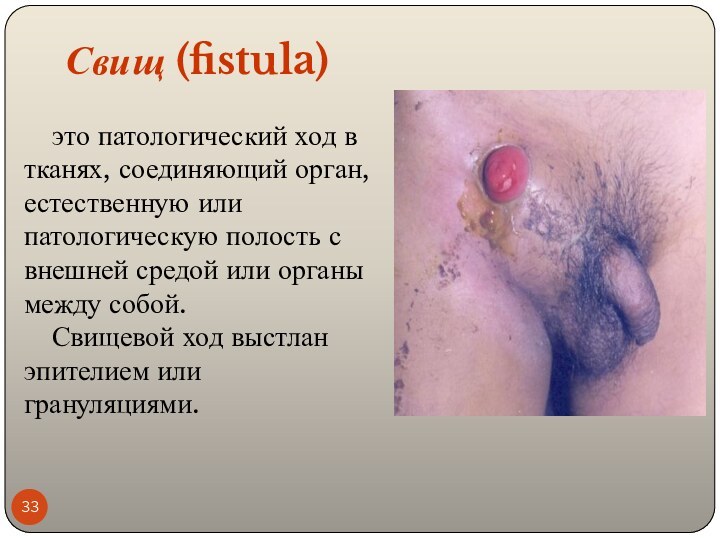
Свищ (fistula)
это патологический ход в тканях, соединяющий
орган, естественную или патологическую полость с внешней средой или
органы между собой.
Свищевой ход выстлан эпителием или грануляциями.
Слайд 34
Классификация:
По отношению к внешней среде различают:
наружные
внутренние
По
причине возникновения:
врожденный
приобретенный
патологический (образуются самостоятельно в силу патологического процесса: лигатурные
свищи, остеомиелит и т.д.)
искусственные – создаются оперативным путем (гастростома, колостома, трахеостома и т.д.)