- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Атеросклероз
Содержание
- 2. АТЕРОСКЛЕРОЗ Атеросклероз (болезнь Маршана
- 3. АТЕРОСКЛЕРОЗ Атеросклероз
- 4. АТЕРОСКЛЕРОЗ Следует
- 5. Этиология атеросклероза.
- 6. Теории развития атеросклероза
- 7. Теории развития атеросклероза 2. «Поставщиками» холестерина
- 8. Теории развития атеросклероза 3.
- 9. Теории развития атеросклероза 5.
- 10. Теории развития атеросклероза 6. Исключительная роль
- 11. Теории развития атеросклероза 7. Сосудистый фактор,
- 12. Теории развития атеросклероза 8. Некоторые исследователи
- 14. Теории развития атеросклероза 9. Роль наследственных
- 15. Патогенез В основе патогенеза атеросклероза
- 16. Патологическая анатомия и морфогенез. Сущность
- 17. Морфогенез Макроскопически выделяют 4 стадии
- 18. Морфогенез 1. Жировые пятна или
- 19. А. Нормальная аорта. Б. Стадия липидных пятен и полосокВ. Стадия фиброзных бляшек
- 20. Морфогенез 2. Фиброзные бляшки –
- 21. Стадия фиброзных бляшек
- 22. Морфогенез 3. Осложненные поражения возникают
- 23. Морфогенез С осложненными поражениями связаны:
- 24. Морфогенез 4. Кальциноз, или атерокальциноз
- 25. А. Фиброзные бляшки, атерокальциноз.
- 26. Морфогенез Различные стадии
- 27. Морфогенез Микроскопически выделяют 6 стадий развития атеросклероза:1) долипидная;2) липоидоз;3) липосклероз;4) атероматоз;5) изъязвление;6) атерокальциноз.
- 28. Морфогенез1. Долипидная стадия характеризуется: 1)повышением проницаемости
- 29. Морфогенез 2. Стадия липоидоза
- 30. Морфогенез 3. Липосклероз характеризуется разрастанием
- 31. Морфогенез 4. Атероматоз: липидные
- 32. Морфогенез Атероматоз – соответствует
- 33. Морфогенез 5. Атерокальциноз – завершающая
- 34. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ В зависимости от преимущественной локализации
- 35. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ1. Атеросклероз аорты – наиболее часто
- 36. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ Нередко на почве атеросклероза
- 37. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ Стенку аневризмы в одних
- 38. Аневризма брюшной аорты
- 39. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ2. Атеросклероз венечных артерий сердца лежит
- 40. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ Стенокардия возникает при непродолжительном
- 41. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ Инфаркт миокарда Причины:
- 42. Причины инфаркта миокарда
- 43. Инфаркт миокарда Инфаркт миокарда
- 44. Микроскопическая картина инфаркта миокардаЗона инфаркта миокардаЗона демаркационного воспаления
- 45. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫОсложнения инфаркта миокарда: 1. тампонада
- 46. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫФункциональные осложнения: 1. кардиогенный шок
- 47. Хроническая ишемическая болезнь сердцаПостинфарктный кардиосклероз
- 48. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ 3. Атеросклероз
- 49. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ4. При атеросклерозе почечных артерий сужение
- 50. Атеросклероз почечных артерий
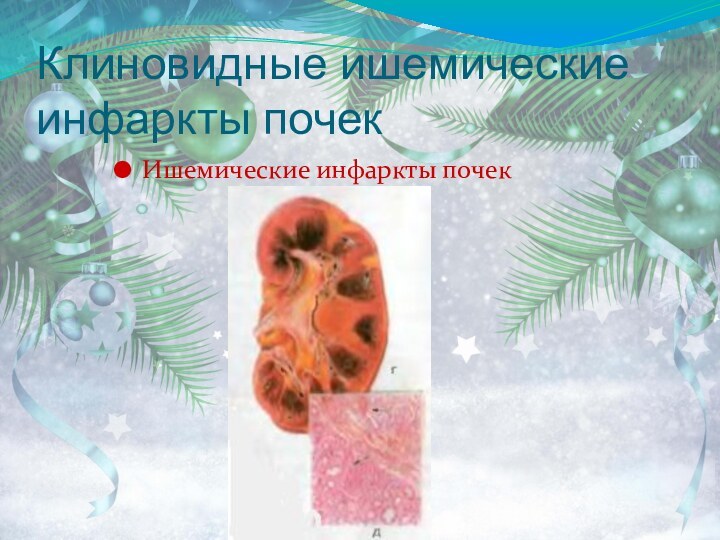
- 51. Клиновидные ишемические инфаркты почекИшемические инфаркты почек
- 52. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ 5. При атеросклерозе
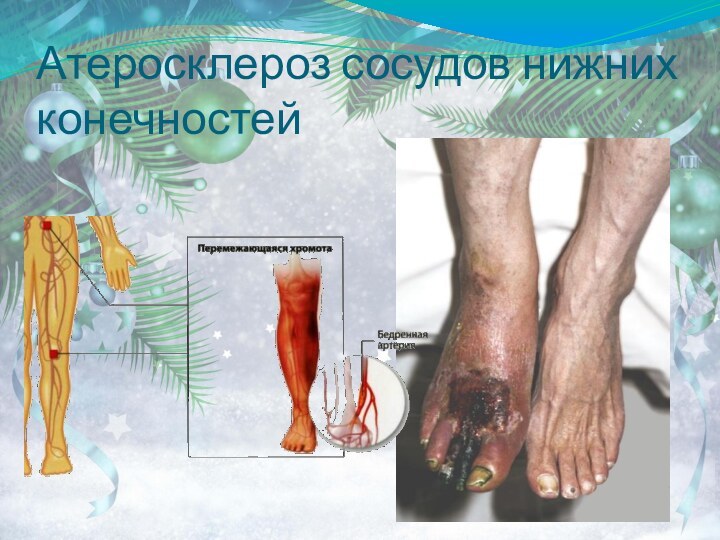
- 53. Атеросклероз сосудов нижних конечностей
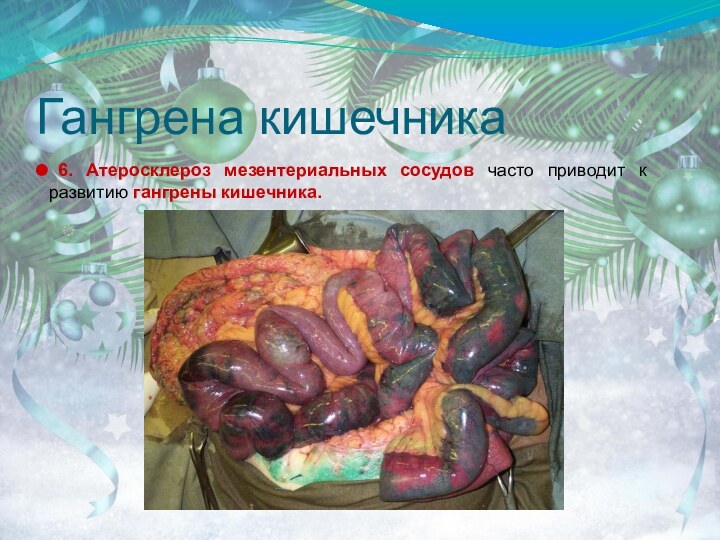
- 54. Гангрена кишечника 6. Атеросклероз мезентериальных сосудов часто приводит к развитию гангрены кишечника.
- 55. Скачать презентацию
- 56. Похожие презентации
АТЕРОСКЛЕРОЗ Атеросклероз (болезнь Маршана – Аничкова) – хроническое заболевание, возникающее в результате нарушения жирового и белкового обмена, характеризующееся поражением артерий эластического и мышечно-эластического типа, сопровождающееся отложением в интиме липопротеидных комплексов и реактивным разрастанием














































Слайд 3
АТЕРОСКЛЕРОЗ
Атеросклероз широко распространен
среди населения экономически развитых стран.
Наиболее изучены показатели смертности от сердечно-сосудистых заболеваний как проявление генерализованного атеросклероза. В Российской Федерации в 2000 г. стандартизованный показатель смертности от болезней системы кровообращения составил 800,9 на 100 000 населения.Болеют обычно люди во второй половине жизни.
Проявления и осложнения атеросклероза являются наиболее частыми причинами смертности и инвалидности в большинстве стран мира.
Слайд 4
АТЕРОСКЛЕРОЗ
Следует отличать атеросклероз
от артериосклероза.
В зависимости
от этиологических, патогенетических и морфологических признаков выделяют следующие виды артериосклероза: 1) метаболический артериосклероз (атеросклероз) ;
2) артериолосклероз, или гиалиноз (при гипертонической болезни);
3) воспалительный артериолосклероз (сифилис, туберкулез);
4) аллергический артериосклероз (узелковый периартериит);
5) токсический артериосклероз (гиперадреналинемия);
6) первичный кальциноз средней оболочки артерий (медиакальциноз Мекленберга);
7) возрастной (старческий) артериосклероз.
Слайд 5
Этиология атеросклероза.
В развитии
атеросклероза наибольшее значение имеют следующие факторы:
1) обменные (экзо
- и эндогенные); 2) гормональные;
3) гемодинамический;
4) нервный;
5) сосудистый;
6) наследственные и этнические.
Среди обменных факторов основное значение имеют нарушения жирового и белкового обмена, прежде всего холестерина и липопротеидов.
Слайд 6
Теории развития атеросклероза
1.
Гиперхолестеринемии придавалась чуть ли не ведущая роль в этиологии.
Это было доказано экспериментальными исследованиями (алиментарная инфильтрационная теория атеросклероза Аничкова).В настоящее время в развитии атеросклероза придается значение не столько самой гиперхолестеринемии, сколько нарушению обмена липопротеидов, ведущему к преобладанию плазменных липопротеидов очень низкой плотности (ЛПОНП) и низкой плотности (ЛПНП) (животные жиры) над липопротеидами высокой плотности (ЛПВП) (растительные масла).
Слайд 7
Теории развития атеросклероза
2. «Поставщиками» холестерина в
клетку являются ЛПОНП и ЛПНП (регулируемый эндоцитоз), а излишки
холестерина утилизируются с помощью ЛПВП.При недостатке ЛПВП клетка «перегружается» холестерином. Такая же картина наблюдается при нарушении рецепторной чувствительности клеток к ЛПВП. Эти положения лежат в основе рецепторной теории атеросклероза Гольдштейна – Брауна.
Слайд 8
Теории развития атеросклероза
3. Значение
гормональных факторов в развитии атеросклероза несомненно.
Сахарный диабет и гипотиреоз способствуют, а гипертиреоз и эстрогены препятствуют развитию атеросклероза. Поэтому у молодых женщин атеросклероз практически не встречается.4. Заболевания, сопровождающиеся нарушением метаболизма (хронический панкреатит, хронический холецистит, хронический гастродуоденит и др.).
Слайд 9
Теории развития атеросклероза
5. Несомненна
и роль гемодинамического фактора (артериальная гипертензия, повышение сосудистой проницаемости).
Независимо от характера гипертонии при ней отмечается усиление атеросклеротического процесса. При гипертонии атеросклероз развивается даже в сосудах венозного русла.
Слайд 10
Теории развития атеросклероза
6. Исключительная роль в
этиологии атеросклероза отводится нервному фактору – стрессовым и конфликтным
ситуациям, с которыми связано психоэмоциональное перенапряжение, ведущее к нарушению нейроэндокринной регуляции жиробелкового обмена и вазомоторным расстройствам (нервно-метаболическая теория Мясникова).Поэтому атеросклероз рассматривается, как болезнь сапиентации.
Слайд 11
Теории развития атеросклероза
7. Сосудистый фактор, т.е.
состояние сосудистой стенки, в значительной мере определяет развитие атеросклероза.
Имеют значение заболевания, ведущие к поражению стенки артерий, что «облегчает» возникновение атеросклеротических изменений. Избирательное значение при этом имеют пристеночные и интрамуральные тромбы, на которых «строится» атеросклеротическая бляшка (тромбогенная теория Рокитанского – Дьюгеда).
Слайд 12
Теории развития атеросклероза
8. Некоторые исследователи придают
основное значение в развитии атеросклероза возрастным изменениям артериальной стенки
и рассматривают атеросклероз как «проблему возраста» (возрастная теория Давыдовского). Эта концепция не разделяется большинством патологов.
Слайд 14
Теории развития атеросклероза
9. Роль наследственных факторов
в атеросклерозе доказана (например, атеросклероз у молодых людей при
семейной гиперлипопротеидемии, отсутствии апорецепторов). Имеются данные о роли этнических факторов в его развитии.Таким образом, атеросклероз следует считать полиэтиологическим заболеванием, возникновение и развитие которого связано с влиянием экзогенных и экзогенных факторов.
Слайд 15
Патогенез
В основе патогенеза атеросклероза лежат
явления атерогенной липопротеидемии и повышения проницаемости мембран стенки артерий.
С этими факторами связано:
1. повреждение эндотелия артерий,
2. накопление липопротеидов в интиме,
3. пролиферация в интиме гладкомышечных клеток 4. пролиферация в интиме макрофагов с последующей трансформацией в так называемые пенистые клетки.
Слайд 16
Патологическая анатомия и морфогенез.
Сущность процесса
хорошо отражает термин: в интиме артерий появляются кашицеобразный жиробелковый
детрит и очаговое разрастание соединительной ткани, что приводит к формированию атеросклеротической бляшки, суживающей просвет сосуда.Атеросклеротический процесс проходит определенные стадии (фазы), которые имеют макроскопическую и микроскопическую характеристику.
Слайд 17
Морфогенез
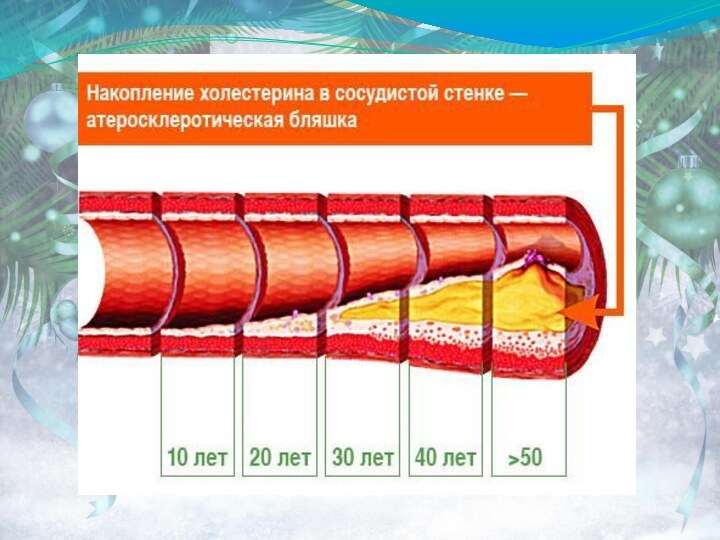
Макроскопически выделяют 4 стадии поражения сосудов:
1)
стадия жировых пятен и полосок;
2) стадия фиброзных бляшек;
3)
стадия осложненных поражений (изъязвление, кровоизлияния тромботические наложения;4) стадия кальциноза или атерокальциноза.
Слайд 18
Морфогенез
1. Жировые пятна или полоски
– это участки желтого или желто-cepoго цвета, которые иногда
сливаются и образуют полоски, но не возвышаются над поверхностью интимы. Они содержат липиды, выявляемые только при специальных методах окрашивания стенки сосуда красителями на жиры, например суданом.Раньше всего жировые пятна и полоски появляются в аорте на задней стенке в брюшном отделе, т.к. в этом участке аорта вплотную прилежит к позвоночнику и испытывает наибольший гидростатический удар и у места отхождения ее ветвей.
Слайд 20
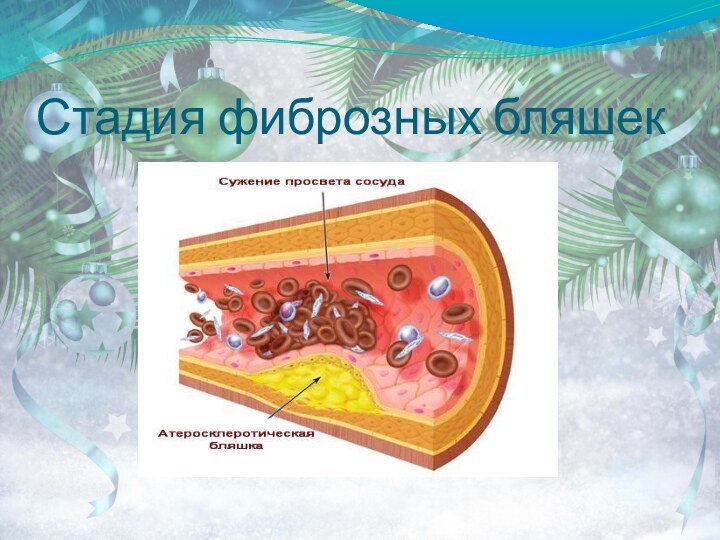
Морфогенез
2. Фиброзные бляшки – плотные,
овально-округлые, бело-желтые образования, содержащие липиды и возвышающиеся над поверхностью
интимы. Часто они сливаются между собой, придают внутренней поверхности сосуда бугристый вид и резко суживают его просвет (стенозирующий атеросклероз).Наиболее часто фиброзные бляшки наблюдаются в брюшной аорте и в отходящих от аорты ветвях.
Слайд 22
Морфогенез
3. Осложненные поражения возникают в
тех случаях, когда в толще бляшки преобладает распад жиробелковых
комплексов и образуется детрит (некротические массы с преобладанием холестерина и омыленных липидов).Прогрессирование атероматозных изменений ведет к деструкции покрышки бляшки, ее изъязвлению (атероматозная язва), кровоизлияниям в толщу бляшки (интрамуральная гематома) и образованию тромботических наложений на месте изъязвления бляшки.
Слайд 23
Морфогенез
С осложненными поражениями связаны:
тромбоэмболические
осложнения с развитием инфарктов в различных органах,
возникновение аневризмы
аорты,при разъедании стенки сосуда атероматозной язвой может развиться артериальное кровотечение.
Слайд 24
Морфогенез
4. Кальциноз, или атерокальциноз –
завершающая фаза атеросклероза, которая характеризуется отложением в фиброзные бляшки
солей кальция, т. е. их обызвествлением. Бляшки приобретают каменистую плотность (петрификация бляшек), стенка сосуда в месте петрификации резко деформируется.
Слайд 25
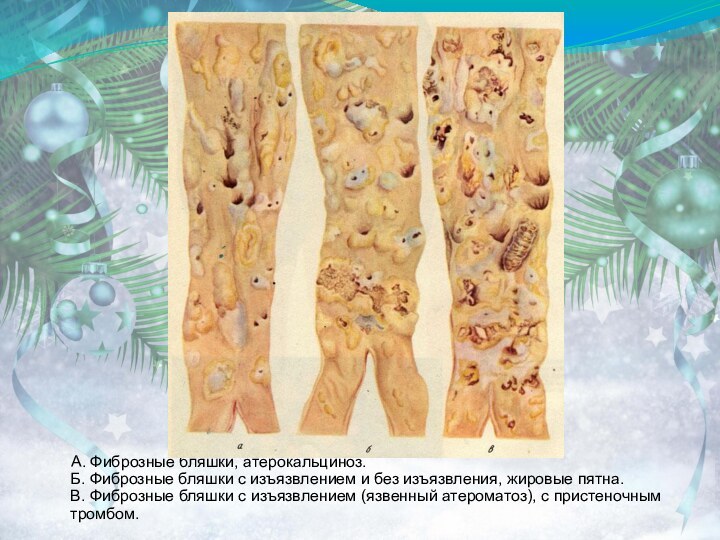
А. Фиброзные бляшки, атерокальциноз.
Б. Фиброзные бляшки с изъязвлением и без изъязвления, жировые пятна. В. Фиброзные бляшки с изъязвлением (язвенный атероматоз), с пристеночным тромбом.
Слайд 26
Морфогенез
Различные стадии атеросклеротических
изменений нередко сочетаются: в одном и том же сосуде,
например в аорте, можно видеть одновременно жировые пятна и полосы, фиброзные бляшки, атероматозные язвы с тромбами и участки атерокальциноза, что свидетельствует о волнообразном течении атеросклероза.
Слайд 27
Морфогенез
Микроскопически выделяют 6 стадий развития атеросклероза:
1)
долипидная;
2) липоидоз;
3) липосклероз;
4) атероматоз;
5) изъязвление;
6) атерокальциноз.
Слайд 28
Морфогенез
1. Долипидная стадия характеризуется:
1)повышением проницаемости
эндотелия и мембран интимы, что ведет к накоплению во
внутренней оболочке белков плазмы, фибриногена (фибрина) и образованию плоских пристеночных тромбов;2) накопление кислых гликозаминогликанов в интиме, с чем связано появление мукоидного отека внутренней оболочки, и фиксации в ней ЛПОНП, холестерина, белков;
3) деструкция эндотелия, базальных мембран интимы, эластических и коллагеновых волокон, способствующая еще большему повышению проницаемости интимы для продуктов нарушенного обмена и пролиферации гладкомышечных клеток.
Слайд 29
Морфогенез
2. Стадия липоидоза проявляется
очаговой инфильтрацией интимы липидами (холестерином), липопротеидами, белками, что ведет
к образованию жировых пятен и полос.Липиды диффузно пропитывают интиму и накапливаются в гладкомышечных клетках и макрофагах, которые получили название пенистых, или ксантомных, клеток.
В эндотелии также выявляются липидные включения, что свидетельствует об инфильтрации интимы липидами плазмы крови. Отчетливо выражены набухание и деструкция эластических мембран.
Слайд 30
Морфогенез
3. Липосклероз характеризуется разрастанием молодых
соединительнотканных элементов интимы в участках отложения и распада липидов
и белков, разрушением эластических и аргирофильных мембран.Очаговое разрастание в интиме молодой соединительной ткани и ее последующее созревание ведут к формированию фиброзной бляшки, в которой появляются тонкостенные сосуды, связанные с vasa vasorum.
Слайд 31
Морфогенез
4. Атероматоз:
липидные
массы, составляющие центральную часть бляшки, а также прилежащие коллагеновые
и эластические волокна распадаются. При этом образуется мелкозернистая аморфная масса, в которой обнаруживаются кристаллы холестерина и жирных кислот, обрывки эластических и коллагеновых волокон, капельки нейтральных жиров (атероматозный детрит).В краях у основания бляшки появляются много новообразованных сосудов, врастающих из vasa vasorum, а также ксантомные клетки, лимфоциты, плазматические клетки.
Слайд 32
Морфогенез
Атероматоз – соответствует макроскопической
стадии осложненных поражений. При прогрессировании атероматоза в связи с
разрушением новообразованных сосудов происходит кровоизлияние в толщу бляшки (интрамуральная гематома), покрышка бляшки разрывается.Наступает стадия изъязвления, характеризующаяся образованием атероматозной язвы. Края ее подрытые, неровные, дно образовано мышечным, а иногда наружным слоем стенки сосуда. Дефект интимы очень часто покрывается тромботическими наложениями, причем тромб может быть не только пристеночным, но и обтурирующим.
Слайд 33
Морфогенез
5. Атерокальциноз – завершающая стадия
морфогенеза атеросклероза, хотя отложение извести начиняется уже в стадии
атероматоза и даже липосклероза. Известь откладывается в атероматозные массы, в фиброзную ткань и межуточное вещество между эластическими волокнами.
Слайд 34
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
В зависимости от преимущественной локализации атеросклеротического процесса
выделяют следующие клинико-анатомические его формы:
1)атеросклероз аорты;
2) атеросклероз венечных артерий
сердца (сердечная форма, ишемическая болезнь сердца);3) атеросклероз артерий головного мозга (мозговая форма, цереброваскулярные заболевания);
4) атеросклероз артерий почек (почечная форма);
5)атеросклероз мезентериальных артерий (кишечная форма);
6) атеросклероз артерий нижних конечностей.
Слайд 35
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
1. Атеросклероз аорты – наиболее часто встречающаяся
форма. Более резко он выражен в брюшном отделе и
характеризуется обычно атероматозом, изъязвлениями, атерокальцинозом.В связи с этим атеросклероз аорты часто осложняется тромбозом, тромбоэмболией и эмболией атероматозными массами с развитием инфарктов (например, почек) и гангрены (например, кишечника, нижней конечности).
Слайд 36
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
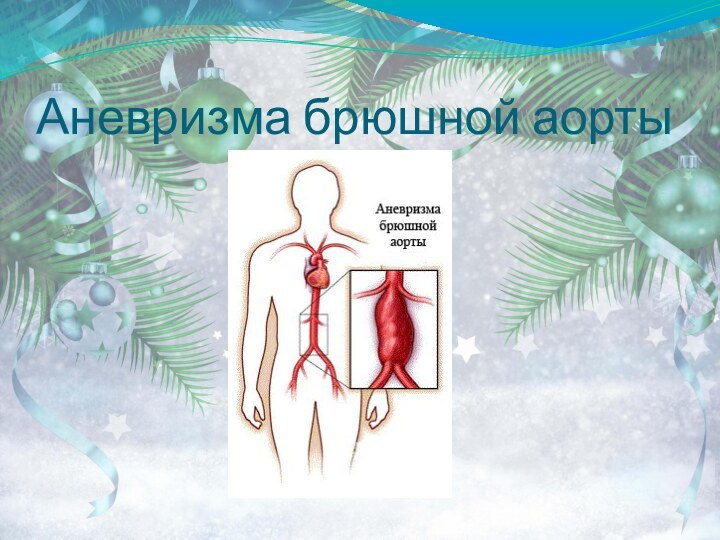
Нередко на почве атеросклероза развивается
аневризма аорты (выбухание стенки в месте ее поражения).
Аневризма может иметь различную форму, в связи с чем различают: Цилиндрическую;
Мешковидную;
Грыжевидную аневризмы.
Слайд 37
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
Стенку аневризмы в одних случаях
образует аорта (истинная аневризма), в других – прилегающие к
ней ткани и гематома (ложная аневризма).Если кровь отслаивает среднюю оболочку аорты от интимы или от адвентиции, что ведет к образованию покрытого эндотелием канала, то говорят о расслаивающей аневризме.
Образование аневризмы чревато ее разрывом и кровотечением. Длительно существующая аневризма аорты, приводит к атрофии окружающих тканей (грудины, тел позвонков).
Слайд 39
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
2. Атеросклероз венечных артерий сердца лежит в
основе ишемической болезни сердца.
Различают Острую ИБС: Хроническую ИБС:
1) Стенокардия 1) Крупноочаговый
2) Инфаркт миокарда постинфарктный
кардиосклероз
2) Диффузный
атеросклеротический
кардиосклероз
Слайд 40
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
Стенокардия возникает при непродолжительном спазме
венечных артерий (боль за грудиной). Морфологически стенокардия характеризуется ишемией
миокарда (исчезновение поперечно-полосатой исчерченности и снижение запасов гликогена в кардиомиоцитах).
Слайд 41
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
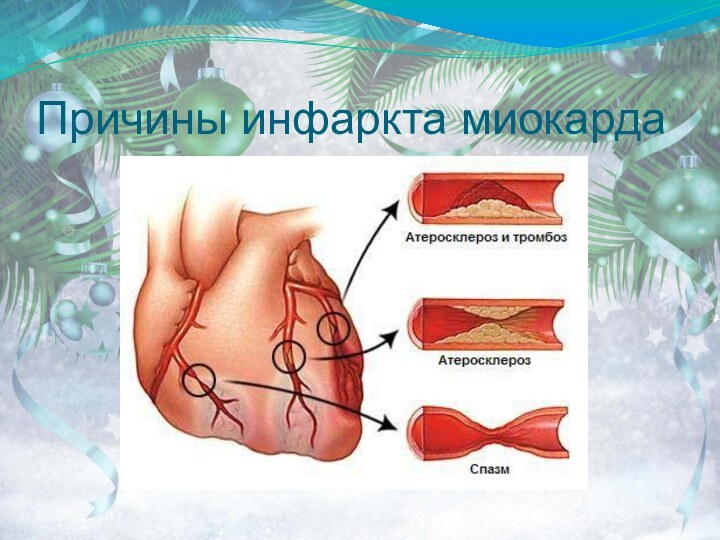
Инфаркт миокарда
Причины:
1. Стенозирующий атеросклероз венечных артерий
2. Тромбоз и тромбоэмболия коронарных артерий3. Длительный коронароспазм
Слайд 43
Инфаркт миокарда
Инфаркт миокарда имеет
неправильную форму, по цвету может быть: белый, белый с
геморрагическим венчиком, реже красный.По локализации:
1. субэпикардиальный
2.субэндокардиальный
3.интрамуральный
4.трансмуральный
Слайд 44
Микроскопическая картина инфаркта миокарда
Зона инфаркта миокарда
Зона демаркационного воспаления
Слайд 45
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
Осложнения инфаркта миокарда:
1. тампонада сердца
2. миомаляция (аутолиз кардиомиоцитов)
3. острая аневризма
сердца (шаровидные тромбы)4. септическое расплавление инфаркта
5. организация инфаркта
6. петрификация
7. хроническая аневризма сердца
Слайд 46
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
Функциональные осложнения:
1. кардиогенный шок
2. фибрилляция желудочков
3. асистолия
4. острая
сердечно-сосудистая недостаточность
Слайд 48
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
3. Атеросклероз артерий
головного мозга является основой цереброваскулярных заболеваний.
Слайд 49
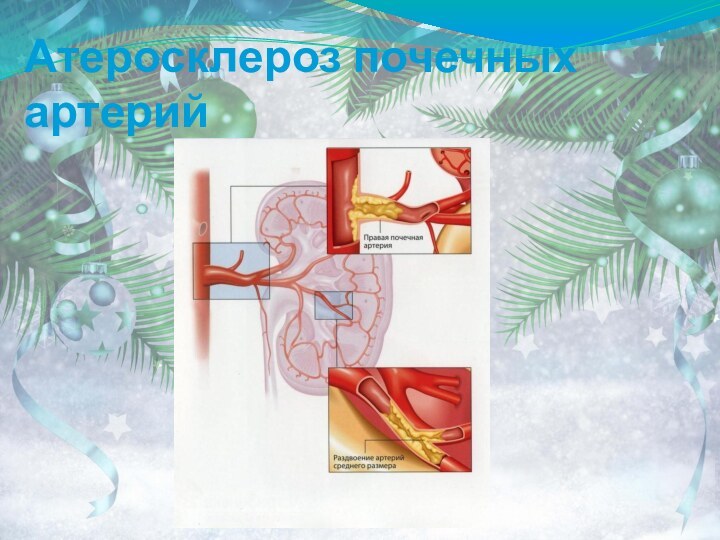
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
4. При атеросклерозе почечных артерий сужение просвета
бляшкой обычно наблюдается у места ответвления основного ствола или
деления его на ветви первого и второго порядка.В почках развиваются либо клиновидные участки атрофии паренхимы с замещением этих участков соединительной тканью (благоприятное течение), либо инфаркты с последующей организацией и формированием втянутых рубцов.
Возникает первично-сморщенная крупнобугристая, атеросклеротическая почка (атеросклеротический нефросклероз). Исход – ХПН