- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему бешенство
Содержание
- 2. Исторические сведения.Бешенство у собак известно с
- 3. ЭтиологияВозбудитель – нейротропный вирус семейства Rabdoviridae рода
- 4. ЭпидемиологияБешенство – зоонозная инфекция. Основными резервуарами
- 5. ПатогенезВходными воротами инфекции являются поврежденные кожные покровы
- 6. Клиническая картинавыделяют следующие периоды: инкубационный; начальный, или продромальный (депрессии); разгара (возбуждения) терминальный (паралитический).
- 7. Инкубационный периодПродолжается от 10 до 90 дней,
- 8. Продромальный период(продолжительностью 1—3 дня) первые признаки болезни
- 9. Период разгара апатия и депрессия сменяются беспокойством,
- 10. Продолжение Приступы длятся несколько секунд, после чего
- 11. Паралитический периодхарактеризуется психическим успокоением. Исчезают страх и
- 14. ДиагностикаАнамнез заболевания (указание на укус или ослюнение
- 15. ЛечениеСпецифическая терапия бешенства не разработана. Проводят симптоматическое
- 16. Профилактикаборьбу с источниками инфекции и предупреждение заболевания
- 17. Скачать презентацию
- 18. Похожие презентации
Исторические сведения.Бешенство у собак известно с древних времен. Аристотель (322 г. до н.э.) связывал заболевание бешенством у людей с укусами животных. Первое клиническое описание бешенства у человека принадлежит Корнелию Цельсу (I в. н.э.), назвавшего это










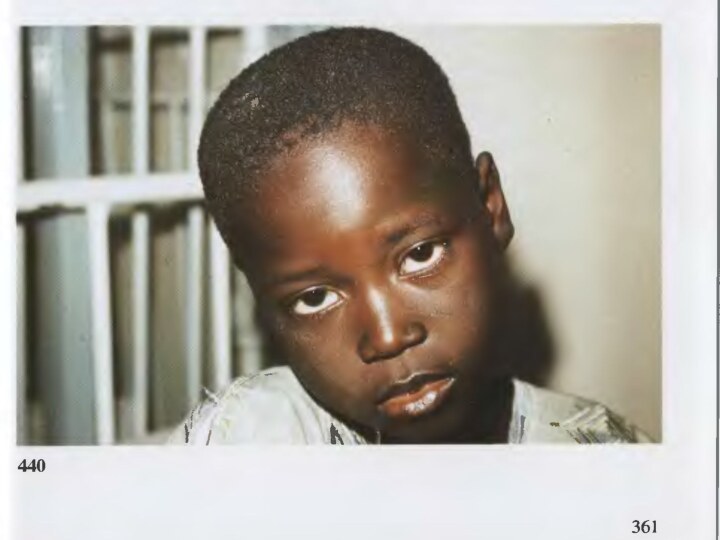
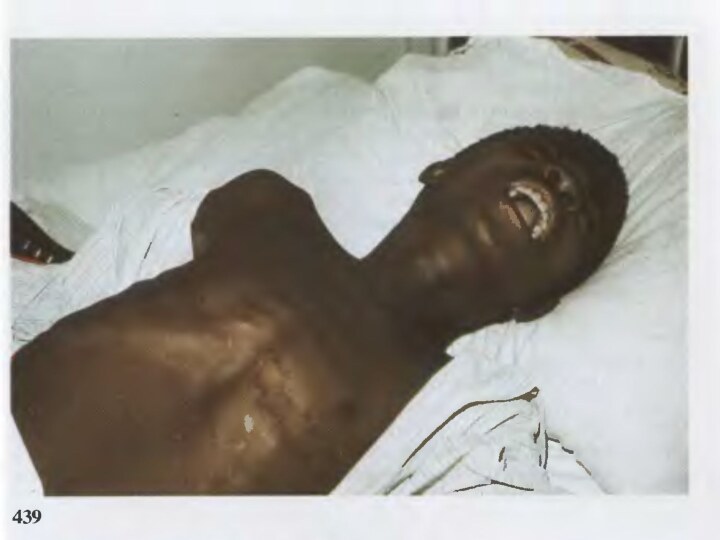




Слайд 3
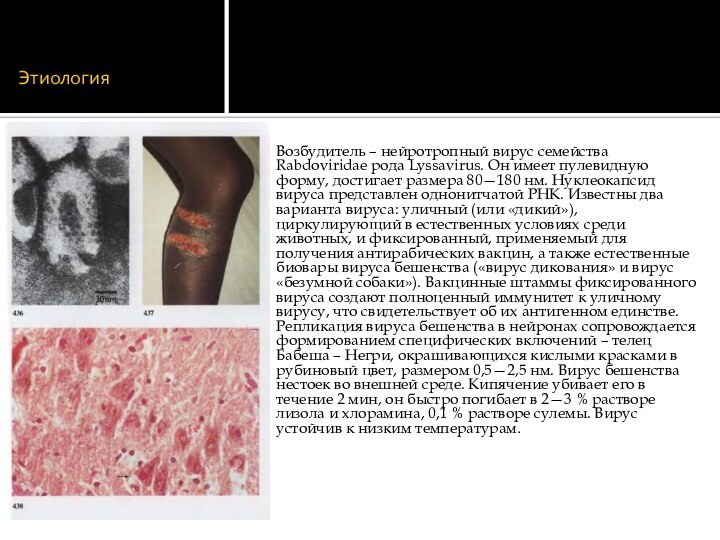
Этиология
Возбудитель – нейротропный вирус семейства Rabdoviridae рода Lyssavirus.
Он имеет пулевидную форму, достигает размера 80—180 нм. Нуклеокапсид
вируса представлен однонитчатой РНК. Известны два варианта вируса: уличный (или «дикий»), циркулирующий в естественных условиях среди животных, и фиксированный, применяемый для получения антирабических вакцин, а также естественные биовары вируса бешенства («вирус дикования» и вирус «безумной собаки»). Вакцинные штаммы фиксированного вируса создают полноценный иммунитет к уличному вирусу, что свидетельствует об их антигенном единстве. Репликация вируса бешенства в нейронах сопровождается формированием специфических включений – телец Бабеша – Негри, окрашивающихся кислыми красками в рубиновый цвет, размером 0,5—2,5 нм. Вирус бешенства нестоек во внешней среде. Кипячение убивает его в течение 2 мин, он быстро погибает в 2—3 % растворе лизола и хлорамина, 0,1 % растворе сулемы. Вирус устойчив к низким температурам.
Слайд 4
Эпидемиология
Бешенство – зоонозная инфекция. Основными резервуарами вируса
бешенства являются плотоядные животные: лисицы (наиболее значимый резервуар), енотовидные
собаки, волки, скунсы, шакалы, летучие мыши-вампиры в странах Америки, мангусты (природные эпизоотии), а также домашние животные: собаки, кошки и др. (городские эпизоотии), выделяющие вирус со слюной в последние 7—10 дней инкубационного периода и на протяжении всего заболевания.Заражение животных и человека происходит при укусе или ослюнении больным (бешеным) животным поврежденных кожных покровов и, реже, слизистых оболочек. От человека в естественных условиях вирус, как правило, не передается. Восприимчивость к бешенству всеобщая. Заболевание регистрируется преимущественно среди сельского населения, чаще у детей. Наибольшая заболеваемость бешенством наблюдается в летне-осенние месяцы, что обусловлено более интенсивными контактами людей с дикими животными и бродячими собаками. Бешенство регистрируется на всех континентах.
Слайд 5
Патогенез
Входными воротами инфекции являются поврежденные кожные покровы и
слизистые оболочки. От места внедрения вирус распространяется по периневральным
пространствам и нервным волокнам центростремительно и достигает ЦНС, где фиксируется и реплицируется в нейронах продолговатого мозга, гиппокампа, в узлах основания мозга и в поясничной части спинного мозга. Это приводит к повышению рефлекторной возбудимости с последующим развитием параличей. Поражение высших вегетативных центров в гипоталамусе, подкорковых областях, в продолговатом мозге с повышением их возбудимости обусловливает судорожные сокращения дыхательных и глотательных мышц, гиперсаливацию, повышенную потливость, расстройства сердечно-сосудистой и дыхательной деятельности, характерные для данного заболевания. Из ЦНС вирус центробежно распространяется в различные органы: слюнные железы, надпочечники, почки, легкие, печень, скелетные мышцы, кожу, сердце. Выделение вируса со слюной обеспечивает его дальнейшую передачу.
Слайд 6
Клиническая картина
выделяют следующие периоды:
инкубационный;
начальный,
или продромальный (депрессии);
разгара (возбуждения)
терминальный (паралитический).
Слайд 7
Инкубационный период
Продолжается от 10 до 90 дней, в
редких случаях до 1 года и более. Значительная вариабельность
инкубационного периода связана с различными факторами: локализацией укуса (наиболее короткий – при укусах в голову, кисти рук; наиболее длинный – при укусах в стопы), возрастом укушенного (у детей короче, чем у взрослых), видом укусившего животного, реактивностью макроорганизма, размером и глубиной раны, дозой возбудителя, попавшего в рану.
Слайд 8
Продромальный период
(продолжительностью 1—3 дня) первые признаки болезни обнаруживаются
в месте укуса: рубец вновь припухает, краснеет, появляется зуд,
невралгические боли по ходу нервных путей, ближайших к месту укуса. Возникают общее недомогание, головная боль, возможны диспепсические явления, снижение аппетита, повышенная чувствительность к слуховым и зрительным раздражителям, температура субфебрильная. Больной подавлен, плохо спит, сон у него сопровождается кошмарными сновидениями, он испытывает беспричинный страх, чувство тревоги, тоски.
Слайд 9
Период разгара
апатия и депрессия сменяются беспокойством, сопровождающимся
учащением дыхания и пульса. Появляются и прогрессируют расстройства дыхания
и глотания – пароксизмы гидрофобии – наиболее характерные признаки этого периода болезни. При попытке питья, а вскоре и при виде воды, журчании ее, плеске, словесном упоминании о ней развивается приступ гидрофобии (чувство ужаса, болезненные спазмы мышц глотки и гортани). Пароксизмы могут быть спровоцированы движением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустофобия). Приступ начинается с беспокойства, страха, затем присоединяется двигательное возбуждение (внезапное вздрагивание тела) с чрезвычайно болезненным спазмом мышц глотки и гортани, расстройством дыхания (резкое затруднение вдоха, в котором участвуют все вспомогательные мышцы). Дыхание становится шумным, прерывистым. Беспокоят чувство стеснения в груди, нехватки воздуха, боль при глотании.Во время приступа вид больного весьма характерен: он с криком откидывает назад голову и туловище, выбрасывает вперед дрожащие руки, отталкивает сосуд с водой. Мучительные судороги искажают лицо, которое становится цианотичным и выражает ужас, зрачки расширяются, взгляд устремляется в одну точку, шея вытягивается. Развивается инспираторная одышка. Больной со свистом вдыхает воздух, умоляет о помощи, иногда наблюдается рвота.
Слайд 10
Продолжение
Приступы длятся несколько секунд, после чего спазмы мышц
проходят. В этом периоде на высоте развития болезни у
больных возникают приступы бурного психомоторного возбуждения: больные становятся агрессивными, царапают и кусают себя и окружающих, плюются, кричат и мечутся в яростном отчаянии, ломают мебель, проявляя нечеловеческую («бешеную») силу. Приступы сопровождаются помрачением сознания слуховыми и зрительными галлюцинациями устрашающего характера. После окончания приступа больной приходит в состояние относительного покоя, сознание его проясняется, он рассказывает о своих мучениях. Через 1—2 дня появляется обильное мучительное слюнотечение (сиалорея). Больной слюну не глотает, непрерывно ее сплевывает или она стекает по подбородку. Кожа покрыта холодным липким потом, конечности холодные. Температура повышена, уровень ее возрастает параллельно ходу болезни. Усиливаются тахикардия, дыхательные и сердечно-сосудистые расстройства. Продолжительность стадии возбуждения 2—3 дня, редко до 6 дней. В период приступа больной может умереть от остановки сердца или дыхания или болезнь за 1—3 дня до смерти переходит в паралитическую стадию.
Слайд 11
Паралитический период
характеризуется психическим успокоением. Исчезают страх и тревожно-тоскливое
настроение, прекращаются приступы гидро– и аэрофобии, появляется возможность есть
и пить, возникает надежда на выздоровление («зловещее успокоение»). Наряду с этим нарастают вялость, апатия, саливация, появляются различные по локализации параличи конечностей и черепных нервов. Часто развитие параличей. Нарушается функция тазовых органов, температура тела повышается до 42 °С. Смерть наступает от паралича сердца или дыхательного центра. Общая продолжительность болезни 3—7 дней, в редких случаях 2 нед и более.
Слайд 14
Диагностика
Анамнез заболевания (указание на укус или ослюнение животным,
которое погибло или исчезло).
Так как сходную клиническую картину могут
иметь столбняк, алкогольный делирий («белая горячка»), отравления атропином, стрихнином, истерия.Прижизненная специфическая лабораторная диагностика бешенства затруднена.
Точная диагностика бешенства обеспечивается при гистологическом исследовании головного мозга умершего от бешенства человека или животного и обнаружении в нейронах головного мозга телец Бабеша – Негри, выявлении специфических антител в ткани мозга, подчелюстных слюнных желез и других органов методом флюоресцирующих антител, проведением биопробы на новорожденных или молодых животных (мыши, хомяков).
Слайд 15
Лечение
Специфическая терапия бешенства не разработана. Проводят симптоматическое лечение,
направленное на уменьшение страданий больного. Больного помещают в отдельную
палату и защищают от различных раздражителей. Для снижения повышенной возбудимости нервной системы используют снотворные, противосудорожные и болеутоляющие средства.Для питания и восстановления потерь жидкости парентерально вводят солевые растворы, плазмозаменители, растворы глюкозы, витамины.
В последние годы делаются попытки лечения антирабическим гамма-глобулином в сочетании с церебральной гипотермией, искусственной вентиляцией легких и другими методами реанимационной терапии.
Слайд 16
Профилактика
борьбу с источниками инфекции и предупреждение заболевания человека-ликвидация
бешенства среди животных.
Предупреждение бешенства у человека осуществляют
с помощью антирабических вакцин (мозговых и тканевокультуральных), антирабического иммуноглобулина. Разрабатываются вакцины, полученные методом генной инженерии. При укусе бешеным или подозрительным животным проводят первичную обработку раны с промыванием ее мыльным раствором и смазыванием концентрированным спиртовым раствором йода. Хирургическое иссечение краев раны с наложением швов противопоказано, так как приводит к дополнительной травматизации и укорочению инкубации. После оказания первой помощи больного немедленно направляют на пастеровский пункт. Дозу вакцины, продолжительность курса вакцинации определяют в соответствии с установленными правилами в зависимости от локализации, характера и давности укуса, состояния напавшего животного (наличие признаков бешенства по результатам наблюдения, исчезновение). Вакцину вводят ежедневно в подкожную клетчатку живота. Средняя продолжительность курса вакцинации 20—25 дней. Антитела появляются через 12—14 дней, достигая максимума через 30 дней после вакцинации. В последующем проводят 2—3 курса ревакцинации с интервалом 10 дней.