Слайд 2
Цель: ознакомить с классификацией болезней печени, дать определение.
этиологию. Патогенез и патологическую анатомию гепатозов, гепатитов, циррозов рак
печени.
Педагогические задачи:
Ознакомить с определением гепатоза, гепатита, цирроза печени.
Дать классификацию гепатозов, раскрыть их этиологию, патогенез и патологическую анатомию.
Дать классификацию, раскрыть этиологию, патогенез и патологическую анатомию гепатитов.
Дать классификацию, раскрыть этиологию, патогенез и патологическую анатомию циррозов печени.
Объяснить механизм развития различных видов осложнений и причины смерти при гепатозах, гепатитах и циррозах печени.
Дать классификацию опухолей печени по гистогенезу, морфологию первичного рака печени.
Слайд 3
Ожидаемый результат:
Дают определение гепатоза, гепатита и цирроза печени
Перечисляют
виды острых и хронических гепатитов и циррозов печени по
этиологии, патогенезу и морфологии.
Раскрывают морфологическую последовательность механизма развития гепатитов и цирроза печени в зависимости от этиологии, патогенеза. Диагностируют циррозы печени по морфологии.
Объясняют возможные осложнения при гепатозах, гепатитах и циррозах печени, связанные с печенью и внепеченочные осложнения.
знают гистологическую классификацию, морфологию и осложнения первичного рака печени.
Методы обучения: лекция.
Слайд 4
АННОТАЦИЯ
В лекции даются сведения об гепатозах, гепатоитах,цирроах печени
и первичном раке печени: определение, этиология, патогенез, классификация, патологическая
анатомия, осложнения и причины смерти. Подробно рассматриваются этиология, патогенез, патологическая анатомия исходы и осложнения вирусных гепатитов, циррозов печени , как наиболее часто встречаемых заболеваний. Дается гистологическая классификация опухолей, и в частности первичного рака, печени орфология, выделяются предраковые заболевания, осложнения и причины смерти.
Слайд 5
THE SUMMARY
In lecture data about hepatosis, hepatoitis, cirrhosis
of liver and a primary cancer of a liver
are given: definition, an aetiology, a pathogenesis, classification, pathological anatomy, complications and causes of death. The aetiology, a pathogenesis, pathological anatomy outcomes and complications of virus hepatitises, liver cirrhoses, as most often met diseases are in detail considered. Histologic classification of tumours, and in particular a primary cancer, a liver morphology is given, precancer diseases, complications and causes of death are allocated..
Слайд 6
БОЛЕЗНИ ПЕЧЕНИ
Болезни печени весьма разнообразны и многочисленны. В
основе их лежат воспалительные, дистрофические, дисрегенераторные и опухолевые процессы.
К важнейшим заболеваниям относятся:
- острые вирусные гепатиты,
- алкогольный гепатит,
- хронические гепатиты различной этиологии,
- циррозы печени,
- жировой и пигментный гепатозы,
- токсическая дистрофия печени.
Слайд 7
ГЕПАТОЗЫ
Гепатозы – заболевания печени, характеризующиеся дистрофией и некрозом
гепатоцитов. Наибольшее значение имеют токсическая дистрофия или прогрессирующий массивный
некроз печени, острое, реже хроническое заболевание характеризующийся прогрессирующим массивным некрозом печени и печеночной недостаточностью.
Слайд 8
Патологическая анатомия
1-стадия желтой дистрофии. Сначала (в первые дни)
печень увеличена, плотноватая или дряблая, ярко-желтой окраски. Затем уменьшается,
становится дряблой, а капсула- морщинистой, на разрезе ткань печени серая, глинистого цвета.
Микроскопически в первые дни – жировая дистрофия гепатоцитов центров долек, быстро сменяющихся их некрозом и образованием жиро-белкового детрита.
Слайд 9
2-стадия красной дистрофии. Прогрессируя, некроз захватывает все отделы
долек: лишь на периферии их остается узкая полоса гепатоцитов
в состоянии жировой дистрофии. После печень продолжает уменьшаться и становится красной.
При массивном некрозе печени отмечается желтуха. Гиперемия околопортальных лимфаузлов и селезенки, кровоизлияния в кожу, слизистые и серозные оболочки, легкие, некроз эпителия канальцев почек.
Слайд 11
ЖИРОВОЙ ГЕПАТОЗ – хроническое заболевание. Характеризующееся повышенным накоплением
жира в гепатоцитах. Печень при стеатозе (жировом гепатозе) желтая,
большая, поверхность ее гладкая. Ожирение гепатоцитов может быть пылевидным, мелко- и крупнокапельным. Жировая дистрофия может охватывать единичные гепатоциты, группы гепатоцитов или всю паренхиму печени (диффузное). Ожирение гепатоцитов развивается либо центролобулярно, либо перилобулярно (чаще).
Слайд 14
ВИРУСНЫЕ ГЕПАТИТЫ
Вирусный гепатит представляет собой первичный инфекционный гепатит,
вызываемый группой специфических гепатотропных вирусов. Вовлечение печени в патологический
процесс наблюдается и при других вирусных инфекциях, таких, как инфекционный мононуклеоз, желтая лихорадка, герпесная инфекция. Однако развивающиеся при этом гепатиты относятся к вторичным вирусным гепатитам.
Слайд 15
Этиология
Возбудителями вирусного гепатита являются вирусы гепатита А, В,
С, Е и дельта-вирус.
Вирус гепатита В (ДНК-вирус) — возбудитель
«сывороточного гепатита», отличающегося длительным инкубационным периодом. Вызывает острый гепатит, вплоть до прогрессирующего массивного некроза печени. Наблюдается также его носительство и хронизация процесса.
Выделены три антигена, связанные с вирусом гепатита В:
HBcAg, HBeAg и HBsAg который является главным антигеном поверхности оболочки и продуцируется в большом количестве инфицированными гепатоцитами.
Слайд 16
HBsAg обнаруживается первым уже в инкубационном периоде, который
длится от 45 дней до 6 мес, следом за
ним появляется HBeAg, который, однако, исчезает рано, в остром периоде болезни. HBsAg начинает исчезать из циркулирующей крови примерно через 6 мес, в связи с чем его персистенция через полгода от начала заболевания свидетельствует о хронизации процесса. К признаку хронического гепатита относится также появление иммуноглобулина G через 6—18 мес. Вирус гепатита В переносится парентеральным путем:
- при переливании крови, плазмы, фибриногена и других фракций крови, при подкожных инъекциях
Слайд 17
-через инфицированые стоматологические и хирургические инструменты,
- при половом
контакте с инфицированным субъектом,
- трансплацентарный перенос инфекции от матери,
больной хроническим гепатитом В.
Слайд 18
Вирус гепатита А является РНК-вирусом и вызывает острый
гепатит. Носительство этого вируса, равно как и хронизация процесса,
не наблюдается. Очень редко при вирусном гепатите А возникают массивные некрозы печени. Инкубационный период длится от 15 до 45 дней (в среднем 2—4 нед). Виремия носит транзиторный характер и наблюдается в инкубационном и продромальном периодах. Первый признак инфекционного гепатита А это появление вируса в кале, который, однако, не распространяется через слюну, мочу и семенную жидкость.
Слайд 19
Передача вирусного гепатита А происходит исключительно фекально-оральным путем.
Источником инфекции является больной в остром периоде болезни или
до возникновения первых симптомов. Распространение вирусного гепатита А обычно наблюдается при несоблюдении личной гигиены, тесном контакте с больным, скученности людей в помещении. Гепатит А может носить как спорадический, так и эпидемический характер. Эпидемия гепатита наблюдается в детских садах, яслях, среди населения развивающихся стран, которое живет в скученных, антисанитарных условиях. Перенос инфекции с кровью наблюдается редко, так как виремия носит преходящий характер.
Слайд 20
Дельта-вирус. Возбудитель гепатита D только недавно был причислен
к гепатотропным вирусам и представляет собой уникальный РНК-вирус, сердцевина
которого содержит дельта-антиген, окруженный HBsAg, необходимый для их репликации. Таксономически вирус гепатита D отличается от вируса гепатита В, однако для своего размножения абсолютно зависим от генетической информации, представляемой вирусом гепатита В. Поэтому дельта-вирус может вызвать гепатит только в присутствии вируса гепатита В. При этом могут развиться три варианта дельта-гепатита: 1) вариант острого гепатита D на фоне острого гепатита В, 2) острый гепатит D у хронического носителя вируса гепатита В и 3) хронический гепатит D у хронического носителя гепатита В.
Слайд 21
Вирус гепатита Е представляет собой односпиральный РНК-вирус, вызывает
спорадические и эпидемические формы острого гепатита. Сходен с вирусным
гепатитом А, включая трансмиссию инфекции орально-фекальным путем и отсутствие хронизации. Клинической особенностью этой инфекции является возможность развития молниеносной формы гепатита у беременных женщин нередко с летальным исходом (20%).
Слайд 22
ПАТОГЕНЕЗ
Предполагают, что в основе повреждения печеночных клеток гепатотропными
вирусами лежат два возможных механизма:
1) непосредственный цитопатогенный эффект
вирусов;
2) индукция иммунного ответа против вирусных антигенов или антигена вирус-инфицированных гепатоцитов.
Слайд 23
В зависимости от выраженности клинической симптоматики выделяют:
Носительство, сопровождающееся:
а) субклиническим течением болезни,
б) развитием хронического гепатита.
Острый гепатит:
а) безжелтушная форма,
б) желтушная форма.
Хронический гепатит: хронический персистирующий гепатит, хронический активный гепатит.
Молниеносная форма гепатита с развитием субмассивного и массивного некроза печени.
Слайд 24
НОСИТЕЛЬСТВО
Носителей гепатита разделяют на две группы. К носителям
первой группы относят лиц, у которых обнаруживаются маркеры инфекции
(вирусологические и серологические); инфекция протекает бессимптомно и без признаков поражения печени. Вторую группу составляют пациенты с симптомным или бессимптомным хроническим гепатитом, у которых обнаруживаются признаки повреждения гепатоцитов и персистирующей инфекции.
Носительство описано при гепатите В, дельта-гепатите и при гепатите С. При гепатитах А и Е носительство отсутствует.
Слайд 25
Патологическая анатомия
У здорового носителя печень в основном
по своему строению не отличается от нормы. Однако в
гепатоцитах, содержащих вирус гепатита В, цитоплазма выглядит как матовое стекло. HBsAg в гепатоцитах может быть обнаружен при окраске арсеином или альдегидфуксином.
У здоровых носителей определяется большое количество клеток-носителей вируса, в то время как при хроническом гепатите — лишь единичные клетки-носители. При отсутствии структурных и функциональных признаков поражения печени у здоровых носителей отмечается высокий риск развития гепатоцеллюлярной карциномы.
Слайд 26
острый вирусный гепатит
В течение острого
гепатита выделяют четыре стадии:
1) инкубационный период,
2) преджелтушный,
3) желтушный,
4) стадия выздоровления (реконвалесценции).
Гепатиты А и Е отличаются коротким инкубационным периодом (несколько недель), а гепатиты В и С — более длительным (до нескольких мес.).
Слайд 27
Признаки повреждения печени могут появляться уже в инкубационном
периоде, протекающем обычно бессимптомно. Определяется повышение активности ферментов: аспарагиновой
аминотрансферазы (ACT), аланиновой аминотрансферазы (АЛТ), лактатдегидрогеназы (ЛДГ). В ряде случаев, особенно при вирусном гепатите А, появляется легкое недомогание, наблюдаемое и при других инфекциях. В преджелтушном периоде в течение нескольких дней могут наблюдаться лихорадка, недомогание, тошнота, слабость, часто сочетающиеся с отвращением к сигаретам. При обследовании в этой стадии обнаруживается незначительное увеличение печени. Эти изменения более выражены при гепатите А, чем при гепатите В.
Слайд 28
Далее острый вирусный гепатит клинически может протекать по
двум путям:
1) без повышения уровня билирубина с выздоровлением
больного через несколько недель, этот вариант называют безжелтушным гепатитом;
2) с развитием более выраженных неспецифических симптомов с высокой температурой, потрясающим ознобом, головной болью, болями в верхнем правом квадранте живота и выраженным увеличением печени. При таком клиническом течении развивается желтуха (желтушный гепатит).
Слайд 29
Патологическая анатомия
Морфологические изменения при остром гепатите однотипны независимо
от вида возбудителя и достаточно характерны, однако не являются
патогномоничными, так как могут возникать и при других вирусных инфекциях, а также неблагоприятной реакции на лекарства. При лапароскопии печень слегка увеличена, красная. При выраженном холестазе обнаруживается зеленая окраска печени. Гистологически преобладают следующие признаки, характеризующие острый гепатит:
Слайд 30
1) относительно диффузное повреждение гепатоцитов,
2) очаговые (пятнистые)
некрозы групп гепатоцитов или отдельных клеток,
3) реакция купферовских
клеток и воспалительная реакция,
4) регенерация клеток в фазе выздоровления.
Слайд 31
Повреждение печеночных клеток заключается в диффузном их набухании,
которое рассматривается как «баллонная дистрофия», так как цитоплазма пуста
и содержит единичные разбросанные обрывки цитоплазматических структур..
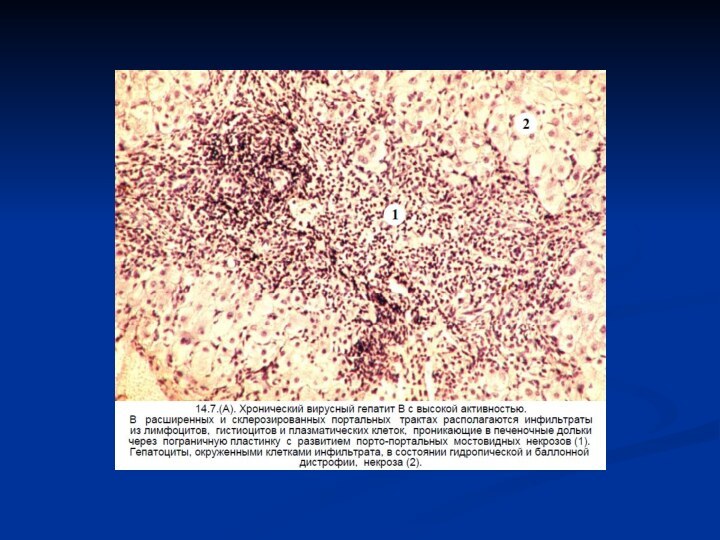
В гепатоцитах развивается два вида некроза. В одном случае он возникает вследствие разрыва клеточной мембраны с последующим цитолизом, клетка как бы исчезает, растворяется. Второй вид смерти клетки связан с коагуляционным некрозом, сопровождающимся потерей ядра, образованием ацидофильных телец (тельца Каунсилмена), подвергающихся фагоцитозу. Коагуляционный некроз и тельца Каунсилмена являются классическим признаком острого вирусного гепатита. Реже наблюдаются два других вида некроза (ступенчатые и мостовидные), возникающих также при хроническом гепатите и субмассивном некрозе. Эти поражения приобретают прогностическое значение в случаях обнаружения их через 3—6 мес. от начала заболевания.
Слайд 33
ХРОНИЧЕСКИЙ ГЕПАТИТ
Наличие биохимических и клинических признаков поражения печени
в течение 6 мес от начала острого вирусного гепатита
свидетельствует о переходе острого процесса в хронический, который протекает по двум вариантам:
1) хронический персистирующий гепатит
2) хронический активный гепатит, называемый иногда хроническим агрессивным гепатитом.
Хронический персистирующий гепатит отличается более доброкачественным течением.
О хронизации процесса могут свидетельствовать такие серологические показатели, как наличие в сыворотке крови HBsAg, высокие титры анти-НВs-антител, сывороточные ДНК-ВГВ и ДНК-полимераза. Спонтанное появление анти-НВs-антител у некоторых пациентов в различные периоды от 1 до 2 лет свидетельствует о виремии и дальнейшем поражении печени.
Слайд 34
Хронический персистирующий гепатит
Хронический персистирующий гепатит характеризуется рецидивирующим течением,
при котором не наблюдается прогрессирующего поражения печени с исходом
в цирроз и развитием печеночной недостаточности.
Возможны легкая желтуха, повышение уровня трансаминаз в сыворотке крови. У 20—30 % больных определяется HBsAg, а у остальных эта форма гепатита связана с вирусом С.
Морфологические изменения в печени незначительные и не патогномоничные. Доминирующим признаком хронического персистирующего гепатита является воспалительная инфильтрация портального тракта лимфоцитами с примесью плазмоцитов и макрофагов, которая не выходит за пределы портального тракта. Ступенчатые некрозы гепатоцитов, характерные для хронического гепатита, могут возникать в период рецидива. В случаях хронического персистирующего гепатита В гепатоциты, цитоплазма которых напоминает матовое стекло, хорошо выявляются при окраске орсеином или альдегидфуксином.
Слайд 35
Хронический активный гепатит
Хронический активный гепатит характеризуется прогрессирующей деструкцией
гепатоцитов в течение ближайших лет, и развитием циррозов. У
20—30 % больных хронический активный гепатит развивается после острого вирусного гепатита В в сочетании или без дельта-инфекции; у 70—80 % — после острого гепатита С.
Во многих случаях этиология хронического активного гепатита неизвестна. Предполагают, что этот вид гепатита имеет аутоиммунную природу, чаще встречается у женщин перед или во время менопаузы и сочетается с различными иммунологическими сдвигами: гипергаммаглобулинемией, наличием антител против ДНК («люпоидный гепатит»), положительным LE-клеточным феноменом, наличием антител против гладкомышечных клеток (против актина).
Слайд 36
Патологическая анатомия
Главными гистологическими признаками хронического активного гепатита вирусного
или другого происхождения являются:
портальная и перипортальная инфильтрация лимфоцитами, плазмоцитами
и макрофагами, реже с примесью эозинофилов и нейтрофилов;
активная деструкция гепатоцитов, особенно в зоне между перипортальной воспалительной инфильтрацией и прилежащими печеночными балками (ступенчатые некрозы);
коллапс ретикулярной сети дольки вследствие разрушения гепатоцитов с формированием мостика между портальным трактом и центральной веной (мостовидные некрозы);
прогрессирующее замещение очагов некрозов фиброзной тканью с возможным развитием цирроза.
Слайд 37
Единственный отличительный признак, позволяющий дифференцировать хронический активный гепатит
вирусной природы (В) с хроническим активным гепатитом другой этиологии,—
это наличие клеток, напоминающих матовое стекло при вирусном гепатите В.
Слайд 41
МОЛНИЕНОСНАЯ ФОРМА ГЕПАТИТА
Молниеносный гепатит, в основе которого лежат
субмассивный и массивный некрозы печени (токсическая дистрофия) встречается в
1—3 % случаев вирусных гепатитов В, D, Е (особенно в сочетании гепатита В с дельта-инфекцией). Массивный некроз печени развивается также при интоксикациях химическими и лекарственными препаратами, грибами, при беременности, лактации, алиментарных токсикозах, веноокклюзионном синдроме печени.
Слайд 42
Патологическая анатомия
В начальной стадии массивного некроза размеры
печени находятся в пределах нормы, но позже, когда некротические
зоны резорбируются, печень уменьшается в размерах, становится морщинистой, дряблой. При субмассивном некрозе могут формироваться узелки регенерации неправильной формы, различного цвета (от желто-коричневого до зеленого), расположенные вокруг зоны некроза.
Микроскопически при субмассивном некрозе процесс локализуется в центре долек с множеством мостовидных некрозов. При более интенсивной деструкции некротический процесс охватывает целые дольки с коллапсом ретикулярной сети.
Слайд 43
АЛКОГОЛЬНОЕ ПОРАЖЕНИЕ ПЕЧЕНИ
Хроническое употребление алкоголя вызывает развитие трех
видов поражения печени:
1) жировой гепатоз (ожирение печени),
2)
алкогольный гепатит,
3) цирроз.
Каждый из этих видов поражения может быть единственным проявлением алкогольной болезни печени. Возможно их сочетание.
Слайд 44
Этиология и патогенез
Клинические, эпидемиологические данные свидетельствуют о
несомненной связи между объемом, продолжительностью употребления алкоголя и развитием
цирроза печени. Принято считать, что ежедневное употребление алкоголя в количестве 60—80 г мужчинами и 20 г женщинами является серьезным фактором риска в развитии цирроза печени. Метаболический эффект алкоголя на печеночные клетки сложный и в какой-то степени неизвестный.
Слайд 45
Алкоголь метаболизируется главным образом в печени по трем
путям с помощью:
1) первичного фермента алкогольдегидрогеназы,
2) микросомальной
окислительной системы,
3) каталазной системы.
С помощью алкогольдегидрогеназы алкоголь окисляется до ацетальдегида. Последний индуцирует повреждение клеток печени как ковалентной связью, белками, так и запуском перекисного окисления липидов на клеточных мембранах.
В патогенезе алкогольного поражения печени важную роль играют также увеличение притока свободных жирных кислот в печень, увеличение этерификации триглицеридов и снижение секреции липопротеидов.
Слайд 46
Патологическая анатомия
Жировой гепатоз при хроническом алкоголизме по
своей структуре не отличается от начальной стадии жировой дистрофии
печени другой этиологии. Однако при хроническом алкоголизме печень увеличивается до 4—6 кг, консистенция мягкая, ткань приобретает желтый цвет, становится сальной. Ожирению вначале подвергаются гепатоциты центроло-булярной зоны, в последующем наблюдается сплошное крупно-капельное ожирение клеток всей дольки. Гепатоциты превращаются в липоциты с периферическим расположением ядра (перстневидные клетки). По мере накопления жира мембраны прилежащих друг к другу клеток разрушаются с образованием жировых кист.
Слайд 47
К основным морфологическим признакам алкогольного гепатита относятся набухание
и некроз гепатоцитов, нейтрофильная реакция в зоне некроза и
вокруг, наличие алкогольного гиалина (тельца Маллори) в пораженных гепатоцитах. Эти изменения развиваются вначале вокруг центральных вен с последующим вовлечением всей центролобулярной зоны.
Слайд 48
Некроз печеночных клеток обусловливает развитие воспалительной реакции
с преобладанием нейтрофилов, среди которых можно встретить лимфоциты и
макрофаги. В центролобулярной зоне наблюдается фиброз. Перивенулярный центролобулярный склероз ведет к развитию портальной гипертензии. Продолжающееся злоупотребление алкоголем может стать причиной персистирующего или рецидивирующего алкогольного гепатита. Возникающие при этом некрозы, воспаление и фиброз ведут в конечном итоге к развитию алкогольного цирроза.
Слайд 49
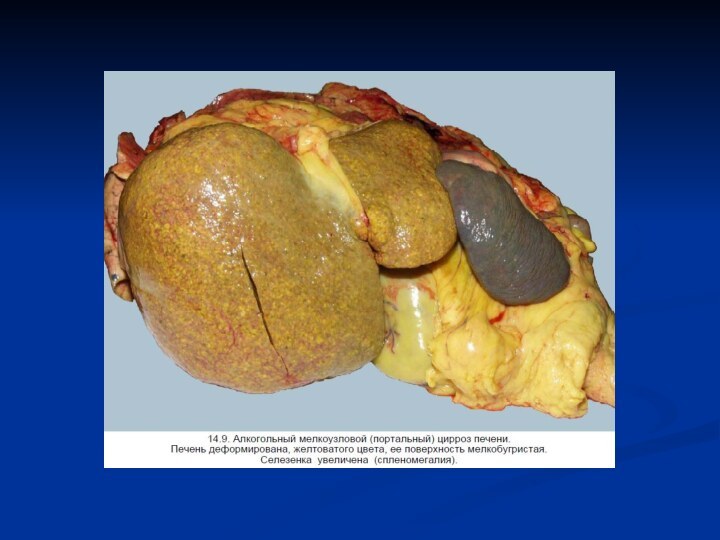
Алкогольный цирроз — финальная и необратимая форма алкогольного
поражения печени — развивается в 17—30% случаев. Вначале печень,
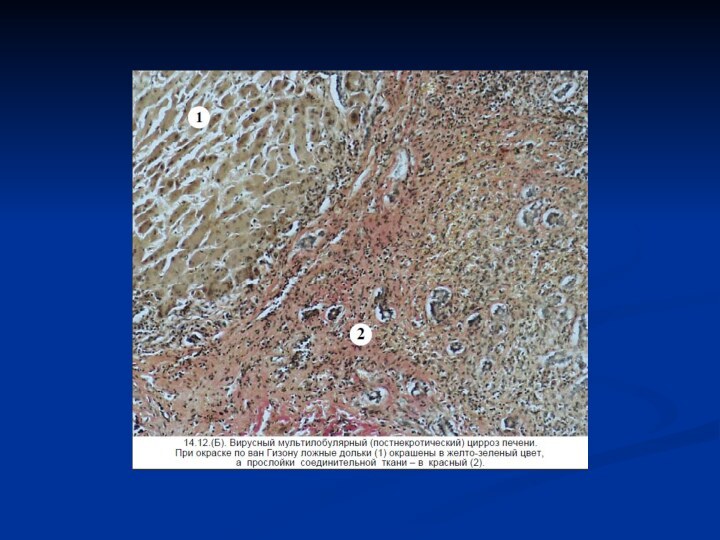
будучи увеличенной, сохраняет гладкую поверхность, отличается рыжевато-коричневым цветом, сальной поверхностью и на разрезе имеет микронодулярное строение. Узелки в диаметре достигают 1—3 мм. По мере разрастания фиброзной ткани, замещающей липоциты, цвет печени становится коричневым (за счет снижения содержания жиров). В более поздних стадиях по всей паренхиме образуются более крупные узелки диаметром до 1 см за счет регенераторных процессов со стороны гепатоцитов. В итоге это приводит к формированию макронодулярного цирроза, напоминающего постнекротический цирроз. Печень при этом уменьшается, сморщивается.
Слайд 51
Микроскопически ранняя нодулярная стадия характеризуется небольшим числом нежных
фиброзных септ, соединяющих портальную зону с центральными венами. Каждая
печеночная долька обрамляется фиброзной тканью и выглядит более очерченной. Разрастание фиброзной ткани и регенераторные процессы приводят к нарушению архитектоники печени. С прогрессированием процесса фиброзная ткань все более разрастается. Практически исчезает паренхима, расположенная между центральными венами. В фиброзной ткани можно видеть небольшие лимфоидные инфильтраты, реактивную пролиферацию желчных протоков. В таких случаях микроскопически алкогольный цирроз напоминает постнекротический.
Слайд 53
Причинами смерти от алкогольного цирроза могут быть:
1)
печеночная недостаточность;
2) интеркуррентная инфекция;
3) желудочно-кишечное кровотечение из
варикозно расширенных вен пищевода, пептической язвы желудка, при разрыве пищевода (синдром Маллори — Вейсса);
4) гепатоцеллюлярная карцинома;
5) гепаторенальный синдром.
Слайд 54
ЦИРРОЗЫ ПЕЧЕНИ
Цирроз печени характеризуется следующими признакми:
дистрофией и некрозом
гепатоцитов,
фиброзом,
компенсаторной гиперплазией гепатоцитов с образованием узлов регенератов,
деформацией органа.
Слайд 55
КЛАССИФИКАЦИЯ ЦИРРОЗА
1-Морфологическая классификация:
- мелкоузловой,
- крупноузловой,
- смешанный.
Слайд 56
2. Этиологическая классификация:
Приобретенные формы
- Токсический цирроз (в т.ч.
алкогольный)
- Постинфекционный
- Циркуляторный
- Криптогенный цирроз
- Билиарный цирроз
первичный
вторичный
Слайд 57
Наследственные формы
-Врожденные дефекты метаболизма: гемохроматоз, талассемия, Болезнь Уилсона,
недостаточность а-антитрипсина, галактоземия, гликогеноз, тирозиноз, непереносимость фруктозы.
Слайд 58
1.Патогенетическая классификация:
- портальный
- постнекротический
- билиарный
- смешанный.
Слайд 59
ОСЛОЖНЕНИЯ ЦИРРОЗА ПЕЧЕНИ
1. Печеночная недостаточность (вплоть до печеночной
комы)
Острая и хроническая
Печеночная энцефалопатия
Желтуха
Почечная недостаточность
Асцит и отеки
Эндокринные нарушения
Циркуляторные нарушения
Инфекции
Слайд 60
2. Портальная гипертензия
Варикоз внепеченочных портокавальных анастамозов
Асцит
Спленомегалия
3. Рак
печени.