Слайд 2
Среди различных акушерских осложнений, возникающих в родах и
раннем послеродовом периоде, кровотечения занимают одно из ведущих мест.
Наиболее
частыми причинами кровотечения во время беременности и родов является предлежание плаценты и преждевременная отслойка нормально расположенной плаценты. Кровотечение во время беременности наблюдается у 2—3% женщин.
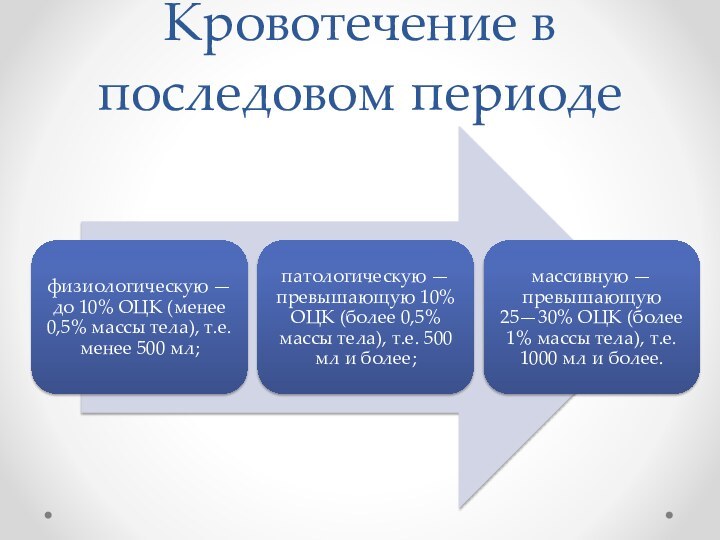
Кровотечением в последовом и раннем послеродовом периоде принято считать кровопотерю 500 мл и более.
Слайд 4
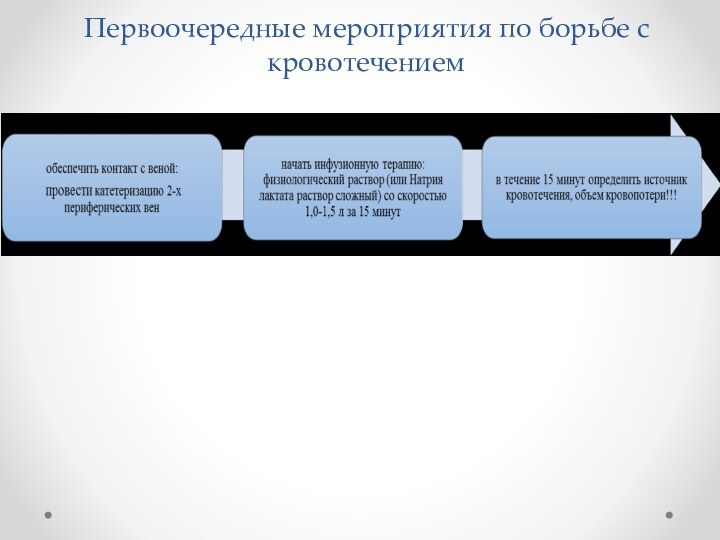
Первоочередные мероприятия по борьбе с кровотечением
Слайд 5
Этиотропное лечение
*марлевая тампонада матки проводится только в случаях
отсутствия условий для оказания квалифицированной помощи;
**ручное обследование полости матки
проводится с целью удаления плацентарной ткани/ плодовых оболочек;
***коррекция выворота матки проводится только в условиях операционной (при ее наличии).
Слайд 6
Препараты из группы утеротоников:
Окситоцин:
10 МЕ в/м (УД
I-A) [4];
болюсное введение 5 МЕ в/в (УД II-B)
[4];
20 МЕ в 250 мл физиологического раствора, вливая в/в 500-1000 мл в час (УД I-B) [4]
Карбетоцин:
введение 100 мкг в/м или в/в в течение 1 минуты (УД I-B) [4];
карбетоцин уменьшает кровотечение, вследствие атонии матки, при кесаревом сечении и при вагинальных родах высокого клинического риска ПРК (УД I-B) [4].
Мизопростол:
400-600 мкг орально/сублингвально, проявление эффекта быстрее при оральном/сублингвальном применении, чем при ректальном введении; но пирогенная реакция чаще 800-1000 ректально. Эффект более медленный, длительный
Слайд 7
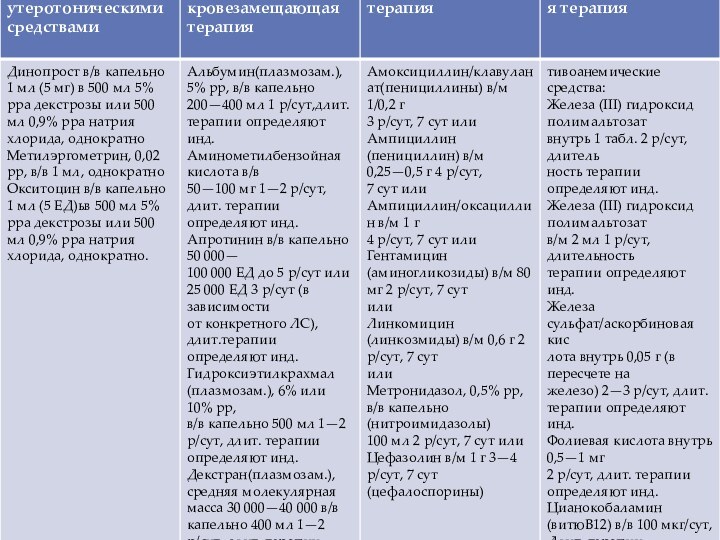
Переливание компонентов крови.
Показанием к переливанию эритроцитсодержащих компонентов крови

является остро развившаяся анемия, сопровождающаяся снижением уровня гемоглобина ниже
80 г/л в венозной крови. Формулировка показания – «острая анемия, Hb г/л».
Показаниями для переливания СЗП является: геморрагический синдром при лабораторно подтвержденном дефиците факторов коагуляционного гемостаза. Лабораторные признаки дефицита факторов коагуляционного гемостаза могут быть определены по любому из следующих показателей:
протромбиновый индекс (ПТИ) менее 80 %;
протромбиновое время (ПВ) более 15 секунд;
международное нормализованное отношение (МНО) более 1,5;
фибриноген менее 1,5 г/л;
активное частичное тромбиновое время (АЧТВ) более 45 секунд (без предшествующей гепаринотерапии).
Врожденный или приобретенный дефицит факторов гемостаза может определяться по уровню факторов II, V, VII, VIII, IX, XI, XII.
Криопреципитат как альтернатива СЗП показан только в случаях необходимости ограничения объемов парентерального введения жидкостей.
Переливание тромбоцитов показано при депрессиях кроветворения , а также снижении уровня тромбоцитов до 20×109/л, а также при наличии клинических проявлениях тромбоцитопенического геморрагического синдрома.
Слайд 8
Предлежание плаценты
Если ПП выявлено при УЗИ в ранние
сроки беременности и кровяные выделения отсутствуют, то возможно наблюдение
беременной в амбулаторных условиях.
При наличии кровяных выделений показано лечение в условиях стационара. Проводят терапию, направленную на снятие возбудимости матки, укрепление сосудистой стенки:
Дротаверин, 2% рр, в/м 2 мл 3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
Магния лактат/пиридоксина гидрохлорид внутрь 2 табл. 2 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
Этамзилат в/м 2 мл 2—3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений.
Слайд 9
При сроке беременности больше 16 недель возможно назначение
токолитиков:
Слайд 10
При недоношенной беременности с целью профилактики респираторного дистресс
синдрома плода показано введение больших доз ГКС:
Дексаметазон в/м 4
мг 2 р/сут, 2—3 сут или внутрь 2 мг 4 р/сут в 1е сут, затем 2 мг 3 р/сут во 2е сут, затем 2 мг 2 р/сут на 3и сут.
Слайд 11
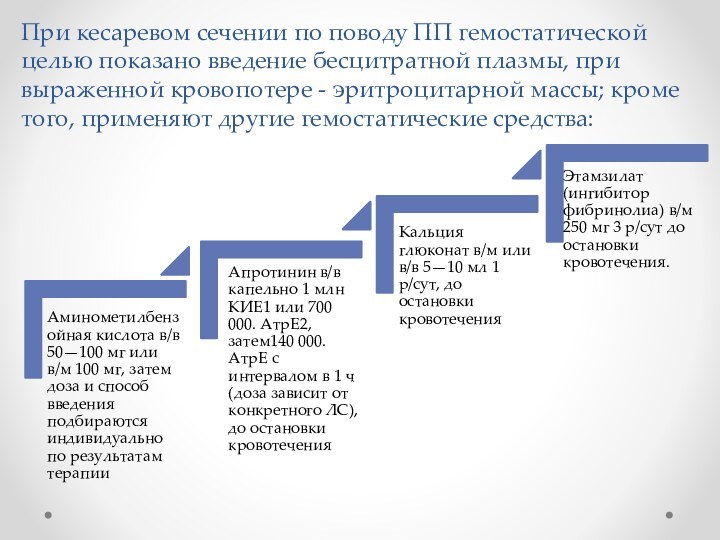
При кесаревом сечении по поводу ПП гемостатической целью
показано введение бесцитратной плазмы, при выраженной кровопотере - эритроцитарной
массы; кроме того, применяют другие гемостатические средства:
Слайд 12
Терапия в послеоперационном
периоде
В раннем послеоперационном периодедля профилактики кровотечения
показано введение утеротонических средств:
Метилэргометрин, 0,02% рр, в/в 2 мл,однократно
Окситоцин
в/в капельно 5 ЕД в 500 мл 0,9% рра натрия хлорида, однократно.
Ввиду значительной опасности развития гнойно-воспалительных заболеваний в послеоперационном периоде показано введение антибиотиков широкого спектра действия:
Цефазолин в/м 1 г 3—4 р/сут, 5—7 сут или
Цефотаксим в/м 1 г 3—4 р/сут, 5—7 сут.
Слайд 13
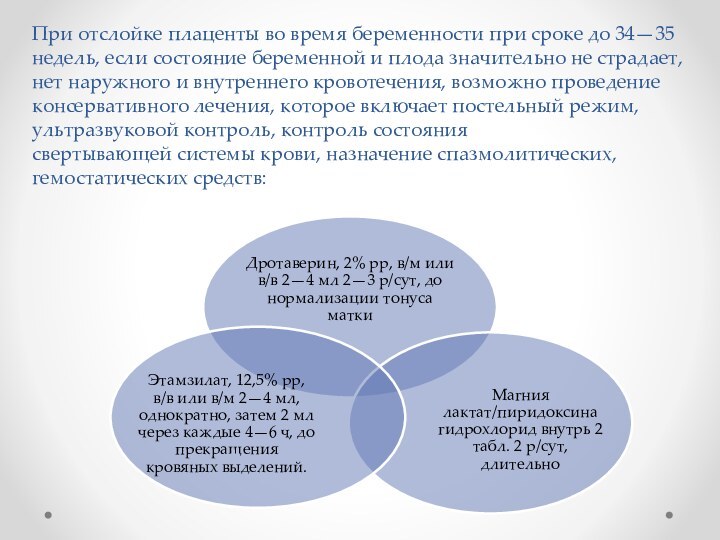
При отслойке плаценты во время беременности при сроке
до 34—35 недель, если состояние беременной и плода значительно
не страдает, нет наружного и внутреннего кровотечения, возможно проведение консервативного лечения, которое включает постельный режим, ультразвуковой контроль, контроль состояния
свертывающей системы крови, назначение спазмолитических, гемостатических средств:
Слайд 14
Терапия в послеродовом периоде. При кровотечении после родов
через естественные родовые пути, обусловленном нарушением свертываемости крови и
нарушением сократительной способности матки, показано введение утеротонических средств:
Динопрост в/в капельно или в шейку матки 5 ЕД, однократно или
Окситоцин 5—10 ЕД в/в капельно или в шейку матки, однократно
Метилэргометрин, 0,02% рр, в/в капельно 1 мл в 500 мл 0,9% рра натрия хлорида, однократно.
Слайд 15
Для остановки коагулопатического
кровотечения вводят:
Слайд 16
Кровотечение в последовом периоде
Слайд 18
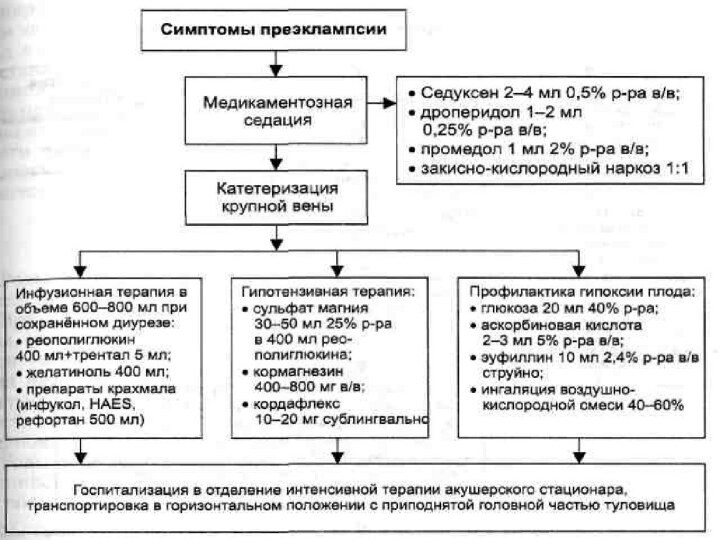
Тяжелая преэклампсия
Противосудорожная терапия:
Магнезиальная терапия является методом выбора для

регулирования преэклампсии/эклампсии как наиболее изученная, эффективная и безопасная.
Нагрузочная доза
5
г. сухого вещества магния сульфата (20 мл 25% р-ра) в/в медленно в течение 10 -15 минут.
Поддерживающая доза 5 г. магния сульфата + 1 мл 2% прокаина или 1 мл 1% лидокаин 1-2г в час (предпочтительно при помощи инфузомата), при отсутствии инфузомата:на 320 мл физиологического раствора – 80 мл 25% раствора магния сульфата, вводить с учетом скорости введения
11 кап/мин – 1г сухого вещества/час
22 кап/мин – 2 г сухого вещества/час
Продолжительность непрерывного внутривенного введения магния сульфата в течение 12 – 24 часов (1-2 г. в час) Или (при отсутствии возможности внутривенного введения) 10 г сухого вещества, по 5 г в каждую ягодицу внутримышечно с 1 мл 2% прокаина или 1мл 1% лидокаин в одном шприце.
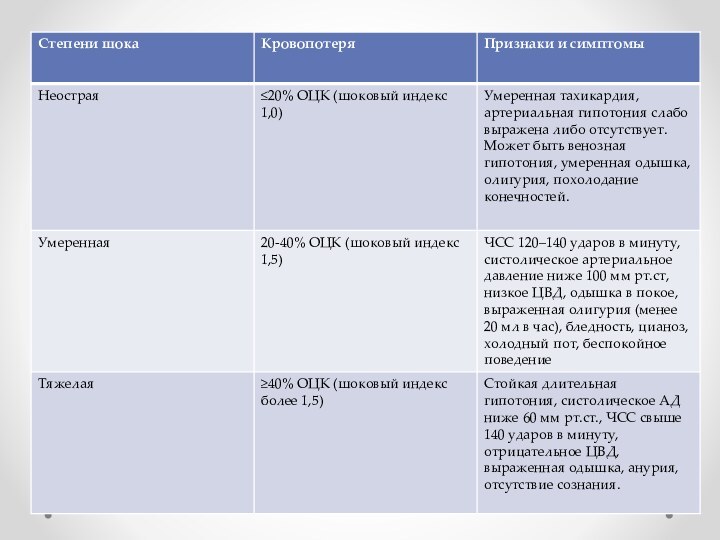
Признаки передозировки сульфата магния являются:
− ЧДД менее 16 в минуту
− Отсутствие или снижение сухожильных рефлексов
Олигоурия (менее 30 мл/час) повышает риск возникновения передозировки магния сульфата. При наличии олигоурии необходимо более тщательное наблюдение.
При передозировке сульфата магния – прекратить введение препарата и ввести 10 мл 10% р-ра кальция глюконат в/в в течение 10 мин.
Слайд 19
Гипотензивная терапия
Регулирование артериального давления чаще всего следует начинать

при АД 160/100 мм.рт.ст. и выше, при этом систолическое
давление поддерживать на уровне 130-140 мм.рт.ст., диастолическое давление поддерживать на уровне 90- 95 мм.рт.ст. (из-за опасности ухудшения маточно-плацентарного кровообращения). Подбор гипотензивных средств – индивидуальный.
А. Гипотензивные препараты быстрого действия:
нифедипин (из группы блокатор Са каналов) – начальная доза 10 мг (можно сублингвально), повторно через 30 мин (максимальная суточная доза 120 мг). или
изосорбида динитрат (периферический вазодилататор) – спрей, 1-2 раза с интервалом 30 сек. между впрыскиваниями на фоне задержки дыхания.
урапидил – блокатор периферических 1-адренорецепторов, оказывает центральное действие- в/в 25 мг. болюсно, через 3 мин, при неэффективности повторить или по 60-180 мг. в сутки per os.
Б. Гипотензивные препараты медленного действия:
метилдопа – антигипертензивный препарат центрального действия – начальная доза 1000 мг/сутки, максимальная доза 2000 мг/сутки.
амлодипин – блокатор кальциевых каналов – начальная доза по 5 мг х 2 раза в день, максимальная доза 10 мг, per os.
метопролол – кардиоселективный В-блокатор – по 25 мг. Х 2 раза в день, макимальная доза 100 мг/сутки, per os
Слайд 20
Симптоматическое лечение:
На настоящее время имеются основания для
рекомендации только двух видов симптоматического лечения: противосудорожной и гипотензивной
терапии.
Дополнительно при осложнениях тяжелой преэклампсии:
Гепатопротекторы:
адеметионин – раствор по 400-800 мг в/в на глюкозе 5%-500 мл. (максимальная доза 1200 мг).
карнитина оротат, Dl-карнитина гидрохлорид (в т.ч. карнитина основания), антитоксическая фракция экстракта печени (в т. ч. цианкобаламин), аденозин, пиридоксина гидрохлорид, цианкобаламин – в 1 флаконе 5 мл. в/в на декстрозе 5% – 500 мл. (максимальная доза 3 флакона).
Непрямые антикоагулянты: эноксапарина натрия – п/к по 0,4 мл. ежедневно. надропарин кальция по 0,3 мл. п/к ежедневно.
Слайд 21
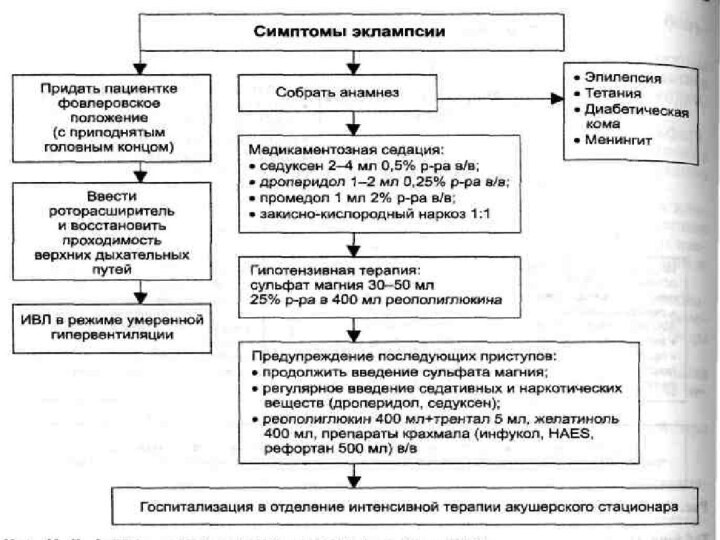
Помощь во время судорог:
подготовьте оборудование (воздуховоды, отсос,
маску и мешок, кислород) и дайте кислород со скоростью
4 – 6 л. в минуту.
защитите женщину от повреждений, но не удерживайте ее активно.
уложите женщину на левый бок для уменьшения риска аспирации желудочного содержимого, рвотных масс и крови.
после судорог при необходимости очистите отсосом ротовую полость и гортань.
после приступа немедленно начать магнезиальную терапию:
Нагрузочная доза
5г сухого вещества магния сульфата (20 мл 25% р-ра) в/в медленно в течение 10 – 15 минут.
Поддерживающая доза
на 320 мл физ. р-ра – 80 мл 25% р-ра магния сульфата, вводить в/в с учетом скорости введения
11 кап/мин – 1г сухого вещества/час
22 кап/мин – 2 г сухого вещества/час
Продолжительность непрерывного внутривенного введения магния сульфата в течение 12 – 24 часов (1-2 г. в час)
Слайд 22
Назначение седативных средств (диазепама) из-за побочного эффекта (угнетение

неонатального дыхания) – нежелательно. Если судороги повторились через 15
минут, введите 2 г магния сульфата (10 мл – 20% раствора в/в за 20 минут. Если судороги будут продолжаться, введите диазепам (производное бензодиазепина).
Нагрузочная доза – в/в 10 мг диазепама в течение 2–х минут, при возобновлении судорог повторно введите 10 мг диазепама.
Поддерживающая доза диазепама: 40 мг диазепама в 500 мл физиологического раствора втечение 6-8 часов, чтобы женщина могла находиться в седации, но могла быть разбужена.
Прекратить введение поддерживающей дозы диазепама, если ЧДД меньше 16 в минуту. Возможно ректально введение – 20 мг (4мл) в 10 мл шприце (или в мочевом катетере).
Продолжайте лечение магния сульфатом в течение 24 часов после родов или последней судороги, в зависимости от того, что произойдет последним.
Эклампсия не является абсолютным показанием к срочному родоразрешению. Необходимо сначала стабилизировать состояние пациентки.



![Фармакотерапия неотложных состояний у беременных Препараты из группы утеротоников: Окситоцин: 10 МЕ в/м (УД I-A) [4]; болюсное](/img/tmb/15/1470834/b25107238fb7d8cada6892bfa23162a8-720x.jpg)