- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Бронхиальная астма
Содержание
- 2. Бронхиальная астма - заболевание, в основе которого
- 3. Классическое описание ее дано Г.И. Сокольским (1838
- 4. ЭТИОЛОГИЯ. В настоящее время все этиологические факторы
- 5. К индукторам относится:АТОНИЯ – генетическая предрасположенность формирования
- 6. КЛАССИФИКАЦИЯБРОНХИАЛЬНОЙ АСТМЫ (ПО МКБ - 10) J45. АстмаJ45.0
- 7. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ (Федосеев Г.Б., 1982)Этапы развития
- 8. II. Формы БА:экзогенная БА (атопическая) эндогенная Б А (идиопатическая)III. Патогенетические механизмы БА:атопическийинфекционно-зависимыйаутоиммунныйдисгормональныйнервнопсихическийадренергический дисбалансхолинергическийпервично измененная реактивность бронхов
- 9. Патогенез:1). Стадия аллергии: изменение функционального состояния ЦНС
- 10. 3). Патохимическая стадия:дегрануляция тучных клеток с высвобождением
- 11. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ IV. Тяжесть течения БА:легкое течениетечение
- 12. ЖАЛОБЫНаиболее характерные жалобы на: эпизодические приступы экспираторной
- 13. АНАМНЕЗВ диагностике БА важную роль играют:
- 14. АНАМНЕЗ При сборе анамнеза следует обратить внимание:На
- 15. При гормональной зависимости ухудшение состояния при уменьшении
- 16. Первый этап развития болезни выявляется путём
- 17. Состояние предастмы не нозологическая форма, а комплекс
- 18. Бронхообструктивный синдром у больных в состоянии предастмы
- 19. К предастме относят все состояния, представляющие угрозу
- 20. Диагностика БА, патогенетического варианта, состояния предастмы и
- 21. Диагностические критерии клинически выраженной БА. Основным клиническим проявлением
- 22. Критерии диагностики атопической и неатопической бронхиальной астмы
- 23. Объективные данныеВ связи с тем что выраженность
- 24. При легком течении заболевания пациент сохраняет номальную
- 25. Изменения голосового дрожания при основных бронхолегочных синдромахОбтурационный ателектаз Долевое уплотнение Очаговое уплотнение
- 26. Аускультация легкихВезикулярное дыханиеМеханизм: колебания эластичес-ких стенок
- 27. Жесткое дыхание Механизм: смешанный звук,возникающий в
- 28. Патологическое ослабление дыханияМеханизм: (1) препятствие проведению шума
- 29. Диффузное ослабление дыхания
- 30. Сухие свистящие хрипыМеханизм:неравномерное сужениепросвета мелких бронхови бронхиол
- 31. Сухие басовые хрипы Механизм:неравномерноесужение просвета крупныхбронхов
- 32. Звонкие и незвонкие влажные хрипыМеханизм озвучения влажных
- 33. Характеристика: звонкие хрипы воспринимаются как громкие, близко
- 34. Влажные мелкопузырчатые хрипы Механизм: вспениваниежидкого секретатранссудата илиВоспалит.
- 35. Крупно- и среднепузырчатые вл. хрипы Механизм: вспенивание
- 36. БРОНХИАЛЬНАЯ АСТМА (БА)Жесткое дыхание при БА возникает
- 37. Побочные дыхательные шумыДля приступа БА характернысвистящие (дискантовые)
- 38. Аускультация области сердца: тоны сердца приглушены, на трикуспидальном клапане – систолический шум (т.к. расширен правый желудочек).
- 39. Дополнительные методы исследованияПроба Штанге (задержка дыхания на
- 40. Микроскопия мокротыПриготовление нативного препарата- для чего берут
- 41. При патологических состояния отмечаются эластические волокна,
- 42. Кристаллы Шарко-ЛейденаПредставляют собой остроконечные блестящие ромбы. Встречаются
- 43. Клетки сердечных пороков представ-ляют собой альвеолярный эпителий,
- 44. Бактериологическое исследованиеВ диагностическом отношении имеют значение следующие
- 45. Стрептококк встречается при некоторых заболеваниях верхних дыхательных
- 46. Легочные объемы и емкости в норме: ЖЕЛ
- 47. Легочные объемы и емкости в норме: ОФВ,
- 48. Спирография – повышен остаточный объем легких (
- 49. Спирография – повышен остаточный объем легких (
- 50. На R-грамме - повышенная воздушность легочных полей,
- 51. Высев содержимого бронхов (высев мокроты, смыв из
- 52. Появление противолёгочных антител, повышение концентрации иммунных комплексов
- 53. VI. Осложнения:Легочные: эмфизема легких, легочная недостаточность, ателектаз,
- 54. Сердечно-легочная недостаточность (правожелудочковая) – в исходе БА:1).
- 55. Эмфизема легких:1). Боли под лопатками (из-за раздражения
- 56. Скачать презентацию
- 57. Похожие презентации











































Слайд 3
Классическое описание ее дано Г.И. Сокольским (1838 г.)
– неврогенного характера
Э. Лейден (1886 г.), Г. Куршман (1983
г.) – объясняли – катаром бронхов проявления бронхиальной астмы.А.Винтрих – объяснял спазмом диафрагмы.
А.Д. Адо и П.К. Булатов – считают бронхиальную астму аллергическим заболеванием, а клинически сходные состояния – астмоидным состоянием
Слайд 4
ЭТИОЛОГИЯ.
В настоящее время все этиологические факторы БА
называются триггерными, то есть пусковыми. Они делятся на 2
группы:Индукторы – то есть триггеры, вызывающие воспаление.
Стимуляторы – то есть факторы, ускоряющие острый бронхоспазм у чувствительных людей.
Слайд 5
К индукторам относится:
АТОНИЯ – генетическая предрасположенность формирования ответа
в виде Ig E тучных клеток и эозинофилов на
обычные аллергены окружающей среды. Наиболее распространенные из них: пыль, пыльца растений, некоторые пищевые продукты, лекарства, органические соединения животного и растительного происхождения.К факторам стимуляторам относят в основном изменения физического состояния: изменения физической нагрузки, бег, холодный воздух, сильное эмоциональное перенапряжение
Слайд 6
КЛАССИФИКАЦИЯ
БРОНХИАЛЬНОЙ АСТМЫ (ПО МКБ - 10)
J45. Астма
J45.0 Астма
с преобладанием аллергического компонента
J45.1 Неаллергическая астма
J45.8 Смешанная астма
J45.9 Астма
неуточненнаяJ46. Астматический статус
(status asthmaticus)
Слайд 7
КЛАССИФИКАЦИЯ
БРОНХИАЛЬНОЙ АСТМЫ
(Федосеев Г.Б., 1982)
Этапы развития БА:
1.
биологические дефекты у практически
здоровых лиц;2.состояние предастмы
3.клинически оформленная БА
Слайд 8
II. Формы БА:
экзогенная БА (атопическая)
эндогенная Б А
(идиопатическая)
III. Патогенетические механизмы БА:
атопический
инфекционно-зависимый
аутоиммунный
дисгормональный
нервнопсихический
адренергический дисбаланс
холинергический
первично измененная реактивность бронхов
Слайд 9
Патогенез:
1). Стадия аллергии:
изменение функционального состояния ЦНС и
ВНС. На этом фоне под влияние факторов внешней среды
происходит взаимодействие аллергена с организмом.2). Иммунологическая стадия:
образование АТ
Реакция АГ-АТ в стенке бронхов.
приступа.
Слайд 10
3). Патохимическая стадия:
дегрануляция тучных клеток с высвобождением большого
количества бронхоспастических и вазоактивных веществ (гистамин, серотонин, Ацх, брадикинин,
медленно действующая субстанция).4). Патофизиологическая стадия:
спазм бронхиол, отек слизистой, гиперпродукция вязкой слизи.
Всё это ведет к нарушению бронхиальной проходимости и развитию приступа.
Слайд 11
КЛАССИФИКАЦИЯ
БРОНХИАЛЬНОЙ АСТМЫ
IV. Тяжесть течения БА:
легкое течение
течение средней
тяжести;
тяжелое течение.
V. Фазы течения Б А:
обострение;
стихающее обострение;
ремиссия;
стойкая ремиссия (более
2 лет).
Слайд 12
ЖАЛОБЫ
Наиболее характерные жалобы на:
эпизодические приступы экспираторной одышки
и/или кашля,
появление дистанционных свистящих хрипов,
ощущение тяжести в
грудной клетке.
Слайд 13
АНАМНЕЗ
В диагностике БА важную роль играют:
тщательно собранный анамнез:
Что предшествует приступу удушья? :
контакт с
неинфекционными аллергенами: пылевыми, бытовыми, производственными, пищевыми, лекарственными и др. у больных с атопическим вариантом БА.воспалительные заболевания органов дыхания инфекционной природы у больных с инфекционно-зависимым вариантом.
Слайд 14
АНАМНЕЗ
При сборе анамнеза следует обратить внимание:
На наличие
повторных обострений, обычно после воздействия триггеров,
Сезонную вариабельность симптомов
Отягощённая наследственность: наличие БА и аллергических заболеваний у кровных родственников.
Необходим тщательный сбор аллергологического анамнеза для установления связи возникновения затруднения выдоха или кашля с поотенциальными аллергенами (пример, контакт с животными, употребление в пищу рыбы, цитрусовых, мяса, курицы и др.)
Слайд 15
При гормональной зависимости ухудшение состояния при уменьшении дозы
гормонов.
При дизовариальном варианте - ухудшение состояния в связи с
менструальным циклом.Нервно - психический стресс, различные неприятности в семье, на работе в случае нервно - психического варианта.
Физическая нагрузка, дыхание холодным воздухом, вдыхание различных запахов.
Приём аспирина или других НПВП
Слайд 16 Первый этап развития болезни выявляется путём проведения
провокационных проб для определения изменённой (чаще повышенной) чувствительности и
реактивности бронхов по отношению к вазоконстрикторным веществам, физической нагрузке, холодному воздуху. Изменения чувствительности и реактивности бронхов могут сочетаться с нарушениями состояния эндокринной, иммунной и нервной систем, которые тоже не имеют клинических проявлений и выявляются лабораторными методами, чаще путём проведения нагрузочных проб.Второй этап формирования БА имеет место не у всех больных и предшествует клинически выраженной БА у 20 - 40% больных.
Слайд 17
Состояние предастмы не нозологическая форма, а комплекс признаков,
свидетельствующий о реальной угрозе возникновения клинически выраженной БА. Характеризуется
наличием острых, рецидивирующих или хронических неспецифических заболеваний бронхов и лёгких с дыхательным дискомфортом и явлениями обратимой обструкции бронхов в сочетании с одним или двумя из числа следующих признаков:
Слайд 18
Бронхообструктивный синдром у больных в состоянии предастмы проявляется
сильным, приступообразным кашлем, усиливающимся от разных запахов, при снижении
температуры вдыхаемого воздуха, ночью и утром при вставании с постели, при заболевании гриппом, острым катаром верхних дыхательных путей, от физической нагрузки, нервного напряжения и других причин. Кашель утихает или становится менее интенсивным после приёма внутрь или ингаляции бронхолитиков. В некоторых случаях приступ завершается отхождением скудной, вязкой мокроты.Слайд 19 К предастме относят все состояния, представляющие угрозу возникновения
БА:
острый и хронический бронхит,
острая и хроническая пневмония с
элементами бронхоспазма, в сочетании с вазомоторным ринитом,
крапивницей и другими состояниями, при которых появляется эозинофилия в крови и увеличение содержания эозинофилов в мокроте).
После первого приступа или сразу возникшего астматического статуса, БА считается клинически оформленной.
Слайд 20
Диагностика БА, патогенетического варианта, состояния предастмы и его
патогенетического варианта не отличаются.
При формулировке диагноза у больных
в состоянии предастмы необходимо указывать клинико - патогенетический вариант.
Слайд 21
Диагностические критерии клинически выраженной БА.
Основным клиническим проявлением БА
типичным для данного заболевания является приступ удушья, в котором
различают 3 периода:период предвестников,
период разгара и
период обратного развития.
При длительно протекающих приступах удушья могут появляться признаки недостаточности правого желудочка.
Слайд 23
Объективные данные
В связи с тем что выраженность симптомов
заболевания изменяется в течение дня, при первом осмотре пациента
характерные признаки болезни могут отсутствовать.Для обострения бронхиальной астмы характерны:
приступ удушья или экспираторная одышка,
раздувание крыльев носа при вдохе,
прерывистая речь,
возбуждение,
участие в акте дыхания вспомогательной дыхательной мускулатуры,
постоянный или эпизодический кашель.
Слайд 24 При легком течении заболевания пациент сохраняет номальную активность
и спит в обычном положении.
При тяжелом течении приступа пациент
сидит, нагнувшись вперед, опираясь на колени (или спинку стула, кровати, стола).
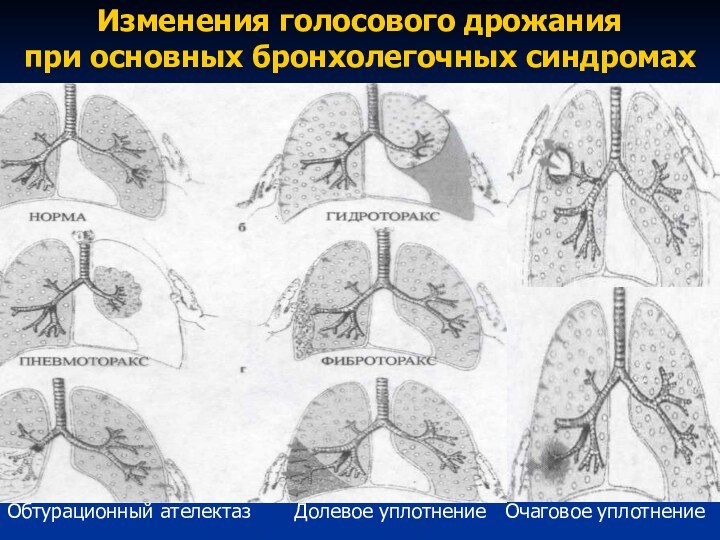
Слайд 25
Изменения голосового дрожания
при основных бронхолегочных синдромах
Обтурационный ателектаз
Долевое уплотнение Очаговое уплотнение
Слайд 26
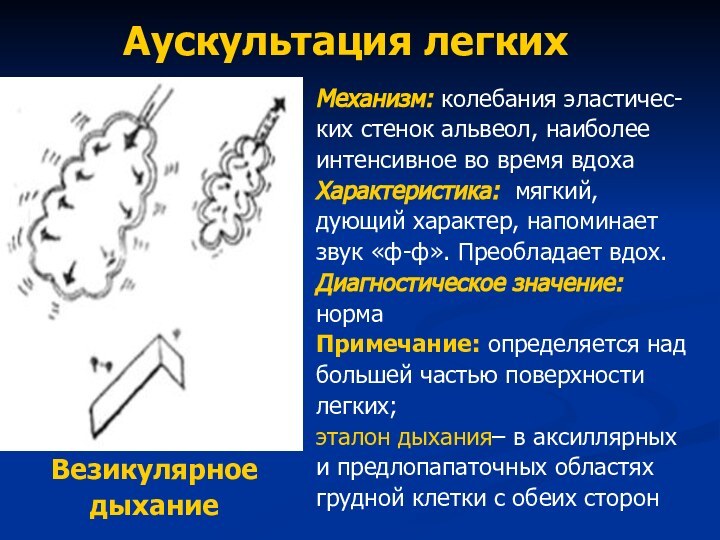
Аускультация легких
Везикулярное
дыхание
Механизм: колебания эластичес-
ких стенок альвеол, наиболее
интенсивное
во время вдоха
Характеристика: мягкий,
дующий характер, напоминает
звук «ф-ф». Преобладает вдох.
Диагностическое
значение:норма
Примечание: определяется над
большей частью поверхности
легких;
эталон дыхания– в аксиллярных
и предлопапаточных областях
грудной клетки с обеих сторон
Слайд 27
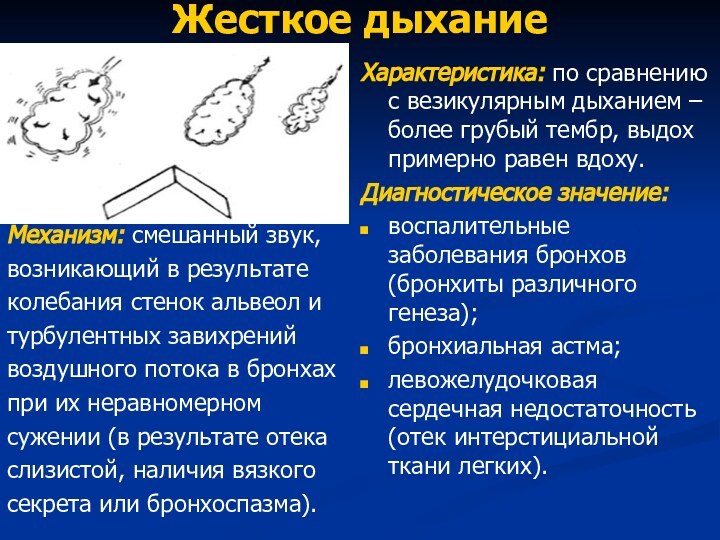
Жесткое дыхание
Механизм: смешанный звук,
возникающий в результате
колебания стенок альвеол
и
турбулентных завихрений
воздушного потока в бронхах
при их неравномерном
сужении (в результате
отекаслизистой, наличия вязкого
секрета или бронхоспазма).
Характеристика: по сравнению с везикулярным дыханием – более грубый тембр, выдох примерно равен вдоху.
Диагностическое значение:
воспалительные заболевания бронхов (бронхиты различного генеза);
бронхиальная астма;
левожелудочковая сердечная недостаточность (отек интерстициальной ткани легких).
Слайд 28
Патологическое ослабление дыхания
Механизм:
(1) препятствие проведению шума дыхания
на грудную клетку;
(2) снижение
эластичности стенок альвеол; (3) обтурация бронха (опухоль).
Характеристика: понижение громкости дыхательного шума над одним из участков легочной ткани или всей поверхностью легких.
Диагностическое значение:
Локальное ослабление дыхания:
Слайд 30
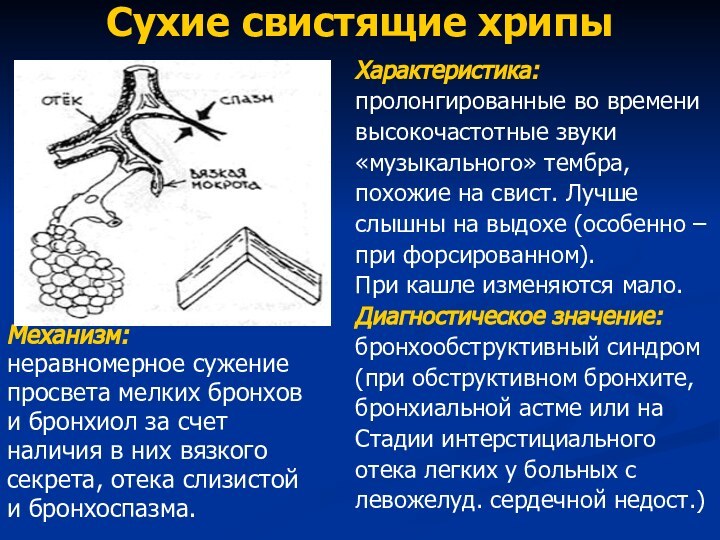
Сухие свистящие хрипы
Механизм:
неравномерное сужение
просвета мелких бронхов
и бронхиол за
счет
наличия в них вязкого
секрета, отека слизистой
и бронхоспазма.
Характеристика:
пролонгированные во
временивысокочастотные звуки
«музыкального» тембра,
похожие на свист. Лучше
слышны на выдохе (особенно –
при форсированном).
При кашле изменяются мало.
Диагностическое значение:
бронхообструктивный синдром
(при обструктивном бронхите,
бронхиальной астме или на
Стадии интерстициального
отека легких у больных с
левожелуд. сердечной недост.)
Слайд 31
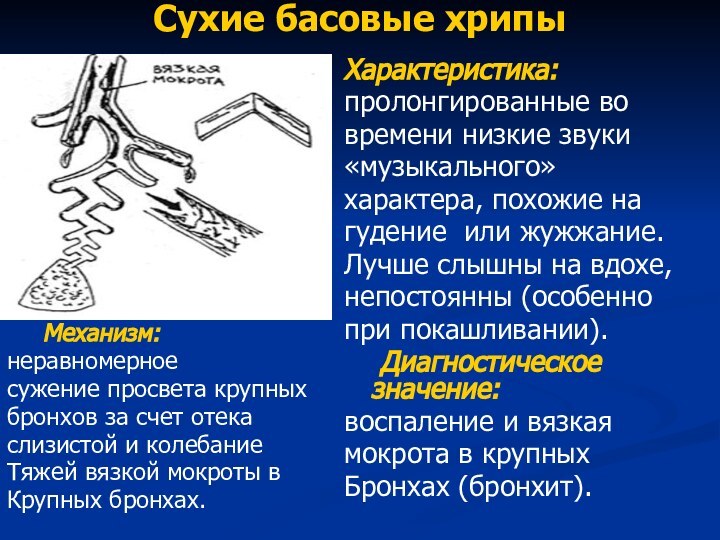
Сухие басовые хрипы
Механизм:
неравномерное
сужение просвета крупных
бронхов за счет
отека
слизистой и колебание
Тяжей вязкой мокроты в
Крупных бронхах.
Характеристика:
пролонгированные во
времени низкие
звуки«музыкального»
характера, похожие на
гудение или жужжание.
Лучше слышны на вдохе,
непостоянны (особенно
при покашливании).
Диагностическое значение:
воспаление и вязкая
мокрота в крупных
Бронхах (бронхит).
Слайд 32
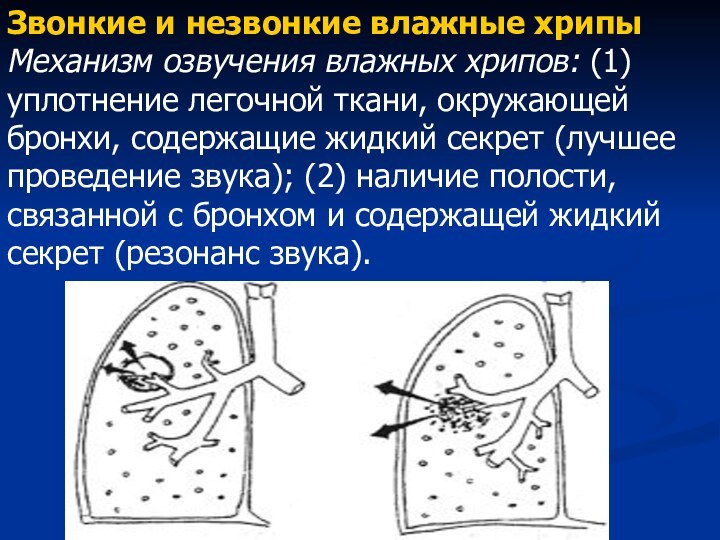
Звонкие и незвонкие влажные хрипы
Механизм озвучения влажных хрипов:
(1) уплотнение легочной ткани, окружающей бронхи, содержащие жидкий секрет
(лучшее проведение звука); (2) наличие полости, связанной с бронхом и содержащей жидкий секрет (резонанс звука).Слайд 33 Характеристика: звонкие хрипы воспринимаются как громкие, близко возникающие
звуки, НЕзвонкие – как приглушенные, отдаленные звуки.
Диагностическое значение:
Звонкие влажные
хрипы:бронхопневмония (мелкопузырчатые хрипы);
пневмослероз (редко – мелкопузырчатые хрипы);
абсцесс, tbc-каверна (крупно- и среднепузырчатые хрипы).
НЕзвонкие влажные хрипы:
левожелудочковая сердечная недостаточность;
бронхоэктазы (среднепузырчатые хрипы);
бронхиты (редко; мелко- и среднепузырчатые хрипы).
Слайд 34
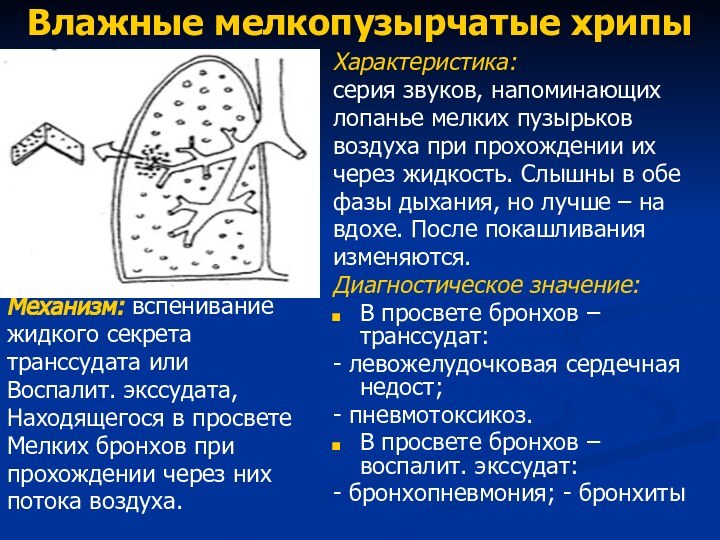
Влажные мелкопузырчатые хрипы
Механизм: вспенивание
жидкого секрета
транссудата или
Воспалит. экссудата,
Находящегося в
просвете
Мелких бронхов при
прохождении через них
потока воздуха.
Характеристика:
серия звуков, напоминающих
лопанье
мелких пузырьковвоздуха при прохождении их
через жидкость. Слышны в обе
фазы дыхания, но лучше – на
вдохе. После покашливания
изменяются.
Диагностическое значение:
В просвете бронхов – транссудат:
- левожелудочковая сердечная недост;
- пневмотоксикоз.
В просвете бронхов – воспалит. экссудат:
- бронхопневмония; - бронхиты
Слайд 35
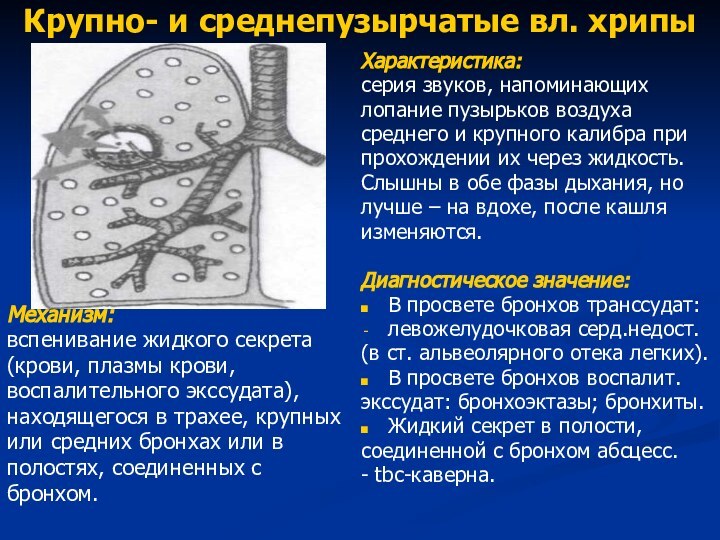
Крупно- и среднепузырчатые вл. хрипы
Механизм:
вспенивание жидкого секрета
(крови,
плазмы крови,
воспалительного экссудата),
находящегося в трахее, крупных
или средних бронхах или
вполостях, соединенных с
бронхом.
Характеристика:
серия звуков, напоминающих
лопание пузырьков воздуха
среднего и крупного калибра при
прохождении их через жидкость.
Слышны в обе фазы дыхания, но
лучше – на вдохе, после кашля
изменяются.
Диагностическое значение:
В просвете бронхов транссудат:
левожелудочковая серд.недост.
(в ст. альвеолярного отека легких).
В просвете бронхов воспалит.
экссудат: бронхоэктазы; бронхиты.
Жидкий секрет в полости,
соединенной с бронхом абсцесс.
- tbc-каверна.
Слайд 36
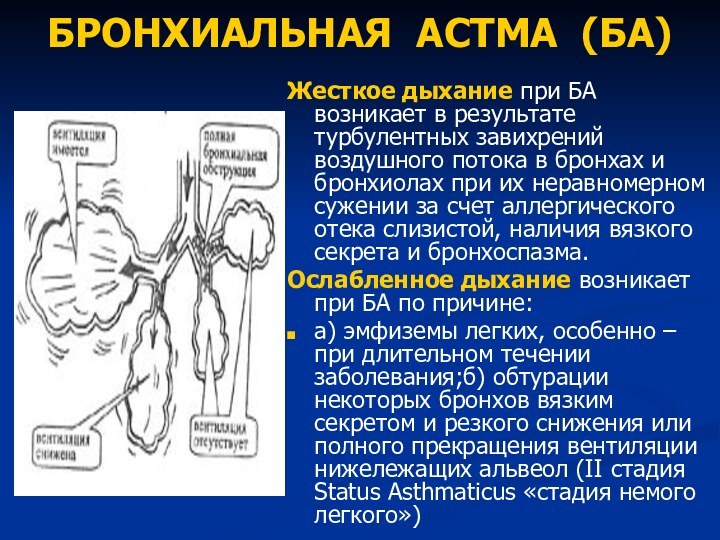
БРОНХИАЛЬНАЯ АСТМА (БА)
Жесткое дыхание при БА возникает в
результате турбулентных завихрений воздушного потока в бронхах и бронхиолах
при их неравномерном сужении за счет аллергического отека слизистой, наличия вязкого секрета и бронхоспазма.Ослабленное дыхание возникает при БА по причине:
а) эмфиземы легких, особенно – при длительном течении заболевания;б) обтурации некоторых бронхов вязким секретом и резкого снижения или полного прекращения вентиляции нижележащих альвеол (II стадия Status Asthmaticus «стадия немого легкого»)
Слайд 37
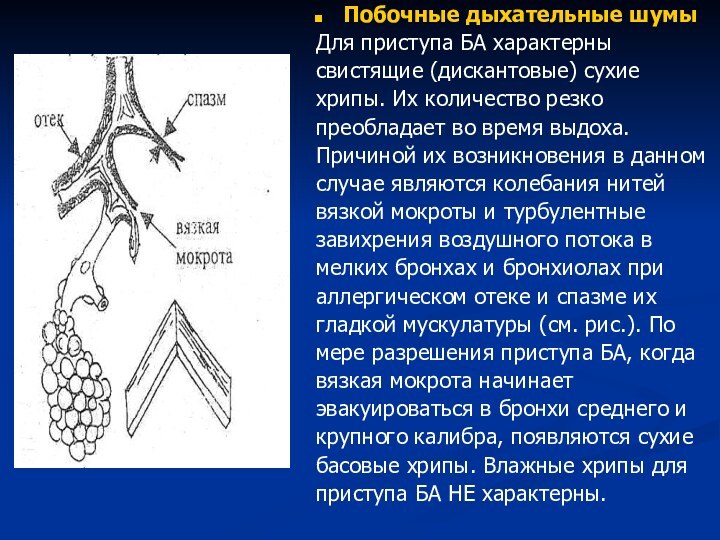
Побочные дыхательные шумы
Для приступа БА характерны
свистящие (дискантовые) сухие
хрипы.
Их количество резко
преобладает во время выдоха.
Причиной их возникновения в
данномслучае являются колебания нитей
вязкой мокроты и турбулентные
завихрения воздушного потока в
мелких бронхах и бронхиолах при
аллергическом отеке и спазме их
гладкой мускулатуры (см. рис.). По
мере разрешения приступа БА, когда
вязкая мокрота начинает
эвакуироваться в бронхи среднего и
крупного калибра, появляются сухие
басовые хрипы. Влажные хрипы для
приступа БА НЕ характерны.
Слайд 38
Аускультация области сердца:
тоны сердца приглушены, на трикуспидальном
клапане – систолический шум (т.к. расширен правый желудочек).
Слайд 39
Дополнительные методы исследования
Проба Штанге (задержка дыхания на вдохе)
< 25 сек.
Проба Генча (задержка дыхания на выдохе)
20 сек.В общем анализе крови: эозинофилия.
В период обострения – лейкоцитоз, увеличение СОЭ
Лабораторные исследования:
определение уровня общего и специфического иммуноглобулина Е.
проведение провокационных проб с неинфекционными аллергенами.
Слайд 40
Микроскопия мокроты
Приготовление нативного препарата- для чего берут комок
мокроты, переносят на стекло и покрывают покровным стеклышком. В
таком препарате в норме находят небольшое количество лейкоцитов, отдельные эритроциты, клетки эпителия, слизи.
Слайд 41
При патологических состояния отмечаются эластические волокна,
образующиеся при распаде легочной ткани, они могут быть как
в неизмененном виде, так в стадии распада. Чтобы иметь препарат с эластическими волокнами, надо мокроту смешать в пробирке с равным количеством раствора едкого калия. Слизь и другие элелементы растворя-ются, жидкость центрифугируется, в пробирку добавляют 2-3 капли 1% спиртового раствора эозина.
Слайд 42
Кристаллы Шарко-Лейдена
Представляют собой остроконечные блестящие ромбы. Встречаются эти
кристаллы при бронхиальной астме, иногда при бронхите. Это белковые
продукты, освобождающиеся при распаде эозинофилов, поэтому их находят в постоявшей мокроте чаще.Эозинофилы в норме находят в виде единичных клеток. При бронхиальной астме, эозинофильных инфильтратах их находят до 60-90%.
Слайд 43
Клетки сердечных пороков представ-ляют собой альвеолярный эпителий, содержащий
гемосидерин.
Клетки опухоли, обнаруживаемые в мокроте, крупные с большими
ядрами. Для диагностики опухоли имеет существенное значение их нахождение в препарате.Кристаллы гематоидина находят при легочных кровотечениях.
Слайд 44
Бактериологическое исследование
В диагностическом отношении имеют значение следующие главные
патогенные микробы. Пневмококк Френкель-Вейсельбаума, грамотрицательная палочка, под микроскопом обнаруживается
в виде 2-х видных коков. Диплобацилла Фриндлендера - грамотрицательная, она является возбудителем крупозной анемии. Палочка Пфейфера представляется в виде овальной палочки.Стафилококк грамотрицательный, встречается в полости рта, зева, носа и в мокроте, наряду со стрептококками и пневмококками.
Слайд 45 Стрептококк встречается при некоторых заболеваниях верхних дыхательных путей,
при абсцессе легкого, бронхоэктатической болезни. Кроме того находят туберкулез-ные
микобактерии, которые под микроско-пом выглядят красными, туберкулезные микобактерии выглядят в виде тонких длинных палочек. В тех случаях, где их не обнаружено, прибегают к специальной обработке мокроты - так называемый метод обогащения. При воздействии на мокроту антиформина растворяются все включения в мокроте, так как они имеют липоидную восковидную оболочку.
Слайд 46
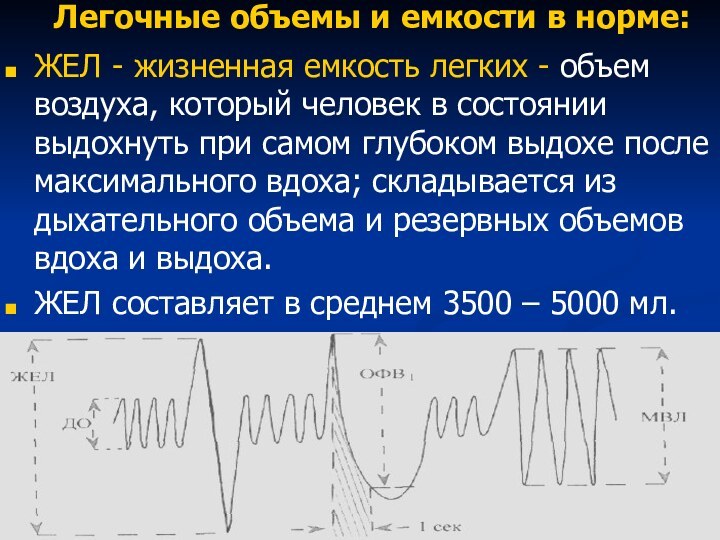
Легочные объемы и емкости в норме:
ЖЕЛ - жизненная
емкость легких - объем воздуха, который человек в состоянии
выдохнуть при самом глубоком выдохе после максимального вдоха; складывается из дыхательного объема и резервных объемов вдоха и выдоха.ЖЕЛ составляет в среднем 3500 – 5000 мл.
Слайд 47
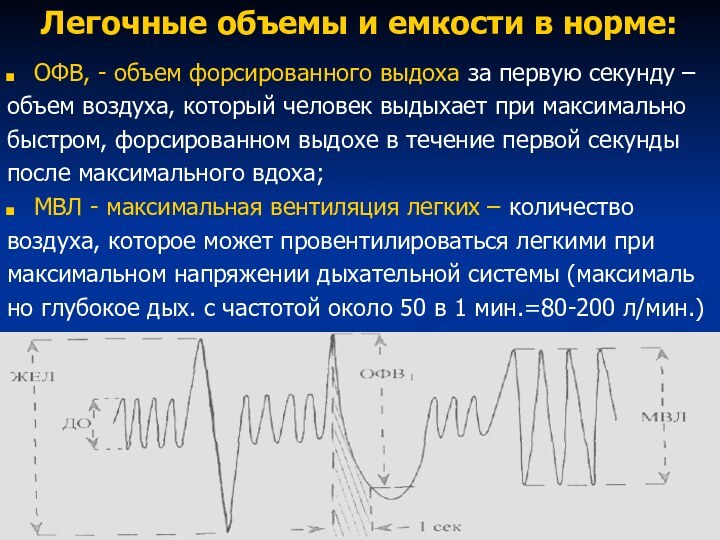
Легочные объемы и емкости в норме:
ОФВ, - объем
форсированного выдоха за первую секунду –
объем воздуха, который человек
выдыхает при максимальнобыстром, форсированном выдохе в течение первой секунды
после максимального вдоха;
МВЛ - максимальная вентиляция легких – количество
воздуха, которое может провентилироваться легкими при
максимальном напряжении дыхательной системы (максималь
но глубокое дых. с частотой около 50 в 1 мин.=80-200 л/мин.)
Слайд 48 Спирография – повышен остаточный объем легких ( >
500 мл).
проба Тифно (отношение форсированной ЖЕЛ к обычной ЖЕЛ):
в норме – не < 75%. А у больных – 50% и ниже.Дыхательный коэффициент (отношение времени вдоха к времени выдоха). В норме 1 : 1,2. У больных снижен (1,5 – 2).
Пневмотахиметрия – объемная скорость кровотока снижается.
Слайд 49 Спирография – повышен остаточный объем легких ( >
500 мл).
ЖЕЛ – снижена.
МОД (минутный объем дыхания) – повышн,
затем снижается.МВЛ (максимальная вентиляция легких) – снижена.
Оксигемометрия – снижена (в норме насышение крови кислородом – 69-98%).
Скорость кровотока снижена, МОК снижен.
Пикфлоуметрия
Бронхоскопия
Поликардиограмма – снижение сократительной способности миокарда.
Слайд 50
На R-грамме - повышенная воздушность легочных полей, “висячее
сердце”, купол низкое стояние диафрагмы (а в норме –
между 4 и 5 ребрами). Рёбра расположены горизонтально, межрёберные промежутки широкие.
Слайд 51
Высев содержимого бронхов (высев мокроты, смыв из бронхов).
Положительные
кожные пробы с грибковым антигеном.
Выявление вирусных антигенов в эпителии
слизистой бронхов; 4-х кратный прирост в сыворотке крови титров антител к вирусам, бактериям, грибам.Слайд 52 Появление противолёгочных антител, повышение концентрации иммунных комплексов и
активности щелочной фосфатазы.
Определение уровня (суммарно) 11 ОКС или кортизола
в плазме крови, 17 ОКСИ и кетостероидов в моче, суточный клиренс кортикостероидов, поглощение кортизола лимфоцитами или количество кортикостероидных рецепторов в лимфоцитах, проведение малого дексаметазонового теста.
Слайд 53
VI. Осложнения:
Легочные: эмфизема легких, легочная недостаточность, ателектаз, пневмоторакс,
астматический статус и др;
Внелегочные: легочное сердце (компенсированное и декомпенсированное
с развитием правосердечной недостаточности), дистрофия миокарда и др.
Слайд 54
Сердечно-легочная недостаточность (правожелудочковая) – в исходе БА:
1). Одышка
при физ. нагрузке, затем - в покое.
2). Боли
в правом подреберьи.3). Отеки на ногах.
4). Кожа резко цианотична, вены шеи набухшие, симптом Плеша положителен (вены шеи набухают в горизонтальном положении при надавливании в правом подреберье).
5).Печень увеличена (определяют по Курлову)
Слайд 55
Эмфизема легких:
1). Боли под лопатками (из-за раздражения диафрагмального
нерва).
2). Возрастает передне-заний размер грудной клетки.
3). Выбухают межреберья, под-
и надключичные ямки.4). Коробочный звук при перкуссии.
5). Нижние границы легких – опущены (примерно на 1 ребро).