- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Бүйрек ауруларымен ауыратын балаларға диспансерлік бақылау жүргізу
Содержание
- 2. Зерттеу сұрағы: Созылмалы бүйрек аурулары бар балаларға диспансерлік бақылау жүргізу принциптері қандай?
- 3. Зерттеу мақсаты: Созылмалы бүйрек
- 4. Жоспары:І. КіріспеІІ. Негізгі бөлімБалаларда кездесетін зәр шығару
- 5. «Диспансеризация» - балардағы патологияны
- 6. Созылмалы ауруы бар балаларды диспансерлік
- 7. Зәр шығару жүйесінің инфекциялық-қабынулы арурлары балалар зәр
- 8. ЗӘР ШЫҒАРУ ЖОЛДАРЫНЫҢ АҒЗАЛАРЫНЫҢ АУРУЛАРЫ
- 9. Пиелонефрит – бүйректің табақша-түбекше жүйесінің және түтікті
- 10. 50%20%
- 11. Пиелонефриттің дамуына баланың осы дертке бейімділігі
- 12. Емшек жасындағы балаларда: рахит, Д гипервитаминозы,
- 13. Этиологиясы және патогенезі. Көбіне, пиелонефрит, жедел респираторлы
- 14. Кейбір авторлар инфекцияның гематогенді таралуын негізгі жол
- 15. Пиелонефриттің патогенезінің звеноларына төмендегілерді жатқызуға болады:
- 16. Клиникалық-функциялық және басқада белгілеріне байланысты пиелонефрит екіге
- 17. Клиникалық көрінісі. Ерте жастағы балаларда қызба неғұрылым
- 18. 2. Ренальдық белгілер: а) Ауру синдромы: белінің
- 20. Қосымша зерттеу тәсілдері: Несеп анализі: ПН-тің активті
- 21. Рентгенді-урологиялық зерттеу тәсілдері: 1. Цистокопия және цистография
- 22. Пиелонефриттің диагностикалық критерийлері: 1. Интоксикация белгілері (терісінің
- 23. Емі. Тәртібі: Жедел кезінде төсек тәртібін сақтап,
- 24. Антибиотиктерді сезімталдығына байланысты тағайындау керек. Аурудың ауыр
- 25. 7-10 күндік антибатериялық курс (зәр анализі қалыптасқаннан
- 26. Пиелонефриттің емін 2 сатыға бөледі: 1. Құбылыстың
- 27. Пиелонефрит кезінде диспансерлік бақылау. Стационардан кейін жедел
- 28. Бақылау зәр анализдерін баланың алғашқы 3айында жедел
- 29. Балаларда пиелонефриттің біріншілік алдын алу шаралары: Қуықты
- 31. Гломерулонефрит – екі бүйректің де нефрон шумақтарының
- 32. ЖГН-ін ісіну патогенезіндегі маңызды жағдайлар: •
- 33. Клиникасы: ЖГН көп ауруларда жұқпалы аурулардан соң
- 34. Ренальды белгілер: Олигурия, несептің түсінің өзгеруі (қызаруы)
- 35. Ісіну синдромы: балаларда интоксикацияға байланысты қабақтың, беттің
- 36. Тәулігіне 1-2 г-ға дейін протеинурия байқалады. Протеинурия
- 37. Гематурия – бұл ЖГН-тің маңызды диагностикалық белгісінің
- 38. Биохимиялық өзгерістер: 1. Қандағы азот пен мочевина
- 39. Аурудың үш кезеңі болады: Бірінші – айқын
- 40. Нефритикалық синдром басталғанда – ісік, артериялық гипертензия,
- 41. Нефротикалық синдромға тән: таралаған айқын ісіктер, протеинурия
- 42. ЖГН диагнозы клинико-анамнестикалық және лабораторлы-инструментальды мәліметтер негізінде
- 43. Жедел гломерулонефритті емдеу. Гломерулонефритпен ауыратын балаларды емдеу
- 44. Физикалық жүктеменің тәртібі: Экстраренальды белгілер мен макрогематурия
- 45. Диеталық ем. Диета тағайындағанда төмендегі принциптер сақталу
- 46. ГН-тың сауығу сатысында иммуносупрессивті ем қолданылады. Ол
- 47. Инфекция болғандықтан, антибактериальды терапия, көбіне пенициллин қолданылады.
- 48. Диуретиктер науқаста айқын ісік болғанда тағайындалады, гипертензионды
- 49. Артериялық гипертензияда гипотензивті /резерпин және раунатин/ дәрілер
- 50. Гломерулонефритпен ауырған балаларды диспансерлік бақылау.Диспансерлік бақылаудың негізгі
- 51. Жедел гломерулонефритпен ауырған балалар ауруханадан шыққасын, зәр
- 52. Антибактериальды терапия. Бір апталық үзіліспен 8-10 күн
- 53. Диспансерлік бақылау. ЖГН-пен аурғаннан кейін 5 жыл
- 54. Созылмалы гломерулонефрит (СГН) – персистирлеуші үдемелі иммунды-қабынумен,
- 55. Патогенез. Аурудың даму негізінде келесілердің салдарынан пайда
- 56. Клиникалық көрінісі СГН түрімен анықталады. Гематуриялық түрінде
- 57. Аурудың негізгі белгілері болып есептеледі: - массивті
- 58. Емі: СГН-те ем аурудың ағымы мен түріне;
- 59. Фитотерапия – ұзақ уақыт жүргізіледі (ай, жылдар)
- 60. Созылмалы гломерулонефритте Дипансерлік бақылау: Диспансерлік бақылау баланы
- 61. Жедел бүйрек жетіспеушілігі (ЖБЖ) – клиникалық синдромдарының
- 64. Жіктелісі: ЖБЖ-ін төрт сатыға бөледі: бастапқы, олигоануриялық,
- 65. - Науқастың жағдайы өршімелі нашарлайды: сарғыштықпен тері
- 66. ЖБЖ Диспансерлік бақылау 2 жыл бойы; Ай
- 67. СОЗЫЛМАЛЫ БҮЙРЕК ЖЕТІСПЕУШІЛІГІ Созылмалы бүйрек жетіспеушілігі (СБЖ)
- 68. Патогенезі. Қызмет етуші нефрондардың төмендеуі келесі бұзылыстарға
- 71. Диагноз. Клинико-лабораториялық мҽліметтер негізінде қойылады. Емі: СБЖ-нің
- 72. СБЖ Диспансеризация: өмір бойы жүргізіледі. - Ай
- 73. Қорытынды Қорыта келе, созылмалы ауруы бар балаларды
- 74. Пайдаланылған әдебиеттер тізімі:Б.Түсіпқалиев Балалар ауруларыhttp://www.myshared.ru/slide/1355365/https://kazmedic.org/archives/4649http://shygharma.info/hronikaly-patologiyasy-bar-balalarhttp://poznayka.org/s38476t1.html
- 75. Скачать презентацию
- 76. Похожие презентации
Зерттеу сұрағы: Созылмалы бүйрек аурулары бар балаларға диспансерлік бақылау жүргізу принциптері қандай?






































































Слайд 2 Зерттеу сұрағы: Созылмалы бүйрек аурулары бар балаларға
диспансерлік бақылау жүргізу принциптері қандай?
Слайд 3 Зерттеу мақсаты: Созылмалы бүйрек аурулары бар балаларға
диспансерлік бақылау жүргізу жайлы мәліметтерді ғаламтордан сараптап, әріптестерге ұсыну
Слайд 4
Жоспары:
І. Кіріспе
ІІ. Негізгі бөлім
Балаларда кездесетін зәр шығару жолдарының
аурулары
Зәр шығару жүйесінің инфекциялық-қабыну аурулары
Бүйрек ауруларымен ауыратын балаларды диспансерлік
бақылау жобасыІІІ.Қорытынды
ІV. Падаланылған әдебиеттер тізімі
Слайд 5 «Диспансеризация» - балардағы патологияны ерте
анықтауға, қауіп топтарына бөлуге, бала ағзасында патологиялық өзгерістердің алдын
алу үшін профилактикалық және сауықтыру шараларын жүргізуге, созылмалы процесті болдырмауға және созылмалы патологиясы бар балаларды реабилитациялауға бағытталған шаралар жиынтығы.КІРІСПЕ
Слайд 6
Созылмалы ауруы бар балаларды диспансерлік бақылау
– оларды мезгілді қарау, ауру өтуін динамикалы белсенді бақылау,
уақытында жүйелі емдеп, сауықтандыру. Диспансерлеуге жататын балаларды – барлық мамандықтағы дәрігерлер амбулаториялық қабылдауда, уйде көмек көрсеткенде анықтайды.Слайд 7 Зәр шығару жүйесінің инфекциялық-қабынулы арурлары балалар зәр шығару
жүйесі ауруларының ішінде ең жиі кезедесетін ауруларға жатады.
Бұл
топқа жедел пиелонефрит, созылмалы пиелонефрит, зәр жолдарының инфекциялары, цистит жатады. Ерте жаста қыз балалар мен ер балалар бірдей ауырады, одан кейін қыз балалардың ауруы ер балалармен салыстырғанда 10 есеге дейін артады.
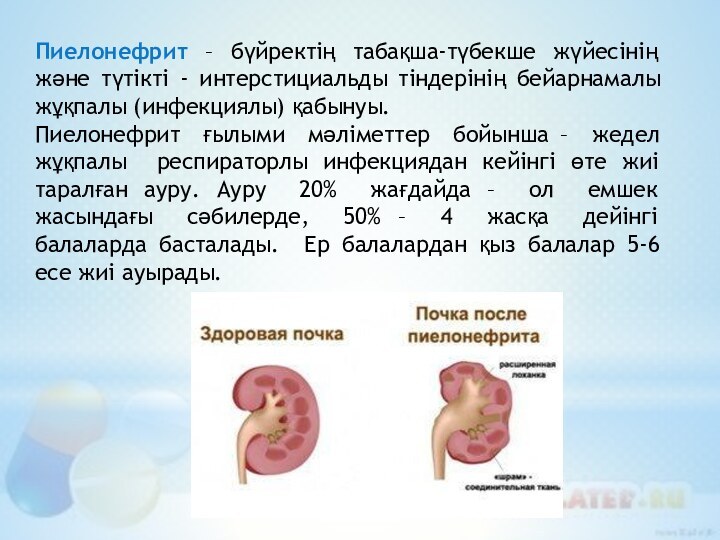
Слайд 9 Пиелонефрит – бүйректің табақша-түбекше жүйесінің және түтікті -
интерстициальды тіндерінің бейарнамалы жұқпалы (инфекциялы) қабынуы.
Пиелонефрит ғылыми мәліметтер
бойынша – жедел жұқпалы респираторлы инфекциядан кейінгі өте жиі таралған ауру. Ауру 20% жағдайда – ол емшек жасындағы сәбилерде, 50% – 4 жасқа дейінгі балаларда басталады. Ер балалардан қыз балалар 5-6 есе жиі ауырады.Слайд 11 Пиелонефриттің дамуына баланың осы дертке бейімділігі де
ықпал етеді. Бейімділік факторларын жасына байланысты қарау қажет: мысалы,
жаңа туған кезеңде жүктілік кезіндегі анасының, туу кезіндегі патологиялардың, асфиксияның, сепсистің, тұқым қуалау бейімділігінің, бүйрек пен несеп жолдарының морфологиялық жҽне функциональдық толық дамымауының маңызы бар /шумақ фильтрациялық, концентрациялық қабілетінің физиологиялық нашарлығы, капиллярлар торының дұрыс жетілмеуі, шумақтардың куб тәрізді эпителийінің нашар жетілуі. Генле тұзағының және өзекшелердің дистальды бөлігінің қысқа болуы, нефрондардың ферменттік активтілігінің толық жетілмеуі және т.б.Слайд 12 Емшек жасындағы балаларда: рахит, Д гипервитаминозы, жасанды
сүт тағамдарымен тамақтануы, жедел вирусты және вирусты-бактериальды, респираторлы инфекциялар,
асқорыту жолының аурулары.Мектеп жасына дейінгі және мектеп жасындағы балаларда, әдетте, туа болған бүйрек және несеп жолдарының аномалияларымен тубулопатияларына байланысты, екінші реттік пиелонефриттер дами бастайды. Сонымен қатар, созылмалы инфекция ошақтары мен асқорыту жолының дискенизиясы да ықпал етіп отырады. Бейімдеу факторлары, баланың бейарнамалық иммунитетін нашарлатып, инфекцияның пайда болып, тарала бастауына әсерін тигізеді.
Слайд 13 Этиологиясы және патогенезі. Көбіне, пиелонефрит, жедел респираторлы инфекция
кезінде дамиды, себебі, вирусты инфекциялар қан тамырларына, соның ішінде
бүйрекке де, капиллярлы токсикалық әсер етеді де, тамырларда іркіліс, веналарда тромб пайда болады жҽне тамырлардың өткізгіштігі бұзылып, бүйректің аралық тіндерінде инфекциялар тұрып қалып, бірте-бірте көбейіп, дами бастайды. Ауруды негізінен ішек таяқшасы, стафилококк, протей қоздырады. Несебі стерильді балалар жеке топ құрайды. Пиелонефриттің бұндай абактериальды түрлерінің дамуының лептоспирлер, вирустар, саңырауқұлақтар және бактериялардың L-түрлері ықпал етеді. Бактериялар, антибиотиктердің әсерінен клеткалық қабығын толық немесе жартылай жоғалтып, L-түріне айналады.Ал, антибиотиктердің әсері тоқтағаннан кейін L-түрлі бактериалар бұрынғы өзінің қалпына ене бастайды. Бүйрекке инфекция бірнеше жолдармен, яғни гематогенді, лимфогенді және өрлеу жолдары арқылы таралуы мүмкін. Көбіне, әсіресе қыз балаларда, бүйрек уриногенді, яғни, өрлеу жолы арқылы зақымдалады
Слайд 14 Кейбір авторлар инфекцияның гематогенді таралуын негізгі жол деп
есептейді, бұл жағдайда, инфекция әр түрлі ошақтардан /кариес, баспа,
отит, өкпе, асқорыту жолдарының аурулары т.б./ қанға өтеді де интерлобарлы артерияларға, одан әрі милы қабатындағы капиллярлар торына, интерстицияға тарайды. Бүйрек табақшалары мен оны қоректендіріп отыратын артериялары арасындағы байланысты атап өту керек. Түбекшенің және форникальды аппараттың ішкі беті уротелиймен қапталған ол табақшаның күмбезінде босаған кезінде олар уротелийдің клеткаларымен жанасып отырады. Форникальды веналар өте жұқа жәм не зақымдалады, сондықтан, венаның қабырғалары зақымдалған кезде инфекциялар тамырлар жағынан да, түбекшелердің форникальды бөлігі жағынан да, өте бастайды. Бірақ, микробтардың түсіп қана қоюы пиелонефрит емес. Ол үшін несептің іркілісі, яғни уродинамиканың бұзылуы қажет. Уростаздың себептеріне – табақшалардың алқымының дискинезиясы, мойынның тарылуы, түбекшелердегі тас, қосымша тамырдың болуы, несеп жолының тасы, несеп жолын басып жатқан ісік, несеп жолының ахалазиясы, қуық дивертикулы, уретроцеле, ішектің, қуықтың аневрозы, қуық түбі безінің туа болған аурулары, үрпі каналының құрылысы, несеп жолының құрылысы, үрпі каналының сыртқы тесігінің тарылуы, фимоз және т.б. жатады.Слайд 16 Клиникалық-функциялық және басқада белгілеріне байланысты пиелонефрит екіге бөлінеді:
алғашқы және екіншілік.
Алғашқы (обструкциясыз) ПН – бүйректегі несеп
пассажының ішкі жҽне сыртқы бұзылу белгілері болмайтын ПН.
Екіншілік (обструктивті) ПН – несеп пассажы бұзылатын бүйрек және несеп
жолдарының органикалық жҽне функциялық өзгерісі кезінде дамитын ПН.
Слайд 17
Клиникалық көрінісі. Ерте жастағы балаларда қызба неғұрылым айқын
білінеді.
ПН-тің негізгі синдромдары:
1. Экстраренальды
а) Жалпы
интоксикация белгілері дене қызуы 39-40С дейін көтеріліп, кейде нейротоксикоз белгілерімен бірге тырысулар байқалады, аурудың жалпы хал-жағдайы нашарлап, басы ауырып, айналады, талықсу, көңіл-күйінің нашарлауы тез шаршау, әлсіздік, тәбетінің нашарлауы, жүдеуі, қатты терлеуі қызыл дермографизм байқалады. б) Ас қорыту жолының зақымдалу белгілері: эксикозды токсикоз, лоқсу, құсу, ішінің бүріп ауруы, диарея, нәжісінің тұрақсыздануы, кейде іштің қатуы, бір жасқа дейінгі сәбилерде кездеседі. Кішкене сәбилерде ПН жедел басталып, дамиды да клиникасы айқын білінеді. Ересек балаларда, көбіне лоқсу, құсу, ішінің бүріп ауруы байқалады.
Слайд 18 2. Ренальдық белгілер: а) Ауру синдромы: белінің қатты
ауруы: әсіресе бір жағынан, қасаға үсті аймағының, несеп жолының
бойының ауруы, сипалағанда және жатқанда осы аймақтардың ауруы, оң немесе сол жақ қабырға астының өздігінен ауруы.б) Дизуриялық ауытқулар: кіші дәретке жиі және ауырсынып отыру, никтурия, кіші дәретін ұстай алмау және т.б.
в) Несеп синдромы: несептегі макро- және микроскопиялық өзгерістер: несеп түсінің, мөлдірлігінің өзгеруі, тұнбалар мен үлпек қауыздардың пайда болуы.
Созылмалы ПН - жедел ПН қолайсыз, сәтсіз, аяқталғаннан кейін, және ПН басталғаннан кейін 6 ай өткен соң дамиды. Созылмалы ПН-тің өршу кезеңінде баланың жалпы қал-жағдайы, көңіл-күйі нашарлап, тез шаршайды, тәбеті бұзылып басы, іші ауырады, яғни СПН-тің өршу кезіндегі клиникасының ЖПН-тің клиникасынан көп аса айырмашылығы жоқ.
Слайд 20
Қосымша зерттеу тәсілдері:
Несеп анализі: ПН-тің активті сатысында
несепте белок (белоктің ізі) қалдығы (1-2 % дейін кҿбеюі),
лейкоциттер (көру аймағында 15-20-дан шоғырлануға дейін), бірен-саран жаңа эритроциттер кейде цилиндрлер пайда болады. Жалпы тексермелер қалыпты жағдайда болуы мүмкін, сондықтан тәуліктік жҽне өршітететін тәсілдермен зерттеу қажет:а) Каковский-Аддис, б) Амбурже, в) Нечипоренко тәсілдері неғұрлым сенімді сандық тәсілдері болып саналады.
Нечипоренко тәсілі 1 мл таңертенгі жаңа несептің орта бөлігіндегі қан түйіршіктерін есептейді: лейкоцидтер – 2000-ға дейін, эритроциттер 1000-ға дейін болуы керек.
Аддис тәсілі-тәуліктік несептегі қан түйіршіктері – лейкоциттер-2 млн-ға дейін, эритроциттер 1 млн-ға дейін, цилиндрлер 400000-ға дейін болуы керек.
Амбурже әдісі – сағат 7.00-ден 10:00-да дейінгі несептегі түйіншектер саны 3 сағаттық 1 минуттағы лейкоциттер мен эритроциттердің саны 1000-нан аспауы керек.
Пиелонефритте несеппен тәулігіне 0,1,0,5-1 г/л белок бөлінеді /қалыпты жағдайда 40-80 мг/, оны Аддис-Каковский әдісімен анықтайды. Әдетте, 100 мг-ға дейін қалыпты болып есептеледі.
Слайд 21
Рентгенді-урологиялық зерттеу тәсілдері:
1. Цистокопия және цистография
2.
Экскреторлы урография.
3. Инфузиялы- тамшылы урография.
4. Радиометриялы зерттеулер.
5. Ультрадыбыстық зерттеулер
Жедел пиелонефриттің белсенді сатысында барлық ауру белгілері таза айқын көрініп тұрады, токсикозбен лабораториялық көрсеткіштер азайып жоғалуы аурудың кері даму кезеңі, ал клиникасы толық жоғалып, лабораториялық көрсеткіштердің қалпына келуі - толық клиникалық-лабораториялық сауығу (ремиссия) кезеңі болып саналады.
Пиелонефриттің диагностикасы (анықтауы) себепкер жағдайлардың, клиникалық көрсеткіштердің жҽне қалпына тексеру әдістерін негізінде жүргізілуі қажет.
Слайд 22
Пиелонефриттің диагностикалық критерийлері:
1. Интоксикация белгілері (терісінің бозаруы,
температура);
2. Бел аймағында, ішінде ауырсыну;
3. Несеп тұнбасының
өзгерістері: А) Лейкоцитурия, нейтрофильды түрі
Б) Бактериурия (1 мл несепте 100000 микробтан көп)
В) Протеинурия (1 г\л ден аз)
4. Бҥүйрек қызметінің бұзылыстары
А) Қанның сарысуының осмолярлығы 275 мосмоль/л кем және несептің осмолярності 800 мосмоль/л аз.
Б) Несептің тығыздығының және ацидоаммониогенездің төмендеуі
5. Пиелоэктазия, тыртықтардың болуы
Қосымша критериялар:
1. ЭТЖ жоғарлауы
2. Лейкоцитоз
3. Антибактериальды антиденелердің титрінің жоғарлауы, дисиммуноглобулинемия
4. С реактивті белоктің жоғарлауы
5. Гиперальфаглобулинемия
Слайд 23 Емі. Тәртібі: Жедел кезінде төсек тәртібін сақтап, жылы
жерде болуы керек, аэрация (ашық дәлізде ұйықтау, ұзақ уақыт
таза ауада болу), мұқият күтіну, тыныштық сақтау керек. Дене қызуы қалпына келіп, жалпы жағдайы түзелгесін массаж тағайындалады.Диета: Тағайындалғанда, пиелонефриттің активтілігін ескеру керек. Қызба, дизуриялық бұзылыстар жҽне интоксикациямен жүрген созылмалы пиелонефриттер және жедел пиелонефритте 7-10 күн бойына белогы шектелген сүт-өсімдік диетасы /1,5-2,0 г/кг/ тағайындалады және тұздар тәулігіне 2-3 г-дай болуы керек. Аурулардың жағдайы жақсарған соң, диетаны белок-май, көмірсу құрамын жасына сәйкес етіп, тағайындайды. Тұзды, қуырылған тағамдар, бұрыш, қыша беруге болмайды. Тамақты күніне 5-6 рет ішу керек. Жасқа дейінгі балаларда ана сүтімен тамақтандырып, жеміс-жидек, көкөніс берген дұрыс. Жастан асқан балаларға сүт, сүзбе, айран, қаймақ, сыр, піскен сиыр етін, тауық етін, сорпа, ботқалар, жеміс-жидек, компот, морстар беру керек. Өсімдік тағамдарын әрбір 5-7 күн сайын тағамдармен алмастырып берген дұрыс.
Слайд 24 Антибиотиктерді сезімталдығына байланысты тағайындау керек. Аурудың ауыр түрлерінде
емді атибиотиктерді парентеральды қолданудан бастаған дұрыс. Көп жағдайда
антибиотикотерапия шамалап басталады. Себебі микробтар сезімталдығы 48-72 сағаттан кейін белгілі болады, ал емді мүмкіндігінше ерте бастау керек. Тағайындалған антибактериальдық емнің 3 күннен кейін тиімділігібайқалмаса, оны антибиотикограммаға сәйкес өзгерту керек. Аурудың жедел кезінде ауыр және орташа ауырлықтағы ағымдарында келесі антибиотиктер қолданған жөн:
• «Қорғалған» пенициллиндер [амоксициллин+клавуланды қышқыл (мысалы, амоксиклав, агументин), ампициллин + сульбактам (мысалы, уназин)]:
• Цефалоспориндердің ІІ ұрпақтары (цефураксим және басқалар).
• Цефалоспориндердің ІІІ ұрпақтары (цефотаксим және басқалар).
• Аминогликозидтер (амикацин жҽне басқалар).
Дәрілер парентаральды енгізіледі, процесстің активтілігінің төмендеу барысында пероральды енгізуге ауыстыруға болады. Антибиотикер курсынан кейін уросептиктер қолданылады.
Слайд 25 7-10 күндік антибатериялық курс (зәр анализі қалыптасқаннан кейін
3-5 күн бойына беріледі);
Содан соң уросептиктермен 10-14 күндік
курс; Одан әрі 2-3 апта бойына фитотерапия.
Созылмалы пиелонефриттің өршуінде антибиотикатерапия дәрілерді ауыстырып отырып, 1-1,5 айға созылып, одан әрі уросептиктермен рецидивке қарсы емге айналады
Слайд 26
Пиелонефриттің емін 2 сатыға бөледі:
1. Құбылыстың толық
және тұрақты басылу үшін және несеп көрсеткіштері толық қалпына
келгенге дейін, дәрілік ем үзіліссіз жүргізіледі 1,5-2 ай.2. Жергілікті санаторияда нефрологтың бақылауымен дәрілік емдердің аралығындағы үзілістерді бірте-бірте ұзарта отырып, үзік ем жүргізу. Ұзақтығы 4-6 ай, ал созылмалы пиелонефритте 6-12 айға созылады. Антибиотиктерді әрбір 2-3 апта сайын, несептің антибиотикограммасына сәйкес, алмастырып отырады.
Слайд 27 Пиелонефрит кезінде диспансерлік бақылау. Стационардан кейін жедел пиелонефритте
антибиотиктердің 2 апталық циклі жүргізіледі. Жедел пиелонефритте антибиотиктерді 3-
6
ай бойына үздіксіз тағайындаса, созылмалы пиелонефритте 6-12 айға, ал кейбір жағдайларда 2 жыл бойына тағайындау керек. Көбіне химиопрепараттар физиотерапиямен кезек жүргізіледі. * Бір рет болсын ПН шабуылын бастан өткерген балалар нефрологта 3жыл бойы диспансерлік бақылауда болу керек, ал несеп жолдарының обструкциясы анықталса, немесе ауру рецидив берсе, онда тұрақты есепте тұрады.
Амбулаториялық ем 3-5 жыл бойына жүргізілуі керек. Антибиотиксіз, толық клиникалық ремиссия 3 жылдан артық болса, есептен шығаруға болады. Бұл кезеңдерде профилактикалық вакцинацияларды жүргізуге болмайды.
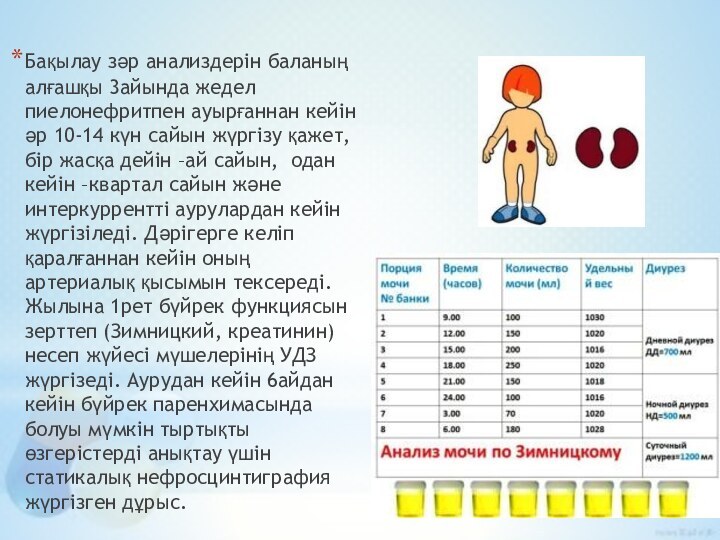
Слайд 28 Бақылау зәр анализдерін баланың алғашқы 3айында жедел пиелонефритпен
ауырғаннан кейін әр 10-14 күн сайын жүргізу қажет, бір
жасқа дейін –ай сайын, одан кейін –квартал сайын және интеркуррентті аурулардан кейін жүргізіледі. Дәрігерге келіп қаралғаннан кейін оның артериалық қысымын тексереді. Жылына 1рет бүйрек функциясын зерттеп (Зимницкий, креатинин) несеп жүйесі мүшелерінің УДЗ жүргізеді. Аурудан кейін 6айдан кейін бүйрек паренхимасында болуы мүмкін тыртықты өзгерістерді анықтау үшін статикалық нефросцинтиграфия жүргізген дұрыс.
Слайд 29
Балаларда пиелонефриттің біріншілік алдын алу шаралары:
Қуықты үнемі
босатып отыру
Ішекті үнемі босатып отыру
Сұйықтықтарды жеткілікті мөлшерде қабылдау
Сыртқы жыныс
мүшелерінің гигиенасы, олардың қабынулық
ауруларын уақытылы емдеу
Слайд 31 Гломерулонефрит – екі бүйректің де нефрон шумақтарының инфекциялық-аллергиялық
себептен пайда болатын қабынуы. ГН-балалардағы жүре пайда болған бүйрек
ауруларының ауыр түрінің бірі, бұнда организмдегі көптеген мүшелерде, жүйелерде және зат алмасудың барлық түрлерінде ауытқулар пайда болады. Ол адам жасына, жынысына, тұрмыс жағдайына, сонымен қатар, жыл кезінде климатқа, организмнің әртүрлі ауруларға «бейімділігіне» (сенсибилизация) де байланысты. Бұл аурулармен әсіресе 7-12 жастағы балалар жиі ауырады. Жедел ГН-тің дамуына, әсіресе стрептококкті жұқпалы аурулар жиі себепші болады. Балаларда ГН-тің дамуына әсер етуші бактериальды емес факторларға «организмге суық тию» жатады. Егер бір рет балаға қатты салқын тисе, ертеңіне-ақ бала қатты ауырады. Суықтың ауруға себепші екені анық. Мысалы: Жедел ГН – қыста, ерте көктемде, жазда жедел күн суытқанда және күздің басында жиі кездеседі. Салқын тікелей бүйрек ауруына әкелмеуі мүмкін, бірақ, организм бейімделген болса, патологиялық механизмнің тез дамуына өз себебін тигізеді. Сонымен қатар, ЖГН-тің дамуына бүйрек тұсының немесе іштің жарақаты, дәрілерді «көтере» алмау, рентген сәулелерімен сәулелену себепші болуы мүмкін.
Слайд 32
ЖГН-ін ісіну патогенезіндегі маңызды жағдайлар:
• Қанда
немесе бүйректе иммунды кешендердің пайда болуы. Антигендер болып
стрептококктық дезоксирибонуклеаза В, стрептолизин О, антигиалуронидаза есептеледі. Иммундық сүзгіш капиллярларының базальды мембранасына жабысып, оларды зақымдап, қан компоненттеріне өткізгіштігін арттырады. Олар иммундық кешендермен активтелінгеннен кейін:- хемотоксикалық активтілігі пайда болып, зақымдалған ошаққа нейтрофильдерді
жинайды;
- Хагеман факторының активтелінуі, тромбоциттердің агрегациясына, қан ұюының артуына және шумақтардың капиллярларына фибриннің тұнуына ықпал етеді.
• полинуклеарлар лизосомынан түзілген энзимдермен шумақтың базальды мембранасының эндотелиялық жабындысы зақымдалады.
• Тұқымқуалаушылыққа бейімділіктің де маңызы бар. Балаларда жиі HLA B12, DRw6, DRw4 антиденелер анықталады.
Слайд 33 Клиникасы: ЖГН көп ауруларда жұқпалы аурулардан соң бірнеше
күннен соң дамиды. Бұл жасырын /латентты/ кезең 5-20 күнге
созылады. Ал, жасырын кезең салқын тиген соң, жарақат немесе вакцинация алған соң басталады.Клиникалық көрінісі екі топ белгілерден тұрады: экстраренальды және ренальды.
Экстраренальды белгілері балаларда жалпы интоксикация белгілерімен байқалады:
аурудың жалпы жағдайы нашарлап, әлсіздік жҽне шаршағыштық білінеді, тәбеті нашарлайды, қызуы көтеріледі, тәуліктік диурезі азаяды. Ертеңіне таңертенгілік мезгілде бозару, бетінің, қол-аяғының ісінуі байқалады, кейде бала басынан ауруатынына, құсқысы
келіп, жүрегі айнығанына, зәрінің түсі өзгергеніне шағым айтады.
Несебінің түсі ет жуындысы сияқты немесе қоңырланып кеткенін байқалады. Мектепке дейінгі балаларда бел тұсынан ауруы, дизурия пайда болады. Үлкен балаларда жүрек-тамыр жүйесінің
қызметі бұзылып, жүйке жҽне т.б. жүйелерінің жұмыстары бұзылуы мүмкін. Мұндай
жағдайда ауыру біртіндеп дамып ісік көп байқалмайды.
Слайд 34 Ренальды белгілер: Олигурия, несептің түсінің өзгеруі (қызаруы) немесе
гематурия, анализ жасағанда табылады, бел тұсының ауырсынуы (бүйректің капсуласының
созылуынан). Кейбір балаларда айқын гематурияда дизуриялық белгілер білінеді. Айтылған белгілер ауруда барлық уақытта бола бермейді. Мектеп жасына дейінгі балаларда гипертензия сирек кездеседі, ал, мектеп жасындағы және ересек балаларда гипертензия ұзақырақ сақталады. Балаларда жедел жүрек жарамсыздығы, жедел бүйрек жетіспеушілігі сиреккездеседі.
Сонымен, негізгі ГН-ке тән белгілер: гипертензия, ісіну және зәр белгілері.
ЖГН-тің ерте сатысында жүрек-тамыр жүйесінің қызметі бұзылады. Негізгі зақымдалу белгілерінің біріне қан қысымының /ҚҚ/ жоғарлауы жатады. Ол сынап
бағанасы бойынша 20-30 мм-ге артуы мүмкін.
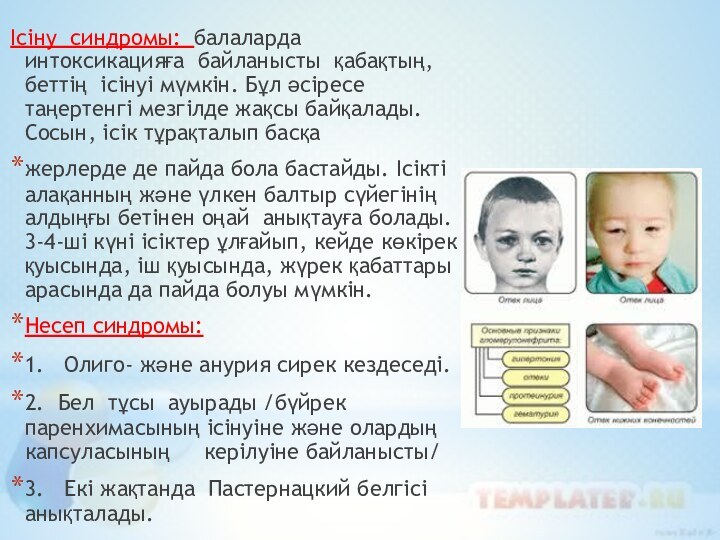
Слайд 35 Ісіну синдромы: балаларда интоксикацияға байланысты қабақтың, беттің ісінуі
мүмкін. Бұл әсіресе таңертенгі мезгілде жақсы байқалады. Сосын, ісік
тұрақталып басқажерлерде де пайда бола бастайды. Ісікті алақанның және үлкен балтыр сүйегінің алдыңғы бетінен оңай анықтауға болады. 3-4-ші күні ісіктер ұлғайып, кейде көкірек қуысында, іш қуысында, жүрек қабаттары арасында да пайда болуы мүмкін.
Несеп синдромы:
1. Олиго- және анурия сирек кездеседі.
2. Бел тұсы ауырады /бүйрек паренхимасының ісінуіне және олардың капсуласының керілуіне байланысты/
3. Екі жақтанда Пастернацкий белгісі анықталады.
Слайд 36
Тәулігіне 1-2 г-ға дейін протеинурия байқалады.
Протеинурия деңгейі
шумақтардың зақымдалуына байланысты болады. Әлсіз
байқалатын және оңай өзгеретін
протеинурия подоциттердің зақымдалуына тән болса: тұрақты, ұзақ және ауыр өзгеретін түрі базальды мембрана жҽне эндотелийдің
зақымдалуына байланысты болады. Жазылар алдында зәрде белок жоқ болып кетеді.
Слайд 37
Гематурия – бұл ЖГН-тің маңызды диагностикалық белгісінің бірі.
Микрогематурия /бірең-сараңнан – 30-40 эритроциттерге дейін/
макрогематуриядан 2 есе жиі кездеседі, яғни эритроцитердің диапедез арқылы зақымдалған шумақтардан зәрге өтуі. Микрогематурия жайлы белгі, бірақ, ол ұзақ байқалатын протеинуриямен қосарлануы жәйсіз болады. 6. Лейкоцитурия – ЖГН-те 20-30-дан аспайды. Лейкоцитерде зҽрге эритроциттер сияқты диапедез бойынша өтеді.
7. Цилиндурия – ісік синдромында жиі кездеседі. Олардың пайда болуы бүйректің зақымдалуын көрсетеді жҽне олардың пайда болу себебі – белок несепте қышқыл реакцияда бүйрек түтікшелерінде оралады, олардың пішінің қабылдайды, сөйтіп гиалинді цилиндрлер пайда болады. Оған эритроциттер қалдықтары жабысса, дән тәрізді цилиндрлер пайда болады, ауыр жағдайда эпителиалды және воск тҽрізділері байқалады. Жедел гломерулонефритте эритроцитарлы және гемоглобинді, сиректеу лейкоцитарлы түрлері анықталады.
Слайд 38
Биохимиялық өзгерістер:
1. Қандағы азот пен мочевина деңгейі
шумақтардың зақымдалу дәрежесіне байланысты өседі.
2. Шумақтық сүзілудің
төмендеуі. Дерттің беті қайтуына байланысты оның деңгейі өседі. 3. Қандағы белоктың өзгеруі – ісіну синдромдағы гипопротеинемия, λ 2 жҽне G глобулиндердің артуына байланысты пайда болатын дисглобулинемия.
4. Холестерин мөлшерінің өзгеруі
5. Қанның электролит құрамының өзгеруі /әсіресе гиперкалиемия/
6. Стрептококктық антиденелердің титрі жоғарлауы
7. Стрептококктардың 12, 4, 25 типтеріне М-антиденелердің болуы
8. Комплименттің жҽне оның фракцияларының деңгейінің тҿмендеуі.
9. Қандағы өзгерістер: анемия, лейкоцитоз, эозинофилия, ЭТЖ-ның артуы /30-40 мм дейін/ қан ұйыту жүйесінің бұзылуы мүмкін.
Слайд 39
Аурудың үш кезеңі болады:
Бірінші – айқын клиникалық
көріністер немесе бастапқы кезең.
Екінші – кері даму кезеңі.
Үшінші
– толық клиникалық- лабораториялық сауығу (ремиссия) кезеңі. Бастапқы кезеңде төрт клиникалық синдром білінеді:
жедел нефритикалық синдром,
нефротикалық синдром,
жекеленген несептік синдром,
гипертензиямен және гематуриямен қосарланған нефротикалық синдром.
Слайд 40 Нефритикалық синдром басталғанда – ісік, артериялық гипертензия, несеп
синдромы байқалады. Көбіне артериялық гипертония және гематуриямен шектеледі.
Егер
таза нефротикалық синдром болса – ісік және гематурия байқалады. Гипертензия болуы шарт емес. Кейде ЖГН жасырын басталуы мүмкін. Мұндай жағдайда диагноз қою қиынға соғады. Себебі: аурулар, тек несебінің түсі «ет жуындысы» сияқты өзгерген кезде ғана, дәрігерге қаралады. Аурудың алғашқы сатыларында бүйрек қызметі сақталады. Оны қалдықты азот, мочевина жҽне креатининге қарап ажырату қиынға түседі. Кей науқастарда қалдықты азот көбеюі мүмкін, ацидоз, электролиттік бұзылыстар байқалып, бүйректің концентрациялық және фильтрациялық қабілеттері төмендейді. Бұл 2-4 аптаға созылады.Слайд 41 Нефротикалық синдромға тән: таралаған айқын ісіктер, протеинурия (3
г жоғары),гипопротеинемия (55г/л тҿмен), гипоальбуминемия (40% тҿмен), альфа 2
гиперглобулинемия, гиперлипидемия, гиперхолестеринемия, ЭТЖ жоғарлауы,Гипертензия жҽне гематурия болмайды. Көбіне ерте жастағы балаларда дамиды.
Жекеленген несеп синдромына тән: аздаған интоксикация белгілері, ісіну. Несептің түсі өзгереді және мөлшері азаяды. Несеп тұнбасында макро- жҽне микрогематурия, аздаған протеинурия аныталады.
ЖГН-тің белгілерінің кері даму кезеңінде – гипертония, ісіктер жоғала бастайды. 3-6 айдан кейін бүйректің қызметі қалпына келіп, несеп синдромы жойыла бастайды.
Жекеленген белгілердің сақталып қалуы ЖГН-тің ауыр түрлеріне тән. Егер І-жылдан асқан соң сол белгілері қалатын болса, ол созылмалы түріне айналады.
Слайд 42 ЖГН диагнозы клинико-анамнестикалық және лабораторлы-инструментальды мәліметтер негізінде қойылады.
Тексеру кезінде жүргізіледі:
1. Зәр анализі (Нечипоренко)
2.
Зимницкий, Реберг сынамалары 3. Ішкен сұйықтық пен диурезін күнде анықтау және пациентті өлшеп тұру.
4. Зәрді себу
5. Артериальдық қан қысымын күнде өлшеу
6. Қан сарысу құрамындағы креатинин, мочевина, хлоридтер, калий, натрий, жалпы белок пен белок фракцияларын, коагулограмманы, С3-комплемент титрін, антистрепто-
коккты антиденелерді анықтау.
7. Көз түбін қарау (түскен кездегі және алдағы уақыттағы көрсеткіш бойынша)
8. Бүйрек УДЗ, таңдамалы-ренография, урография жҽне т.б.
Слайд 43
Жедел гломерулонефритті емдеу.
Гломерулонефритпен ауыратын балаларды емдеу үшін
физикалық жүктемені, диетотерапияны және, сонымен қатар, белсенді әдістер мен
белгілеріне сай дәрі-дәрмектерді қолдану керек. Бұларды ГН сатысымен түріне байланысты пайдалану керек:1. Физикалық жүктеменің және тамақтандырудың тәртібін бүйрек қызметіне және ГН активтілігіне сай етіліп, пайдалану.
2. Белгілеріне сай дәрілер қолдану /диуретиктер және т.б./
3. Иммуносупрессивті емді ГН активтілігіне сәйкес қолдану.
Слайд 44
Физикалық жүктеменің тәртібі:
Экстраренальды белгілер мен макрогематурия кезінде
қатаң төсектік тәртіп, бел аймағына жылу. Гематурия азайып, ісік
пен гипертензия төмендегенде тәртіпті кеңейтеді.Жедел ГН активті сатыларында қатал төсектік режим клиникалық белгілерінің айқындылығы айқын азайғанша (ісік, макрогематурия, гипертония жҽне басқалар) сақталады. Толық емес сауығу кезеңінде, толық клиникалық-лабораториялық кезеңінде 5 жыл бойынша алдын-ала егуден босатылады, физикалық жүктеме шектеледі (дене тәрбиесі сабағынан босату, қимылдарын көп ойындар ойнамау).
Созылмалы бүйрек шамасыздығының сатыларында балаларда геморрагиялық синдром, ацидоз белгілері, жүрек-тамыр шамасыздығының белгісі байқалғанда, төсектік режим сақтау керек. Бұл белгілер жоқ болғанда немесе олар азайғанда, гиперкатаболизмнің алдын-алу үшін физикалық жүктемені шектеген жөн.
Слайд 45 Диеталық ем. Диета тағайындағанда төмендегі принциптер сақталу керек.
1. Аурудың аллергиясы бар тамақтарды пайдаланбау.
2.
Құрамында натрий көп тамақтарды пайдаланбау. 3. Калийі көп тағамдарды (жүзім, кепкен өрік) кортикостероиды гормондармен емделетін балаларда гипокалиемияның алдын-алу ҥшін қосу керек.
Тамақты тұзсыз дайындайды және организмге тәуліктік мұқтаждықтан 1 граммнан артық болмауы керек. Белокты 1-1,5 г/кг дейін азайту үшін етті, ірімшікті, балықты шектеп, нанды алып тастау керек.
Қанша тамақты тұзсыз ішсе де, күніне 5 г тұз қабылдайды, сондықтан организмде гипонатриемия дамымайды. Ацидоз бен гиперазотемияның алдын-алу үшін тамақ рационы тәулігіне 2000-2500 калория қабылдауына бағышталған болуы керек. Ол үшін тәтті тағамдардан, жемістерден жасалған тамақтарды, майды, өсімдік майын көбірек пайдалану қажет.
Слайд 46 ГН-тың сауығу сатысында иммуносупрессивті ем қолданылады. Ол тамақты
баланың жасына сай беріп, балада аллергия тудыратын тағамдарды алып
тастаудан тұрады.Бала тамағындағы балықты, ірімшікті, етті, тұзды тиісті деңгейіне біртіндеп 1-2 айда жеткізіледі. СБЖ-нің полиуриялық сатысында су шектелмейді, ал олигоанурия кезінде су тек шыққан несеп, нәжіс және құсық көлеміндей ғана берілуі керек және тыныс шығарған кездегі суды да есепке алу керек. Бұны Джиордани-Джиованетти үлкендерге қолдану үшін ұсынған диетасымен іске асыруға болады. Ал, балалар үшін осы кісінің диетасы қолданылады, бірақ балаларға сәйкестелініп белокты тәулігіне 0,6-0,7г/кг/ дейін шектеп, жоғарғы калориялы 80-90 ккал/кг немесе тәулігіне 2000-2800 ккалория қолданылады. СБЖ-мен ауыратын балада, ісік және гипертония болмаса, қосымша азотемияға қарсы, ас тұзын біртіндеп қосу арқылы /І0г дейін/, жақсы әсер алуға болады. Кейбір СБЖ-нің полиуриялық сатысында тұз жоғалту синдромы дамуы мҥмкін. Мұнда тұзды шектеу бүйрек қызметі үшін қауіпті болады. СБЖ ауыратын адамдарда белокты күрт төмендетіп, жоғарғы калорияны сақтау, адам өмірін 3-5 жылға ұзарады.
Слайд 47 Инфекция болғандықтан, антибактериальды терапия, көбіне пенициллин қолданылады. Аздаған
(қосымша) патогенетикалық терапия: антикоагулянттар және антиагреганттар. Антикоагулянт гепариннен бастайды,
ол АҚ төмендетеді, гиперлипидемияны азайтады, тромбоциттердің агрегациялық қызметің тежейді және антигистаминді әсері де бар. Гепаринді тәулігіне 150-200 бірлікте кг салмағына тағайындайды және қан ұюын анықтап отырады. Препаратты 2-4 рет тері астына немесе көктамырға жібереді. Орташа ем курсы 40 күн, кейін дозасын азайтады. Антикоагулят пен антиагрегант препараттарын курантилды қосып береді. Дозасы 10-15 мг/кг салмағына 3-6 ай. Және бірге антиоксидант препараттарын, А жҽне Е витаминдер қосуға болады.Симптоматикалық ем ретінде диуретиктер тағайындалады. Оны су балансын тексере отырып беру керек. Фуросемид тәулігіне 40-120 мг және гипотиозидты тәулігіне 100-150 мг-нан қосып беруге болады. 2-4 сағат ішінде әсері байқалмаса, фуросемид 100 мг-нан бір рет қайта беріледі. Лазиксті үлкен дозада анық байқалатын және күрт дамитын олиго-ануриялық бүйрек.
Слайд 48 Диуретиктер науқаста айқын ісік болғанда тағайындалады, гипертензионды сидромда
– бүйрек аймағына никотин қышқылымен, эуфиллин, тренталмен электрофорез жасалады.
Лазикс (фуросемид) бұлшықетке немесе тамырішіне (1,0-1,5-2,0 мг/кг), гипотиазид (0,5-1,0 мг/кг);- бүйрек қан ағысын жақсартатын препараттар – дипиридамол (курантил) 5 мг/кг тәулігіне 3 рет ішуге, эуфиллин 2 мг/ кг 3 рет тәулігіне, трентал 5 мг/кг 3 рет тәулігіне
- тек айқын, тұрақты гипертензияда гипотензивті препараттар тағайындалады
(нифедипин 0,05-0,5мг/кг 2-3 рет тҽулігіне; каптоприл 0,05-0,4мг/кг 2-3 рет тәулігіне).
Гиперкалиемия болмаған жағдайда, диуретикалық ем хлорлы калиймен бірге тағайындалады. Анық гиповолемияда, кҿлемді ісіктер болғанда полиглюкинді, сосын лазиксті, тамыр арқылы жіберу керек. Мұндай кезде алдын ала 2,4 % эуфиллин ерітіндісін тамырға жіберген жөн.
Гиперкалиемияны жою үшін, тамырға тамшылатып, 100-200 мл 10% глюкоза ерітіндісін, инсулин араластырып, жібереді. Гипертензия болмаса 4% натрий бикорбанатын жіберуге болады.
Слайд 49 Артериялық гипертензияда гипотензивті /резерпин және раунатин/ дәрілер беріледі.
Емдеуі 0,1 мг-нан басталады. Емдік әсері 2-6 күннен кейін
басталады. Жедел ГН кезінде диетотерапия, белгілерінде сай ем, аурудың алғашқы аптасында антибиотиктер қолданылады. Жедел гломерулонефриттің циклдік дамуында 9-11 ай бойына активті патогенетикалық емді, өзінен-өзі сауығу клиникалық белгілерін күтіп, кейінге қалдырады.
Гломерулонефриттің гематурия немесе гипертония байқалатын нефротикалық синдромында емді жедел ГН басталғаннан кейін 1-2-3 ай бойы жүргізу керек.
Слайд 50
Гломерулонефритпен ауырған балаларды диспансерлік бақылау.
Диспансерлік бақылаудың негізгі мақсаты
қайта өршуге соқтыратын жағдайлардың әсерінен сақтау, өршу белгілерін ерте
анықтап, созылмалы бүйрек жарамсыздығының алдын алу үшін уақытында ауруханаға емдеуге жіберу болып табылады. Диспансерлік бақылауды участкалық балалар дәрігері, бөлімше меңгерушісінің басшылығымен, маман нефрологтың ақыл-кеңесі бойынша, жүргізеді. Гломерулонефритпен ауырған баланы жүйелі бақылау толық тексеруден /қалдықты азотты, креатинин және мочевина мөлшерін, эндогенді креатинин клиренсин қамтиды. Тексергенде, науқастың шағымын анықтайды, көңіл-күйін бағалайды,аурудың негізгі белгілерін /ісіну, қан қысымы, зҽр өзгерістері, бүйрек қызметі/ анықтайды.Сонымен қатар, созылмалы инфекциялар ошақтарын емдеп, тазалайды. Тонзиллоэктомия қажет болса, клиникалық белгілері жойылғаннан кейін 3-4 аптадан кейін, ал баяу /енжар/дамыған түрінде – 3-4 айдан кейін, анибиотиктермен емдеу кезінде жасайды.
Слайд 51 Жедел гломерулонефритпен ауырған балалар ауруханадан шыққасын, зәр тексермелері
қалыптасқаннан кейін, 3-4 аптаға дейін мектептегі сабақтан босатылады, мектепке
дейінгі мекемеге жіберіледі. Ағымы созылып кеткенде, мектепке дейінгі мекемеге жібермеу 8 айға дейін созылуы мүмкін. Бұндай жағдайда, салмақты шектеп, оқытуды үйде ұйымдастырған жөн. Мектепте физикалық салмақты шектен, дене тәрбиесінен босатып, қосымша күндіз 1,5-2 сағат демалыс беру керек. Мүмкіндігінше салқыннан, тоңазудан сақтау керек. Жыл бойынша ас тұзы шектелген /ас тұзысыз дайындалады/, ащы қоспаларсыз диета тағайындалады. Науқас диспансерлік есептен шығарылғанша алдын-ала егу жүргізілмейді. Жаңа аурулармен /интеркурентті/ ауырғанда – төсектік режим, антигистаминды дәрілер, қажет болса антибактериальды ем тағайындалады.Антибиотиктер 7-10 күнге тағайындалады. Егер ауруханада науқас көп мөлшерде кортикостероидты гормон қабылдаған болса, тәулігіне 15-30 мг/жасына байланысты/ преднизолон берген жөн.
Слайд 52 Антибактериальды терапия. Бір апталық үзіліспен 8-10 күн бойы
2 курс антибиотикотерапия жүргізеді (жартылай синтетикалық пенициллиндер, макролидтер т.б).Созылмалы
инфекциялық ошақтар, интеркурентті аурулар болған кезде кезеңдік антибиотиктер тағайындайды(бициллин).Витаминотерапия (В1, В2, С, рутин, В6, А, Е орташа емдік мөлшерде).
Инфекция оқтарын консервативті санациялау.
Созылмалы гломерулонефритпен ауыратын балаларды тексергенде гипертония гематурия, бүйрек қызметінің бұзылыстары анықталса, ауруханаға жіберу керек. Егер
ауруханадан сақтау /қолдау/ емімен шығарылған болса – 2 ай сайын бақылап, тексермелерін уақытында жасап отыру керек. Иммуносуприсивті және қабынуға қарсы ем алатын балалардың қанын аптасына бір рет тексеру, ол антикоагулянттар фенилин берілсе аптасына 1-2 протроминді индекс анықтау керек.
Слайд 53 Диспансерлік бақылау. ЖГН-пен аурғаннан кейін 5 жыл бойы
диспансерлік бақылау жүргізіледі. Дәрігер науқастың қан қысымы мен зәр
анализіне талдау жүргізеді:- ЖГН-тен соң алғашқы 3 айда –әрбір 10-14 күнде,
- 3-9 ай өткен соң – айына 1 рет;
- Рецидив болмаған кезде – тоқсанына 1 рет.
Кез келген интеркурентті аурулар кезінде қосымша зәр анализдері тексеріліп отырады ( аурудың өршу кезінде бір рет, екінші рет- ауырғаннан соң бір аптадан кейін).
Стоматолог, отоларинголог дәрігерлерінің қарауы, үш ретті құрт жұмыртқаларына және острица жұмыртқасына анализ жарты жылда 1 рет жүргізіледі.
Слайд 54
Созылмалы гломерулонефрит (СГН) – персистирлеуші үдемелі иммунды-қабынумен, нефрондарды
склеротикалық деструктивті зақымдап, тубулоинтерстициальды және жиі созылмалы бүйрек жетіспеушілігін
тудырумен сипатталатын алғашқы гломерулопатиялар тобы.Этиология. СГН тұқым қуалаушылыққа бейімділікпен сипатталатын біріншілік созылмалы ауру болып табылады. Триггерлік факторлар болу мүмкін:
- тиімсіз дәрілік емдер ( полипрогмазия, нефротикалық дәрілерді ұзақ қабылдау);
- созылмалы инфекциялық ошақтар
- персистерлеуші вирусты инфекциялар ( гепатит В, цитомегалия, парагрипоздар т.б).
- шектен тыс антигенді жүктемелер (біріккен қайталамалы инфекциялар, иммуноглобулиндерді қайталап құю, ретсіз иммунизация жүргізу).
Слайд 55 Патогенез. Аурудың даму негізінде келесілердің салдарынан пайда болған
иммуно-патологиялық процесстер жатады:
1) Бүйрек дисплазиясы кезінде әртүрлі факторлардың
(мысалы дәрілер, токсиндер, вирустар) гистогематикалық кедергі зақымдауынан нефрон мембраналарының тұрақсыздығынан бүйрек антигендерінің қан ағысына түсуі. Бұның әсерінен түтіктің базальды мембранасын және шумақтарды зақымдайтын комплемент жүйесінің белсенуі, иммунды кешендердің, цитотоксикалық лимфоциттер, аутоантиденелер түзілісі болады.
2) Иммунологиялық реактивтіліктің бұзылуынан бүйректің зақымдалмаған тіндерінде аутоиммундық процес (жүйелік ауруларда) байқалуы мүмкін.
Слайд 56
Клиникалық көрінісі СГН түрімен анықталады.
Гематуриялық түрінде аурудың
басталғанын білу қиын (микрогематурия кездейсоқтан табылып қалады). Шағымы әдетте
жоқ болады, артериальдық қан қысымықалыпты болады (7-8% жағдайда жоғарлауы байқалады), транзиторлы ісік, дизурия және интоксикация болмайды. Кей кезде терінің бозаруы, іште немесе бел аймағында ауырсыну, шаршағыштық, бас ауыру байқалады.
Аурудың негізгі белгісі – тұрақты гематуриялық синдром. Бүйрек қызметі сақталған болу мүмкін.
СГН-тің ісікті-протеинуриялық түрі жедел басталады. Дененің салқындауы, вакцинация, ангина, жедел респираторлы аурулардан соң немесе кейде сыртқы себептерсіз көп мөлшердегі протеинуриямен жедел нефрит клиникасы басталады.
Слайд 57
Аурудың негізгі белгілері болып есептеледі:
- массивті протеинурия
( әдеттегі зәр анализінде 3% жоғары, тәулігіне 2,5 г);
- Ісіктің айқындылығы әртүрлі;
- Гипопротеинемия, гиперхолестеринемия, гиперлипидемя,гиперпротеинурия.
Артериальдық гипертензия мен азотемия емдеу фонында салыстырмалы тез кетуі мүмкін. Бүйректің биопсиясында мезангиопролиферативті гломерулонефрит тҽн болады.
Ауру ұзақ, толқын тәрізді өтеді. ұзақ уақыт бүйректің азот бөлуші қызметі бұзылмай, ақырында СБЖ дамиды.
Аралас түрі – әдетте жедел нефрит сияқты басталады, емге жақсы көнеді. Оған тән:
- Белінің немесе ішінің ауыруы, дизурия; Айқын ісік;
- Артериальдық гипертензия: бас ауру, бас айналу, тітіркенушілік пен енжарлық, көз көрудің нашарлауы, кейде бет нервінің салдануы, құсық, гиперрефлексия, атаксия және
ошақты немесе жайылған құрысулар. Қан қысымы жасқа байланысты жоғарлайды.
- Көз түбін қарағанда гипертензиялық ангиоретинопатия белгісі байқалады.
Слайд 58 Емі: СГН-те ем аурудың ағымы мен түріне; бүйрек
жеткіліксіздігінің болуы мен дәрежесіне; қосалқы аурулар мен асқынуларына
байланысты тағайындалады. Базисті еміне диета, режим, фитотерапия, созылмалы ошақтарды санациялау кіреді.Емдәм – бүйректің қызметтік жағдайына байланысты. СГН-тің гематуриялық түрімен асқынған жағдайда диета ЖГН-тегідей болады. Науқаста гематуриялық және аралас түрімен асқынған кезде тұзсыз, аз белокты диета тағайындалады (белоктың тәуліктік мөлшері 1г/кг). Емдәмді кеңейту және белоктык жүктемені жоғарлату ЖГН кезінен қарағанда баяу жүргізіледі.
Төсектік тәртіп тек аурудың жедел (өршу) кезінде тағайындалады.
Слайд 59 Фитотерапия – ұзақ уақыт жүргізіледі (ай, жылдар) жҽне
ол тұндырмалар және жинақтар келесі құрамда беріледі: бұрымды лаванда,
қара бүлдірген, аққайың жапырағы, жолжелкен жапырағы, арша жемістері, кәдімгі құлмақ жемістері, қырым раушангүлі жапырақшалары, кәдімгі аюқұлақ жапырақтары, ит бүлдірген жапырағы, бақжапырақ жапырағы, қоңыр итмұрын жемістері, орман бүлдіргені жемісі және басқалар.СГН-тің гематуриялық түрінде дәрілік ем симптоматикалық заттармен шектеледі.
СГН-тің нефротикалық синдромы пайда болғанда-аурудың морфологиялық варианттарын есепке ала отырып дәрілік терапияда имммунодепресанттарды қолдану мәселесі шешіледі.
Мембранозды гломерулонефрит:
1) Ісік және протеинуриямен жекеленген түрлерінде емдәмге курантил немесе индометацин қосылады.
2) Бүйрек жетіспеушілігі немесе гипертензия белгілері болса ем
глюкокортикоидтар, цитостатиктер және антиагреганттармен жүргізіледі.
Цитостатиктерден циклофос-фамид немесе азатиоприн, хлорамбуцил тағайындалады. Иммунодепресанттардан сонымен қатар циклоспорин А тағайындалды.
Слайд 60 Созылмалы гломерулонефритте Дипансерлік бақылау: Диспансерлік бақылау баланы ересектер
емханасына
аударғанға дейін жүргізіледі. Дәрігердің қарауы артериальды қан қысымын
өлшеу мен зәр тексеруін жүргізуді қамтиды:
- Өршуден соң алғашқы 12 айда –айына 1 рет.
- Өрі қарай өршу жоқ кезде –тоқсанына 1 рет.
Зимницкий сынамасы 2-3 айда 1 рет. Кез келген интеркурентті ауруларда қосымша
зәр анализдері тапсырылады.
Стоматолог, отоларинголог қарауы, ЭКГ жарты жылда 1 рет. Дәрілік заттар аурудың түріне байланысты тағайындалады.
Слайд 61
Жедел бүйрек жетіспеушілігі (ЖБЖ) – клиникалық синдромдарының этиологиясы
әртүрлі, бүйрек тінінің гипоксиясынан түтікшенің зақымдалуы және интерстициялық тіннің
ісінуі,кенеттен, уақытша немесе қайтымсыз бүйректің гемостатикалық қызметінің жойылуы.ЖБЖ-де келесі ауытқулар тән:
- Ағзадағы сұйықтықтың шығуының бұзылысы
- Артып келе жатқан азотемия
- Электролиттік дисбаланс
- Декомпенсациялық метоболикалық ацидоз.
ЖБЖ-нің негізгі клиникалық белгісі олигурия болып табылады (қалыпты жағдайдан диурез тҽулігіне 1/3 бөлігі аз немесе дене беткейіне 300 мл/м² төмен) немесе анурия (тәуліктік диурез 60мл/ м²-ден төмен). ЖБЖ-нің бастаушы патогенетикалық звеносы –
қалыпты жағдайдан бүйрек фильтрациясы (сүзілуі) жылдамдығының 5%-ға төмендеуі.
Слайд 64 Жіктелісі: ЖБЖ-ін төрт сатыға бөледі: бастапқы, олигоануриялық, полиурия
дамуымен диурездің қалыптасуы және сауығу сатысы.
Бастапқы сатының клиникалық
көрінісі: Бүйректің зақымдануы диурездің төмендеуімен, қанда азотты қалдықтар деңгейінің жоғарлауымен көрінеді. Бұл кезеңде зәрдің салыстырмалы тығыздығы жоғары болу мүмкін. Инфекцииялық токсикоз кезінде бастапқы кезең әдетте 1-3 күннен бірнеше кҥнге созылады. Гемотрансфузиялық шокта бастапқы кезең қысқа мерзімді жҽне олигоануриялық сатының басталуымен көрінеді.
Олигоануриялық саты:
- Диурездің бірден тҿмендеуі (қалыпты жағдайдан 25% төмен, салыстырмалы тығыздығы – 1,005-1,008);
Слайд 65 - Науқастың жағдайы өршімелі нашарлайды: сарғыштықпен тері жамылғысының
бозаруы (кейде теріде геморрагия, қышыну байқалады), адинамия, батың ауыруы,
әлсіздік, жүрек айну, құсу, диарея;
- Жүрек ырғағы мен өткізгіштігінің бұзылысы, тахикардия, артериальдық қан қысымының төмендеуі, шулы ентігу, құрысу, кенеттен іштің ауруы, өкпе шемені, анемия, тромбоцитопения дамуы мүмкін.
- Азотемияның клиникалық көрінісі- мазасыздық, терінің қышынуы, жүрек айну, құсу,
анорексия, ұйқының бұзылуы, стоматит, колит, гастрит;
- Гиперкалиемия белгілері ( бұлшық еттік әлсіздік, аритмия, жҥрек тоқтауы);
- Сұйықтықтың шектен тыс болу белгісі (көз нервінің емізікшесінің ісінуі, гипертензия,
жүрек көлемінң ұлғаюы, жҥүрек соғуы «текіректі» ырғақты, дене салмағының артуы, өкпе шемені, шеткі ісінулер).
Слайд 66
ЖБЖ Диспансерлік бақылау 2 жыл бойы;
Ай сайын
қарау, артериальдық қан қысымын өлшеу; қан, зҽр анализдерін, Зимницкий
сынамаларын жүргізу.
Алғашқы жарты жылда тоқсан сайын, сосын 6 айда 1 рет биохимиялық анализ
(креатинин, мочевина, К, Nа, Р+++, белок фракциялары) жасалады.
Бүйректің концентрациялық қызметі қалпына келіп, 2 жыл ішінде аурудың белгілері болмағанда сауығу деп саналады.
Слайд 67
СОЗЫЛМАЛЫ БҮЙРЕК ЖЕТІСПЕУШІЛІГІ
Созылмалы бүйрек жетіспеушілігі (СБЖ) –
нефрондардың сандық және қызметтік өзгерістері бүйректің гемеостатикалық қызметінің бұзылысына,
жиі ШСЖ-ның 50%-ға төмендеуіне алып келетін клиникалық белгілер жиынтығы болып табылады.Бүйрегі ауыратын балаларда СБЖ – шумақтық сүзілістің 1,73 м² дене көлеміне 20 мл/минутына төмендеуі, креатининнің қан сарысуында 2 мг% (0,177 ммоль/л) жҽне мочевина 50 мг % (8,3 ммоль/л)-ге 3-6 ай бойы жоғарлауына байланысты анықталады.
Этиологиясы. СБЖ-нің 5 жасқа дейінгі себептері : туа пайда болған құрылымдық және обструкциялық кемістіктер. 5 жастан кейін- жүре пайда болған аурулар:
- Фокальды сегментарлы гломерулосклероз;
- Созылмалы гломерулонефрит;
- Гемолитикалық-уремиялық синдром;
- Өршімелі тұқым қуалайтын нефропатия (нефрит, бүйрек дисплазиясы);
Слайд 68 Патогенезі. Қызмет етуші нефрондардың төмендеуі келесі бұзылыстарға әкеледі:
• бүйректің концентрациялық қабылетінің тҿмендеуіне жҽне полиурияға;
•
электролиттерді (натрий, калий) жоғалту арытуына және электролиттер бұзылыстарына (гиперкалиемия, гипокалиемия, гипонатриемия); • экстрацеллюлярлы сұйықтықтың гомеостазының бұзылыстарына;
• гиперазотемия, ацидоз, гипергидратацияға;
• олиго-анурияға;
СБЖ-нің өршуіне ықпал етеді:
• Емдәмде ақуыздың көп болуы;
• Персистирлеуші протеинурия немесе жүйелі гипертензия.
• Созылмалы және жасырын вирустар (микоплазмалы, хламидия, герпетикалық, энтеровирусты және т.б);
• Ішек дисбактериозы, іш қату, асқорыту жүйесінің созылмалы патологиясы.
Слайд 71
Диагноз. Клинико-лабораториялық мҽліметтер негізінде қойылады.
Емі: СБЖ-нің І
сатысында негізгі ауруды емдеу және симптоматикалық болады.
ІІ сатысында
белокты 1,5 г/кг шектеумен емдҽм тағайындау. Азотемия жоғары болса тәуліктік белок көлемі 0,6-0,7 г/кг-мен, көмірсумен жҽне маймен байытылған емдәм тағайындалады. Джиордно-Джиованнета емдәмінде ет, балық, сҥзбелер алынып тасталады. Гипокалиемияда диетаға калийге бай тағамдар (банан, өрік, мейіз, қара өрік) қосылады. Симптоматикалық ем:
- Ацидозда-гидрокарбонат енгізу;
- Гипертензияда – тұзсыз емдәм, гипотензивті препараттар (каптоприл, диазоксид, раувольфиии препараттары, альфа-метилдоп) зәр айдайтын дәрілермен (фуросемид) біріктіріліп беріледі.
- Остеопатия жҽне гипокальцемияда –кальций препараттары, витамин Д;
- Анемияда- гемоглобин деңгейі 50 г/л төмен болса эритроцитті массамен трансфузия жасалады.
СБЖ-де гемодиализ ІІІ-ІV сатыларында қандағы креатинин деңгейі 0,528 ммоль/л-
ден жоғары және эндогенді креатинин 10 мл/мин 1,73м аз болғанда жасалады.
Гемодиализ аптасына 2-3 рет жасалады.
Слайд 72
СБЖ Диспансеризация: өмір бойы жүргізіледі.
- Ай сайынғы
қарау, қан қысымын өлшеу, қан, зәр анализі, Зимницкий сынамасын
жасау.- Тоқсан сайын биохимиялық анализ (креатинин, мочевина, электролиттер, белок
фракциялары, қышқылды-сілтілі жағдайды) және зәр (электролиттер) тапсыру.
Клиренс креатинин, реабсорбция коэффиценті.
Ыстық және құрғақ аймақтарда санаторлы-курортты ем қабылдауға болады.





























