Слайд 2
1) Локализованная форма:
Менингококконосительство. Если на слизистой оболочке носоглотки

временно обнаруживается менингококк, то в большинстве случаев состояние здоровья
заметно не нарушается. Длительность носительства 2—3 нед., иногда до 5—6 недель.
Острый назофарингит может протекать субклинически, в легкой, среднетяжелой и тяжелой форме. При наиболее типичной среднетяжелой форме начало болезни острое. Температура достигает 38—38,5°, держится 2—3 дня, реже до 5 дней. Больных беспокоят головная боль, общая слабость, боли и першение в горле, заложенность носа, скудные слизисто-гнойные выделения, иногда сухой кашель. При осмотре отмечают бледность лица, инъекцию сосудов склер, гиперемию и отечность стенки глотки, со 2—3-го дня — гиперплазию лимфоидных фолликулов слизистой оболочки носоглотки, которые в виде ярких крупных зерен выступают над ее поверхностью. При риноскопии выявляют отечность и гиперемию слизистой оболочки в области задней части носовых ходов и хоан. Наблюдаются тахикардия и умеренное снижение АД. При исследовании крови отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Клинические формы:
Слайд 3
При субклиническом течении назофарингита отсутствует клиническая симптоматика.
Во время осмотра обнаруживается картина острого фолликулярного фарингита. Больных с
субклиническим течением болезни выявляют при целенаправленных осмотрах и бактериологическом обследовании лиц, контактировавших с заболевшим, в очагах менингококковой инфекции.
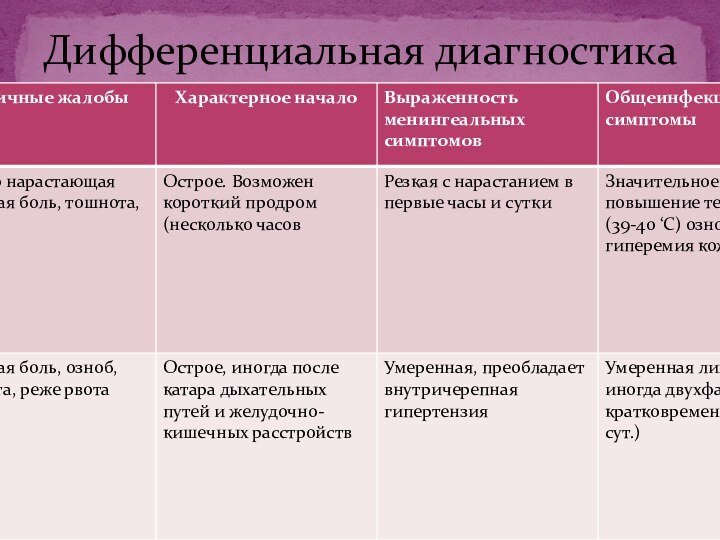
Чаще всего назофарингит протекает в легкой форме: с субфебрильной температурой в течение 2—3 дней и слабой интоксикацией.
При тяжелом течении назофарингита температура достигает 39° и более, помимо головной боли наблюдаются рвота, головокружение, часто менингеальные симптомы. В крови обнаруживают нейтрофильныйлейкоцитоз до 15,0—20,0×109/л со сдвигом лейкоцитарной формулы влево. Назофарингит нередко предшествует развитию генерализованных форм болезни.
Слайд 4
2)Генерализованная форма:
Менингококцемия характеризуется острым началом, ознобом, лихорадкой, кожными высыпаниями

на 1—2-й день болезни. В нелеченых случаях лихорадка при менингококцемии чаще
бывает интермиттирующей, но особым постоянством температурная кривая не отличается. В течение 1—2 сут. болезни температура бывает высокой (39—41°), в дальнейшем она может быть постоянной, гектической, изредка субфебрильной, при шоке — нормальной или субнормальной.
С первого дня болезни обращает на себя внимание выраженная интоксикация: бледность, сухость кожи, обложенный язык, повышенная жажда. Аппетит отсутствует. Основной клинический симптом — характерная геморрагическая сыпь. В ранней стадии болезни, чаще на туловище и нижних конечностях, может появляться кореподобная сыпь. Она быстро исчезает и обычно в течение нескольких часов сменяется типичной сыпью в виде неправильной формы звездочек различной величины, плотных на ощупь и слегка выступающих над поверхностью кожи. Элементы геморрагий у одного и того же больного бывают различной величины — от петехий до обширных кровоизлияний, наблюдающихся в тяжелых случаях. Нередко геморрагическая сыпь сочетается с розеолезной или розеолезно-папулезной. Наиболее характерна локализация сыпи на ягодицах, бедрах, голенях, руках (рис. 2). Часто возникают энантема на переходной складке конъюнктивы и кровоизлияния в склеры.
Слайд 5
Сыпь на лице и туловище появляется реже

и обычно при тяжелых формах болезни. При обратном развитии
сыпи розеолезные и розеолезно-папулезные элементы быстро исчезают, мелкие геморрагии пигментируются. На месте значительных по площади кровоизлияний развивается некроз с последующим отторжением некротических участков и образованием дефектов. Встречаются также случаи некроза кончиков пальцев, стоп, ушных раковин, носа. Возможны носовые кровотечения, кровоизлияния в слизистые оболочки и др.
Артриты и полиартриты (как серозные, так и гнойные) наблюдаются у 5—8% больных менингококкемией. В отдельных случаях возникает воспаление сосудистой оболочки глазного яблока.
Нередко у больных отмечаются глухость сердечных тонов, изменение ритма сердца, тахикардия, снижение АД. Существенно снижается сократительная способность миокарда. Возможно развитие менингококковых миокардитов, эндокардитов и перикардитов.
В ряде случаев выявляется гепатолиенальный синдром. Поражение почек у больных менингококцемией имеет преимущественно функциональный характер. Однако при тяжелом течении менингококкемии развивается очаговый гломерулонефрит, на что указывают протеинурия, микрогематурия. лейкоцитурия, снижение скорости клубочковой фильтрации. Гемограмма у больных менингококкемией характеризуется обычно высоким лейкоцитозом (20,0—40,0×109/л), нейтрофильным сдвигом до юных форм, а иногда и до миелоцитов, анзозинофилией, увеличением СОЭ. Снижение количества лейкоцитов и тромбоцитов служит плохим прогностическим признаком.
Слайд 6
Ведущим признаком в клинической картине крайне тяжелой, молниеносной

формы менингококцемии является инфекционно-токсический шок. Заболевание начинается бурно с подъема
температуры тела до 40° и выше, озноба, головной боли, болей в мышцах, рвоты. Уже в первые часы болезни возникает обильная геморрагическая сыпь, АД повышено, наблюдаются тахикардия, бледность и похолодание кожи,
цианоз губ и ногтей. Болезнь быстро прогрессирует. Сыпь становится все более обильной, появляются обширные кровоизлияния. Больные бледны, жалуются на тягостное ощущение холода. Возникает рвота, нередко с кровью. Возможны носовые кровотечения, кровоизлияния во внутренние органы. АД прогрессивно снижается. Пульс частый, еле уловимый, вскоре перестает прощупываться. Усиливается цианоз. На конечностях. а затем и на туловище появляются багрово-синюшные пятна, прекращается мочеотделение. Нарастает одышка. Больные периодически впадают в обморочное состояние, возникают двигательное возбуждение, нередко судороги, а затем продолжительная прострация с потерей сознания. Температура тела падает нередко до субнормальных цифр. В терминальной фазе возможны отек и набухание головного мозга с его смещением. Наблюдаются гипо- или афибриногенемия, выраженная тромбоцитопения. Одновременно отмечаются агрегация форменных элементов крови, изменение их объема и формы. Типичны гиперлейкоцитоз, повышенное содержание незрелых форм нейтрофильных гранулоцитов. При бактериоскопии мазка крови часто обнаруживают диплококки, расположенные в цитоплазме лейкоцитов и внеклеточно.
Обнаруживают некомпенсированный метаболический ацидоз, гипоксемию, гипокапнию, при развитии острой почечной недостаточности — гиперкалиемию. Функциональные исследования позволяют выявить глубокие нарушения гемодинамики, снижение сократительной способности миокарда, нарушение оксигенации крови за счет легочных шунтов, резкое снижение почечного кровотока и клубочковой фильтрации.
Слайд 7
Менингококковый менингит (цереброспинальный эпидемический менингит, эпидемический менингококковый менингит). Болезнь обычно

начинается остро: с озноба, подъема температуры тела до 38—40°.
Общее состояние резко ухудшается. Уже через несколько часов появляется и быстро прогрессирует менингеальная симптоматика: ригидность затылочных мышц, симптомы Кернига, Брудзинского и др. У лиц пожилого возраста начало болезни может быть менее острым, температура субфебрильной, менингеальные симптомы возникают на 3—4-й день болезни.
Характерны общая гиперестезия и гиперакузия. Наблюдаются гиперемия лица, двигательное беспокойство. Расстройства сознания и психические нарушения чаще появляются на 2—4-й день болезни. Однако они могут доминировать в клинической картине с первых часов заболевания. Возможны возбуждение, бред, галлюцинации или, напротив, заторможенность, адинамия, сопор, в тяжелых случаях — кома. Нередко, особенно в детском возрасте, возникают общие и фокальные клонико-тонические судороги, иногда гиперкинезы. В большинстве случаев выявляются усиление или угнетение сухожильных и периостальных рефлексов, анизорефлексия, патологические рефлексы Бабинского, Гордона, Оппенгейма и др. Из черепных нервов чаще поражаются II, III, VI, VII и VIII пары. Возможно развитие гнойного лабиринтита и ретролабиринтных поражений, приводящих к снижению или полной потере слуха. Значительно реже встречается неврит зрительного нерва. У ряда больных очаговая неврологическая симптоматика является результатом отека и набухания мозга. В других она возникает в результате энцефалита или кровоизлияний в мозг.
Слайд 8
Лихорадка при менингите неправильного типа, в тяжелых случаях возможны
глубокие нарушения терморегуляции с развитием гипо- и гипертермии. На
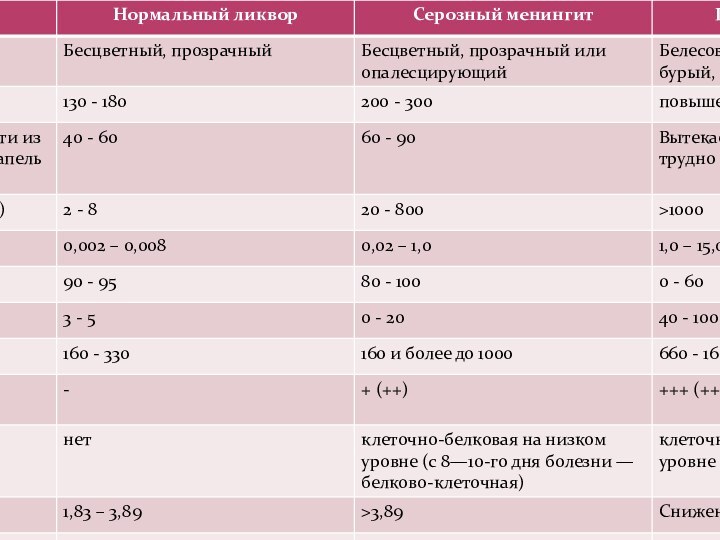
3—4-й день болезни часто присоединяется герпетическая инфекция. Наблюдается умеренная одышка. У детей до 3 лет и лиц пожилого возраста часто присоединяется пневмония. Пульс лабилен, отмечается склонность к тахикардии, но возможна и брадикардия. АД имеет тенденцию к повышению. Тоны сердца приглушены. ЭКГ указывает на дистрофические изменения миокарда. Язык обложен, сухой. Стул и мочеиспускание часто задержаны. Цереброспинальная жидкость при люмбальной пункции вытекает под высоким давлением, мутная, белая или желтоватая. Количество белка в ней увеличено, в мазке нейтрофилы составляют свыше 90% клеток, цитоз свыше 1,0×109/л, реакции Панди и Нонне — Апельта резко положительны, содержание глюкозы и хлоридов снижено.
Слайд 9
Наиболее тяжелым осложнением в остром периоде болезни является

отек и набухание мозга с его дислокацией. Это осложнение
может появиться в первые часы, но чаще возникает на 2—3-й день болезни. При этом после короткого периода психомоторного возбуждения развиваются кома, а также нарушения дыхания (чаще тахипноэ, нарушение ритма дыхательных движений, шумное дыхание с участием вспомогательной мускулатуры). Артериальное давление, особенно систолическое, повышено, но возможна и гипотензия. Частота сердечных сокращений резко возрастает, брадикардия наблюдается редко. Лицо становится багрово-синюшным, сальным, потоотделение усилено. Смерть, как правило, наступает от остановки дыхания.
К редким вариантам течения менингококкового менингита относятся случаи, при которых цереброспинальная жидкость остается прозрачной или слегка опалесцирующей. Отмечают умеренный плеоцитоз с преобладанием лимфоцитов (но всегда с увеличенным содержанием нейтрофилов!) и повышение содержания белка.
В крови у больных гнойным менингитом наблюдается значительныйлейкоцитоз (от 12,0 до 30,0×109/л и более), главным образом за счет полинуклеаров; эозинофилы. как правило, отсутствуют. СОЭ увеличена.
Слайд 10
Ригидность затылочных мышц – боль или невозможность привести

голову к груди.
Рефлекс Бабинского – штриховое раздражение подошвы по наружному
краю стопы от пятки до основания большого пальца вызывает тыльное сгибание большого пальца и подошвенное сгибание других пальцев (рефлекс физиологический до 2 лет жизни).
Рефлекс Кернига – попытка разогнуть ногу, согнутую в коленном и тазобедренном суставах под прямым углом, у ребенка, который лежит на спине, не удается (рефлекс физиологический до 4-6-месячного возраста).
Рефлекс Брудзинского (физиологический до 3-4 мес жизни):
- Верхняя: при пассивном сгибании головы у ребенка наблюдается быстрое сгибание ног в коленных и тазобедренных суставах;
- Средний: при нажатии ребром ладони на область лобкового сочленения у больного ребенка сгибаются ноги;
- Нижний: при пассивном сгибании одной ноги в коленном и тазобедренном суставах сгибается и другая нога.
Рефлекс Ласега – невозможность согнуть выпрямленную ногу в тазобедренном суставе более чем на 60-70е.
У новорожденных для диагностики менингита используют синдром Флатау (расширение зрачков при быстром наклоне головы вперед) и Лессажа (подтягивание ребенком ног к животу в подвешенном состоянии) в сочетании с клинической картиной.
Менингеальные знаки
Слайд 11
Первичный или этиологически недифференцированный диагноз менингита устанавливается на
основании сочетания триады синдромов:
1) оболочечного (менингеального) симптомокомплекса;
2) синдрома интоксикации;
3)
синдрома воспалительных изменений цереброспинальной жидкости.
Диагностика
Слайд 12
Спинномозговая жидкость.
Спинномозговую жидкость отбирают у больного при пункции
в объеме 2,0-5,0 мл на этапе поступлении в стационар
до начала антибиотикотерапии с соблюдением правил асептики. Ликвор после пункции распределяют для исследования следующим образом:
- 1,0 мл направляют в клиническую лабораторию для проведения общего ликворологического и цитологического исследования;
- 0,2 мл направляют для постановки полимеразной цепной реакции, которую выполняют в лабораториях, специально оснащенных всем необходимым для проведения такого рода исследований и имеющих разрешение на данный вид деятельности в установленном порядке;
Лабораторная диагностика
Слайд 13
- 1,0 мл направляют для первичного бактериологического посева
(если не сделан в отделении при пункции), бактериоскопии и
серологических исследований;
- 0,5 мл засевают в чашку с "шоколадным" агаром непосредственно у постели больного. Далее чашку хранят в условиях термостата при 37 град. C до доставки в лабораторию. Применение данной методики позволяет получить культуру возбудителя бактериального менингита на 18-24 часа раньше, чем по стандартной схеме посева материала в лаборатории и, тем самым, ускорить проведение исследования и выдачу ответа;
- 0,5 мл ликвора засевают в среду обогащения (в 5,0 мл 0,1% полужидкого питательного агара) непосредственно у постели больного и далее хранят при 37 град. C в условиях термостата до доставки в лабораторию.
Слайд 14
Кровь
Кровь отбирают из вены при поступлении больного в
стационар с соблюдением правил асептики и до начала антибиотикотерапии.
Образцы распределяют следующим образом:
- для бактериологического посева на гемокультуру отбирают - 5,0-10,0 мл крови у взрослых; 2,0-5,0 мл - у детей и 1,0-2,0 мл - у новорожденных и детей неонатального периода;
- 3,0-5,0 мл крови используют для серологических исследований с целью выявления специфических антигенов (встречный иммуноэлектрофорез - ВИЭФ) и специфических антител (реакция непрямой гемагглютинации - РНГА). Для получения достоверных результатов о нарастании титров антител в реакции РНГА важно исследовать парные сыворотки, т.е. сыворотки крови, взятые в первые дни болезни при поступлении больного в стационар и затем на 10-12 день заболевания;
- несколько капель крови наносят на предметное стекло для приготовления препарата "толстой капли" крови.