Слайд 2
О П Р Е Д Е Л Е
Н И Е
ПНЕВМОНИИ – группа инфекционных заболеваний, основным морфологическим
проявлением которых являются воспалительные изменения в респираторных отделах легких без признаков некроза легочной ткани.
Самостоятельное заболевание
Легочная форма общего инфекционного заболевания
(корь, бруцеллез и др.)
Осложнение другого патологического процесса, травмы, операции
Слайд 3
АНАТОМИЯ РЕСПИРАТОРНОГО ОТДЕЛА ЛЕГКИХ
Слайд 4
МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ ПРИ ПНЕВМОНИЯХ
** При неблагоприятном течении
процесса, в том числе при развитии осложнений, частота и
вид рентгенологических исследований определяются по клиническим показаниям.
Слайд 5
Отсутствие положительной динамики при контрольном рентгенологическом исследовании:
Возбудители не
чувствительны к выбранным антибиотикам.
В зоне пневмонической инфильтрации происходит формирование
абсцесса.
Пневмония возникла в результате обструкции крупного бронха.
Слайд 6
Ограничения Rg и КТ при пневмониях
Ни один из
визуальных методов исследования не позволяет определить:
Тяжесть течения заболевания;
клиническую
картину заболевания;
прогноз развития воспаления легких – осложнения, затяжное течение, исход (разрешение, формирование пневмосклероза);
этиологию воспалительного процесса.
Слайд 7
ОБЩИЕ РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ ПНЕВМОНИЙ
локальное понижение воздушности легочной
ткани (затенение)
нечеткие контуры уплотненного участка, за исключением мест
соприкосновения с междолевой плеврой;
видимость воздушных просветов бронхов в уплотненном участке
Слайд 8
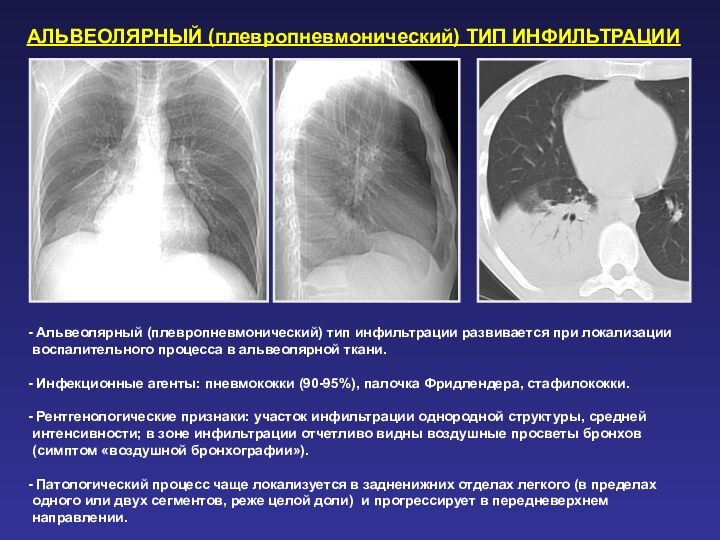
АЛЬВЕОЛЯРНЫЙ (плевропневмонический) ТИП ИНФИЛЬТРАЦИИ
Альвеолярный (плевропневмонический) тип инфильтрации
развивается при локализации воспалительного процесса в альвеолярной ткани.
Инфекционные
агенты: пневмококки (90-95%), палочка Фридлендера, стафилококки.
Рентгенологические признаки: участок инфильтрации однородной структуры, средней интенсивности; в зоне инфильтрации отчетливо видны воздушные просветы бронхов (симптом «воздушной бронхографии»).
Патологический процесс чаще локализуется в задненижних отделах легкого (в пределах одного или двух сегментов, реже целой доли) и прогрессирует в передневерхнем направлении.
Слайд 9
ОЧАГОВЫЙ (бронхопневмонический) ТИП ИНФИЛЬТРАЦИИ
Очаговый тип инфильтрации возникает при
остром воспалении альвеолярной ткани легкого, которое развивается на
основе уже возникшего бронхита или бронхиолита.
Инфекционные агенты: стафилококки, стрептококки, палочка инфлюэнцы, синегнойная палочка.
Рентгенологические признаки: участок инфильтрации легочной ткани неоднородной структуры, состоящий из полиморфных очагов с нечеткими контурами; зона инфильтрации занимает один или несколько сегментов; часто встречается двусторонняя локализация.
Около 10% бронхопневмоний не выявляются при рентгенографии.
Слайд 10
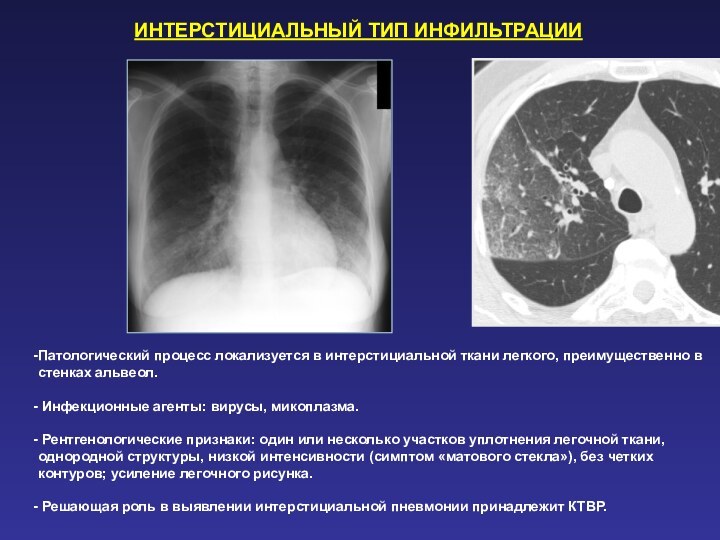
ИНТЕРСТИЦИАЛЬНЫЙ ТИП ИНФИЛЬТРАЦИИ
Патологический процесс локализуется в интерстициальной ткани
легкого, преимущественно в стенках альвеол.
Инфекционные агенты: вирусы, микоплазма.
Рентгенологические признаки: один или несколько участков уплотнения легочной ткани, однородной структуры, низкой интенсивности (симптом «матового стекла»), без четких контуров; усиление легочного рисунка.
Решающая роль в выявлении интерстициальной пневмонии принадлежит КТВР.
Слайд 11
ПЕРИСЦИССУРИТ – воспалительный процесс, локализующийся по периферии долей
и примыкающий к междолевым щелям.
Рентгенологические признаки:
наличие четкого
контура по ходу междолевой плевры,
нечеткость очертаний на границе с междолевой плеврой;
воздушные просветы сегментарных бронхов на фоне затемнения;
отсутствие объемного уменьшения пораженного отдела легкого (обычное расположение и нормальная конфигурация междолевой щели);
умеренное расширение корня, повышение его плотности на уровне расположения перисциссурита.
Слайд 12
ОСНОВНЫЕ ГРУППЫ ПНЕВМОНИЙ
ПЕРВИЧНЫЕ или ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ
ВТОРИЧНЫЕ или ВНУТРИГОСПИТАЛЬНЫЕ
ПНЕВМОНИИ
АСПИРАЦИОННЫЕ ПНЕВМОНИИ
ПНЕВМОНИИ В УСЛОВИЯХ ПОДАВЛЕННОГО ИММУНИТЕТА
Слайд 13
ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ
Возникают у здоровых людей при отсутствии
у них заболеваний или патологических состояний, способствующих развитию инфекционного
заболевания.
Основные инфекционные агенты: пневмококки, микоплазма.
Возбудители проникают в легкие через дыхательные пути (бронхогенно) обычно на фоне переохлаждения, стрессовой ситуации или острого респираторного заболевания.
Рентгенологическая картина определяется типом инфильтрации и стадией воспалительного процесса.
Слайд 14
ПНЕВМОКОККОВАЯ ПНЕВМОНИЯ
Развивается как самостоятельное заболевание.
Характеризуется острым началом
и яркой клинической картиной.
Развивается вследствие аспирации или ингаляции
патогенных возбудителей через дыхательные пути.
Рентгенологическая картина определяется стадией воспалительного процесса.
Дифференциальный диагноз: инфильтративный туберкулез, абсцесс, ателектаз.
Слайд 15
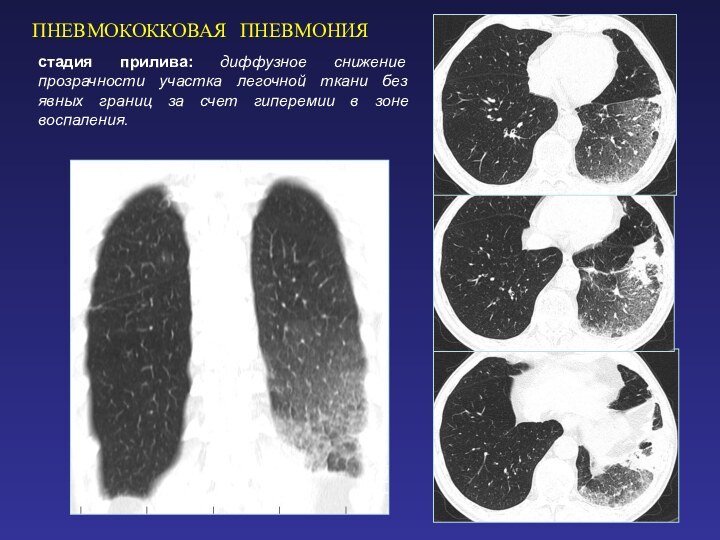
ПНЕВМОКОККОВАЯ ПНЕВМОНИЯ
стадия прилива: диффузное снижение прозрачности участка легочной
ткани без явных границ за счет гиперемии в зоне
воспаления.
Слайд 16
ПНЕВМОКОККОВАЯ ПНЕВМОНИЯ
Рентгенологические признаки:
стадия опеченения: зона альвеолярной инфильтрации
долевой или сегментарной протяженности, однородной структуры, средней интенсивности с
сохраненными воздушными просветами бронхов.
стадия разрешения: тень инфильтрата становится менее интенсивной, неоднородной, размеры ее уменьшаются.
Слайд 18
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Узловая форма центрального рака легкого
Слайд 19
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ: пневмония и рак легкого
Наличие тени прикорневого
узла характерно для рака легкого.
Полное рассасывание изменений под влиянием
лечения при пневмонии и неполное их исчезновение при центральном раке.
Определение на рентгенограммах (томограммах) просвета соответствующего бронха (сегментарного, долевого, промежуточного, главного) при пневмонии и культи этого бронха при центральном раке.
Отсутствие при бронхоскопии с биопсией морфологических изменений в бронхах при пневмонии и гистологическое или цитологическое подтверждение рака легкого, диагностированного при этом исследовании.
Розенштраух Л.С., 1991 г
Слайд 20
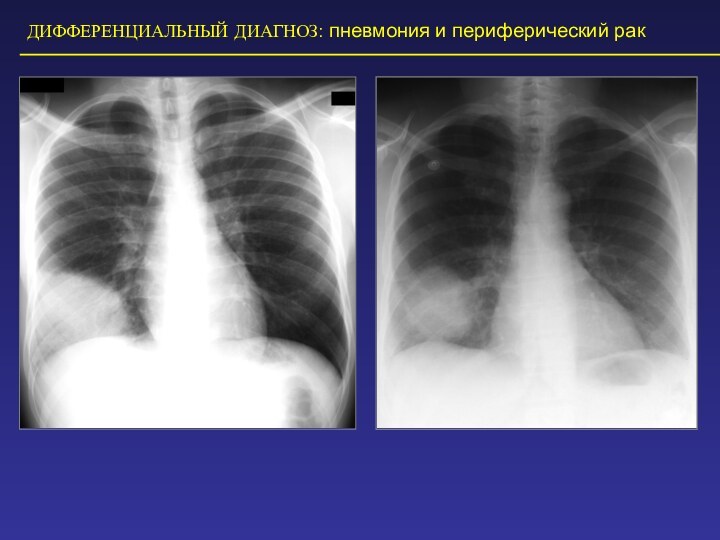
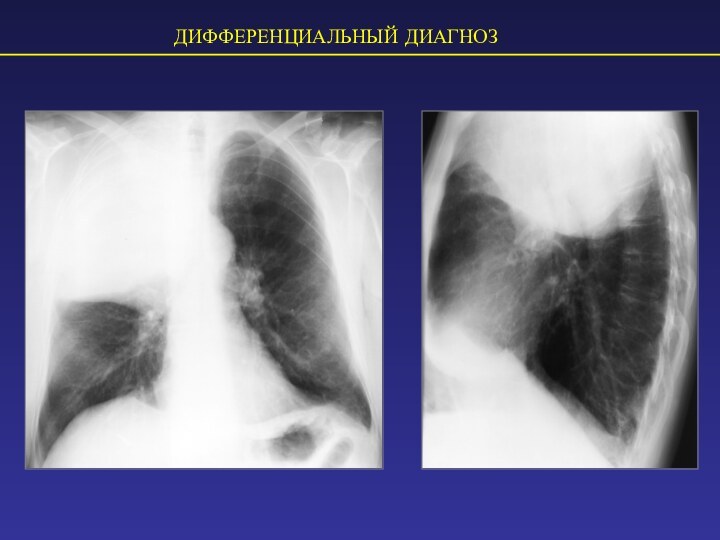
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ: пневмония и периферический рак
Слайд 21
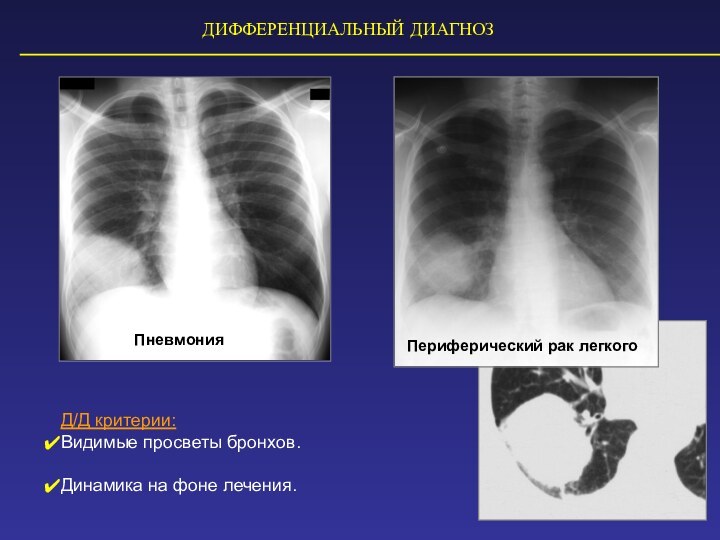
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Д/Д критерии:
Видимые просветы бронхов.
Динамика на фоне лечения.
Периферический
рак легкого
Пневмония
Слайд 23
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Ателектаз верхней доли левого легкого
Слайд 25
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Опухоль верхнего средостения
Слайд 27
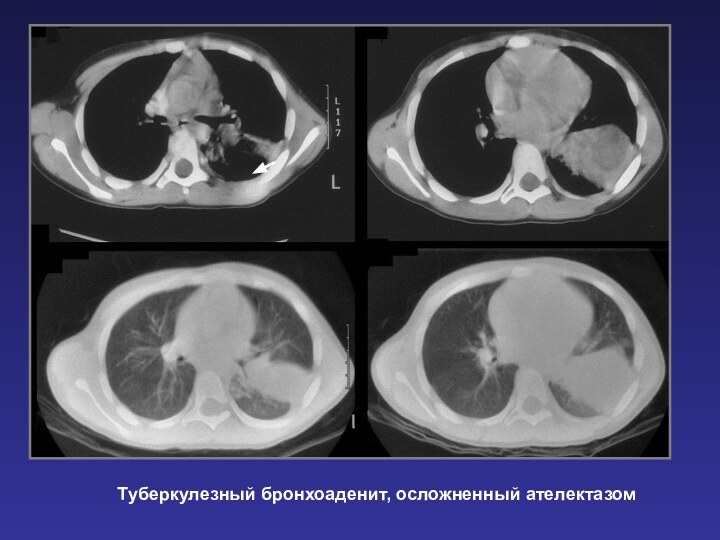
Туберкулезный бронхоаденит, осложненный ателектазом
Слайд 30
СТАФИЛОКОККОВЫЕ ПНЕВМОНИИ
ПЕРВИЧНЫЕ
Возникают у детей, пожилых людей и
лиц с ослабленным иммунитетом.
Характерна сезонность (зима, осень).
Развивается
бронхогенным путем на фоне острой респираторной вирусной инфекции.
Клиническая картина: кашель, слизисто-гнойная мокрота, кровохарканье, лейкоцитоз с нейтрофильным сдвигом. У детей – м.б. молниеносное течение с летальным исходом.
Рентгенологические признаки: двусторонне поражение, полиморфизм изменений, склонность к деструкции.
Слайд 31
St.aureus
Отрицательная динамика в течение 5 дней
СТАФИЛОКОККОВЫЕ ПНЕВМОНИИ
Слайд 32
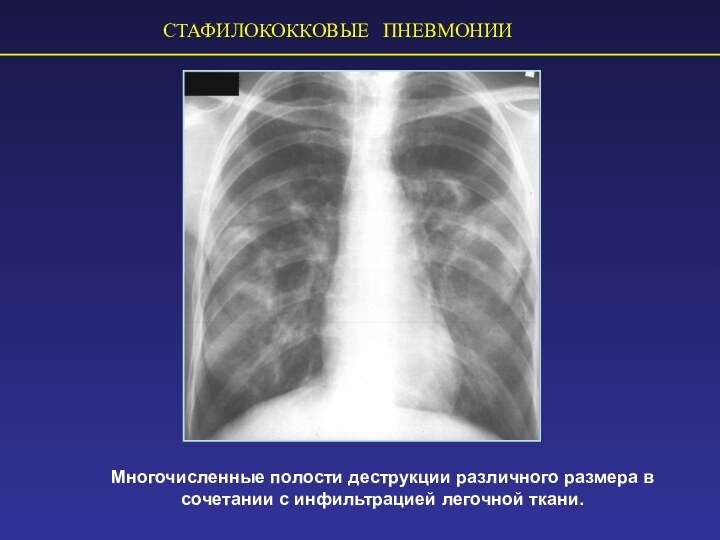
СТАФИЛОКОККОВЫЕ ПНЕВМОНИИ
Многочисленные полости деструкции различного размера в сочетании
с инфильтрацией легочной ткани.
Слайд 33
СТАФИЛОКОККОВЫЕ ПНЕВМОНИИ
ВТОРИЧНЫЕ
Возникают при гематогенном распространении инфекции при
остром или хроническом гнойном процессе.
Особенности рентгенологической картины:
полиморфизм изменений
быстрая
динамика лучевых симптомов
Дифференциальный диагноз:
нагноившиеся кисты, множественные истинные абсцессы легких, подострый диссеминированный туберкулез легких.
Слайд 34
СТАФИЛОКОККОВЫЕ ПНЕВМОНИИ
Рентгенологические признаки:
множественные инфильтраты округлой формы, 1-2
см в диаметре;
двустороннее поражение;
тонкостенные полости деструкции;
Слайд 35
ПНЕВМОНИИ, вызванные граммотрицательной инфекцией
Развивается у лиц среднего
и пожилого возраста, страдающих хроническими заболеваниями (алкоголизм, диабет).
Инфекционные
агенты: клебсиелла, синегнойная палочка, протеус, легионелла.
Тяжелое клиническое течение, высокая летальность.
Дифференциальный диагноз:
истинный абсцесс легкого; казеозная пневмония.
Слайд 36
ПНЕВМОНИИ, вызванные граммотрицательной инфекцией
обширное долевое затемнение (чаще локализуется
в верхней доле правого легкого);
увеличение объема пораженной доли,
междолевая плевра провисает, средостение может быть смещено в здоровую сторону;
Рентгенологические признаки
Слайд 37
ПНЕВМОНИИ, вызванные граммотрицательной инфекцией
Динамика пневмонии на фоне лечения.
Слайд 38
ПНЕВМОНИИ, вызванные граммотрицательной инфекцией
Пневмония, вызванная K. pneumoniae
Слайд 39
Характерно быстрое появление полостей деструкции в структуре инфильтрата
Пневмония,
вызванная K. pneumoniae
Слайд 40
ПНЕВМОНИИ, вызванные граммотрицательной инфекцией
Пневмония Фридлендера
формирование множественных абсцессов, которые
сливаясь, образуют большую полость с горизонтальным уровнем;
осложнения: эмпиема, пиопневмоторакс
Слайд 41
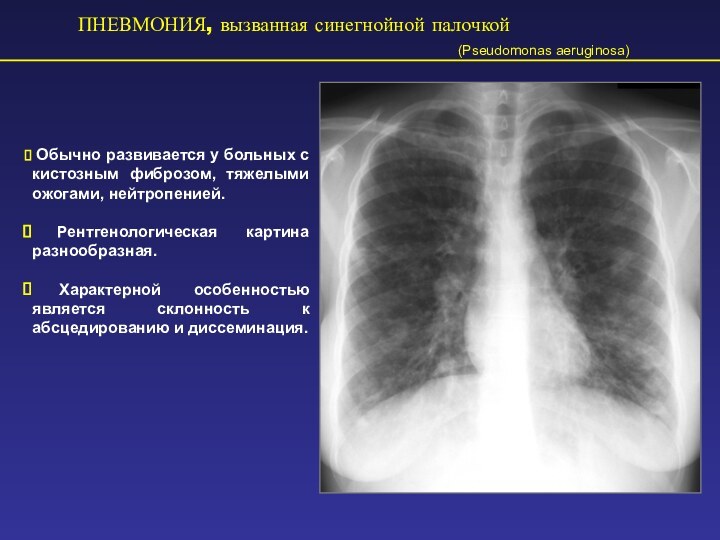
ПНЕВМОНИЯ, вызванная синегнойной палочкой
(Pseudomonas aeruginosa)
Обычно развивается у больных с кистозным фиброзом, тяжелыми ожогами, нейтропенией.
Рентгенологическая картина разнообразная.
Характерной особенностью является склонность к абсцедированию и диссеминация.
Слайд 42
ПНЕВМОНИЯ, вызванная синегнойной палочкой
(Pseudomonas aeruginosa)
Слайд 43
ВИРУСНЫЕ ПНЕВМОНИИ
Возникают у детей и подростков.
Инфекционные
агенты: адено- и риновирусы, вирусы гриппы.
Характеризуется интерстициальным типом
изменений легочной ткани.
Рентгенологические признаки:
усиление и деформация легочного рисунка по ячеистому типу;
мелкие очаговые тени малой интенсивности;
преобладание изменений в прикорневых отделах;
реакция корней легких;
разрешение начинается с исчезновения очаговых теней, интерстициальные изменения могут сохраняться до 2-4 недель.
Слайд 44
ВИРУСНЫЕ ПНЕВМОНИИ
Вирусная пневмония у ребенка 7 лет.
В проекции
верхней доли левого легкого определяются мелкоочаговые тени, двустороннее усиление
сосудистого рисунка в прикорневых отделах, расширение корней легких, нечеткость их контуров.
Слайд 45
ГРИППОЗНАЯ ПНЕВМОНИЯ
Регистрируется при эпидемии гриппа.
Развивается примерно у
10% больных гриппом.
Инфекционные агенты: вирусы гриппа (типы А
и В).
В клинической картине преобладают признаки токсикоза: гипертермия, головная боль, ломота в теле, тошнота, рвота.
Летальный исход отмечается при несвоевременной госпитализации, отягощенном анамнезе преимущественно у лиц старше 50 лет.
Характеризуется интерстициальным типом изменений легочной ткани.
Слайд 46
ИЗМЕНЕНИЯ В ЛЕГКИХ ПРИ ГРИППЕ
Непосредственное действие вируса.
Одышка. Цианоз.
Сухой
кашель
Примесь крови в мокроте
Аускультация: большое количество разнокалиберных хрипов
Тахикардия, гипотония.
Тяжелая
дыхательная недостаточность.
Летальный исход.
Присоединение вторичной микрофлоры
Может развиться в любые сроки (обычно на 3-5-й день болезни).
Сухой кашель сменяется влажным.
Мокрота слизисто-гнойная или гнойная.
Боль в грудной клетке, одышка.
Аускультация: локальное ослабление дыхания, крепитация или мелкопузырчатые влажные хрипы.
Возбудитель: стрептококк (70%), стафилококк (деструкция).
Слайд 47
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ИЗМЕНЕНИЙ В ЛЕГКИХ ПРИ ГРИППЕ
Слайд 53
МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Возникают у детей и лиц молодого
возраста.
Характеризуются инфильтрацией альвеол и интерстициальной ткани.
Рентгенологические изменения более
обширные, чем данные физикального обследования.
Рентгенологические признаки многообразные:
интерстициальные изменения;
по типу бронхопневмонии;
по типу бронхиолита;
двустороннее поражение;
плевральный выпот, распад не характерны;
разрешается в течение более длительного времени, чем бактериальная или вирусная пневмонии.
Дифференциальный диагноз:
с пневмониями всех других типов. Ведущая роль в диагностике принадлежит серологической идентификации микроорганизма.
Слайд 54
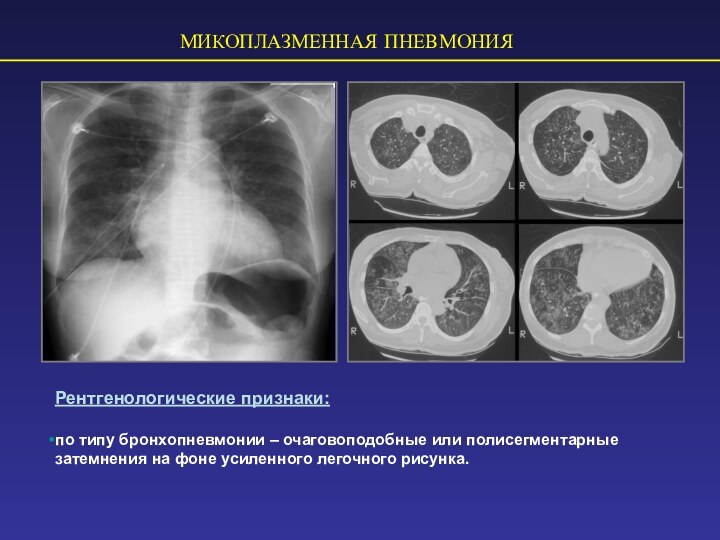
МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Рентгенологические признаки:
по типу бронхопневмонии – очаговоподобные или
полисегментарные затемнения на фоне усиленного легочного рисунка.
Слайд 55
МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Рентгенологические признаки:
по интерстициальному типу – усиление легочного
рисунка, нечеткость и деформация бронхососудистых пучков.
Слайд 56
МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Рентгенологические признаки:
по типу бронхиолита – усиление легочного
рисунка;
КТ: Y-образные структуры, расположенные на расстоянии 3-5 мм от
реберной плевры. Изменения обусловлены заполнением внутридольковых бронхов патологическим содержимым с последующим расширением их просвета.
Клиника: бронхообструктивный синдром.
Слайд 57
ПНЕВМОНИЯ ЛЕГИОНЕРОВ (легионеллез)
Встречается в виде эпидемий.
Является
пневмонической формой болезни легионеров.
Окончательный диагноз устанавливается на основании
серологического обследования.
Рентгенологические признаки:
ранняя стадия: односторонние очаговые тени или округлые инфильтраты на фоне усиленного легочного рисунка;
по мере прогрессирования формируются обширные долевые затемнения, процесс распространяется на оба легких;
выпот – часто,
деструкция – не характерна.
Слайд 58
Рентгенологическая характеристика пневмонических инфильтратов
Розенштраух Л.С., 1991 г
Слайд 59
Основной методикой лучевого обследования больных с предполагаемой или
установленной пневмонией является рентгенография органов грудной полости в двух
проекциях. Для уточнения данных рентгенографии может быть использована линейная или компьютерная томография.
Основным рентгенологическим признаком пневмонии является локальное уплотнение (затенение, участок инфильтрации) легочной ткани. При отсутствии симптома уплотнения легочной ткани рентгенологическое заключение о наличии пневмонии является неправомерным.
Рентгенологическое исследование проводится в начале заболевания и не ранее чем через 14 дней от начала АБ лечения. Рентгенологическое исследование может быть выполнено и в более ранние сроки при возникновении осложнений или существенном изменении клинической картины заболевания.
Тактика лучевого обследования при внебольничной пневмонии
Слайд 60
Рентгенологическая картина внебольничной пневмонии не имеет корреляции с
этиологией пневмонии, степенью тяжести её клинического течения или не
позволяет определить прогноз заболевания.
При рентгенологическом исследовании пневмонии в динамике изменения в легочной ткани постепенно уменьшаются, но сохраняются более длительное время, чем клиническая симптоматика.
Затяжное или рецидивирующее течение пневмонии является показанием для проведения томографического и бронхологического исследования для исключения центрального рака легкого, а также других воспалительных процессов в легочной ткани. Компьютерная томография имеет существенные преимущества в сравнении с линейной томографией в оценке состояния легочной ткани и бронхов.
Тактика лучевого обследования при внебольничной пневмонии
Слайд 61
ВНУТРИБОЛЬНИЧНЫЕ (госпитальные) ПНЕВМОНИИ
Являются осложнением многочисленных заболеваний и
патологических состояний.
Трудности рентгенологической диагностики связаны с наличием сопутствующих патологических
изменений в легочной ткани и плевре (отек, ателектаз, гидроторакс).
Большинство пневмоний характеризуется бронхопневмоническим типом инфильтрации и локализуется в нижних долях (особенно в верхушечных и задних базальных сегментах, чаще правого легкого).
Слайд 62
1. Используемые методики рентгенологического обследования.
Факторы, влияющие на выявление вторичных пневмоний
Полноценное
многопроекционное рентгенологическое исследование в условиях рентгеновского кабинета значительно повышает выявление вторичных пневмоний.
Проведение рентгенографии палатным аппаратом значительно снижает качество снимков.
Выполнение одного снимка в прямой задней проекции, в положении лежа, на неглубоком вдохе затрудняет интерпретацию изменений в легких.
Частые причины диагностических ошибок;
высокое положение диафрагмы в положении больного лежа на спине приводит к уменьшению объема и уплотнению нижних долей;
гиповентиляция при недостаточно глубоком вдохе приводит к понижению прозрачности легочной ткани;
накопление жидкости в плевральной полости вызывает сгущение легочного рисунка в наддиафрагмальных отделах.
Слайд 63
Факторы, влияющие на выявление вторичных пневмоний
2. Наличие сопутствующих
патологических изменений в легочной ткани и плевре: отек легких,
застойные изменения, ателектаз, гидроторакс.
Заключение о развитии пневмонии больше основывается на клинических симптомах, чем на рентгенологических данных, в том числе результатах КТ.
Чем более выражено уплотнение легочной ткани в результате неинфекционного процесса, (отека, гиповентиляции), тем меньше вероятность выявления вторичной пневмонии при рентгенологическом исследовании.
Основной задачей рентгенологического исследования является своевременное выявление или исключение основного заболевания или патологического процесса на фоне которого потенциально может развиться вторичная пневмония.
Слайд 64
АСПИРАЦИОННЫЕ ПНЕВМОНИИ
Характер патологического процесса в легких определяется
видом аспирации.
Нейтральные жидкости (вода, кровь) : бронхопневмония.
Кислое желудочное
содержимое: химический пневмонит, присоединение инфекции вызывает развитие обширной пневмонии.
Типичные признаки: двустороннее поражение, локализация в нижних долях, склонность к абсцедированию.
Слайд 65
ПНЕВМОНИИ
У БОЛЬНЫХ ИММУНОДЕФИЦИТОМ
Слайд 66
ПНЕВМОНИИ У БОЛЬНЫХ С ИММУНОДЕФИЦИТОМ
Пневмонии у больных с
иммунодефицитом имеют важное клиническое значение, т.к. являются основной причиной
их смерти.
Инфекционные агенты: простейшие (Pneumocystis carinii), патогенные грибы (Aspergil, Histoplasma capsulatum, Coccidiodis immitis), бактерии (Streptococcus pneumonia, Haemophilus influenza), вирусы (Cytomegalovirus).
Этиология воспалительного процесса существенно зависит от характера и длительности основного заболевания: нейтропения - бактериальная и грибковая инфекция; лимфопения - вирусная и протозойная инфекция.
Рентгенологическая диагностика проводится с учетом клинической картины заболевания. Исследование начинают с обзорной рентгенографии легких в двух проекциях.
У 10-15% больных изменения на рентгенограммах могут отсутствовать. В этих случаях показано проведение КТ.
Слайд 67
ПНЕВМОНИИ У БОЛЬНЫХ ХОБЛ
ИНФЕКЦИОННЫЕ ФАКТОРЫ:
бактерии 50-60%
вирусы 20-25%
НЕИНФЕКЦИОННЫЕ ФАКТОРЫ:
ТЭЛА
атмосферные поллютанты
Инфекционное обострение ХБ\ХОБЛ
Пневмония
Слайд 68
Наиболее часто встречающиеся респираторные возбудители при ХОБЛ
Слайд 69
Диагностика пневмонии на фоне ХОБЛ
Черняев А.Л. Диагностические ошибки
в пульмонологии. Пульмонология, 2005, №3, 5-11.
Пневмония при ХОБЛ была
обнаружена в 70,9% наблюдений.
Пневмония при ХОБЛ не была выявлена в 34,7% случаев.
У наблюдавшихся в поликлинике пневмония на фоне ХОБЛ не была распознана в 82,1% случаев.
Среди субъективных причин гипо- и гипердиагностики пневмоний 25% приходится на неправильную трактовку данных рентгенологического исследования легких.
Слайд 70
Трудности выявления пневмонии на фоне ХОБЛ при рентгенологическом
исследовании
Проявления основного заболевания, нивелирующие или симулирующие пневмонию.
Отсутствие данных предшествующих
рентгенологических обследований.
«Рентгенонегативные» пневмонии.
Слайд 71
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
Возбудитель: Pneumocystis carinii
Пневмоцистная пневмония – самая распространенная
оппортунистическая инфекция дыхательных путей у ВИЧ-инфицированных больных (встречается в
60-80% случаев).
Риск развития пневмонии увеличивается при снижении лимфоцитов CD ниже 200(мкл в степени-1).
Клинические проявления: лихорадка, одышка, непродуктивный кашель.
Диагностические критерии: наличие возбудителя в БАЛ. Отсутствие возбудителя в мокроте не исключает пневмоцистную пневмонию.
Слайд 72
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
В начале заболевания – двусторонние участки интерстициальной
инфильтрации в субплевральных зонах, обычно несимметричные.
Слайд 73
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
При отсутствии лечения размеры инфильтратов увеличиваются, они
сливаются и формируют двусторонние обширные уплотнения легочной ткани по
типу матового стекла.
Слайд 74
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
При прогрессировании заболевания изменения приобретают распространенный альвеолярный
характер.
Слайд 75
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
длительное течение может приводить к формированию воздушных
полостей, пневматоцеле, которые являются причиной спонтанного пневмоторакса.
Слайд 76
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
Пневмоцистная пневмония в динамике
Слайд 77
ЦИТОМЕГАЛОВИРУСНАЯ ПНЕВМОНИЯ
Возбудитель: Cytomegalovirus
Развивается у 10-40% пациентов после пересадки
костного мозга (в течение 30-100 дней после трансплантации).
У ВИЧ-инфицированных
больных развивается при снижении лимфоцитов CD ниже 100 (мкл в степени-1).
Клинические симптомы: лихорадка, непродуктивный кашель, одышка, гипоксемия.
Диагностические критерии: обнаружение возбудителя в БАЛ, в биоптатах, полученных при трасбронхиальной биопсии легкого.
Рентгенологическая и КТ картина многообразная.
Слайд 78
ЦИТОМЕГАЛОВИРУСНАЯ ПНЕВМОНИЯ
Клиновидные уплотнения легочной ткани
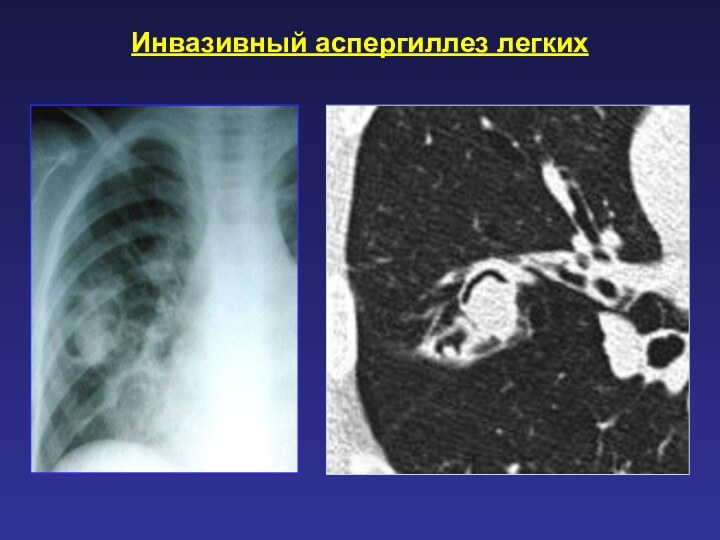
Слайд 80
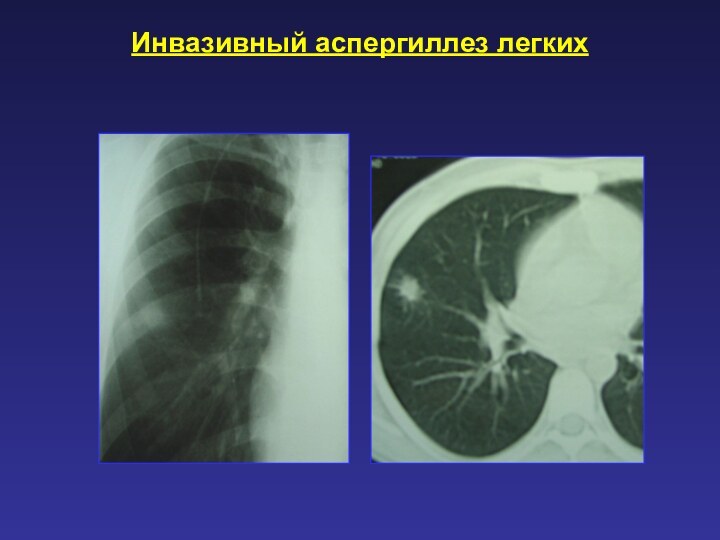
Инвазивный аспергиллез легких
Возбудитель: Aspergillus spp
Возникает у больных в
условиях подавленного иммунитета.
Отличается тяжестью клинических проявлений: лихорадка, непродуктивный
кашель, при развитии инфарктов может симулировать клинику ТЭЛА.
Летальность высокая -50-85%*.
Диагностические критерии: выявление возбудителя в БАЛ.
*Denning D.W. , 1996
Слайд 89
Микозы у ВИЧ-инфицированных пациентов
Высокая частота
Микозы легких – одна
из основных причин смерти у ВИЧ-инфицированных больных.
Тяжесть клинических проявлений
Многообразие
возбудителей микозов
Определенные клинические формы микозов считаются значимыми для определения стадии ВИЧ-инфекции
Развитие микоза свидетельствует о прогрессировании процесса и о переходе бессимптомной стадии в клинически значимую
Слайд 90
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ЛЕГОЧНОЙ ИНФЕКЦИИ у ВИЧ-инфицированных больных
Слайд 92
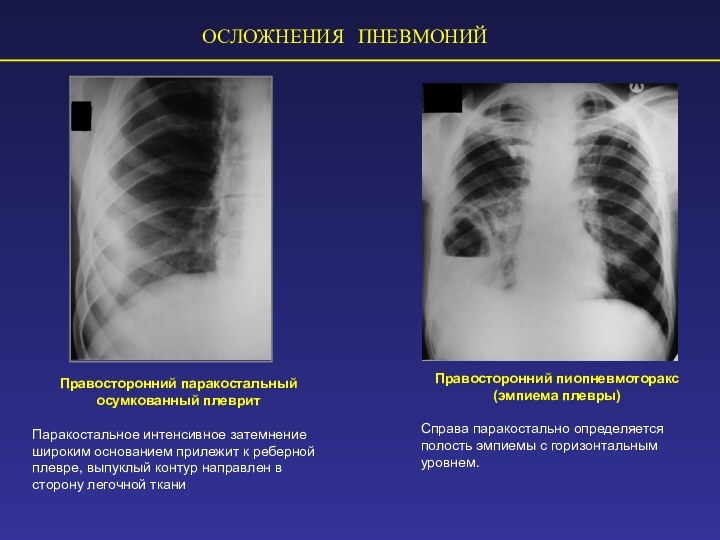
ОСЛОЖНЕНИЯ ПНЕВМОНИЙ
ЭКССУДАТИВНЫЙ ПЛЕВРИТ – 30-50% больных.
Ограниченный плеврит
Контур правого
купола диафрагмы нечеткий, латеральный синус затемнен, инфильтрация легочной ткани
в базальных отделах правого легкого.
Обширный плеврит
Справа вдоль костальной плевры интенсивное однородное затемнение с косой верхней границей (линия Дамуазо).
Слайд 93
ОСЛОЖНЕНИЯ ПНЕВМОНИЙ
Правосторонний паракостальный осумкованный плеврит
Паракостальное интенсивное затемнение широким
основанием прилежит к реберной плевре, выпуклый контур направлен в
сторону легочной ткани
Правосторонний пиопневмоторакс (эмпиема плевры)
Справа паракостально определяется полость эмпиемы с горизонтальным уровнем.
Слайд 94
ОСЛОЖНЕНИЯ ПНЕВМОНИЙ
Абсцедирование возникает в результате проникновения в зону
пневмонической инфильтрации гноеродной флоры.
Клинически характеризуется резким ухудшением самочувствия на
фоне АБТ либо отсутствием положительной клинической и рентгенологической динамики процесса в течение первых 10-15 дней лечения.
Рентгенологические признаки: повышение интенсивности тени инфильтрата, исчезновение в нем воздушных просветов бронхов; увеличение объема пораженной части легкого; появление деструкции.
Слайд 95
КТ исследования в динамике с интервалом в 21
день: благоприятное течение двусторонней нижнедолевой бронхопневмонии пневмонии с полным
восстановлением нормальной структуры легочной ткани.
ИСХОДЫ ПНЕВМОНИЙ
Слайд 96
ИСХОДЫ ПНЕВМОНИЙ
ЗАТЯЖНАЯ ПНЕВМОНИЯ- состояние при котором клинические и
рентгенологические изменения сохраняются в течение 3 месяцев.
Без знания анамнеза
и при отсутствии рентгенологического архива отличить острую пневмонию от затяжной практически невозможно.
Во всех случаях затяжной пневмонии показано тщательное обследование пациента, включающее бронхоскопию и КТ, для выявления причин неблагоприятного течения заболевания или исключения другого патологического процесса, имеющего сходную клинико-рентгенологическую картину.
Развитие затяжной пневмонии:
медленное, но полное разрешение;
исход в ограниченный пневмосклероз;
переход в хроническую стадию.
Слайд 97
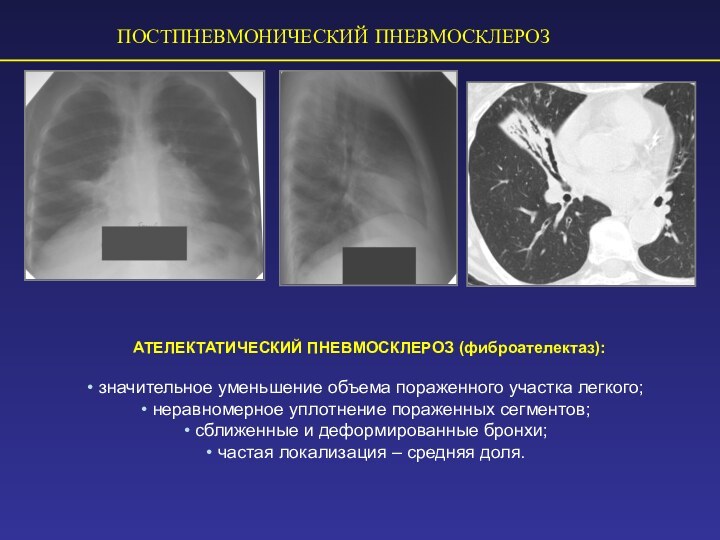
ПОСТПНЕВМОНИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ
ПРИЧИНЫ РАЗВИТИЯ:
избыточная пролиферация соединительнотканных элементов
при
первичном поражении интерстиция;
организация воспалительного экссудата с
формированием карнификации.
Рентгенологические варианты скиалогической картины постпневмонического пневмосклероза:
ателектатический
тяжистый
сетчатый
опухолеподобный шаровидный
опухолеподобный прикорневой
Для всех форм постпневмонического пневмосклероза характерна стабильная рентгенологическая картина!!!
Слайд 98
ПОСТПНЕВМОНИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ
АТЕЛЕКТАТИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ (фиброателектаз):
значительное уменьшение объема пораженного
участка легкого;
неравномерное уплотнение пораженных сегментов;
сближенные и деформированные
бронхи;
частая локализация – средняя доля.
Слайд 99
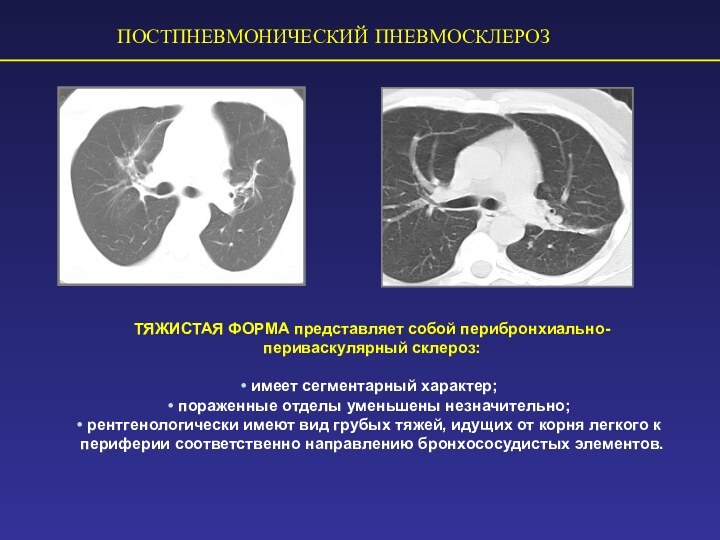
ПОСТПНЕВМОНИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ
ТЯЖИСТАЯ ФОРМА представляет собой перибронхиально-периваскулярный склероз:
имеет
сегментарный характер;
пораженные отделы уменьшены незначительно;
рентгенологически имеют вид
грубых тяжей, идущих от корня легкого к периферии соответственно направлению бронхососудистых элементов.
Слайд 100
ПОСТПНЕВМОНИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ
СЕТЧАТАЯ ФОРМА характеризуется избыточным развитием соединительной ткани
в междольковых перегородках, стенках бронхиол, мелких бронхах:
усиление, деформация, сетчатая
трансформация легочного рисунка на ограниченном участке.
Слайд 101
ПОСТПНЕВМОНИЧЕСКИЙ ПНЕВМОСКЛЕРОЗ
Опухолеподобный шаровидный
ОПУХОЛЕПОДОБНЫЙ ШАРОВИДНЫЙ ПНЕВМОСКЛЕРОЗ представляет сбой периферически
расположенный карнифицированный фокус. Рентгенологическая картина: локальное неоднородное уплотнение неправильно-округлой
формы, пронизанное тяжами, неровные нечеткие контуры.
ОПУХОЛЕПОДОБНЫЙ ПРИКОРНЕВОЙ ПНЕВМОСКЛЕРОЗ рентгенологически имеет вид узлоподобной тени неправильно-округлой формы в прикорневой области с неровными контурами, неоднородной структуры, с отходящими от нее плотными линейными тяжами.
Слайд 102
ХРОНИЧЕСКАЯ ПНЕВМОНИЯ
Хроническая пневмония – локализованный процесс, являющийся результатом
неразрешившейся острой пневмонии, морфологическим субстратом которого наряду с воспалительной
инфильтрацией легочной ткани, является пневмосклероз, и клинически проявляющийся в повторных обострениях воспаления в пораженной части легкого.
Слайд 103
ИНФЕКЦИОННЫЕ ДЕСТРУКЦИИ ЛЕГКИХ
АБСЦЕСС ЛЕГКОГО
ГАНГРЕНА ЛЕГКОГО
ГАНГРЕНОЗНЫЙ АБСЦЕСС
Инфекционные деструкции легких
– группа неспецифических воспалительных процессов, основным морфологическим признаком которых
является гнойно-некротическое воспаление легочной ткани с последующим образованием полостей деструкции.
Слайд 104
АБСЦЕСС ЛЕГКОГО
Определение:
Абсцесс легкого (простой, гнойный абсцесс) – некротический
очаг в легочной паренхиме, который характеризуется полным отграничением некротических
масс от окружающей их легочной ткани посредством пиогенной капсулы и быстрым гнойным расплавлением участка некроза.
По генезу:
Бронхогенные (аспирационные, пневмонические);
Гематогенные (септические);
Травматические (при ранениях грудной клетки).
По давности заболевания:
Острые (до 3-х месяцев)
Хронические (более 3-х месяцев)
Слайд 105
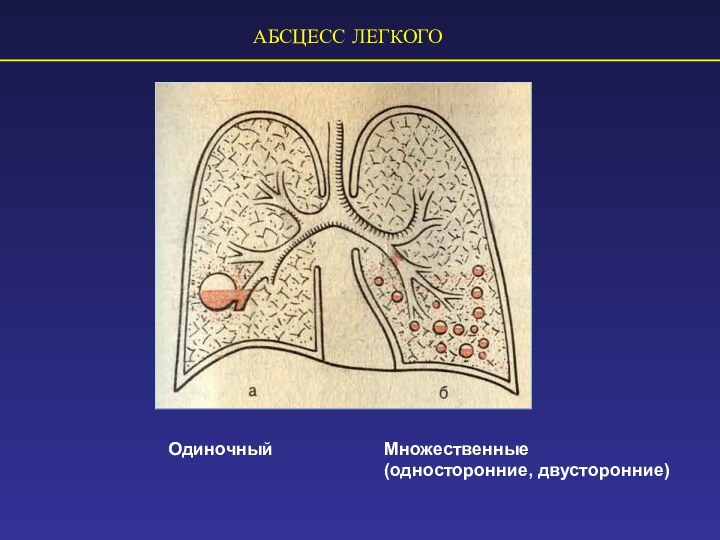
АБСЦЕСС ЛЕГКОГО
Одиночный
Множественные
(односторонние, двусторонние)
Слайд 106
По отношению к корню легкого:
АБСЦЕСС ЛЕГКОГО
Центральный
(прикорневой)
Периферический
(кортикальный)
Слайд 107
АБСЦЕСС ЛЕГКОГО: патоморфология
Стадия формирования абсцесса
Стадия дренирования абсцесса
Слайд 109
ОСТРЫЙ АБСЦЕСС ЛЕГКОГО
Рентгенологические признаки:
интенсивное гомогенное уплотнение легочной
ткани без четких контуров и видимых просветов бронхов;
объем
пораженной части легкого увеличен;
размеры вариабельны, в большинстве случаев не менее 3 см.
Дифференциальный диагноз:
Плевропневмония, инфильтративный туберкулез легких.
Слайд 111
ОСТРЫЙ АБСЦЕСС ЛЕГКОГО
Рентгенологические признаки:
полость с горизонтальным уровнем;
стенки абсцесса имеют неравномерную толщину;
внутренний контур полости обычно
ровный и четкий;
наружные контуры нечеткие, размытые;
в окружающей легочной паренхиме – воспалительная инфильтрация.
Дифференциальный диагноз:
Распадающийся периферический рак, каверна, эхинококковая киста.
Слайд 113
ОСТРЫЙ АБСЦЕСС ЛЕГКОГО
Неровность внутренних контуров абсцесса обусловлена пристеночными
секвестрами. Наличие секвестров всегда свидетельствует об активности воспалительного процесса.
Слайд 114
ОСТРЫЙ АБСЦЕСС ЛЕГКОГО
По мере отторжения некротических масс
формируется капсула абсцесса, стенки становятся равномерными по толщине с
ровными внутренними контурами.
Постепенно происходит уменьшение размера полости, исчезновение перифокальной инфильтрации и уровня жидкости.
В течение 1-3 месяцев формируется тонкостенная полость или происходит ее полная облитерация.
Слайд 115
ХРОНИЧЕСКИЙ АБСЦЕСС ЛЕГКОГО
Длительно текущий (более 3 месяцев)
нагноительный процесс, который является исходом острого гнойного или гангренозного
абсцесса.
Отличается рецидивирующим течением с обострениями и ремиссиями.
Рентгенологическая картина характеризуется наличием полости неправильной формы, окруженной зоной пневмосклероза с вторичными бронхоэктазами. Объем пораженной части легкого уменьшен.
Признаки обострения процесса: полость увеличивается в размерах, приобретает округлую форму, в ней появляется уровень жидкости и секвестры; выявляется перифокальная инфильтрация легочной ткани.
Слайд 116
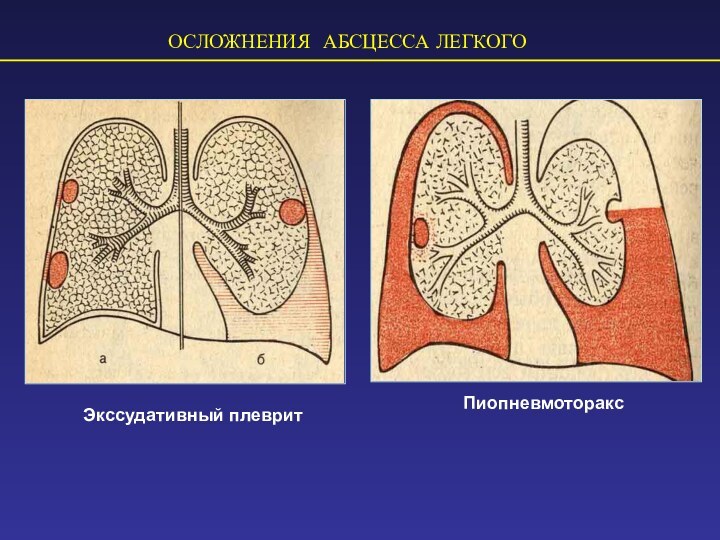
ОСЛОЖНЕНИЯ АБСЦЕССА ЛЕГКОГО
Экссудативный плеврит
Пиопневмоторакс
Слайд 117
ГАНГРЕНОЗНЫЙ АБСЦЕСС ЛЕГКОГО
Гангренозный абсцесс – переходная форма между
абсцессом и гангреной, при котором формируется полость, содержащая медленно
расплавляющиеся секвестры, а некроз и распад легочной ткани имеют менее распространенный характер, чем при гангрене.
Рентгенологическая картина характеризуется обширной инфильтрацией легочной ткани на фоне которой формируется полость больших размеров, содержащая пристеночные и свободные секвестры.
Слайд 118
ГАНГРЕНА ЛЕГКОГО
Определение:
Гангрена легкого – острое прогрессирующее гнилостное расплавление
легочной ткани без четкого отграничения.
Рентгенологические признаки:
выраженная инфильтрация легочной
ткани;
множественные неправильной формы полости деструкции с неравномерно утолщенными стенками, содержащие горизонтальный уровень жидкости и секвестры.
Дифференциальный диагноз:
Казеозная пневмония.
Слайд 127
ТУБЕРКУЛЕЗНЫЙ БРОНХОАДЕНИТ
КТ семиотика:
одностороннее увеличение лимфатических узлов перитрахеобронхиальной
группы
Больной Б., 13 лет
Слайд 128
Рентгенологические признаки:
крупноочаговая сливная геморрагическая пневмония;
быстрое развитие
патологических изменений в легких;
поражение легочной ткани не всегда
равномерное;
Клиника: кровохарканье, тяжелая ДН и ССН.
Слайд 129
ГРИППОЗНАЯ ПНЕВМОНИЯ
Рентгенологические признаки:
- усиление и деформация легочного рисунка
по ячеистому типу;
- мелкие очаговые тени малой интенсивности;
- локализация
в средних и нижних отделах одного или обоих легких;
- реакция корней легких.