Слайд 2
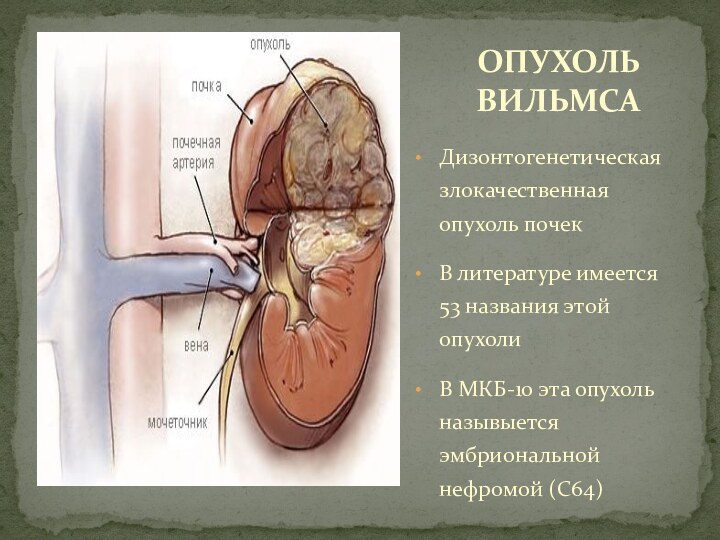
Дизонтогенетическая злокачественная опухоль почек
В литературе имеется 53
названия этой опухоли
В МКБ-10 эта опухоль назывыется эмбриональной нефромой
(С64)
ОПУХОЛЬ ВИЛЬМСА
Слайд 3
Макс Вильмс (Max Wilms) нем. хирург, профессор, ученик
Тренделенбурга.
Опухоль названа в честь Макса Вильмса, который впервые
описал клиническую картину и дал гистологическую характеристику опухоли в 1899 г.
Частота 7-8:100.000 детей в возрасте до 14 лет в
год;
Более 80% всех случаев рака мочеполовой системы у детей младше 14 лет;
Около 20% из всех солидных новообразований у детей;
Чаще всего от 2 до 5 лет, несколько чаще у девочек ( 55, 89%) . (М.Ф. Трапезнкова, 1989)
Этиология
Причины развития опухоли окончательно не установлены
Генетические нарушения в таких
геннах - супрессорах : WT1, WT2, 13.
НО, существует мнение , что в большинстве случаев опухоль не передается по насдедству и пусковым механизмом в развитии могут служить эгзогенная интоксикация и воздействие радиации во время первой половины беременности.
Патогенез
Имеет четко дифференцированное мезодермальное происхождение
Возникает на стадии метанефроса и
характеризуется тем, что часть клеток мезодермы не дифференцируется и начинает беспорядочно разрастаться и в процесс вовлекаются эпителиальные, соединительно- тканные элементы.
Слайд 7
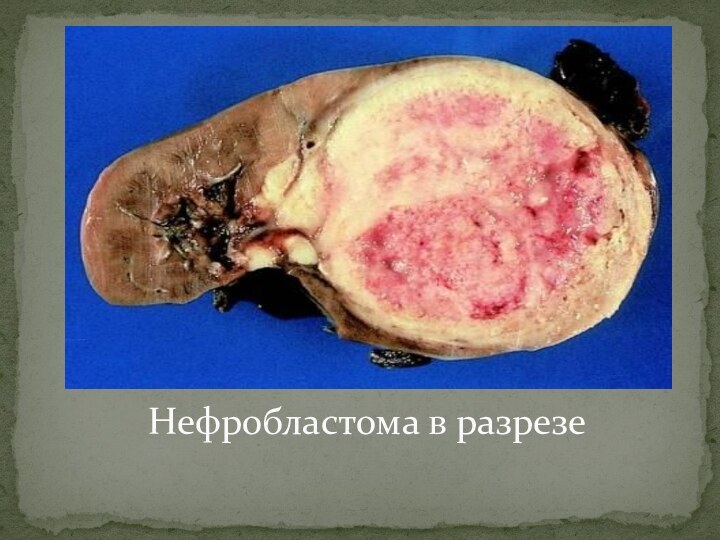
МАКРОСКОПИЧЕСКИ
представляется в виде крупного мясистого образования или
узлов. Имеющих сферическую форму, разделенных плотной тканью и чаще
заполненных студнеобразной массой смешанной с тканевыми остравками.
Слайд 10
МИКРОСКОПИЧЕСКИ опухоль имеет «пестрый» состав: эпителиальные клетки,
поперечно- полосатая мускулатура, остатки нервных ганглиев, соединительная и хрящевая
ткань
Слайд 11
КЛАССИФИКАЦИЯ
Гистологическая
классификация опухолей почки по Smidt/Harms
Классификация нефробластомы по системе TNM
Национальная классификация опухолей Вильмса по стадиям(США).
Слайд 12
Гистологическая классификация опухолей почки по Smidt/Harms
Слайд 13
Клиническая (сTNM) классификация нефробластомы
Слайд 14
Клиническое стадирование
I стадия – опухоль локализуется в пределах
почки, возможно полное удаление;
II стадия – опухоль распространяется
за пределы почки, возможно полное удаление, в т.ч.:
• прорастание капсулы почки, с распространением в околопочечную клетчатку
• поражение внепочечных сосудов( инфильтрация или содержат опухолевые тромбы)
Слайд 15
III стадия – остаточна негематогенная опухоль распростронена в
пределах живота:
• пред- или интраоперационный разрыв
опухоли;
• метастазы по брюшине,
• поражение внутрибрюшных лимфоузлов, за исключением регионарных ,
• опухолевый выпот в брюшную полость,
• нерадикальное удаление
Слайд 16
IV стадия – гематогенные метастазы, т.е. легкие, печень,
кости и головной мозг.
V стадия – двусторонняя нефробластома
Варианты
:
А – поражение одного из полюсов обоих почек.
Б – поражение одной почки с вовлечением ворот в опухолевой процесс (тотальное или субтотальное) и одного из полюсов второй почки.
С – поражение обеих почек с вовлечением в процесс ворот (тотальное или субтотальное).
Слайд 17
Клиническая картина
(Зависит
от стадии заболевания, наличии метастазов и возраста ребенка)
На ранней
стадии проявления скудные и неспецифичны:
Бледность кожи, слабость, недомогание, раздражительность
Тошнота, беспричинная рвота, снижение аппетита
Похудание, отставание ребенка в росте
Периодически субфебрильная температура
В лаб.показателях: незначительная анемия, повышеная СОЭ, следы белка в моче
Слайд 18
В период развернутой клинической картины :
Обнаружение опухоли в
брюшной полости (в 90% случаев)при пальпации плотная и гладкая,
реже бугристая;
Боли не характерны;
Повышение АД.
На поздних стадиях :
Асимметрия живота, наличие подкожной венозной сети , желтуха;
Боль в животе;
Изменение цвета мочи( макрогематурия)
Слайд 19
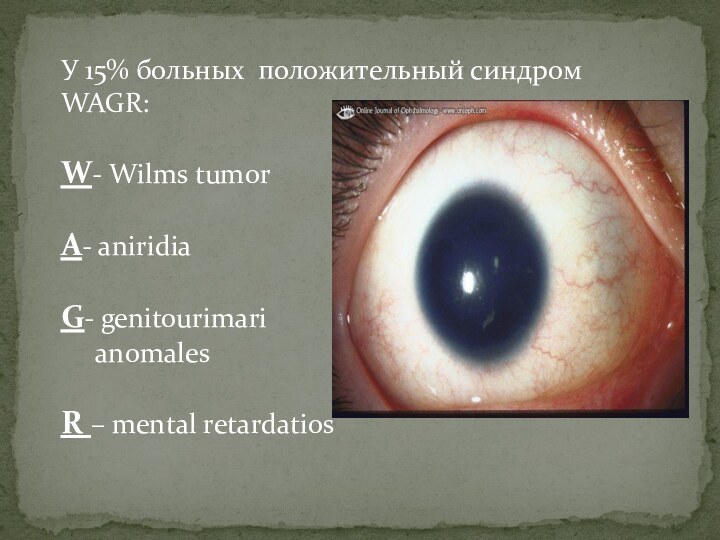
У 15% больных положительный синдром WAGR:
W- Wilms tumor
A-
aniridia
G- genitourimari
anomales
R – mental
retardatios
Диагностика
Тщательно собранный анамнез ( не было ли раньше однократной
гематурии, бысро проходящей боли в животе)
Правильно проведенная пальпация живота
ОАК и ОАМ: амнемия, повышение СОЭ, протеинурия, микро- и макрогематурия
Слайд 21
Ультразвуковая диагностика
Является высоко информативным скрининговым методом
Позволяет выявить
наличие опухоли ( обычно представлена эхонегативным узлом, свободным от
внутренних структур)
Распростроненность процесса
Выявить тромб в нижней полой вене
Слайд 22
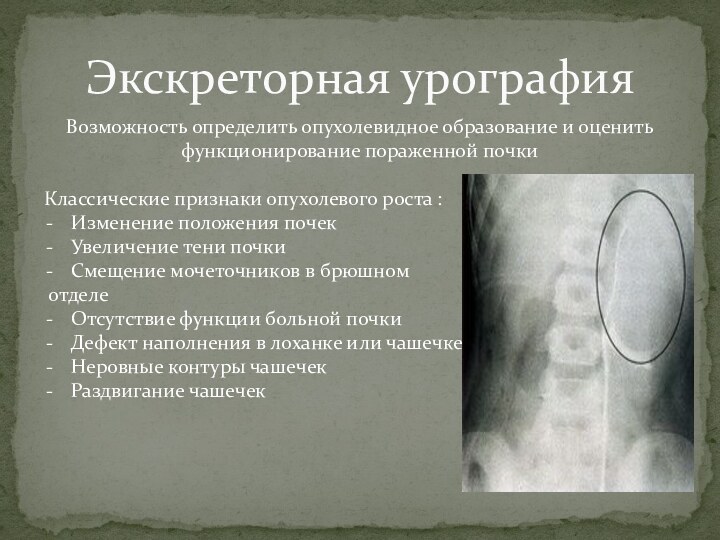
Экскреторная урография
Возможность определить опухолевидное образование и оценить функционирование
пораженной почки
Классические признаки опухолевого роста :
Изменение положения почек
Увеличение тени
почки
Смещение мочеточников в брюшном
отделе
Отсутствие функции больной почки
Дефект наполнения в лоханке или чашечке
Неровные контуры чашечек
Раздвигание чашечек
Слайд 23
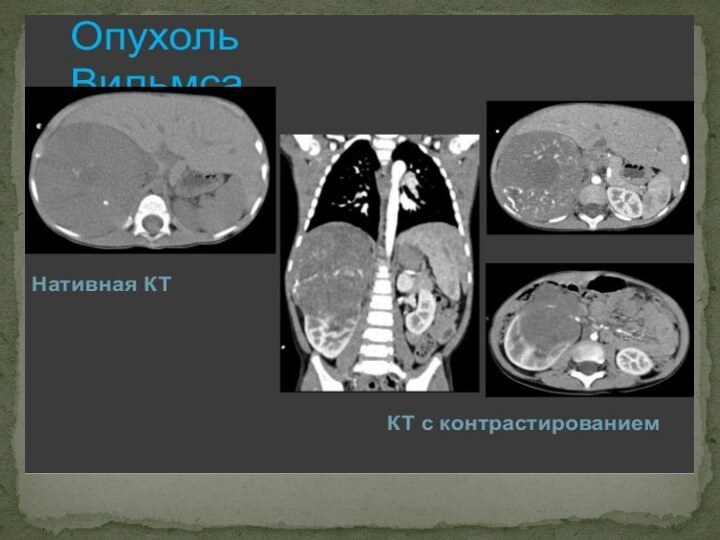
Компьютерная томография
Брюшной полости и забрюшинного пространства
Локализация и размеры
опухоли
Глубину прорастания и структуру
Тромбирование почечных вен и v.cava inf.
Лимфа-
и гематогеные метастазы
Слайд 25
Магнитно-резонансная томография
Получение многоплановых изображений в любой плоскости
Возможность получения
изображения сосудов без использования йодсодержащих контрастных веществ
Слайд 26
Рентгеннограмма грудной клетки и черепа – для выявления
метастазов в легких, головном мозге и костях черепа
Радиоизотопное сканирование
скелета – для выявления метастазов в костях
Слайд 27
ТПСА
Сывороточный маркер опухолевой активности
Значительно повышен по сравнению с
пациентами с доброкачественными новообразованиями почек, снижается в процессе лечения
Слайд 28
Дифференциальная диагностика
Необходимо проводить с :
Врожденный гидронефроз
Поликистоз почек
Опухоли надпочечников
Слайд 29
Синдром Беквита- Видеманна
Висцеромегалия
Гемигипертрофия
Омфалоцеле
Микроцефалия
Макроглоссия
Слайд 30
Лечение
(протокол лечения №649)
Большая часть пациентов получает комплексное лечение
Хирургическое
лечение
Химиотерапия
Лучевая терапия
Слайд 31
Хирургическое лечение
Заключается в удаление почки единым блоком с
околопочечной жировой клетчаткой, забрюшинной клетчаткой и лимфатическими узлами;
Если выполнение
нефрэктомии связано с техническими трудностями, то может проводится предоперационное лечение: химио-, радиотерпия или их комбинация;
Доступы: лапаротомный, чрезреберный, межреберный, люмботомический
Химиотерапия
Высокая чувствительность опухоли к химиопрепаратам – винкристин, циклофосфамид,
доксорубицин, этопозид в различных комбинациях;
Неоадьювантная терапия : 2-3 курса винкристина до тех пор, пока опухоль реагирует на прведение лечения.
Адьювантная терапия : спустя 10-12 дней после операции. Существует 2 режима( группа 1 и 2)
При отдаленных метастазах – пр-ты «второй линии»: платины, этопозид.
Слайд 33
Лучевая терапия
Предоперационное облучение назначают недостаточном эффекте неоадьютантной химиотерапии
( отсутствие сокращения опухоли ) и на поздних стадиях
;
Послеоперационное облучение
Используют невысокие дозы
Прогноз
Зависит от стадии заболевания, гистологии
опухоли и интенсивности лечения
Независимо от прогностических факторов 90% больных нефробластомой выздоравливают
Здоровыми можно считать детей с момента проведенной операции в течении 3 лет без рецедивов и метастаз