Слайд 2
Введение
Эпидемиология – это (как и медицина) наука о
здоровье, болезнях и смертях, но предметом эпидемиологии являются не
отдельные люди, как в медицине, а большие группы людей (популяции).
Исследования в эпидемиологии проводятся либо методом наблюдения, либо методом эксперимента (например, клинические испытания).
Слайд 3
Введение
Исследования в эпидемиологии бывают либо:
кросс-секционными, что
означает – метод «поперечного среза» (то есть, одномоментными)
либо
лонгитудинальными (то есть, продолжающимися во времени).
На английском языке такие исследования чаще всего называют follow-up study (от слова follow, что означает «следовать за к.л.», «следить», «прослеживать»).
Слайд 4
Введение
При лонгитудинальных исследованиях в группы наблюдения (группы сравнения)
включают только лиц, у которых интересующее нас событие/инцидент еще
не наступило.
Под событием понимается болезнь или смерть.
Регистрируется количество событий за период наблюдения. Например, заболеваемость туберкулезом в городе Павлодаре за год.
Слайд 5
Введение
Чаще всего проводятся кросс-секционные исследования, так как они
требуют меньших затрат времени и финансов.
Однако, кросс-секционные методы
считаются недостаточно доказательными в отношении этиологических факторов.
Слайд 6
Введение
Например, в кросс-секционном исследовании мы устанавливаем статистически достоверную
связь между полнотой и ИБС (ишемическая болезнь сердца).
Мы
можем выдвинуть гипотезу, что нарушенный обмен жиров, одним из проявлений которого является полнота, приводит к отложению холестерина в коронарных сосудах и, следовательно, полнота является фактором риска по развитию ИБС.
То есть, что причиной является нарушенный обмен жиров, а следствием – ИБС.
Слайд 7
Введение
Нам могут возразить, что у людей с заболеванием
сердца ограничивается подвижность и вторично развивается полнота.
При такой
интерпретации причина – ИБС, а следствие – полнота.
В связи с этим, на основании кросс-секционных исследований можно делать лишь гипотетические выводы, которые затем проверяются с помощью лонгитудинальных исследований.
Слайд 8
Введение
При лонгитудинальных исследованиях в группы наблюдения включают людей,
у которых интересующее событие еще не наступило (то есть,
свободных от данной болезни, если регистрируется болезнь, или живых, если регистрируется смерть).
Такие группы при лонгитудинальных исследованиях называют когортами, а исследования называют также когортными.
Слайд 9
Введение
Если Вы набираете когорты в настоящее время, а
затем прослеживаете, то такое исследование называется проспективным когортным исследованием.
Если же когорта набирается по документам или данным опроса на какой-то период в прошлом, а затем по документам или данным опроса регистрируется интересующее событие, то такое исследование называется ретроспективным когортным исследованием.
Слайд 10
Общие требования к эпидемиологическим научным исследованиям
Слайд 11
Набор групп для исследования
В отношении набора групп исследования
можно разделить на две категории:
1. Изучение воздействия тех или
иных факторов (сравнение основной и контрольной группы).
2. Изучение распространенности того или иного явления в генеральной совокупности.
Слайд 12
Выборка из генеральной совокупности
Например, мы хотим узнать осведомленность
старшеклассников в городе Павлодаре о вреде курения.
Метод исследования –
опрос.
В Павлодаре 35 000 старшеклассников (генеральная совокупность).
Опросить всех у нас нет возможности.
Необходимо произвести репрезентативную выборку.
Слайд 13
Генеральная совокупность и репрезентативная выборка
Производя опрос ограниченного числа
людей мы предполагаем, что опрошенные отражают состояние генеральной совокупности
(в нашем случае – всех Павлодарских старшеклассников)
Выборка, соответствующая распределению тех или иных признаков в генеральной совокупности, называется репрезентативной.
При неправильной (смещенной) выборке нет репрезентативности и выводы будут ложными.
Слайд 14
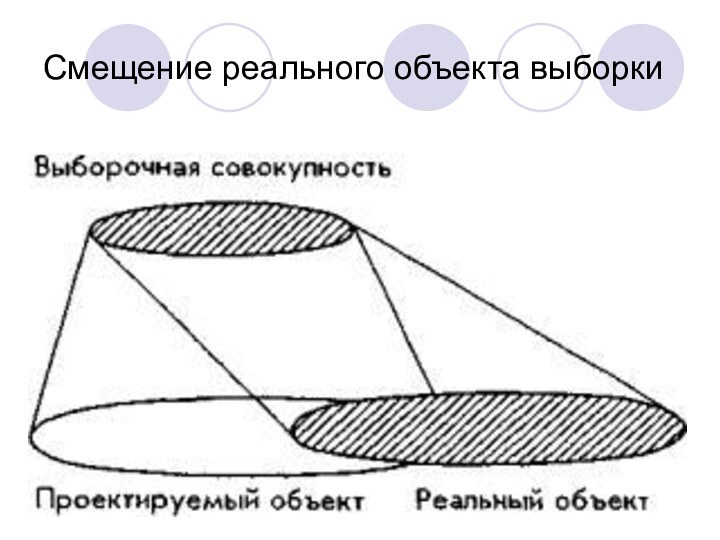
Примеры смещенных выборок
Опрос производился по телефону. В выборку
не включены люди, не имеющие телефона.
Опрос на улице –
не включены люди, отказавшиеся отвечать.
Опрос только в одном районе населенного пункта. Если район престижный, то не включены неблагополучные люди. Если в районе проживают преимущественно люди с низким доходом, то не достаточно включены люди среднего и высокого достатка и т.д.
Слайд 15
Давление доступных респондентов
Например, опрос производится молодежной газетой.
В выборку
попадают только читатели этой газеты, то есть, люди с
определенными интересами.
Ответы на анкету прислали 10% читателей. То есть, даже среди читателей произошел отбор тех, кто занимает активную позицию по предмету опроса.
Таким образом, полученные данные не отражают позицию изучаемой группы в целом.
Слайд 16
Недостаточный учет отсутствующих
Например, опрос производится в школе.
Ряд учеников
отсутствует.
Среди отсутствующих значительное количество учеников с девиантным поведением, которые
склонны к нездоровому образу жизни.
В итоге выборка получается смещенной.
Слайд 17
Отказы от ответа
Даже при анонимном опросе многие курящие
ученики ответят, что они не курят.
В итоге мы получаем
заниженные данные о курении.
Слайд 18
Смещение реального объекта выборки
Слайд 19
Получение репрезентативной выборки
Самый распространенный прием получения репрезентативной выборки
– случайный отбор, когда каждый член генеральной совокупности имеет
равные шансы попасть в выборку.
Например, у нас есть список генеральной совокупности из 15891 человека. Для получения достоверной информации нужно отобрать 395 респондентов. 15891/395= 40. То есть, нам нужен каждый сороковой человек из списка. Отбираем сорокового, восьмидесятого, сто двадцатого и т.д.
По другой методике используется таблица случайных чисел.
Слайд 20
Получение репрезентативной выборки
Другие способы получения случайной выборки используют
карту населенного пункта.
На карте рисуется решетка или спираль.
Дома, попавшие на линии используются для получения выборки.
Слайд 21
Определение объема выборки при опросе общественного мнения
При надежной выборке вероятность ошибки -
< 5%
Для примера можно привести следующие данные:
Ошибка выборки не более Р = 0,05 :
N - генеральная совокупность
n - количество исследуемых
Существует таблица
|N |500 |1 000 |2 000 |3 000 |10 000 |100 000 и более |
|n |222 |286 |333 |350 |385 |398
Слайд 22
Выборки при сравнительных исследованиях
Во многих медицинских исследованиях изучается
воздействие того или иного фактора.
Например, влияние производственной вредности на
здоровье.
Создается две группы:
- группа подверженная вредности
- контрольная группа
Слайд 23
Создание групп сравнения
В основную группу включают лиц, подвергающихся
воздействию (например, ртуть на производстве, лекарство при клинических испытаниях)
В
контрольную группу включают лиц, по полу и возрасту сходных с основной группой.
В некоторых случаях дополнительно вводятся другие критерии сходства.
Слайд 24
Дополнительные критерии
Дополнительные критерии отбора в контрольную группу могут
потребоваться в связи со многими причинами.
Типичный пример: «эффект здорового
работника».
Слайд 25
Эффект здорового работника
Например, вы хотите исследовать влияние ртути
на здоровье.
В этих целях вы сравниваете обычных жителей
города с лицами, контактирующими на работе с ртутью.
Может оказаться, что многие показатели здоровья будут лучше у работников, чем в общей популяции, так как при поступлении на работу они проходили тщательный медицинский отбор.
Слайд 26
Эффект здорового работника
В качестве примера можно привести исследование
смертности у солдат США, которые участвовали в открытых ядерных
испытаниях.
Смертность у них оказалась ниже, чем в среднем по США.
Тогда был изменен подход к подбору группы сравнения.
В качестве группы сравнения использовали лиц, которые в те же годы служили в армии США и подвергались не менее тщательному отбору.
Такая мера позволила исключить «эффект здорового работника» и выявить отдаленные последствия радиационного облучения.
Слайд 27
Смещенная выборка
Ошибки, связанные с неправильным отбором, называются систематическими
ошибками отбора, а полученная таким образом выборка называется смещенной
выборкой.
К сожалению, ситуация каждого исследования уникальна и нельзя дать общего совета.
Единственным советом может быть внимательность и серьезное отношение к проблеме получения репрезентативной выборки.
Слайд 28
Matching, как способ избегания систематической ошибки выборки
Для того,
чтобы сравнение было адекватным, группы сравнения нужно подобрать так,
чтобы они не различались по важным признакам (matching или подбор схожих пар)
Количество этих важных признаков обычно не велико. Иначе подобрать группы становится невозможным.
Слайд 29
Матчинг
Набирается основная группа.
Если число кандидатов велико, то отбор
должен носить случайный характер.
Отбираются кандидаты в контрольную группу.
Из них к каждому члену основной группы выбирают сходную пару (пол, возраст +_ дополнительные признаки).
Если таких кандидатов оказывается несколько, то выбирают одного случайным образом.
Слайд 30
Объем выборки при сравнительных исследованиях
Количество членов основной и
контрольной групп должно быть достаточным, чтобы получить статистически достоверные
выводы.
Закон статистики: чем больше, тем лучше.
Реальность: количество обследуемых может оказаться ограниченным.
Слайд 31
Примеры причин ограничений
Исследователи ограничены в ресурсах
Исследуется редкое
явление
В ситуации клинических испытаний возникают этические ограничения:
- неэтично подвергать
риску большое количество людей (нужно стремиться к разумному минимуму).
- неэтично проводить испытания, которые не позволят сделать вывод (группа должна быть разумно большой).
Слайд 32
Как определить разумную достаточность
Существуют различные методы.
Мы можем воспользоваться
одним из них (Ralph B. Dell, Steve Holleran, and
Rajasekhar Ramakrishnan, 2002)
Этот метод применим при исследовании биномиальных (дихотомных) переменных (например, «болен- здоров»).
Слайд 33
Формула для расчета величины выборки
Слайд 34
Условные обозначения
n – количество членов в основной и
контрольной группах
pe – пропорция лиц в экспериментальной группе, имеющих
интересующий признак (например, 0,2, то есть, 20%)
pс – пропорция лиц в контрольной группе, имеющих интересующий признак (например, 0,02, то есть, 2%)
Слайд 35
Условные обозначения
qe = (1- pe)
qc = (1- pc)
d=
|pe- pc|
C – константа, зависящая для выбранных α и
β
α – это вероятность получения ложно положительного результата (часто обозначается как Р. Например, Р<0.05)
β (статистическая мощность) – вероятность получения ложно отрицательного результата.
Слайд 36
Условные обозначения
Величина α обычно применяется допустимой как 0.05
или 0.01
Величина β допускается равной 0.2 или 0.1 (20%
или 10%)
Слайд 38
Пробный расчет
Выберем константу С. Для получения наиболее достоверных
результатов выберем α = 0.01 и β = 0.1.
С из таблицы будет равен 14.88.
Слайд 39
Пробный расчет
Для расчета нам нужно определить pe и
pс, то есть, пропорцию интересующего признака в экспериментальной и
контрольной группе. Эти пропорции неизвестны и мы должны предположить их гипотетически.
Слайд 40
Пробный расчет
Например, мы проводим клиническое испытание нового антигипертензивного
препарата (экспериментальная группа) в сравнении с обычным лечением (контрольная
группа).
На фоне обычного лечения нормальное АД будет предположительно встречаться в 50% случаев (то есть, pс = 0.5)
Мы предполагаем, что в экспериментальной группе на фоне лечения нормальное АД будет в 80% или более (pе =0.8).
Слайд 41
Пробный расчет
qе = (1-pе) = 1- 0.5= 0.5
qc
= (1-pc) = 1- 0.8= 0.2
d = |pе-pc| =
|0.8-0.5| = 0.3
Слайд 42
Пробный расчет
Таким образом, для получения достоверной разницы нам
нужно включить как минимум 77 человек в основную и
77 человек в контрольную группы.
Слайд 43
Группы сравнения при редких явлениях
Представим ситуацию, что 15
человек подверглись отравлению на производстве. У двоих из них
при осмотре обнаружен тремор рук. Можно ли доказать, что тремор связан с отравлением.
Пропорция лиц с тремором = 2/15 = 0.13
В адекватном контроле тремор обнаружен у 1 человека из 15. Пропорция = 0.07
Слайд 44
Рассчитаем размер минимальной доказательной группы
В результате расчета получаем,
что в экспериментальной и контрольной группах должно быть по
705 человек для того, чтобы сказать достоверна разница или нет.
Слайд 45
Группы сравнения при редких явлениях
В данной ситуации мы
можем увеличивать контрольную группу, но не можем экспериментальную.
Выход следующий:
Оптимальное
общее количество исследуемых = 705+705= 1410 человек.
В экспериментальную группу мы можем включить только 15.
Для обнаружения достоверной разницы или отсутствия достоверной разницы размер контрольной группы должен как минимум быть = 1410-15 = 1395
При этом обязательно применяется matching. На одного члена экспериментальной группы нужно будет подобрать 95 контролей сходного возраста и пола.
Слайд 46
Систематические ошибки
Другим важным моментом является «мера», с помощью
которой регистрируются те или иные признаки.
Например, если часть
обследуемых взвешивать на одних весах, а часть на других, которые дают показания отличные от первых, то мы можем получить систематическую ошибку измерения.
Слайд 47
Стандартизация меры
Под мерой в данной ситуации мы
понимаем не только аппаратные и лабораторные измерения, но и
критерии диагностики.
Если осмотр у части исследуемых проводит один врач, а у другой части – другой врач, которые применяют разные критерии диагностики, то мы вновь можем столкнуться с систематической ошибкой измерения.
Слайд 48
Мера и субъективный фактор
Для одного из исследований нужно
было подобрать группу лиц без признаков тонзиллита
После осмотра 100
кандидатов ЛОР-врачом пригодными были признаны 90 человек.
Эти люди были показаны второму ЛОР-врачу и он отсеял еще 9 человек.
Оставшийся 81 человек был осмотрен третьим ЛОР-врачом и еще 8 человек были отсеяны.
Пример показывает важность объективизации методов исследования.
К сожалению, для физикальных методов нет общего решения данной проблемы.
Слайд 49
Мера и субъективный фактор
Пример: Недопустимо делать выводы о
какой-либо специфической заболеваемости в разных микрорайонах города, основываясь на
данных о заболеваемости, полученных от разных поликлиник.
Эти поликлиники могут быть различно укомплектованы специалистами и иметь разные возможности параклинического обследования.
В этих двух микрорайонах может также оказаться различная обращаемость за медицинской помощью. Следовательно, очень высок риск систематической ошибки измерения.
Слайд 50
Мера и субъективный фактор
Во всех случаях, где
это доступно, нужно пользоваться стандартными критериями диагностики.
В отношении
же тех переменных (например, симптомов), регистрация которых сильно зависит от субъективного впечатления исследователя, можно рекомендовать либо осмотр всех исследуемых одним исследователем, либо независимый осмотр нескольких исследователей.
Слайд 51
Мера и субъективный фактор
Во всех случаях, перед обследованием
нужно провести тренинг участников и убедиться в том, что
они единообразно регистрируют исследуемые нарушения и признаки
Перед проведением тренинга нужно составить протоколы правил сбора данных и стандартные бланки для регистрации первичной информации.
Слайд 52
“Hard” and “soft” measures
В популяционных исследованиях существует также
понятие «твердых» и «мягких» мер.
Например, если мерой в исследовании
является систолическое АД 160 мм рт ст и выше, то эта мера «мягкая», так как такое АД может эпизодически быть зарегистрировано и у здорового человека.
Примером «твердой» меры может быть рост или, например, смерть.
Слайд 53
“Hard” and “soft” measures
Если в исследовании используются «мягкие»
меры, то желательно применять дополнительные критерии для придания мерам
большей «твердости».
Например, если мерой является повышение АД, то может использоваться такое определение: «Артериальная гипертензия — это стойкое повышение АД (систолического АД ≥ 140 мм рт. ст. и/или диастолического АД ≥ 90 мм рт. ст.), зарегистрированное не менее чем при 2-х врачебных осмотрах, при каждом из которых АД измеряется по крайней мере дважды».
Слайд 54
Мера
Биномиальные и непрерывные переменные
Под переменными в статистике понимают
любые признаки в популяции, которые могут быть различными у
различных лиц.
Переменные подразделяют на биномиальные и непрерывные.
Биномиальные (качественные, альтернативные, дихотомные) переменные могут принимать только два значения, они либо есть, либо их нет.
Например, человек может либо иметь признаки ИБС, либо нет.
Слайд 55
Непрерывные переменные
Непрерывные (количественные переменные) могут принимать непрерывный ряд
некоторых числовых значений.
Например, систолическое артериальное давление может принимать
ряд значений в пределах от 0 до 300 мм ртутного столба.
Слайд 56
Превращение переменных
В зависимости от целей исследования можно превращать
биномиальные переменные в непрерывные, а непрерывные – в биномиальные.
Например, мы можем ранжировать ИБС по степени ее выраженности (0- ИБС не обнаружена, 1- ИБС в стертой форме, 2- ИБС легкой выраженности, 3 – ИБС умеренной выраженности, 4 – тяжелая ИБС).
Слайд 57
Превращение переменных
Наоборот, непрерывную переменную систолического АД можно перевести
в биномиальную, то есть систолическое АД ≥165 мм ртутного
столба принимается как значительно повышенное.
Далее всех членов группы можно разделить на имеющих и не имеющих значительное повышение систолического АД.
Слайд 58
Биномиальные переменные
Чаще всего в эпидемиологических исследованиях имеют дело
с биномиальными переменными и переводят непрерывные переменные в биномиальные.
В
связи с этим, дальнейшая информация будет посвящена биномиальным переменным.
Слайд 59
Дизайн исследования
Study design обычно переводят, как схема исследования
или план исследования.
Существует две группы схем:
- исследование по схеме
поперечного среза (cross sectional study)
- лонгитудинальное исследование (когоротное или follow up исследование).
Слайд 60
Дизайн исследования
Главным показателем дизайна исследования является временной интервал.
Дизайн
поперечного среза означает, что все данные регистрируются на какой-то
момент времени.
Дизайн лонгитудинального исследования подразумевает, что исследуемые наблюдаются на протяжении какого-либо отрезка времени.
Слайд 61
Дизайн исследования
Дизайн поперечного среза менее затратен, но он
лишь гипотетически устанавливает причинно-следственные отношения. Задача – выработка гипотез.
Лонгитудинальные
исследования трудоемки и затратны, но они позволяют доказать причинно-следственные отношения.
Слайд 63
Меры частоты при кросс-секционных исследованиях
Основной мерой частоты
при кросс-секционных исследованиях является распространенность признака (частный случай –
болезненность).
Термин распространенность (prevalence) имеет более широкое значение, чем термин болезненность (morbidity) так как он может касаться не только заболеваний, но любых интересующих исследователя признаков (переменных).
Слайд 64
Распространенность
Распространенность вычисляется по формуле:
P = C /N
где P – распространенность (prevalence), C – число наблюдений, где имеется интересующая болезнь или признак и N – общее количество членов группы.
Слайд 65
Распространенность
P = C /N
Например, при обследовании выборки
из 520 мужчин мы обнаружили 158 курильщиков.
Следовательно, распространенность
курения среди исследованных мужчин P = 158/520 = 0,30.
Распространенность можно также выражать в процентах. В данном случае P = 0,30*100% = 30%.
Слайд 66
Риск
Очень часто в эпидемиологических исследованиях используется термин риск.
При различных схемах исследования (кросс-секционных и лонгитудинальных) смысл этого
термина различен.
При кросс-секционных исследованиях речь идет о риске иметь болезнь (или признак) у члена данной популяции на данный момент времени, а при лонгитудинальных исследованиях – о риске заболеть за определенный период времени.
Риск при кросс-секционном исследовании равен распространенности.
Слайд 67
Шансы
Еще одним часто используемым понятием являются шансы (odds).
Шансы, количественно отличаясь от риска, тем не менее, по
своей сути отражают ту же меру частоты заболевания, что и риск.
Слайд 68
Шансы
O = C/(N-C)
где O – шансы иметь болезнь, C- число наблюдений, где имеется интересующая болезнь или признак и (N-С) – количество членов группы, не имеющих данную болезнь или признак.
В данном случае О = 158/(520-158) = 0,44.
Слайд 69
Шансы
Понятие шансов введено в связи с тем, что
они позволяют производить с ними некоторые математические действия, которые
невозможно производить с рисками.
Подробнее об этом можно прочесть в прилагаемых руководствах.
Слайд 70
Перенос данных исследования на генеральную совокупность
Поскольку обычно эпидемиологические
исследования проводятся не на общей популяции (генеральной совокупности), а
на случайной выборке из нее, то всегда возникает вопрос, насколько полученные данные могут быть перенесены на общую популяцию, то есть о степени доверия к полученным результатам.
С этой целью вводится понятие 95% доверительного интервала или 95% доверительных границ, 95%CL (confidence limits).
Слайд 71
95% доверительный интервал
95%CL = P ± 1,96 (
P(1-P)/N )0,5
В нашем случае с курильщиками 95%CL =
0,3± 1,96*(0.3(1-0.3)/520)0,5 = 0.3±0.04. То есть, мы можем с 95% вероятностью ожидать, что распространенность курения в общей популяции мужчин окажется в пределах от 0,26 до 0,34.
Слайд 72
95% доверительный интервал
Следует обратить внимание, что 95% доверительный
интервал окажется тем уже, чем выше будет число наблюдений,
N.
Например, если бы мы получили распространенность курения 0.3 на 10 наблюдениях, то 95%CL был бы равен 0,3± 1,96*(0.3(1-0.3)/10) 0,5 = 0.3±0,14. То есть, от 0,16 до 0,44.
Слайд 73
Экспозиция и меры сравнения при кросс-секционных исследованиях
Часто
эпидемиологические исследования проводятся не столько для того, чтобы изучить
распространенность того или иного заболевания (признака) в популяции, сколько для обнаружения воздействия того или иного вредного (полезного) фактора на распространенность.
В качестве синонима воздействия в эпидемиологии используется термин – экспозиция, которым мы и будем пользоваться в дальнейшем.
Слайд 74
Отношение шансов
Для оценки эффекта экспозиции создаются две группы
– экспонированная и не-экспонированная (контрольная).
Далее при кросс-секционных исследованиях
в качестве меры эффекта экспозиции используют отношение шансов между экспонированной (O1) и неэкспонированной группами (O0). То есть, отношение шансов (odds ratio) равно
OR = O1/ O0
Слайд 75
Пример
Мы уже приводили пример с распространенностью курения среди
520 мужчин, который был определен равным 0.3, а шансы
распространенности, O1, были равны 0,44.
Если мы примем в качестве воздействующего фактора (экспозиции) мужской пол и захотим определить эффект этой экспозиции на распространенность курения, то нужно будет произвести сравнение с распространенностью курения у женщин.
Слайд 76
Пример
Допустим, что мы исследовали группу из 390 женщин
и обнаружили, что 21 из них курят.
Распространенность курения
у женщин P= 21/390 = 0.05, а шансы курения O0 = 21/(390-21) = 0,06.
По формуле OR = O1/ O0 определяем отношение шансов у экспонированной и неэкспонированной групп и находим, что OR= 0.44/0.06 = 7.3.
То есть, оказалось, что при экспозиции (принадлежность к мужскому полу) шансы курения возрастают в 7.3 раза.
Слайд 77
Относительный риск при кросс-секционных исследованиях
Мерой сравнения при кросс-секционных
исследованиях может также выступать относительный риск распространенности (relative risk
или синоним – risk ratio, отношение рисков).
Поскольку риск распространенности при кросс-секционных исследованиях равен самой распространенности, то относительный риск
RR = P1/P0
В приводимом примере RR= 0,3/0,06 = 5.
Слайд 78
Интерпретация OR и RR
Как для OR так и
для RR критическим значением является единица.
Если этот показатель
меньше единицы, то экспозиция уменьшает распространенность заболевания, если больше, то – увеличивает.
Если показатель равен или близок к единице, то эффект экспозиции не выявлен.
Слайд 79
95% доверительный интервал для RR
Для расчета 95%CL (доверительных
границ) RR пользуются следующей формулой:
eln(RR)±l,96 (var[ln(RR)]) 0,5
где е - основание натурального логарифма, приблизительно равное 2,718, а ln - логарифмическая функция по основанию е, натуральный логарифм, (var[ln(RR)]) 0,5 - корень квадратный из вариации натурального логарифма RR.
var[ln(RR)] = (N1-C1)/N1*C1+ (N0-C0)/N0*C0
где N1 и N0 – число наблюдений в экспонированной и неэкспонированной группах, соответственно, C1 и C0 – число случаев заболевания, зарегистрированных в экспонированной и неэкспонированной группах.
Слайд 80
Пример
Для нашего примера с курильщиками среди мужчин и
женщин var[ln(RR)] = (520-158)/520*158 + (390-21)/390*21
= 362/82160+369/8190 = 0,05. Квадратный корень из этого числа равен 0,22.
Подставим это значение в формулу и получим 2,716ln(5)±l,96*0,22= 2,7161.6±0.43.
Таким образом, нижняя граница 95%CL будет равна 2,71 61,6-0.43 =2,716 1,77=3,22.
Верхняя граница 95%CL = 2,7161.6+0.43 = 2,7162.03 = 7,60.
Слайд 81
Статистическая достоверность
Очень важно знать статистическую достоверность полученных результатов.
Если обе доверительные границы больше или меньше 1, то
вероятность отсутствия различия между группами, Р, <0.05.
Для определения вероятности ошибки Р при кросс-секционных исследованиях вначале определяют промежуточную переменную t или χ2
Далее по специальным таблицам в зависимости от величины t или χ2 находят значения Р.
Слайд 82
Расчет кси квадрат
Е(С1) = [(С1+ С0)*(N1/N)]
var(С1)
= С*(N1/N)*(N0/N)*[(N-С)/(N-1)],
где N= N1+ N0, а C= С1+ С0.
Слайд 83
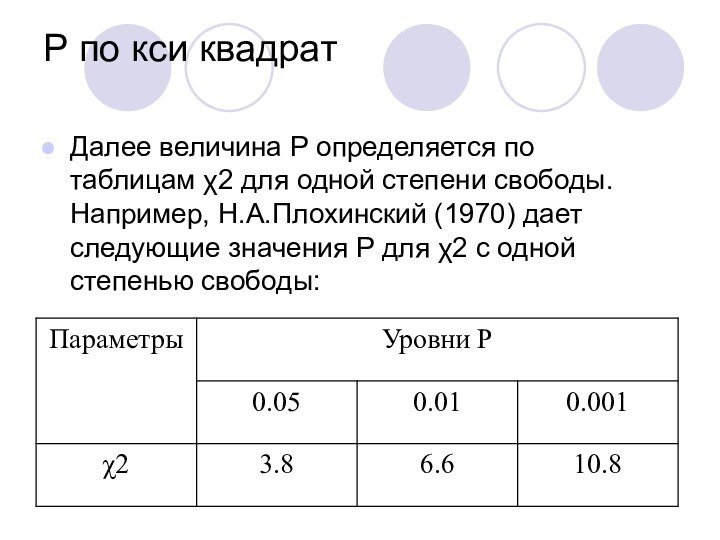
Р по кси квадрат
Далее величина Р определяется по
таблицам χ2 для одной степени свободы. Например, Н.А.Плохинский (1970)
дает следующие значения Р для χ2 с одной степенью свободы:
Слайд 84
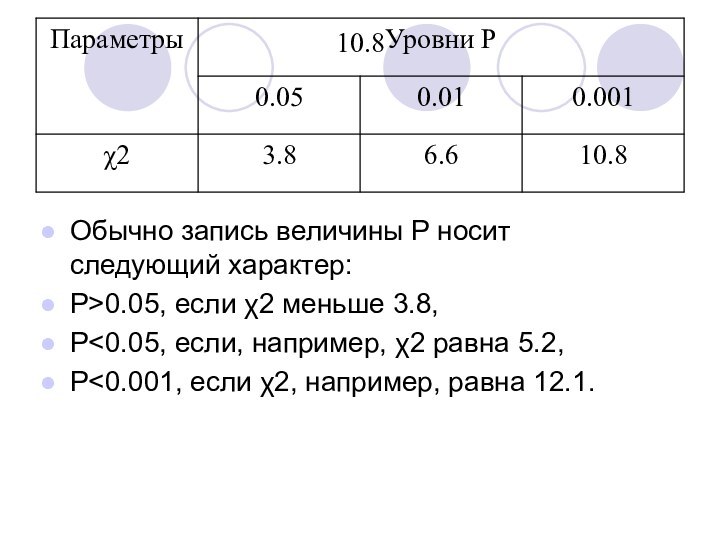
10.8
Обычно запись величины Р носит следующий характер:
Р>0.05,
если χ2 меньше 3.8,
Р
5.2,
Р<0.001, если χ2, например, равна 12.1.
Слайд 85
Аппроксимация Р
Для определения Р по χ2 с одной
степенью свободы можно также использовать аппроксимацию, которая достаточно хорошо
отражает величины Р в диапазоне от 0.0005 до 0.1 (т.е. в диапазоне величин от 2.7 до 12.1):
P = 0.4617538*exp(-0.5695345* χ2)
Слайд 86
Аппроксимация Р
В диапазоне величин χ2 от 0.45 до
2.7 величины Р (от 0.5 до 0.1) хорошо отражаются
аппроксимацией:
P = 0.3168734-0.2343324*ln(χ2)
Для расчета Р по этой формуле можно воспользоваться программой Microsoft Excel.
Слайд 87
Стратификация в кросс-секционных исследованиях
При проведении экспериментальных исследований необходимо
составить экспериментальную группу и контроль в виде сходных пар.
В
некоторых ситуациях это невозможно и на результаты будет влиять не только исследуемый фактор, но и другие факторы, связанные с не сходностью групп по полу, возрасту и т.п.
Эти дополнительные факторы называют спутывающими переменными, конфаундерами или конфаундинг факторами (confounder, confounding factor)
Слайд 88
Стратификация в кросс-секционных исследованиях
Стратум означает слой. Более понятно
– подгруппа.
На этапе анализа данных экспериментальную и контрольную группы
разбивают на подгруппы с разным сочетанием конфаундеров.
Например, (1) возраст до 20 лет + мужской пол, (2) возраст до 20 лет + женский пол, (3) возраст 20 лет и старше + мужской пол, (4) возраст 20 лет и старше + женский пол.
Далее производят сравнение каждой из подгрупп в контроле и эксперименте.
Полученные расчеты по специальным формулам объединяют.
Слайд 89
Пример
Представим ситуацию исследования влияния образования на распространенность курения.
Мы
хотим сравнить распространенность курения среди студентов в возрасте от
20 до 25 лет с распространенностью курения среди рабочей молодежи того же возраста.
Мы обнаруживаем, что среди 200, случайно отобранных рабочих, имеется 100 курильщиков, а среди 300 студентов – 50 курильщиков.
Слайд 90
Пример (продолжение)
Распространенность курения среди рабочих равна 100/200=0,5, а
среди студентов – 50/300=0,1. Соответственно, шанс распространенности курения среди
рабочих, О1 = 100/(200-100)= 1, а среди студентов - О0 = 50/(300-50)= 0,2.
Таким образом, RR=0.5/0.1=5 и OR=1/0.2=5.
Слайд 91
Пример (продолжение)
Казалось бы, можно сделать вывод, что низкий
уровень образования повышает распространенность курения.
Однако, в группе рабочих
было 210 мужчин и 90 женщин, а среди студентов – 250 женщин и 50 мужчин.
В данном примере пол оказывается спутывающим фактором, так как мы не можем сделать вывод, что на самом деле оказывает влияние на распространенность курения в изучаемых группах – уровень образования или пол.
Слайд 92
Пример (продолжение)
Для того, чтобы разобраться нужно произвести стратификацию
(от латинского слова stratum – слой), то есть:
разделить
обе группы на мужчин и женщин и вначале произвести отдельно сравнение однополых групп,
а затем, пользуясь специальными формулами, произвести объединение OR и выяснить истинное влияние образования на распространенность курения.
Слайд 93
Пример (продолжение)
В группе студентов мужчин из 50 человек
было 15 курящих (соответственно, Р=15/50 = 0,3, а О=15/(50-15)
= 0,43).
В группе мужчин рабочих из 210 мужчин было 63 курильщика (Р= 63/210 = 0,3 и О= 63/(210-63)= 0,43).
В группе студентов женщин из 250 человек было 35 курильщиц (Р= 35/250= 0,14 и О= 35/(250-35)= 0,16).
В группе работниц из 90 женщин было 47 курильщиц (Р= 47/90= 0,52 и О= 47/(90-47)= 1,09).
Слайд 94
Пример (продолжение)
Таким образом, у мужчин RR= 0,3/0,3= 1
и OR= 0,43/0,43= 1. Оба показателя равны единице, то
есть не обнаруживается значимая разница. У женщин RR= 0.52/0.14= 3,71 и OR= 1,09/0.16= 6,81).
Следовательно, низкий уровень образования в данном случае ассоциируется с большей распространенностью курения именно в группе женщин.
Теперь, нам нужно объединить эти данные для получения скорригированного по полу OR. Для этого применяется процедура Мантела-Ханзела.
Слайд 95
Процедура Мантела-Ханзела
OR M-H = Sum[C1(N0-C0)/N]/Sum[C0(N1-C1)/N]
где C1 – число больных (курящих) в экспонированной группе (рабочие),
C0- число больных (курящих) в неэкспонированной группе (студенты),
N1 и N0- количество членов экспонированной и неэкспонированной групп,
N – суммарное количество человек в экспонированной и неэкспонированной группе.
Термин Sum в данном случае означает, что расчет [C1(N0-C0)/N] проводится вначале для одной страты (например, для женщин), затем для другой страты (мужчины) и результаты обеих страт суммируются.
Слайд 96
Пример (продолжение)
Для нашего примера, [C1(N0-C0)/N] для женщин =
47*(250-35)/(90+250)= 29,72. То же самое, проделывается и в отношении
[C0(N1-C1)/N]. В нашем примере, это - 35*(90-47)/(90+250)= 6,27.
Теперь получим [C1(N0-C0)/N] для мужчин, который будет 63*(50-15)/(50+210)= 8,48. [C0(N1-C1)/N] для мужчин на нашем примере равен 15*(210-63)/(50+210)=8,48.
Далее произведем суммирование Sum[C1(N0-C0)/N] = 29,72+ 8,48= 38,20 и Sum[C0(N1-C1)/N]= 6,27+ 8,48= 14,75.
Подставим эти значения в формулу Мантела Ханзела и получим скорригированное по полу значение OR = 38.20/14.75 = 2.59.
Слайд 97
Пример (продолжение)
Как мы помним до коррекции по полу
величина OR была равна 5.
В результате коррекции она
снизилась до 2.59.
В популяционных исследованиях величины RR и OR до стратифицированного анализа называют грубыми (crude), а после стратификации и объединения – скорригированными (adjusted).
Более высокая величина OR до коррекции объясняется тем, что в группах сравнения неодинаково были представлены мужчины и женщины.
Слайд 98
Стратификация
Стратификацию можно производить по нескольким показателям, например, делать
страты по нескольким возрастным группам, по расе и т.д.
После этого можно использовать для объединения формулу Мантела Хензела.
Единственным ограничением для стратификации является требование, чтобы ни одна из величин C1, C0, N1, (N1- C1), (N0- C0) и N0 не была равна 0.
Слайд 100
Расчет W
W рассчитывают для каждой страты и суммируют.
В нашем случае w для мужчин будет равно
__________________1_______
1/63+1/15+1/(210-63)+1/(50-15)
В результате
расчета получаем w = 8,45.
Аналогичным образом получаем расчет w для женщин
_________1________________ 1/47+1/35+1/(90-47)+1/(250-35)
В результате w у женщин равна 12,88.
Слайд 101
95% доверительный интервал
Сумма w у мужчин и w
у женщин будет 8,45+12,88= 21,33. Корень квадратный из этой
суммы равен 4,62.
Сделаем подстановки в формулу.
eln2.59-[1.96/4,62] и eln2,59+[1.96/4,62], что равно e0,95-0,42 и e0,95+0,42 = e0,53 и e1,37= 1,70 и 3,94.
Таким образом, 95%CL для скорригированного OR равен 1,70-3,94.
Слайд 102
Вероятность ошибки Р
Для определения вероятности ошибки Р при
стратифицированных кросс-секционных исследованиях вначале определяют промежуточную переменную χ2:
Слайд 103
Вероятность ошибки Р
Е(ΣС1) = Σ [(С1+ С0)*(N1/N)]
Σvar(С1) = Σ С*(N1/N)*(N0/N)*[(N-С)/(N-1)],
где N= N1+ N0, а C=
С1+ С0.
Далее величина Р определяется по таблицам χ2 для одной степени свободы.
Слайд 104
Исследования случай-контроль (case-control)
Слайд 105
Исследования случай-контроль (case-control)
В тех случаях, когда исследуемое
явление (например, болезнь) бывают редкими, либо когда средства на
исследование бывают ограниченными, применяют схему случай контроль.
Слайд 106
Особенности схемы случай-контроль
При схеме случай-контроль в основную группу
включают только больных (случаи), а в контроль лиц без
данной болезни.
После этого определяется количество лиц в группе больных и в контроле, которое подвергалось влиянию гипотетической причины болезни (например, курению).
Производится статистическое сравнение.
Слайд 107
Пример
Например, в группу случаев мы включаем 50 человек
страдающих опиатной зависимостью, а в группу контроля – 100
человек, не страдающих этой болезнью.
В качестве возможного фактора риска по опиатной зависимости мы исследуем курение в возрасте до 15 лет
Данные удобно представить в форме 4-х польных таблиц.
Слайд 108
4-х польная таблица
Далее могут использоваться те же формулы,
что и при обычных кросс-секционных исследованиях.
Слайд 109
Рассчетные формулы для схемы случай-контроль
Расчетные формулы для схемы
случай-контроль те же самые, что и для обычного кросс-секционного
исследования:
P = C /N
O = C/(N-C)
OR = O1/ O0
RR = P1/P0
95%CL= eln(RR)±l,96 (var[ln(RR)]) 0,5
Слайд 110
Пример (продолжение)
Так RR = P1/P0, что соответствует
(С1/ N1)/(С0/N0) = (15/25)/(35/125)= 0.6/0.28= 2.14.
По формуле OR
= O1/ O0, что соответствует [С1/ N1- С1)]/[С0/( N0- С0)]= [15/10]/[35/90]= 1.5/0.39= 3.85.
Слайд 111
Схема случай-контроль
Исследования случай-контроль не считаются точными и применяются
лишь для выдвижения этиологических гипотез.
Далее эти гипотезы должны
проверяться в когортных исследованиях, если это доступно.
Слайд 113
Лонгитудинальные исследования
Лонгитудинальный означает «продольный», что является противоположным по
смыслу слову «кросс-секционный» (поперечный срез).
Если при схеме поперечного среза
группа исследуется на какой-то момент времени, то при лонгитудинальном исследовании группа прослеживается во времени.
Лонгитудинальные исследования называет также follow up
Третий синоним – когортные исследования.
Слайд 114
Особенности лонгитудинальных исследований
1. В экспонированную и контрольную группу
включают людей не имеющих интересующего признака.
2. Группы наблюдают на
протяжении определенного времени на предмет появления интересующего признака.
Например, изучается гипотеза, что избыток массы тела способствует повышению АД.
В экспонируемую группу включают лиц с избыточной массой тела и нормальным АД, в контрольную группу – лиц с нормальной массой и нормальным АД.
Наблюдаем группы 10 лет.
Определяем количество лиц, у которых развилась артериальная гипертензия. Сравниваем группы.
Слайд 115
Проспективные и ретроспективные лонгитудинальные исследования
Если мы набираем экспонированную
и контрольную группу и прослеживаем их некоторое время, то
такое исследование называется проспективным.
Если мы работаем не с людьми, а с документами (например, с медицинскими картами) и прослеживаем события, которые имели место в прошлом, то исследование называется ретроспективным.
Слайд 116
Принципы создания групп сравнения
Принципы такие же, как и
при кросс-секционных исследованиях.
Производится matching, то есть, создание сходных пар.
На каждого члена экспонированной группы подбирается сходный член в контрольную группу.
Как минимум, сходство должно быть по полу и возрасту.
Необходимое количество исследуемых также определяется как было рассмотрено выше при кросс-секционных исследованиях.
Слайд 117
Два основных типа статистических расчетов при лонгитудинальных исследованиях.
При
первом типе регистрируется частота интересующих событий (например, развитие инфарктов
миокарда) за жестко фиксированный период наблюдения.
При втором типе рассчитывается частота событий на человеко-годы наблюдения. Период наблюдения не является фиксированным.
Слайд 118
Исследования с фиксированным временем
Исследования с фиксированным периодом наблюдения
считаются предпочтительными.
Продолжительность наблюдения определяется характером предмета исследования.
Слайд 119
Определение периода наблюдения
Например, мы изучаем влияния избыточной массы
тела на развитие артериальной гипертензии (АГ).
Из литературы известно, что
чаще всего АГ развивается в возрасте от 30 до 50 лет.
Следовательно для исследования можно взять лиц в возрасте 30 лет без АГ и наблюдать их как минимум 10 лет.
Слайд 120
Пример определение величины групп сравнения
Расчет величины производится как
и при кросс-секционных исследованиях.
Для нашего примера допустим, что мы
ожидаем развитие АГ у 10% контроля и у 20% лиц с избыточной массой тела.
При этом, мы выбираем α=0.01 и β=0.1.
Подставляем эти значения в формулу и определяем, что минимальное количество экспонированной группы и контроля по 394 человека.
Слайд 121
Расчетные показатели
При кросс-секционных исследованиях основной мерой была распространенность.
Р= С/N
где Р – распространенность (пропорция), С- количество обнаруженных
случаев.
При лонгитудинальных исследованиях применяется формула IR = C/N
где IR (incidence rate) – частота развития новых случаев за период наблюдения (например, заболеваемость АГ). Ее можно также обозначить как риск развития случая (в нашем примере – 10-ти летний риск развития АГ). С- число вновь зарегистрированных случаев. N- количество человек в группе.
Слайд 122
Расчетные показатели
Слабым местом в продолжительных лонгитудинальных исследованиях являются
потери членов когорты (отказы, смерти и т.п.)
Если потери для
исследования превышают 10%, то исследование не считается достоверным.
Слайд 123
Расчетные показатели
Продолжим наш пример
В группе полных (экспонированная группа,
N1 = 394 человека) за 10 лет зарегистрировано 83
случая развития АГ.
Следовательно IR1 = C1/N1 = 83/394 = 0.21 (или 21%). Можно записать, что при избыточной массе тела десятилетний риск развития АГ равен 21%.
В контрольной группе (N0 =394 человека) за 10 лет зарегистрировано 24 случая развития АГ. IR0 = C0/N0 = 24/394= 0.06 (или 6%). То есть, десятилетний риск развития АГ равен 6%.
Слайд 124
Расчетные показатели
По формулам, уже приводившимся для кросс-секционных исследований,
можно рассчитать и другие показатели.
95CL для IR1 =от 17%
до 25%
95CL для IR0 =от 4% до 8%
Достоверность различий Р <0,001.
Слайд 125
Относительный риск
Основной мерой сравнения при лонгитудинальных исследованиях
является относительный риск (отношение рисков)
RR (relative risk) = IR1/
IR0.
Для нашего примера RR= 0.21/0.06 = 3.5.
То есть, у лиц с избыточной массой тела десятилетний риск развития АГ в 3.5 раза выше, чем у лиц с нормальной массой.
Слайд 126
Расчеты на основании человеко-лет наблюдения
Слайд 127
Человеко-годы наблюдения
В приведенном примере мы 10 лет наблюдали
788 человек (394+394).
Это выдуманная ситуация.
В реальности за 10
лет из наблюдения могло выйти более 10% людей и исследование не дало бы достоверных данных.
Существует схема расчетов, при которой не обязательно, чтобы все члены когорты наблюдались до завершения исследования.
При этой схеме частота событий определяется как число событий (например, развитие АГ) деленное на человеко-годы наблюдения.
Слайд 128
Человеко-годы наблюдения
Измеряемыми показателями, обязательно регистрируемыми в когортах
являются:
количество членов когорты;
присутствие экспозиции;
продолжительность наблюдения у каждого члена
когорты;
количество событий (интересующих заболеваний или смертей), наступивших в когорте за время наблюдения.
Слайд 129
Человеко-годы наблюдения
Мы наблюдаем на протяжении 5-ти лет частоту
рецидивов после лечения у 5 человек с опиатной зависимостью.
У
первого наблюдаемого ремиссии не было. Начал употреблять наркотики сразу после выписки. Человеко-годы наблюдения = 0
У второго рецидив наступил через 1 год. Человеко-годы наблюдения = 1
Третий через 2 года уехал. За эти два года рецидива не было. Человеко-годы наблюдения = 2
У четвертого – рецидив через 3 года. Человеко-годы наблюдения = 3
Пятый погиб в автокатастрофе через 4 года. Рецидива за этот период не было.
Таким образом мы имеем 3 рецидива и 0+1+2+3+4 = 10 человеко-лет наблюдения.
IR= 3/10 = 0.3 или 30% рецидивов в год.
Слайд 130
Человеко-годы наблюдения
Как видно из примера, человеко-годы наблюдения у
измеряются у каждого члена когорты от момента начала исследования
до исхода.
Исходы могут быть следующие:
- момент наступления интересующего события (например, рецидив болезни)
- плановое завершение исследования
- потеря из-под дальнейшего наблюдения (отказ, смена места жительства, смерть и т.п.)
Слайд 131
Основные расчетные показатели
IR (incidence rate) = D /
Y
где IR – «уровень инцидентности» (скорость наступления событий =
частота событий в год)
D – количество событий
Y – человеко-годы наблюдения.
Слайд 132
Incidence Rate
Данный показатель называют уровнем инцидентности (incidence
rate, IR) или уровнем заболеваемости (morbidity rate) (если регистрируется
наступление какой-либо болезни) и уровнем смертности (mortality rate) от данной причины (если регистрируется наступление смерти от данной причины).
Уровень инцидентности и уровень заболеваемости иногда называют также коэффициентом заболеваемости.
Это основной расчетный параметр, характеризующий когорту. Он отражает среднюю вероятность наступления данного события для члена данной когорты за период в 1 год.
Часто уровень инцидентности отражают не на 1 человеко-год, а на 10000 или 100000.
Слайд 133
Сравнение экспонированной и контрольной групп
Мерой сравнения уровней инцидентности
(рисков) является соотношение уровней инцидентности (incidence rate ratio, IRR).
IRR=(уровень инцидентности у экспонированных)/( уровень инцидентности у неэкспонированных).
Слайд 134
95% доверительный интервал
95%CL для IR = IR ±
1,96 (IR/Y) 0,5
95%CL для IRR = eln(IRR) ±1.96√(1/D1+1/D0)
Слайд 135
Расчет Р (вероятности ошибки)
Р рассчитывается через промежуточную переменную
кси-квадрат
Слайд 136
Matching в когортных исследованиях
Как и при кросс-секционных
исследованиях при исследованиях follow up часто группы сравнения неоднородны
по ряду признаков.
Одной из возможностей коррекции является матчинг, то есть, подбор сходных пар.
В этом отношении нет никакой разницы между когортными и кросс-секционными исследованиями
Слайд 137
Стратификация в когортных исследованиях
Принципы и цели стратификации
в когортных исследованиях не отличаются от таковых в кросс-секционных
исследованиях
После того, как получены значения IRR для каждой страты их объединяют с помощью процедуры Мантела-Ханзела:
IRRM-H = Sum(D1*Y0/Y) / Sum(D0*Y1/Y)
Слайд 138
95%CL для IRR
Для расчета 95% доверительного интервала вначале
нужно рассчитать промежуточную величину V в каждой подгруппе
V’= D*(Y1/Y’)*(1-
Y’1/Y’)
Суммарное V = ΣV’.
Слайд 139
95%CL для IRR
Далее рассчитывается промежуточная величина S по
формуле
S = √(V/QR),
где Q=Σ(D’1Y’0)/Y’ и R=Σ(D’0Y’1)/Y’.
Слайд 140
95%CL для IRR
Соответственно, нижняя граница 95% доверительного интервала
для уровня IRR будет =
IRR/exp(1.96*S),
а верхняя граница =
IRR*exp(1.96*S).














































































![Эпидемиологические исследования ПримерДля нашего примера с курильщиками среди мужчин и женщин var[ln(RR)]](/img/tmb/15/1405300/b1352c5b514f51bf4afffc90d2d88294-720x.jpg)

![Эпидемиологические исследования Расчет кси квадратЕ(С1) = [(С1+ С0)*(N1/N)] var(С1) = С*(N1/N)*(N0/N)*[(N-С)/(N-1)],где N= N1+](/img/tmb/15/1405300/4fd97ed6ed4d86ee00bb7d977ff23f19-720x.jpg)










![Эпидемиологические исследования Процедура Мантела-ХанзелаOR M-H = Sum[C1(N0-C0)/N]/Sum[C0(N1-C1)/N]](/img/tmb/15/1405300/74ed95f1e61ef04fb7baefbf4db66547-720x.jpg)
![Эпидемиологические исследования Пример (продолжение)Для нашего примера, [C1(N0-C0)/N] для женщин = 47*(250-35)/(90+250)= 29,72. То же](/img/tmb/15/1405300/d07ce68e1e2be51fcab458fa61563138-720x.jpg)






![Эпидемиологические исследования Вероятность ошибки РЕ(ΣС1) = Σ [(С1+ С0)*(N1/N)] Σvar(С1) = Σ С*(N1/N)*(N0/N)*[(N-С)/(N-1)],где](/img/tmb/15/1405300/92665a1124d736a359f1295b6418811a-720x.jpg)