Слайд 2
СИСТЕМА ГЕМОСТАЗА
поддерживает жидкое состояние текущей по неповрежденным сосудам
крови и способствует удержанию в ней форменных элементов,
в случае
повреждения сосуда осуществляет остановку кровотечения и участвует в регенерации тканей сосудистой стенки.
Основные компоненты системы гемостаза:
Сосудистая стенка (ЭНТ, субЭНТ структуры)
Тромбоциты
Плазменные системы свертывания и противо-свертывания.
Слайд 3
Система гемостаза – совокупность механизмов, обеспечивающих циркуляцию крови
в замкнутом сосудистом русле в физиологических условиях, профилактику кровоточивости
и остановку кровотечения при повреждениях.
Механизмы (звенья) гемостаза:
1. Тромбоцитарный (клеточный)
2. Сосудистый
3. Плазменный (коагуляционный)
Слайд 4
СТЕНКА СОСУДА
Долгов В.В., Свирин П.В., 2005
Слайд 5
ЭНДОТЕЛИЙ И ГЕМОСТАЗ
электростатическое отталкивание тромбоцитов -одинаковый (+) заряд,
дезагреганты
- ПГ I2 (простациклин), NО, АДФаза,
синтез гепарансульфатов, тромбомодулина, (ПрS),
фиксация
комплексов АТ III-гепарин, тромбин – тромбомодулин - ПрС,
выработка tPA, урокиназы,TFPI…
В НОРМЕ - МОЩНЫЙ
АНТИКОАГУЛЯНТНЫЙ
ПОТЕНЦИАЛ:
Слайд 6
гемодинамические сдвиги ( ↑ АД, турбулентные потоки),
вирусы, микроорганизмы,
токсины, активирован-ные протеазы и липазы, иммунные комплексы,
↑ ↑ вазоактивных
веществ (адреналин, серотонин, АТ-II, кинины, гистамин, никотин и т.д.),
хроническая гипоксия и гипоксемия,
↑ вазотоксичных веществ - гомоцистеин, м-ЛПНП…
ПРИЧИНЫ ПОВРЕЖДЕНИЯ ЭНДОТЕЛИЯ
Слайд 7
МЕХАНИЗМЫ (ЭТАПЫ) ГЕМОСТАЗА
Сосудисто-тромбоцитарный (микроциркулятор-ный) гемостаз.
Коагуляционный (плазменный, макроциркуля-торный)
гемостаз.
СОСУДИСТАЯ РЕАКЦИЯ
спазм (первичный рефлекторный --> вторичный за
счет серотонина, тромбоксан A2 (ТХ А2), катехоламинов, эндотелина;
выход АДФ --> активация ТЦ),
вворачивание краев дефекта внутрь сосуда для
уменьшения кровопотери.
Слайд 8
Активация тромбоцитов
тромбин + коллаген --> активация ФЛА2 -->
освобождение арахидоно-вой кислоты --> (ЦОГ) --> PGН2, G2
-->
TXА2
Адгезия тромбоцитов
коллаген – vWF – ТЦ (ГП I b)
Реакция высвобождения,
агрегация тромбоцитов за счет АДФ, ТХА2, катехоламинов, вторично – за счет тромбина (ГП V)
и фибриногена (ГП IIb/IIIa)
«Белый» тромбоцитарный тромб, ретракция сгустка
ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ
Слайд 9
Адгезия тромбоцитов – прилипание тромбоцитов к месту повреждения
сосуда.
Агрегация – скучивание и склеивание тромбоцитов друг с другом.
Слайд 10
Сосудисто-тромбоцитарный гемостаз
АДГЕЗИЯ
АГРЕГАЦИЯ
+ +
+ +
+ +
+ +
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
_
+
Слайд 11
КОАГУЛЯЦИОННЫЙ ГЕМОСТАЗ
1 ФАЗА
ВНЕШНИЙ ПУТЬ
ВНУТРЕННИЙ ПУТЬ
Фактор III
Фактор VII
Фактор Х ,Фактор V, Ca2+
ПРОТРОМБИНАЗА
тканевая (10-15 сек.)
ВНУТРЕННИЙ ПУТЬ
ПУТЬ
коллаген, XIV
XV, Р3
Фактор ХII
Фактор ХI
Ca2+
Фактор IХ
Фактор VIII
Факторы Х , V, Ca2+, P3
кровяная
ПРОТРОМБИНАЗА (10-15 мин)
Слайд 13
2 ФАЗА
ПРОТРОМБИНАЗА
ПРОТРОМБИН
ТРОМБИН
(активный фермент)
3 ФАЗА
ТРОМБИН
ФИБРИНОГЕН
ФИБРИН-мономер
Ca2+ ФИБРИН-полимер S
XIII
ФИБРИН-полимер I
ФИБРИНОВЫЙ ТРОМБ
Слайд 15
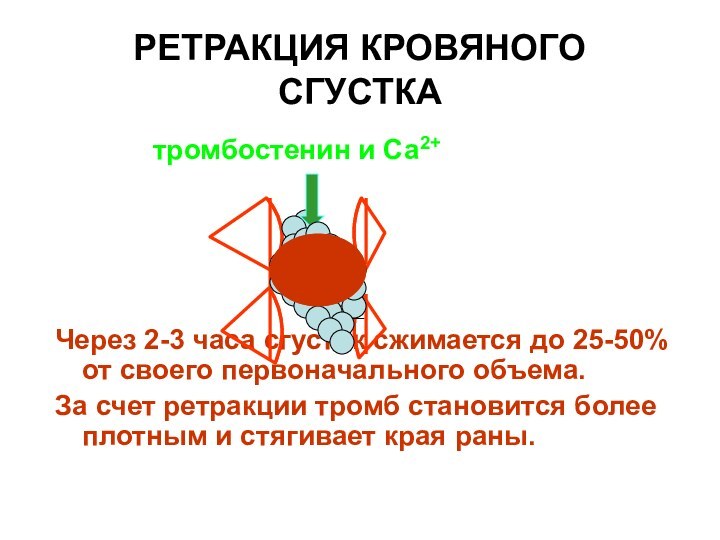
РЕТРАКЦИЯ КРОВЯНОГО СГУСТКА
тромбостенин и
Са2+
Через 2-3 часа сгусток сжимается до 25-50% от своего первоначального объема.
За счет ретракции тромб становится более плотным и стягивает края раны.
_
Слайд 16
ФИБРИНОЛИЗ – это процесс расщепления фибринового сгустка
ПЛАЗМИНОГЕН
Активаторы Активаторы тканевые
кровяные (урокиназа)
Экзогенные
Активаторы
(стрептокиназа)
Ингибиторы Ингибиторы
(антиплазмины) (антиактиваторы)
ПЛАЗМИН (фибринолизин)
ФИБРИН ПДФ
Слайд 17
ЕСТЕСТВЕННЫЕ АНТИКОАГУЛЯНТЫ
ПЕРВИЧНЫЕ
ВТОРИЧНЫЕ
АНТИКОАГУЛЯНТЫ
АНТИКОАГУЛЯНТЫ
(постоянно находятся (образуются в процессе
в крови) свертывания крови и
фибринолиза)
- Антитромбопластины
- Фибрин
- Антитромбины : - ПДФ
(антитромбин III)
- Гепарин
Слайд 18
ИСКУССТВЕННЫЕ
АНТИКОАГУЛЯНТЫ:
I. Прямого действия:
1) Гепарин (in vivo, in
vitro)
2) Цитрат натрия (связывание Са2+; in vitrо; для
консервирования крови,)
2) Оксалат натрия (связывание Са2+; in vitrо; для консервирования крови)
II. Непрямого действия (антагонисты вит.К)
4) Неодикумарин
5) Фенилин
Слайд 19
1. АЧТВ, (АВС).
2. ПВ (ПТИ), МНО.
3. Уровень фибриногена
в плазме.
4. РФМК (о-фенантролиновый тест).
+ анализ крови на гематологическом
анализаторе
(ТЦ, ЭР, Hb, Hct, ЛЦ)
ОРИЕНТИРОВОЧНАЯ КОАГУЛОГРАММА
Слайд 21
ДВС-синдром
(диссеминированное внутрисосудистое свёртывание, коагулопатия, тромбогеморрагический синдром)
нарушенная свёртываемость
крови по причине массивного освобождения из тканей тромбопластических веществ.
Слайд 22
Может протекать бессимптомно, или в виде остро развившейся коагулопатии.
Часто встречается при различной акушерской патологии, различных видах шока, тяжёлых травмах,
бактериальном сепсисе.
Слайд 23
Классификация
Выделяют 3 основных типа течения заболевания
Острый ДВС синдром
Подострый
ДВС синдром
Хронический ДВС синдром
Также существует довольно большое количество классификаций
по стадиям развития процесса.
Слайд 24
Классификация
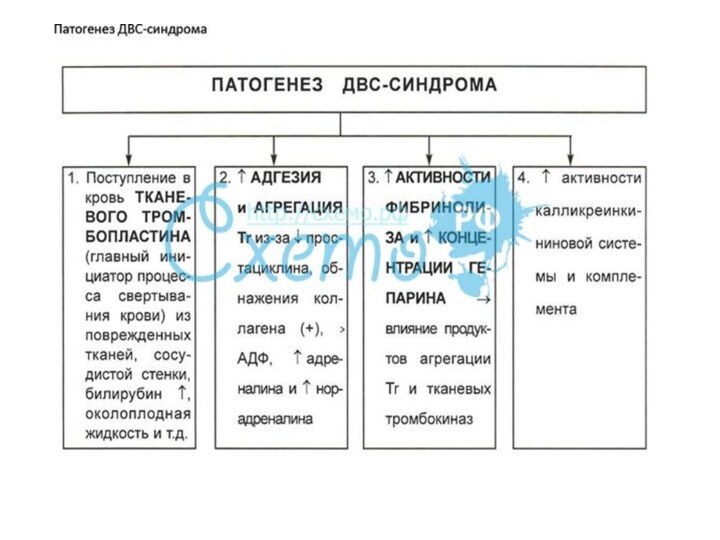
По М.С Мачабели выделяют 4 стадии
I стадия — гиперкоагуляции
II
стадия — коагулопатия потребления
III стадия — резкое снижение в крови всех
прокоагулянтов, вплоть до полного отсутствия фибриногена
IV стадия — восстановительная
Слайд 25
Классификация
По Федоровой З. Д. и др. (1979), Барышеву
Б. А. (1981) классификация имеет следующий вид.
I стадия — гиперкоагуляции
II
стадия — гипокоагуляции
III стадия — гипокоагуляции с генерализованной активацией фибринолиза
IV стадия — полное не свёртывание крови
Слайд 26
Этиологические формы острого и подострого ДВС-синдрома
Инфекционно-септические:
бактериальные;
вирусные;
токсически-шоковый (в том
числе при абортах).
Травматические и при деструкциях тканей:
ожоговый;
синдром длительного сдавления;
массивные
травмы;
при некрозах тканей и органов (острая токсическая дистрофия печени, некротический панкреатит, острый инфаркт миокарда и др.);
при остром внутрисосудистом гемолизе, в том числе при переливаниях несовместимой крови;
при травматичных операциях;
при массивных гемотрансфузиях;
при гемобластозах, прежде всего при остром промиелоцитарном лейкозе;
при острой лучевой болезни.
Слайд 27
Акушерские и гинекологические:
при эмболии околоплодными водами (особенно инфицированными);
при
ранней отслойке и предлежании плаценты;
при атонии и массаже матки;
при
внутриутробной гибели плода и его ретенции;
при эклампсии.
Шоковые (при всех терминальных состояниях).
В процессе интенсивной химиотерапии.
При трансплантации органов.
Слайд 28
Причинами хронического (затяжного) ДВС-синдрома чаще всего являются следующие
виды патологии:
Хрониосепсис, включая затяжной септический эндокардит;
Хронические иммунные и иммунокомплексные
болезни;
Хронически е вирусные заболевания (гепатит, ВИЧ и др.);
Опухолевые процессы (рак, лимфомы, лейкозы и др.).
Слайд 29
Фазы ДВС-синдрома:
I фаза — гиперкоагуляция. Потеря факторов свертывающей
системы в процессе обильного кровотечения приводит к удлинению времени
образования сгустка и его ретракции, удлинению времени капиллярного кровотечения.
Лабораторные показатели: уменьшение времени свертывания крови, тромбинового времени, положительный этаноловый тест.
Слайд 30
Фазы ДВС-синдрома:
II фаза — гипокоагуляция. При геморрагическом шоке
в фазе спазма венул и артериол (клинические проявления: дегидратация,
бледные и холодные кожные покровы, признаки острой почечной недостаточности) в капиллярах развивается расслоение плазмы и форменных элементов — “сладж”-феномен. Агрегация форменных элементов, обволакивание их фибрином сопровождаются потреблением факторов свертывания крови и активацией фибринолиза.
Лабораторные показатели: умеренная тромбоцитопения (до 120 × 10^9/л), тромбиновое время 60 с и больше, резко положительный этаноловый тест.
Слайд 31
Фазы ДВС-синдрома:
III фаза — потребления с активацией местного
фибринолиза. Афибриногенемия в сочетании с выраженной активацией фибринолиза. При
этой фазе рыхлые сгустки крови в месте кровотечения быстро (в течение 15-20 мин) лизируются на 50 %.
Лабораторные показатели: увеличение времени свертывания крови, тромбинового времени, уменьшение тромбоцитов до 100 × 10^9/л, быстрый лизис сгустка.
Слайд 32
Фазы ДВС-синдрома:
IV фаза — генерализованный фибринолиз. Капиллярная кровь
не свертывается, отмечаются паренхиматозное кровотечение, петехиальные высыпания на коже
и внутренних органах, гематурия, выпот в синовиальные полости и терминальные изменения в органах и системах.
Слайд 34
Клиника
В клинической картине ДВС-синдрома отмечаются:
в 1-й стадии — симптомы
основного заболевания и признаки тромбогеморрагического синдрома (с преобладанием проявлений
генерализованного тромбоза), гиповолемия, нарушение метаболизма.
во 2-й стадии ─ появляются признаки полиорганного повреждения и блокады системы микроциркуляции паренхиматозных органов, геморрагический синдром (петехиально-пурпурный тип кровоточивости).
Слайд 35
Клиника
в 3-й стадии ─ к указанным нарушениям присоединяются
признаки полиорганной недостаточности (острая дыхательная, сердечно-сосудистая, печеночная, почечная,парез кишечника) и метаболические нарушения
(гипокалиемия, гипопротеинемия, метаболический синдром по смешанному типу (петехии, гематомы, кровоточивость из слизистых оболочек, массивные желудочно-кишечные, легочные, внутричерепные и другие кровотечения, кровоизлияния в жизненно важные органы).
в 4-й стадии ─ (при благоприятном исходе) основные витальные функции и показатели гемостаза постепенно нормализуются.
Слайд 36
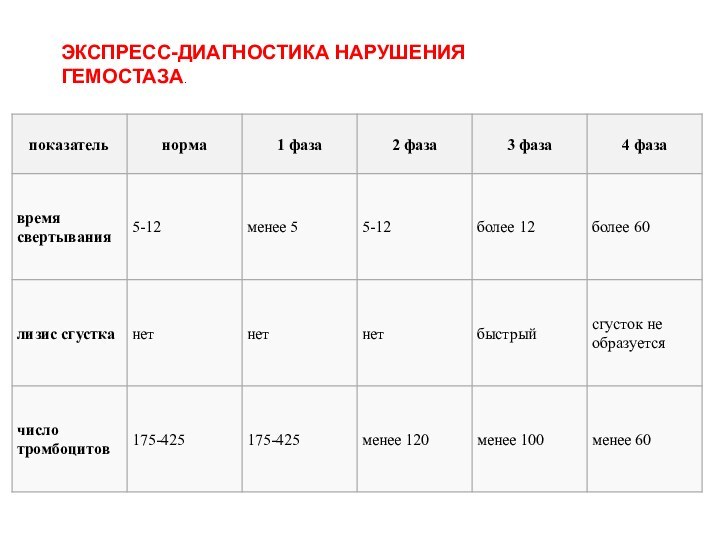
ЭКСПРЕСС-ДИАГНОСТИКА НАРУШЕНИЯ ГЕМОСТАЗА.
Слайд 37
Гиперкоагуляционная фаза ДВС-синдрома
При наличии заболевания или состояния, которое
может вызвать гиперкоагуляционный синдром, необходимо определить ряд лабораторных показателей
коагулограмма и тенденции их изменения с течением времени.
АЧТВ может сокращаться, уровень тромбоцитов падает, уровни D-димеров, тромбин-антитромбиновых комплексов, фрагментов протромбина растут.
Слайд 38
Гипокоагуляционная фаза ДВС-синдрома
Для этой фазы характерно сочетание геморрагических
проявлений в результате полной несвертываемости крови с выраженной полиорганной недостаточностью.
Лабораторные показатели на этой стадии демонстрируют выраженную гипокоагуляцию: сгусток в пробирке не образуется,
резко удлиняется АЧТВ и ПВ, снижается антитромбин III, в крови резко повышается уровень D-димеров, развивается выраженная тромбоцитопения, и тромбоциты перестают полноценно агрегировать (тромбоцитопатия ДВС-синдрома).
Слайд 39
ДВС-синдром
Критерии лабораторной диагностики
1. Определение клеточных маркеров:
подсчет
количества тромбоцитов в крови
определение фрагментированных эритроцитов
2. Выявление
признаков тромбинемии и
активации фибринолиза
увеличение содержания растворимого фибрина
(РФМК), D-димера и других маркеров тромбинемии
3. Декомпенсированное снижение физиологических
антикоагулянтов и компонентов фибринолиза:
определение антитромбина III, протеина С и плазминогена
Слайд 40
Принципы лечения
Этиотропная терапия (быстрое и возможно более раннее
устранение причины ДВС-синдрома - хирургический гемостаз, антибиотики, антидоты и
др.)
Заместительная терапия убыли физиологических антикоагулянтов, плазминогена, факторов свертывания с помощью СЗП или концентратов физиологических антикоагулянтов
Применение антиферментов при деструкции (по показаниям)
Трансфузии концентратов тромбоцитов (по показаниям, в т.ч. при массивных кровотечениях, прогрессировании тромбоцитопении)
При угрожающих жизни некупирующихся кровотечениях – применение препарата НовоСевен
•
•
•
•
•
ДВС-синдром
Слайд 41
ДВС-синдром
Дозирование СЗП
Быстро в/венно капельно по
1-2 дозы (около 230-260 мл в дозе) 2-4 раза
в сутки под контролем центрального венозного давления (общая суточная доза СЗП 800 и более мл или 15-20 мл/кг массы тела).
Скорость введения – 1 доза за 15-20 мин.
С одной дозой СЗП вносят 500-1000 ед гепарина.
Переливание СЗП должно, как правило, предшествовать пере-ливанию эритроцитов (если для последнего имеются показания),
в этом случае соотношение объемов трансузий примерно 3:1.
Баркаган З.С. Геморрагические заболевания и синдромы, 1980.
Порядок действий трансфузиолога при острой массивной кровопотере –
Воробьев А.И., Городецкий и др. Острая массивная кровопотеря, 2001.
Слайд 42
ДВС-синдром
Показания для трансфузий концентрата тромбоцитов
Переливание концентрата тромбоцитов показано при снижении их уровня ниже
100x109/л, но только при появ-лении петехиальной кровоточивости (терапевтическая доза – 4-6 доз концентрата тромбоцитов); допускается исполь- зование клеток от нескольких доноров.
Порядок действий трансфузиолога при острой массивной кровопотере – из кн.: А.И.Воробьева и соавт. Острая массивная кровопотеря, 2001.
В случаях неуправляемых кровотечений, угрожающих жизни больного – в/венные введения препарата НовоСевен в дозах 60-90 мкг/кг
Используется в мире с 1995
года
В США объем продаж НовоСэвен в 2000 г. превысил объем продаж инсулина
2000 г.- НовоСэвен зарегистрирован в России
Ноябрь 2001 года – НовоСэвен включен в Перечень Жизненно важных лекарственных средств
1 мг = 1080 $, дозировка 40-120 мкг/кг.
Стоимость лечения одного взрослого пациента – 5 000-10 000 $
Препарат НовоСэвен® - рекомбинантный VII активированный фактор свертывания человека