- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Методы исследования сердечно-сосудистой системы
Содержание
- 2. Цель лекции:Осветить основные положения диагностики заболеваний сердечно-сосудистой системы
- 3. План лекцииЖалобыСбор анамнезаОсмотрПальпацияПеркуссияАускультация
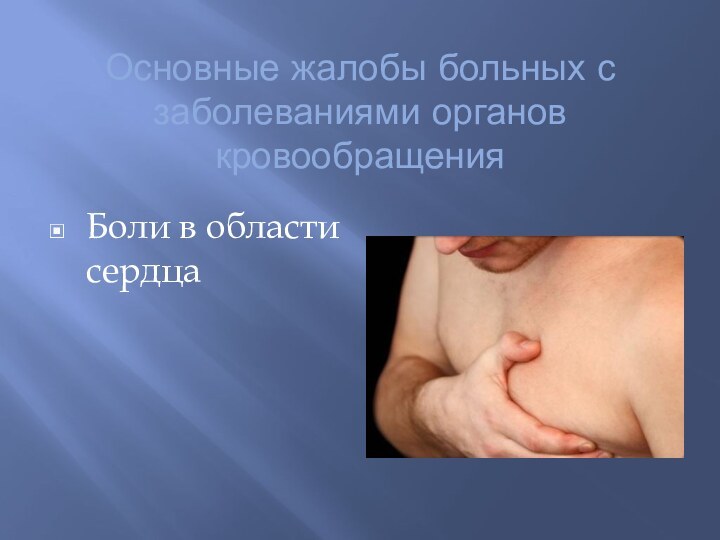
- 4. Основные жалобы больных с заболеваниями органов кровообращения Боли в области сердца
- 6. Коронарогенные боли - Боли у пациентов с
- 7. Некоронарогенные болиБоль продолжительная (более 20-25 мин до
- 8. ОдышкаОсновные причины: 1. Повышение давления в МКК:-
- 9. УдушьеСвязано с внезапно наступающей острой левожелудочковой недостаточностью,
- 10. Кашель и кровохарканьеОсновные причины: левожелудочковая недостаточность (острая
- 11. Седцебиение и перебоиОсновные причины: нарушения ритма (экстрасистолия, фибрилляция предсердий, пароксизмальная тахикардия,
- 12. ОтекиОсновные причины:- снижение сократительной способности правых отделов сердца- легочная гипертония- инфаркт правого желудочка- дилатационная кардиомиопатия- миокардит
- 13. Общие жалобы лихорадка (при ревматизме) слабость снижение
- 14. Анамнез заболевания Начало заболеванияПричина заболеванияПоследовательность появления клинических
- 15. Анамнез жизниФакторы риска (гиподинамия, употребление жирной пищи)Условия
- 16. Осмотр больных с заболеваниями ССС ВЫНУЖДЕННОЕ ПОЛОЖЕНИЕ
- 17. Осмотр FACIES MITRALIS- ЛИЦО БОЛЬНОГО С ДЕКОМПЕНСИРОВАННЫМ
- 18. ОсмотрБЛЕДНЫЕ КОЖНЫЕ ПОКРОВЫ ПРИ АОРТАЛЬНОМ ПОРОКЕ
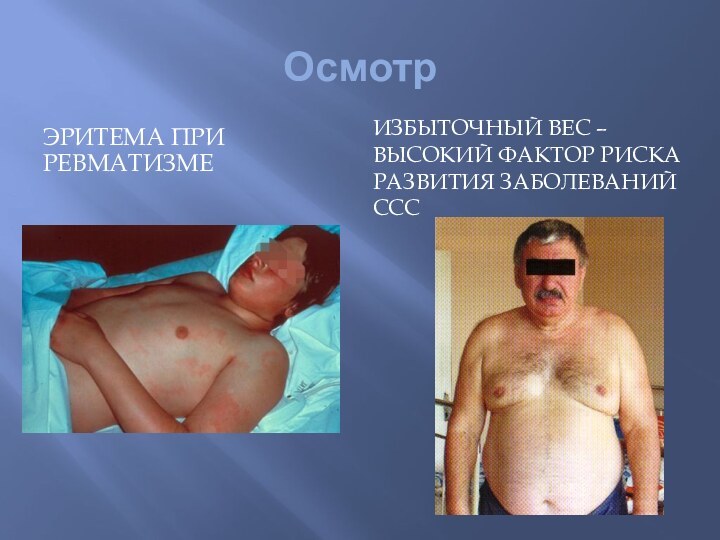
- 19. ОсмотрЭРИТЕМА ПРИ РЕВМАТИЗМЕИЗБЫТОЧНЫЙ ВЕС – ВЫСОКИЙ ФАКТОР РИСКА РАЗВИТИЯ ЗАБОЛЕВАНИЙ ССС
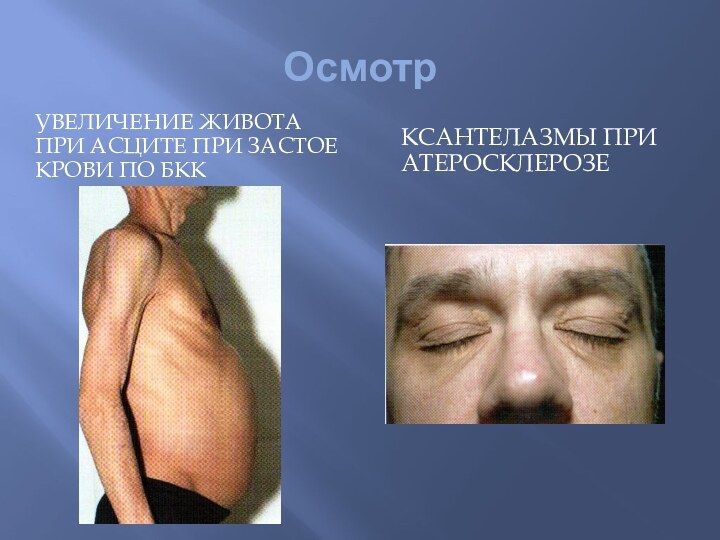
- 20. Осмотр УВЕЛИЧЕНИЕ ЖИВОТА ПРИ АСЦИТЕ ПРИ ЗАСТОЕ КРОВИ ПО БКККСАНТЕЛАЗМЫ ПРИ АТЕРОСКЛЕРОЗЕ
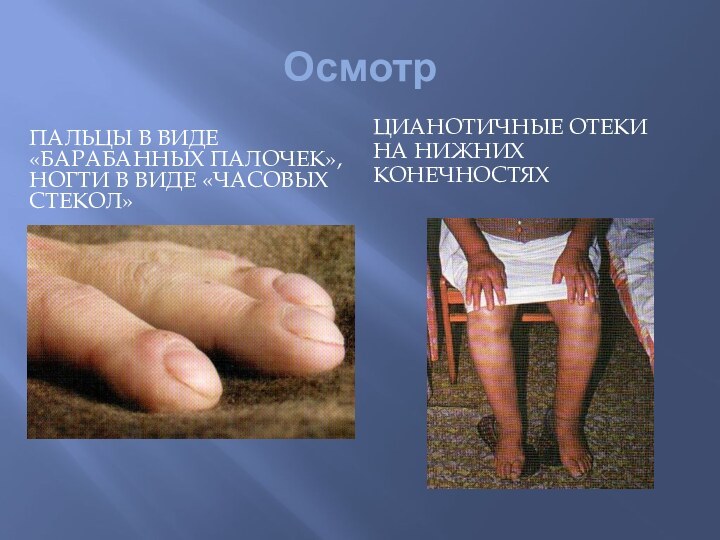
- 21. ОсмотрПАЛЬЦЫ В ВИДЕ «БАРАБАННЫХ ПАЛОЧЕК», НОГТИ В ВИДЕ «ЧАСОВЫХ СТЕКОЛ»ЦИАНОТИЧНЫЕ ОТЕКИ НА НИЖНИХ КОНЕЧНОСТЯХ
- 22. Осмотр области сердца и крупных сосудов«Сердечный горб»
- 23. Выявление пульсаций сердечной областиФизиологическая Верхушечный толчок –
- 24. Патологические пульсации области сердца и крупных сосудовСердечный
- 25. Пальпация области сердца и крупных сосудов При
- 26. Верхушечный толчок Для определения верхушечного
- 27. Характеристики верхушечного толчкаЛокализация - в V межреберье
- 28. Пальпация сердечного толчка толчкаОпределяют слева от грудины
- 29. Определение эпигастральной пульсацииПроводить лучше на высоте глубокого
- 30. Определение дрожания грудной клетки Диастолическое
- 31. Систолическое дрожание во II межреберье справа от грудины выявляется при аортальном стенозе
- 32. Перкуссия сердца Цель: Определение границ
- 33. Относительная сердечная тупость – это проекция передней
- 34. Последовательность определения границ легкихПравая границаВерхняя границаЛевая граница
- 35. Определение границ сердца Сначала определяют высоту
- 36. Определение правой границы сердцаПоднимают палец-плессиметр на одно
- 37. Определение верхней границы сердцаПалец-плессиметр устанавливают под ключицей
- 38. Определение левой границы сердцаЛевую границу определяют в
- 39. Границы относительной сердечной тупости (границы сердца)Правая –
- 40. Определение границ сосудистого пучкаПалец – плессиметр устанавливают
- 41. Аускультация сердца Цель: Выслушивание
- 42. Последовательность аускультации: 1. Митральный клапан – на
- 43. Тоны сердца
- 44. Отличительные признаки I и II тонов сердца
- 45. Измерение АД
- 46. Исследование артериального пульса
- 47. Измерение дефицита артериального пульса
- 48. Скачать презентацию
- 49. Похожие презентации
Цель лекции:Осветить основные положения диагностики заболеваний сердечно-сосудистой системы







































Слайд 6
Коронарогенные боли -
Боли у пациентов с недостаточностью
коронарного кровотока (при ишемической болезни сердца).
Боль при стенокардии характеризуется:
типичной локализацией за грудиной,
иррадиацией в левый плечевой пояс
продолжительностью до 20 мин
хорошим купирующим эффектом нитроглицерина
Слайд 7
Некоронарогенные боли
Боль продолжительная (более 20-25 мин до нескольких
часов)
Локализуется в области верхушки сердца и (или) слева от
грудиныНе купируются нитроглицерином
Слайд 8
Одышка
Основные причины:
1. Повышение давления в МКК:
- снижение
сократительной способности левого желудочка
- диастолическая дисфункция левого желудочка
- пороки
сердца2. ТЭЛА
3. Нарушения ритма сердца
Слайд 9
Удушье
Связано с внезапно наступающей острой левожелудочковой недостаточностью, обусловленной:
ишемией ,
острым инфарктом миокарда,
внезапным тяжелым нарушением ритма сердца,
резким
подъемом АД, ведущими к интерстициальному (сердечная астма) или альвеолярному отеку
Слайд 10
Кашель и кровохарканье
Основные причины:
левожелудочковая недостаточность (острая и
хроническая)
Пороки сердца
Аневризма аорты
Тромбоэмболия легочной артерии (ТЭЛА)
Одышка и кашель при
заболеваниях ССС усиливается в горизонтальном положении больного, при котором усиливается приток крови к правому сердцу → переполнению МКК кровью
Слайд 11
Седцебиение и перебои
Основные причины: нарушения ритма (экстрасистолия, фибрилляция
предсердий, пароксизмальная тахикардия,
Слайд 12
Отеки
Основные причины:
- снижение сократительной способности правых отделов сердца
-
легочная гипертония
- инфаркт правого желудочка
- дилатационная кардиомиопатия
- миокардит
Слайд 13
Общие жалобы
лихорадка (при ревматизме)
слабость
снижение работоспособности
шум в ушах
тяжесть и боли в правом подреберье
(при застое по БКК)
Слайд 14
Анамнез заболевания
Начало заболевания
Причина заболевания
Последовательность появления клинических признаков
Характер и
эффективность проводившегося лечения
Наличие рецидивов, их частота, провоцирующие факторы
Слайд 15
Анамнез жизни
Факторы риска (гиподинамия, употребление жирной пищи)
Условия работы
(стрессы, конфликты)
Социальные условия
Вредные привычки (курение,
злоупотребление
алкоголем)Наследственность
Эпидемиологический анамнез (перенесенные ангины, др. инфекционные заболевания)
Слайд 16
Осмотр больных с заболеваниями ССС
ВЫНУЖДЕННОЕ ПОЛОЖЕНИЕ (ОРТОПНОЭ) У
БОЛЬНОГО С ЛЕВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТЬЮ
НАБУХАНИЕ ШЕЙНЫХ ВЕН ПРИ ПРАВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ
Слайд 17
Осмотр
FACIES MITRALIS- ЛИЦО БОЛЬНОГО С ДЕКОМПЕНСИРОВАННЫМ МИТРАЛЬНЫМ
ПОРОКОМ: ЦИАНОЗ ГУБ, ЦИАНОТИЧНЫЙ РУМЯНЕЦ НА ЩЕКАХ
ЛИЦО КОРВИЗАРА ПРИ
ВЫРАЖЕННОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ: ЛИЦО ОДУТЛОВАТОЕ, КОЖА ЖЕЛТОВАТО-БЛЕДНАЯ, ЗНАЧИТЕЛЬНЫЙ ЦИАНОЗ ГУБ, КОНЧИКА НОСА, УШЕЙ, РОТ ПОЛУОТКРЫТ, ГЛАЗА ТУСКЛЫЕ
Слайд 21
Осмотр
ПАЛЬЦЫ В ВИДЕ «БАРАБАННЫХ ПАЛОЧЕК», НОГТИ В ВИДЕ
«ЧАСОВЫХ СТЕКОЛ»
ЦИАНОТИЧНЫЕ ОТЕКИ НА НИЖНИХ КОНЕЧНОСТЯХ
Слайд 22
Осмотр области сердца и крупных сосудов
«Сердечный горб» –
выпячивание грудной клетки в области сердца, развивающееся при выраженном
увеличении его размеров в детском возрасте.
Слайд 23
Выявление пульсаций сердечной области
Физиологическая
Верхушечный толчок – ритмическая
ограниченная пульсация в области верхушки сердца, возникающая синхронно с
работой сердца. Вызывается ударом верхушки сердца о грудную стенку.Определяется в V межреберье на 1,5 см медиальнее от левой срединно-ключичной линии
Слайд 24
Патологические пульсации области сердца и крупных сосудов
Сердечный толчок
– пульсация слева от грудины на довольно широкой площади,
распространяющаяся в эпигастральную область. Обусловлена ударами о грудную стенку увеличенным правым желудочкомПульсация во II межреберье справа от грудины (при аневризме аорты, недостаточности аортального клапана)
Пульсация в яремной ямке (при атеросклерозе аорты)
Пульсация височных артерий (при артериальной гипертонии, атеросклерозе)
«Пляска каротид» – пульсация на сонных артериях (при недостаточности аортального клапана
Слайд 25
Пальпация области сердца и крупных сосудов
При пальпации оценивается:
Верхушечный
толчок
Наличие сердечного толчка
Патологические пульсации
Дрожание грудной клетки (симптом «кошачьего мурлыканья»)
Слайд 26
Верхушечный толчок
Для определения верхушечного толчка
фельдшер встает справа от больного и правую руку ладонной
поверхностью кладет на левую половину грудной клетки так, чтобы основание ладони располагалось по правому краю грудины в IV-V межреберье, а пальцы обращены к подмышечной области. Сначала определяют толчок всей ладонью, а затем, почувствовав его, пальпируют кончиками пальцев
Слайд 27
Характеристики верхушечного толчка
Локализация - в V межреберье на
1,5- 2 см кнутри (медиальнее) от левой срединно-ключичной линии.
Площадь – в норме не более 2 см2. Смещение влево и увеличение площади (разлитой ВТ) свидетельствует о гипертрофии ЛЖ.
Сила – давление, которое оказывает верхушечный толчок на пальцы пальпирующего. В норме – умеренная, усиленный – при гипертрофии ЛЖ.
Высота – амплитуда колебаний грудной клетки, производимых верхушечным толчком. Может быть высокий верхушечный толчок (при физической нагрузке, волнении, тиреотоксикозе, лихорадке) и низкий.
Слайд 28
Пальпация сердечного толчка толчка
Определяют слева от грудины и
медиальнее верхушечного толчка.
В норме сердечный толчок не определяется.
Появление сердечного
толчка свидетельствует о гипертрофии правого желудочка
Слайд 29
Определение эпигастральной пульсации
Проводить лучше на высоте глубокого вдоха.
Усиленная разлитая пульсация, усиливающаяся на вдохе, определяется у пациентов
с гипертрофией и дилатацией правого желудочка
Слайд 30
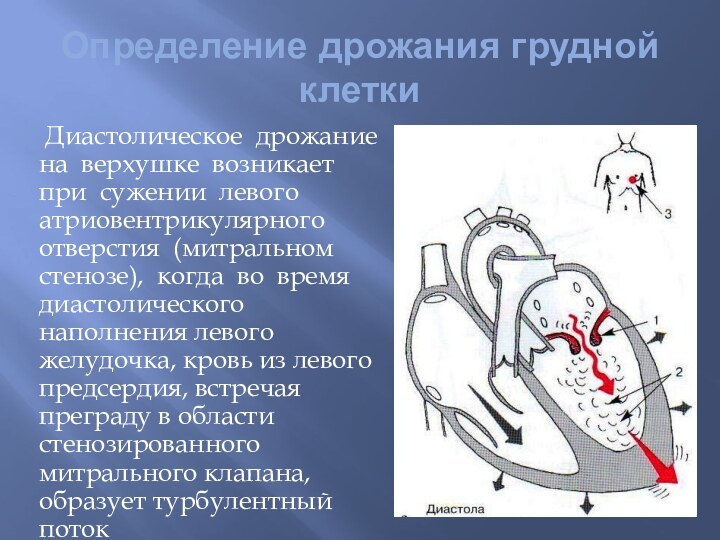
Определение дрожания грудной клетки
Диастолическое дрожание
на верхушке возникает при сужении левого атриовентрикулярного отверстия (митральном
стенозе), когда во время диастолического наполнения левого желудочка, кровь из левого предсердия, встречая преграду в области стенозированного митрального клапана, образует турбулентный поток
Слайд 31
Систолическое дрожание во II межреберье
справа от грудины выявляется при аортальном стенозе
Слайд 32
Перкуссия сердца
Цель:
Определение границ сердца
Определение
размеров сосудистого пучка
Правила проведения:
в помещении,
где проводится перкуссия, должно быть тихо и тепло;пациент занимает вертикальное положение, обнажен до пояса;
перкуторные удары одинаковой силы;
палец-плессиметр расположен параллельно определяемой границе
Слайд 33
Относительная сердечная тупость – это проекция передней поверхности
сердца на грудную клетку, что соответствует истинным размерам
Абсолютная тупость
сердца – область сердца, не прикрытая легкими
Слайд 35
Определение границ сердца
Сначала определяют высоту стояния диафрагмы,
т.к. от этого зависит расположения сердца.
Применяя тихую перкуссию,
перкутируют по правой срединно-ключичной линии сверху вниз до притупления. Высота стояния диафрагмы соответствует нижней границе легкого и в норме располагается на уровне VI ребра
Слайд 36
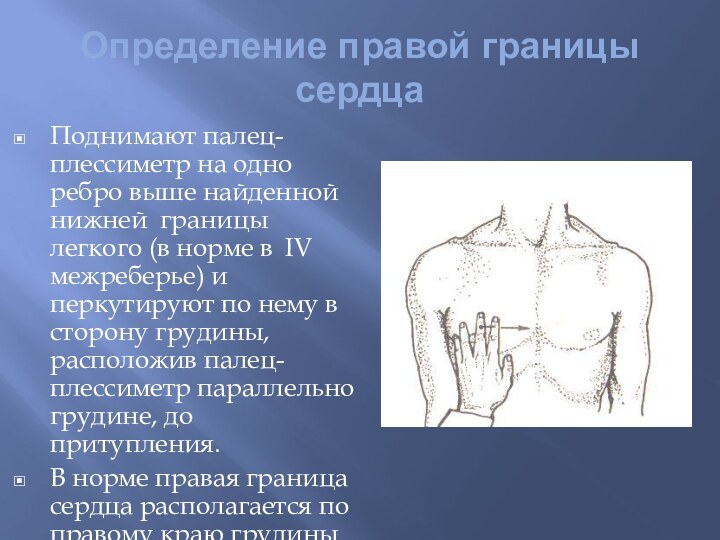
Определение правой границы сердца
Поднимают палец-плессиметр на одно ребро
выше найденной нижней границы легкого (в норме в IV
межреберье) и перкутируют по нему в сторону грудины, расположив палец-плессиметр параллельно грудине, до притупления.В норме правая граница сердца располагается по правому краю грудины
Слайд 37
Определение верхней границы сердца
Палец-плессиметр устанавливают под ключицей параллельно
ребрам и перкутируют по левой парастернальной линии ( несколько
медиальнее) сверху вниз до притупления.В норме верхняя граница располагается на уровне III ребра
Слайд 38
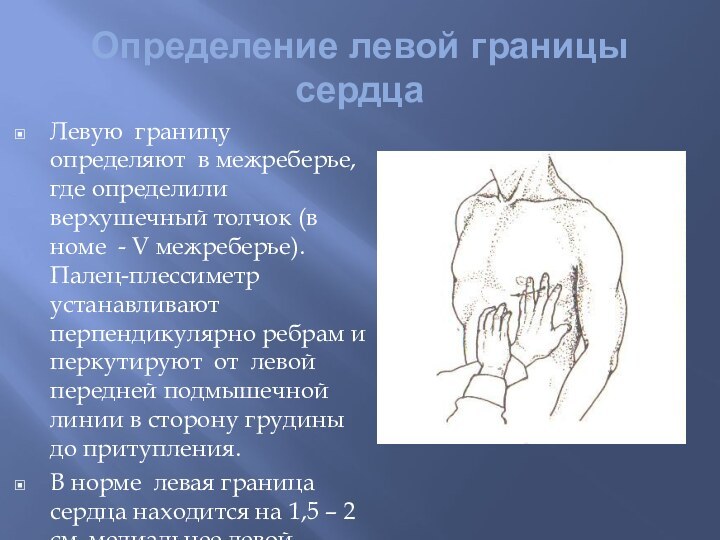
Определение левой границы сердца
Левую границу определяют в межреберье,
где определили верхушечный толчок (в номе - V межреберье).
Палец-плессиметр устанавливают перпендикулярно ребрам и перкутируют от левой передней подмышечной линии в сторону грудины до притупления.В норме левая граница сердца находится на 1,5 – 2 см. медиальнее левой срединно-ключичной линии
Слайд 39
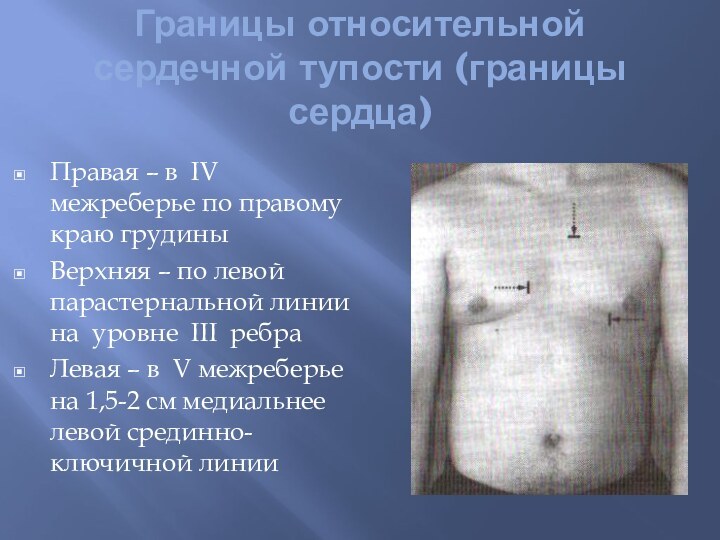
Границы относительной сердечной тупости (границы сердца)
Правая – в
IV межреберье по правому краю грудины
Верхняя – по левой
парастернальной линии на уровне III ребраЛевая – в V межреберье на 1,5-2 см медиальнее левой срединно-ключичной линии
Слайд 40
Определение границ сосудистого пучка
Палец – плессиметр устанавливают во
II межреберье параллельно грудине и перкутируют тихой перкуссией сначала
от правой срединно-ключичной линии в сторону грудины до притупления, затем от левой срединно-ключичной линии в сторону грудины.В норме границы сосудистого пучка соответствуют краям грудины. Его ширина – 5-6 см.
Слайд 41
Аускультация сердца
Цель:
Выслушивание тонов сердца
Определение
сердечного ритма
Выслушивание шумов сердца
Правила проведения:
в
помещении, где проводится аускультация, должно быть тихо и тепло;пациент занимает вертикальное, а при необходимости – горизонтальное положение, обнажен до пояса;
Слайд 42
Последовательность аускультации:
1. Митральный клапан – на верхушке сердца
( в V межреберье на 1,5-2 см медиальнее левой
срединно-ключичной линии2. Аортальный клапан – во II межреберье справа от грудины
3. Клапан легочного ствола – во II межреберье слева от грудины
4. Трикуспидальный клапан – у основания мечевидного отростка справа от грудины
4. Точка Боткина-Эрба – точка дополнитального выслушивания аортального клапана – в III- IV межреберье слева от грудины