- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Гемостаз. Группы крови
Содержание
- 2. ГемостазHaemo – кровьStasis – пребывание в постоянствеГемостаз
- 3. Функции механизмов гемостазаПоддерживают жидкое состояние кровиОграничивают местонахождение крови в сосудистом руслеПрепятствуют кровопотере при повреждении сосуда
- 4. Нормальное функционирование механизмов гемостаза определяют:ЭндотелийТромбоцитыСвертывающая система кровиСистема фибринолизаПротивосвертывающие механизмы
- 5. Системы гемостазагемостазфибринолизасвертывающая, включая тромбоцитыпротиво- свертывающая
- 6. Нормальный гемостаз: состояние равновесия- Противосвертывающая система (антикоагулянты)-
- 7. Дисбаланс (1)- Противосвертывающая система (антикоагулянты)- Система фибринолиза- Свертывающая система крови- ТромбоцитыКровотечение
- 8. Дисбаланс (2)Противосвертывающая система (антикоагулянты)Система фибринолизаСвертывающая система кровиТромбоцитыТромбоз
- 9. Гемостаз в узком смыслеВ узком смысле под гемостазом понимают свертывание крови(stasis - остановка)
- 10. Гемостаз: история вопросаJohannes Peter Müller 1801 –1858
- 11. Гемостаз: история вопросаRudolph Ludwig Karl Virchow
- 12. Гемостаз: история вопросаAlexander Schmidt 1831 –1894 Родился
- 13. Гемостаз: история вопросаGiulio Bizzozero 1846 –1901 Итальянский
- 14. Гемостаз: история вопросаNicolas Maurice Arthus в 1890
- 15. Системы гемостазаСвертывающая система крови: механизмы, препятствующие кровопотере
- 16. Механизмы свертывания кровиАктивация механизмов свертывания происходит при повреждении целостности сосудистой стенки
- 17. Механизмы свертывания кровиРеакция сосуда и тромбоцитовАктивация белков
- 18. СОСУДИСТО-ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ (ПЕРВИЧНЫЙ ГЕМОСТАЗ)
- 19. Сосудисто-тромбоцитарный гемостазРеакция сосудов на повреждение сосудистой стенкиРеакция тромбоцитов на повреждение сосудистой стенки
- 20. Реакция сосудов на повреждение сосудистой стенки:Спазм сосуда
- 21. Реакция тромбоцитов на повреждение сосудистой стенкиПрикрепление к
- 22. Строение и свойства тромбоцитов150-300 х 109/лКровяные пластинки,
- 23. Строение и свойства тромбоцитовАльфа-гранулы:Факторы свертывания (фибриноген, V,
- 24. Образование тромбоцитовРегуляция тромбоцитопоэза - гормон тромбопоэтин печень
- 25. Почему тромбоциты не прикрепляются к клеткам неповрежденного
- 26. Реакция тромбоцитов на повреждение сосудистой стенки (1,
- 27. Адгезия тромбоцитов: роль фактора ВиллебрандаD. Simon et al., Haemophylia (2008), 14, 1240-1249
- 28. Реакция тромбоцитов на повреждение сосудистой стенки (3)3.
- 29. Изменение формы тромбоцитовНеактивированный тромбоцитАктивированный тромбоцит
- 30. Изменение формы тромбоцитовЭритроцитЛейкоцитАктивированный тромбоцит
- 31. Активация тромбоцитовD. Simon et al., Haemophylia (2008), 14, 1240-1249
- 32. Реакция тромбоцитов на повреждение сосудистой стенки (4)В
- 33. Агрегация тромбоцитовD. Simon et al., Haemophylia (2008), 14, 1240-1249
- 34. Вещества, выделяющиеся из активированных тромбоцитов: ВазоконстрикторыТромбоксан А2Серотонин
- 35. Агрегация тромбоцитов в пробиркеПлазма крови, богатая тромбоцитами
- 36. В итоге тромбоцитарной реакции образуется тромбоцитарная пробка
- 37. Регуляция образования тромбоцитарной пробки:Факторы, усиливающие агрегацию:АДФ (тромбоциты)Тромбоксан
- 38. Связь с клиникой: аспирин-кардио как антиагрегантТхА2 синтезируется
- 39. Сосудисто-тромбоцитарный гемостаз: резюмеПовреждение сосудаОбнажение коллагенаВазоконстрикцияАдгезия тромбоцитов (фактор
- 40. Патология тромбоцитов – кровотечения из кожи и
- 41. Тромбоцитопеническая пурпура
- 42. Обзор патологии тромбоцитовD. Simon et al., Haemophylia (2008), 14, 1240-1249
- 43. Исследования сосудисто-тромбоцитарного звена гемостазаОпределение резистентности микрососудовПодсчет количества
- 44. Изменение содержания тромбоцитов в кровиЭссенциальная тромбоцитемия ЭритремияМегакариоцитарный
- 45. Идиопластическая гипоплазия гемопоэзаВирусные инфекцииИнтоксикации (химио- и лучевая
- 46. Препараты тромбоцитовТромбоцитарная масса
- 47. Избирательный забор тромбоцитов из крови
- 48. Достаточно ли тромбоцитарной пробки для закрытия дефекта
- 49. КОАГУЛЯЦИОННЫЙ ГЕМОСТАЗ (ВТОРИЧНЫЙ ГЕМОСТАЗ, СОБСТВЕННО ГЕМОСТАЗ)
- 50. Коагуляционный гемостаз:Каскадная реакция активации факторов свертывающей системы
- 51. Принцип каскадаПовреждение сосудаКонтакт крови с субэндотелиемАктивный ферментНеактивный
- 52. Пути активации коагуляционного гемостаза:Внешний путь:Контакт крови с
- 53. Внутренний путьВнешний путьВсе этапы осуществляются при обязательном
- 54. Какой путь активации быстрее?Внутренний и внешний пути:работают
- 55. Почему кровь свертывается в пробирке?Внутренний путь (в
- 56. Этапы образования фибринового тромба:Образование активной протромбиназы (внешний
- 57. Этапы образования фибринового тромба:Внутренний путьВнешний путьАктивная протромбиназаПротромбинТромбинФибриногенФибрин-мономерСтабильный фибрин-полимер+Са2++Са2++Са2+XIIIXIIIаI.II.III.IV.
- 58. Итог коагуляционного гемостаза – образование нитей фибринаE.A.
- 59. В нитях фибрина задерживаются форменные элементы: красный тромбНити фибрина укрепляют тромбоцитарную пробку
- 60. Патология свертывающей системы - гемофилии:Недостаток VIII фактора
- 61. Исследование коагуляционного гемостазаПротромбиновое времяПТИ – протромбиновый индексМНО
- 62. Исследование коагуляционного гемостазаПлазма крови после добавления тканевого фактора (тромбопластина) образует гелеобразную структуру(протромбиновое время)
- 63. Исследование коагуляционного гемостазаПТИ = ПВ пациента нормальной донорской крови ПВ х 100%
- 64. Роль витамина К в процессе свертывания кровиНе
- 65. Роль печени в свертывании кровиУ пациентов с патологией печени часто развивается кровоточивостьПочему?
- 66. Системы гемостазаПротивосвертывающая система крови: поддержание крови в жидком состоянии
- 67. Факторы, препятствующие свертыванию кровиФакторы, препятствующие активации и агрегации тромбоцитов (антиагреганты):NO (эндотелий)Простациклин I2 (эндотелий)Факторы, препятствующие коагуляции (антикоагулянты)
- 68. Вещества, тормозящие коагуляцию (антикоагулянты):Плазменные ингибиторы протеаз –
- 69. Роль тромбина в торможении коагуляцииЭндотелиальная клеткаРецептор –
- 70. Тромбин – активатор и ингибитор коагуляцииАктиватор коагуляции:Образование
- 71. Нормальный эндотелий препятствует свертыванию кровиБарьер между кровью
- 72. Исследование антикоагуляционной системыАнтитромбин IIIПротеин СПротеин S
- 73. Системы гемостазаОбразованный фибрин снова может быть растворен: система фибринолиза
- 74. Система фибринолизаОсновной компонент фибринолиза – плазмин, который
- 75. Система фибринолизаПлазминогенПлазминФибринРастворимые фрагменты фибринаАктиваторы плазминогена
- 76. Активаторы системы фибринолиза:ПлазминогенПлазминВнутренниеактиваторы (кровь): фактор XIIа(Хагемана)Внешниеактиваторы: тканевые
- 77. Ингибиторы системы фибринолиза:ПлазминогенПлазминАктиваторы плазминаАнтиактиваторы - блокируют действиеактиваторов
- 78. Исследование системы фибринолизаD-димер (продукт деградации фибрина)ПлазминогенD-димер
- 79. Группы кровиСистема АВ0Система резус
- 80. Нобелевская премия в области физиологии и медицины 1930 г.«За открытие групп крови»Карл Ландштейнер(Karl Landsteiner )
- 81. Группы крови системы АВ0Групповая принадлежность определяется наличием/отсутствием
- 82. Ген группы крови определяет присоединение углеводородной группы к базовому антигену эритроцитов (H-антиген)
- 83. Группы крови системы АВ0
- 84. Группы крови системы АВ0
- 85. Совместимость групп кровиНе допустить встречу одноименных антигенов
- 86. Переливание несовместимой крови – острый гемолиз
- 87. Антитела системы АВ0Отсутствуют при рожденииОбразуются в период
- 88. Другие системы групп кровиВсего около 30 систем,
- 89. Система резусRh белок – антиген на поверхности
- 90. Rh-конфликт
- 91. Rh-конфликтRh-антитела являются «неполными» антителами: не могут склеивать
- 92. Скачать презентацию
- 93. Похожие презентации
ГемостазHaemo – кровьStasis – пребывание в постоянствеГемостаз – совокупность механизмов, обеспечивающих поддержание крови в жидком состоянии в пределах сосудистого русла

















































































Слайд 3
Функции механизмов гемостаза
Поддерживают жидкое состояние крови
Ограничивают местонахождение крови
в сосудистом русле
Препятствуют кровопотере при повреждении сосуда
Слайд 4
Нормальное функционирование механизмов гемостаза определяют:
Эндотелий
Тромбоциты
Свертывающая система крови
Система фибринолиза
Противосвертывающие
механизмы
Слайд 6
Нормальный гемостаз:
состояние равновесия
- Противосвертывающая система (антикоагулянты)
- Система фибринолиза
-
Свертывающая система крови
- Тромбоциты
Поддержание крови в жидком состоянии в
пределах сосудистого русла
Слайд 7
Дисбаланс (1)
- Противосвертывающая система (антикоагулянты)
- Система фибринолиза
- Свертывающая
система крови
- Тромбоциты
Кровотечение
Слайд 8
Дисбаланс (2)
Противосвертывающая система (антикоагулянты)
Система фибринолиза
Свертывающая система крови
Тромбоциты
Тромбоз
Слайд 9
Гемостаз в узком смысле
В узком смысле под гемостазом
понимают свертывание крови
(stasis - остановка)
Слайд 10
Гемостаз: история вопроса
Johannes Peter Müller
1801 –1858
Немецкий физиолог
Описал
фибрин – основное вещество тромба
Известен своими работами в области
сенсорной физиологии
(Закон Мюллера: ощущение зависит не от природы раздражителя, а от возбуждаемых рецепторов [сенсорной системы])
Слайд 11
Гемостаз: история вопроса
Rudolph Ludwig Karl Virchow
1821 –1902
Немецкий врач, антрополог, патолог
Автор клеточной теории:
omnis cellula e cellula
Дал название фибриногену – растворимому предшественнику фибрина, который был химически выделен Проспером Дени (Prosper Sylvain Denis, 1799-1863).
Слайд 12
Гемостаз: история вопроса
Alexander Schmidt
1831 –1894
Родился на территории
современной Эстонии, работал в Германии
Предположил, что превращение фибриногена в
фибрин – это ферментативный процессНазвал гипотетический фермент тромбином
Слайд 13
Гемостаз: история вопроса
Giulio Bizzozero
1846 –1901
Итальянский врач и
исследователь
Описал функции тромбоцитов в процессе образования кровяного сгустка
Известен как
истинный первооткрыватель Helicobacter pylori – возбудителя язвенной болезни
Слайд 14
Гемостаз: история вопроса
Nicolas Maurice Arthus в 1890 г.
установил, что для процесса свертывания крови необходимы ионы Ca2+
Paul
Morawitz в 1905 г. объединил имеющиеся данные:Тромбин образуется при участии тканевого фактора: тромбопластин высвобождается из поврежденных тканей и при участии ионов Са2+ образует тромбин
Тромбин превращает фибриноген в фибрин
Слайд 16
Механизмы
свертывания крови
Активация механизмов свертывания происходит при повреждении целостности
сосудистой стенки
Слайд 17
Механизмы
свертывания крови
Реакция сосуда и тромбоцитов
Активация белков свертывающей системы
крови
Повреждение сосудистой стенки
Сосудисто-тромбоцитарный (первичный) гемостаз
Коагуляционный (вторичный) гемостаз
Оба механизма инициируются
одновременно,
протекают параллельно и тесно взаимодействуют
Слайд 19
Сосудисто-тромбоцитарный гемостаз
Реакция сосудов на повреждение сосудистой стенки
Реакция тромбоцитов
на повреждение сосудистой стенки
Слайд 20
Реакция сосудов на повреждение сосудистой стенки:
Спазм сосуда выше
места повреждения и шунтирование крови:
Первичный спазм (травматический, рефлекторный спазм)
Вторичный
спазм – за счет выделения вазоконстрикторов из активированных тромбоцитов (тромбоксан А2)
Слайд 21
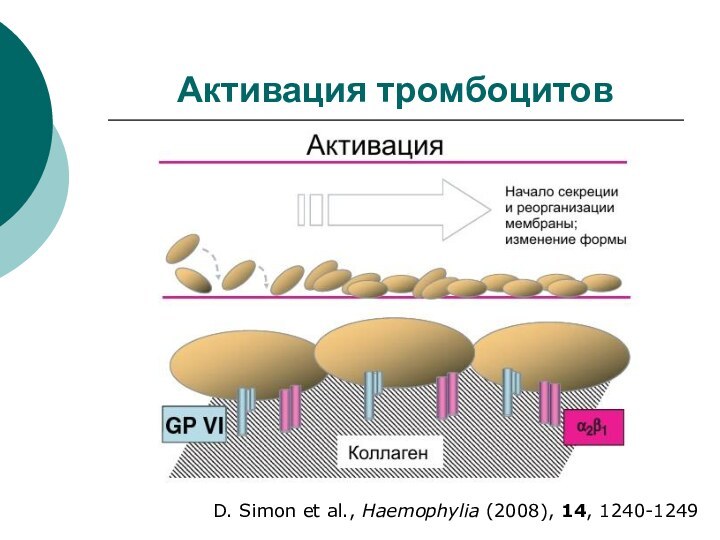
Реакция тромбоцитов на повреждение сосудистой стенки
Прикрепление к месту
дефекта сосуда (адгезия)
Активация тромбоцитов
Склеивание тромбоцитов между собой (агрегация)
Итог –
образование тромбоцитарной пробки (белый тромб)
Слайд 22
Строение и свойства тромбоцитов
150-300 х 109/л
Кровяные пластинки, нет
ядра, не делятся
Сократительные филаменты:
Актин
Миозин
Тромбостенин
Митохондрии и ферментные системы, синтезирующие АТФ,
АДФ
Слайд 23
Строение и свойства тромбоцитов
Альфа-гранулы:
Факторы свертывания (фибриноген, V, VIII)
«Клеящие
вещества» (фибронектин, тромбоспондин, фактор Виллебранда)
Факторы роста
Электронноплотные гранулы:
АТФ, АДФ, серотонин
Ионы
Са2+Лизосомы:
Гепаратиназа
Кислые гидралазы
Слайд 24
Образование тромбоцитов
Регуляция тромбоцитопоэза - гормон тромбопоэтин
печень (гепатоциты
и эндотелий синусоидов)
почки (клетки проксимального извитого канальца)
поперечнополосатая
мускулатураклетки стромы костного мозга
Слайд 25
Почему тромбоциты не прикрепляются к клеткам неповрежденного эндотелия?
В
мембране эндотелия присутствует гликокаликс, к которому у тромбоцитов нет
рецепторовНеповрежденный эндотелий выделяет факторы, препятствующие активации тромбоцитов
Простациклин (простагландин I2)
Монооксид азота (NO)
Фермент, удаляющий АДФ (фактор агрегации)
Гепарин (косвенно тормозит агрегацию)
Слайд 26
Реакция тромбоцитов на повреждение сосудистой стенки (1, 2)
Повреждение
сосуда ? обнажение коллагена
Тромбоциты налипают на обнаженный коллаген (адгезия)
посредством фактора Виллебранда, который:Образует мостики между тромбоцитами и коллагеном
Выделяется из эндотелия и мегакариоцитов
Слайд 27
Адгезия тромбоцитов: роль фактора Виллебранда
D. Simon et al.,
Haemophylia (2008), 14, 1240-1249
Слайд 28
Реакция тромбоцитов на повреждение сосудистой стенки (3)
3.
В результате адгезии происходит активация тромбоцитов:
тромбоциты выделяют биологически активные
веществаимея изначально форму плоских дисков, тромбоциты становятся округлыми и выпускают псевдоподии
реорганизация мембраны тромбоцитов
Слайд 32
Реакция тромбоцитов на повреждение сосудистой стенки (4)
В ходе
активации в мембране тромбоцитов появляется особый белковый комплекс, который
связывает «клеящие вещества»фибриноген
фибронектин
тромбоспондин
В результате тромбоциты склеиваются друг с другом (агрегация) в присутствии факторов агрегации
Слайд 34
Вещества, выделяющиеся из активированных тромбоцитов:
Вазоконстрикторы
Тромбоксан А2
Серотонин
Факторы
свертывающей системы крови
Фибриноген
Факторы V, VII
Факторы, способствующие активации
и поддерживающие адгезию и агрегацию тромбоцитовФактор Виллебранда
АДФ
Тромбоксан А2
Фибриноген
Фибронектин, тромбоспондин
Факторы роста, стимулирующие пролиферацию эндотелия и фибробластов
Слайд 35
Агрегация тромбоцитов в пробирке
Плазма крови, богатая тромбоцитами (слева),
мутная жидкость
При добавлении АДФ происходит агрегация тромбоцитов с образованием
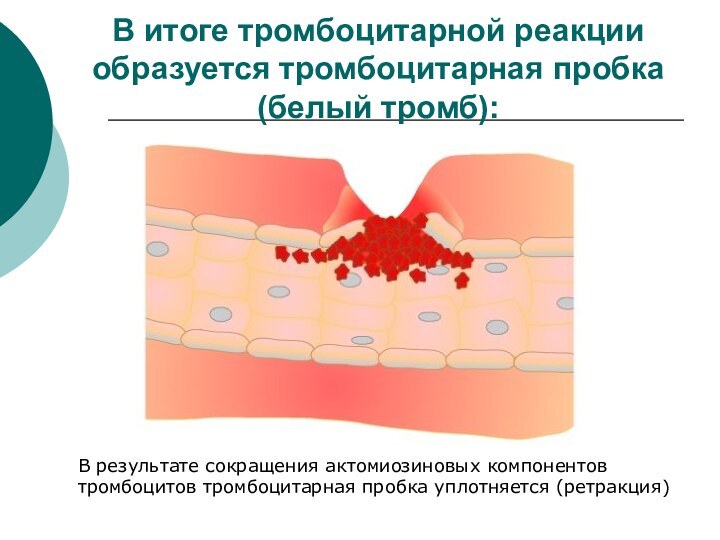
хлопьевСлайд 36 В итоге тромбоцитарной реакции образуется тромбоцитарная пробка (белый
тромб):
В результате сокращения актомиозиновых компонентов тромбоцитов тромбоцитарная пробка уплотняется
(ретракция)
Слайд 37
Регуляция образования тромбоцитарной пробки:
Факторы, усиливающие агрегацию:
АДФ (тромбоциты)
Тромбоксан А2
(тромбоциты)
Тромбин и фибрин – делают агрегацию необратимой
Факторы, ослабляющие адгезию
и агрегацию:Простациклин I2 (эндотелий)
Монооксид азота (NO) (эндотелий, адвентиция)
Слайд 38
Связь с клиникой:
аспирин-кардио как антиагрегант
ТхА2 синтезируется из арахидоновой
кислоты
Одним из ферментов для синтеза является циклооксигеназа (ЦОГ)
Аспирин в
малых концентрациях (кардио) блокирует ЦОГПрофилактика тромбооразования при инфаркте миокарда
Слайд 39
Сосудисто-тромбоцитарный
гемостаз: резюме
Повреждение сосуда
Обнажение коллагена
Вазоконстрикция
Адгезия тромбоцитов
(фактор Виллебранда)
Активация тромбоцитов:
изменение
формы
секреция
реорганизация мембраны
Агрегация тромбоцитов - белый тромб
первичная
вторичная
Слайд 40
Патология тромбоцитов – кровотечения из кожи и слизистых:
Недостаточное
количество тромбоцитов – менее 50х109/л (тромбопения)
Дефект мембраны тромбоцитов, в
результате которого тромбоциты не могут прилипать к коллагену (нарушена адгезия) – синдром Бернхарда-СоульеДефект мембраны тромбоцитов, в результате которого тромбоциты не могут склеиваться между собой (нарушение агрегации) – тромбастения Гланзмана
Слайд 43
Исследования сосудисто-тромбоцитарного звена гемостаза
Определение резистентности микрососудов
Подсчет количества тромбоцитов
в периферической крови
Электронно-микроскопическое исследование тромбоцитов
Исследование адгезивных свойств тромбоцитов
Исследование агрегационной
функции тромбоцитовОпределение фактора Виллебранда в плазме
Определение III фактора тромбоцитов
Слайд 44
Изменение содержания тромбоцитов в крови
Эссенциальная тромбоцитемия
Эритремия
Мегакариоцитарный лейкоз
Миелолейкоз
и миелофиброз
Острый ревматизм
Туберкулез
Заболевания печени
Состояние после спленэктомии
После оперативных вмешательств (в
течение 2 нед)Хронический ДВС-синдром
После перенесенного острого кровотечения
Острый гемолиз
Слайд 45
Идиопластическая гипоплазия гемопоэза
Вирусные инфекции
Интоксикации (химио- и лучевая терапия,
заболевания печени)
Острый ДВС-синдром
Острый лейкоз, миелодиспластические синдромы, метастазы в костный
мозгНарушение образования в организме тромбоцитопоэтина
Мегалобластные анемии
Эклампсия и преэклампсия, HELLP-синдром
Экстракорпоральное кровообращение
Иммунные формы патологии (СКВ, АФС)
Изменение содержания тромбоцитов в крови
Слайд 48
Достаточно ли тромбоцитарной пробки для закрытия дефекта сосуда?
Тромбоцитарный
агрегат не является стабильным образованием
Для необратимой агрегации тромбоцитов и
прочного закрытия дефекта раны необходимы тромбин и фибринТромбин и фибрин – продукты активации коагуляционного гемостаза
Слайд 50
Коагуляционный гемостаз:
Каскадная реакция активации факторов свертывающей системы крови
в ответ на повреждение сосудистой стенки
Конечный итог – образование
нитей фибрина и фибринового тромба (красный тромб)Цель – укрепить тромбоцитарную пробку
Слайд 51
Принцип каскада
Повреждение сосуда
Контакт крови с субэндотелием
Активный фермент
Неактивный
белок плазмы
Активный
фермент
Неактивный
белок плазмы
Активный фермент
Неактивный
белок плазмы
… и т.д.
Слайд 52
Пути активации коагуляционного гемостаза:
Внешний путь:
Контакт крови с тканевым
фактором – тромбопластином
Липопротеид, компонент мембран
В особенно большой количестве присутствует
в легких, головном мозгеТромбопластин активирует фактор VII
Внутренний путь:
Контакт крови с коллагеном (в присутствии кининогена и калликреина)
Активируется фактор XII
Слайд 53
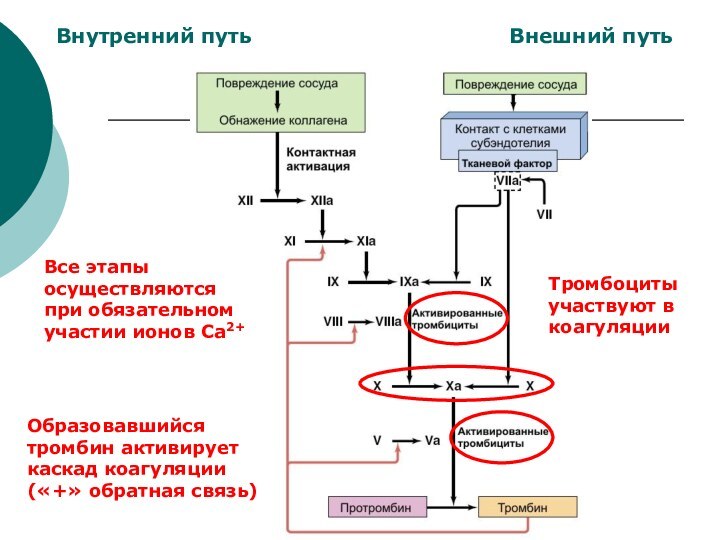
Внутренний путь
Внешний путь
Все этапы осуществляются при обязательном участии
ионов Са2+
Тромбоциты участвуют в коагуляции
Образовавшийся тромбин активирует каскад коагуляции
(«+»
обратная связь)
Слайд 54
Какой путь активации быстрее?
Внутренний и внешний пути:
работают параллельно
начиная
с активации X фактора, «сливаются»
Тромбопластин значительно ускоряет свертывание крови,
поскольку в его присутствии каскадная реакция минует ряд стадий
Слайд 55
Почему кровь свертывается в пробирке?
Внутренний путь (в отсутствие
тромбопластина)
Стекло играет роль коллагена (контактная активация)
Силиконовое покрытие препятствует свертыванию
крови в течение долгого времени
Слайд 56
Этапы образования фибринового тромба:
Образование активной протромбиназы (внешний и
внутренний пути активации)
Образование активного тромбина
Образование фибрина-мономера
Полимеризация фибрина
Ретракция фибринового тромба
(за счет актомиозиновых комплексов тромбоцитов)
Слайд 57
Этапы образования фибринового тромба:
Внутренний путь
Внешний путь
Активная протромбиназа
Протромбин
Тромбин
Фибриноген
Фибрин-мономер
Стабильный фибрин-полимер
+Са2+
+Са2+
+Са2+
XIII
XIIIа
I.
II.
III.
IV.
Слайд 58
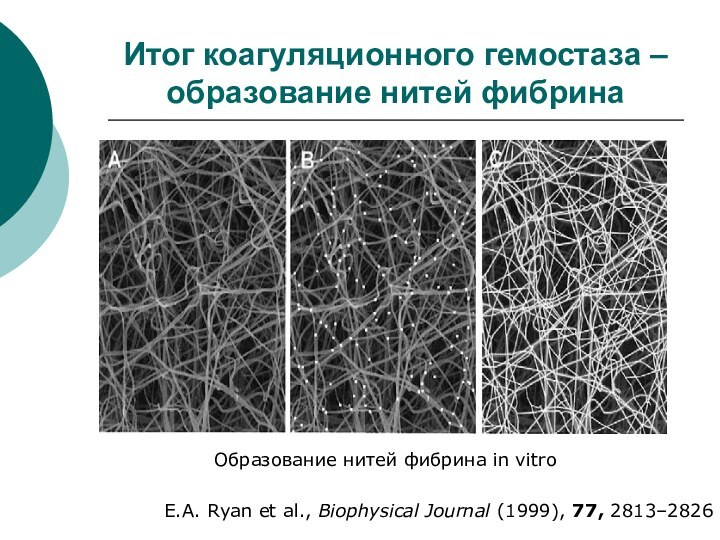
Итог коагуляционного гемостаза – образование нитей фибрина
E.A. Ryan
et al., Biophysical Journal (1999), 77, 2813–2826
Образование нитей фибрина
in vitro
Слайд 59
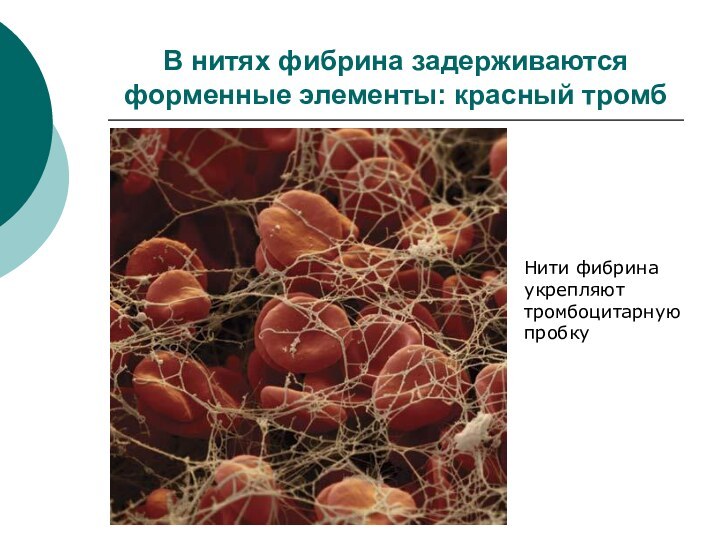
В нитях фибрина задерживаются форменные элементы: красный тромб
Нити
фибрина
укрепляют
тромбоцитарную
пробку
Слайд 60
Патология свертывающей системы - гемофилии:
Недостаток VIII фактора –
гемофилия А (рецессивная мутация в Х-хромосоме)
Недостаток IX фактора –
гемофилия В (рецессивная мутация в Х-хромосоме)Проявления гемофилии:
Обильные кровоизлияния (гематомы)
Продолжительные кровотечения при травмах и операциях
Кровотечения в суставы (гемартрозы)
Лечение гемофилии – введение полученного из плазмы или рекомбинантного фактора свертывания крови
Слайд 61
Исследование коагуляционного гемостаза
Протромбиновое время
ПТИ – протромбиновый индекс
МНО –
международное нормализованное отношение
Активность протромбина по Квику
АЧТВ – активированное
частичное тромбопластиновое времяТВ – тромбиновое время
Фибриноген
ПТ
Слайд 62
Исследование коагуляционного гемостаза
Плазма крови после добавления тканевого фактора
(тромбопластина) образует гелеобразную структуру
(протромбиновое время)
Слайд 63
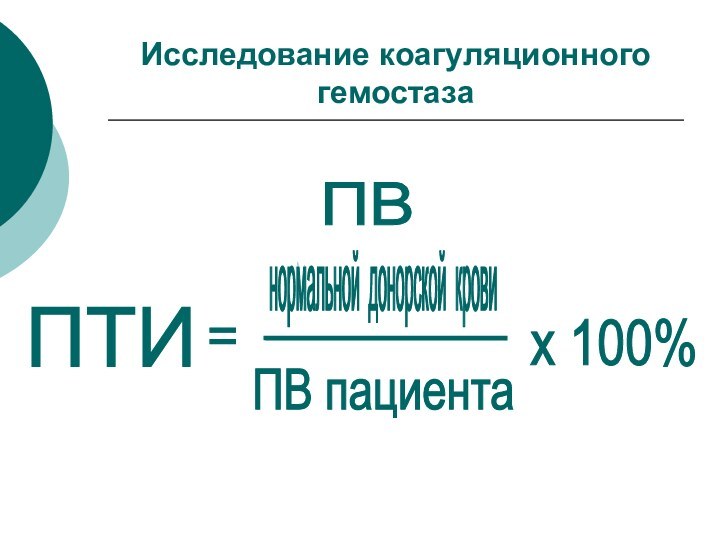
Исследование коагуляционного гемостаза
ПТИ
=
ПВ пациента
нормальной донорской
крови
ПВ
х 100%
Слайд 64
Роль витамина К в процессе свертывания крови
Не является
прямым участником процесса коагуляции
Необходим для синтеза четырех факторов свертывания
крови:II
VII
IX
X
Слайд 65
Роль печени в свертывании крови
У пациентов с патологией
печени часто развивается кровоточивость
Почему?
Слайд 67
Факторы, препятствующие свертыванию крови
Факторы, препятствующие активации и агрегации
тромбоцитов (антиагреганты):
NO (эндотелий)
Простациклин I2 (эндотелий)
Факторы, препятствующие коагуляции (антикоагулянты)
Слайд 68
Вещества, тормозящие коагуляцию (антикоагулянты):
Плазменные ингибиторы протеаз – инактивируют
активированные ферменты свертывающей системы крови:
С1-ингибитор (инактивирует начальный каскад)
Антитромбин III
(инактивирует тромбин, IXa, Xa)Альфа2-глобулин (инактивирует тромбин)
Гепарин (кофактор для антитромбина III)
Механизм, индуцируемый тромбином: активация белков С и S (эндотелий) – инактивируют Va и VIIIa факторы свертывающей системы
Активность тромбина снижается при адсорбции его на нитях фибрина
Слайд 69
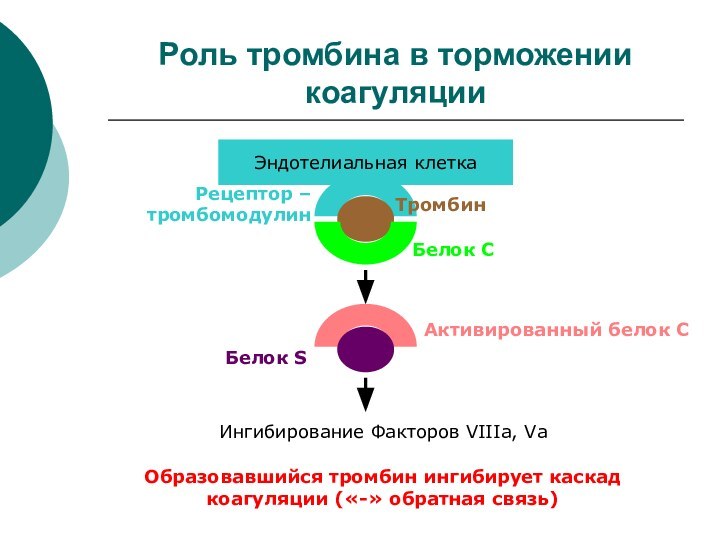
Роль тромбина в торможении коагуляции
Эндотелиальная клетка
Рецептор –
тромбомодулин
Ингибирование
Факторов VIIIa, Va
Образовавшийся тромбин ингибирует каскад коагуляции («-» обратная
связь)
Слайд 70
Тромбин – активатор и ингибитор коагуляции
Активатор коагуляции:
Образование фибрина
Активация
факторов XI, VII, V, XII
Активация тромбоцитов
Ингибитор коагуляции:
Через тромбомодулин активирует
белок С ? инактивация VIIIa и Va
Слайд 71
Нормальный эндотелий препятствует свертыванию крови
Барьер между кровью и
субэндотелием
NO, простациклин I2 ? нет адгезии и активации тромбоцитов
Синтез антикоагулянтов (ингибитор тканевого пути активации, гепарин)
Связывание тромбина через тромбопластин и активация антикоагулянтных белков С и S
Тканевой активатор плазминогена
Слайд 74
Система фибринолиза
Основной компонент фибринолиза – плазмин, который разрушает:
Фибрин
Фибриноген
Факторы
V, VII, IX, XI, XII (антикоагулянтное действие)
В крови присутствует
в неактивной форме –в виде плазминогена
Слайд 75
Система фибринолиза
Плазминоген
Плазмин
Фибрин
Растворимые фрагменты фибрина
Активаторы плазминогена
Слайд 76
Активаторы системы фибринолиза:
Плазминоген
Плазмин
Внутренние
активаторы
(кровь):
фактор XIIа
(Хагемана)
Внешние
активаторы:
тканевые
факторы
Содержатся практически во всех тканях (эндотелий), за исключением плаценты
Выбрасываются в кровь при травме, стрессе, тяжелой физической нагрузке (катехоламины)
Слайд 77
Ингибиторы системы фибринолиза:
Плазминоген
Плазмин
Активаторы
плазмина
Антиактиваторы -
блокируют действие
активаторов плазмина:
эпсилон-амино-
капроновая кислота
Антиплазминогены -
блокируют действие
плазмина:
тромбоциты
альфа2-антиплазмин
плазмы кровиСлайд 80 Нобелевская премия в области физиологии и медицины 1930
г.
«За открытие групп крови»
Карл Ландштейнер
(Karl Landsteiner )
Слайд 81
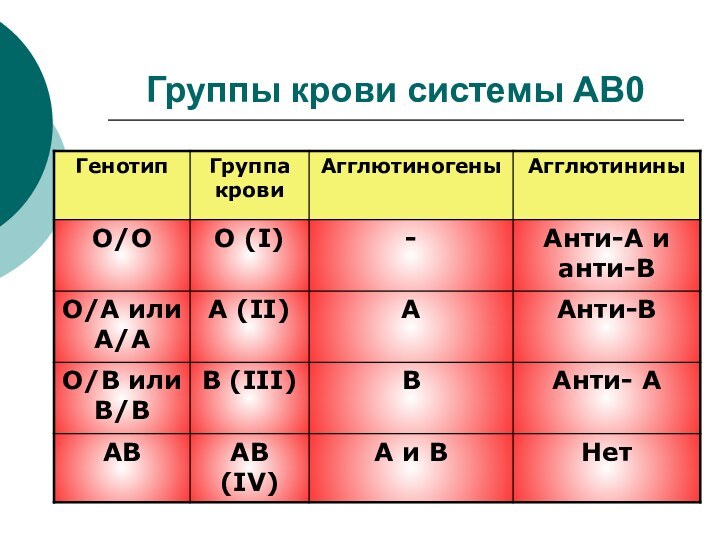
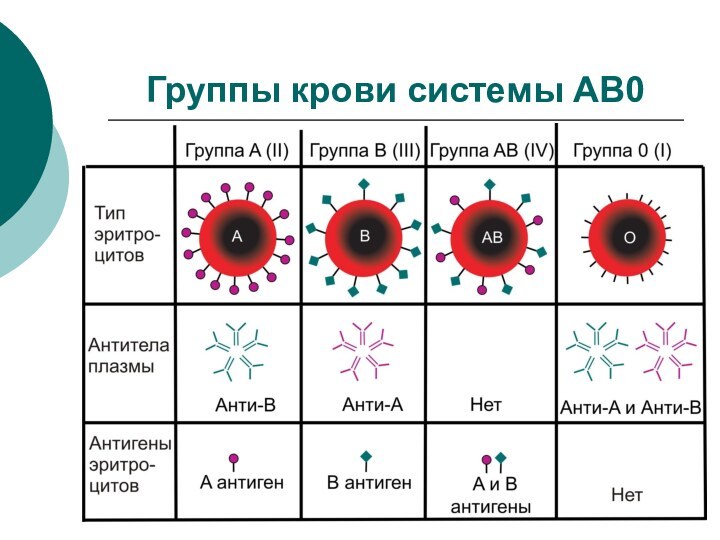
Группы крови системы АВ0
Групповая принадлежность определяется наличием/отсутствием на
поверхности эритроцитов определенных антигенов (агглютиногенов): А, В, АВ
Антигены генетически
детерминированыВ плазме крови присутствуют антитела (агглютинины) к тем групповым антигенам, которых нет на поверхности эритроцитов
Встреча соответствующих агглютиногенов и агглютининов приводит к агглютинации и гемолизу эритроцитов
Слайд 82 Ген группы крови определяет присоединение углеводородной группы к
базовому антигену эритроцитов (H-антиген)
Слайд 85
Совместимость групп крови
Не допустить встречу одноименных антигенов и
антител (группа в группу)
I группа (0) – универсальный донор
IV
группы (АВ) – универсальный реципиент
Слайд 87
Антитела системы АВ0
Отсутствуют при рождении
Образуются в период от
2 до 8 месяцев жизни
Продуцируются лимфоцитами
Предположительные источники сенсибилизации: бактерии
ЖКТ, пищаМаксимальный титр антител к 8-10 годам
«Тяжелые» иммуноглобулины: IgM ? не проникают через плацентарный барьер
Слайд 88
Другие системы групп крови
Всего около 30 систем, среди
них:
Система резус (Rh)
MNS система
Kell система
Lewis система
Многие системы получили свое
наименование от пациентов, у которых впервые были обнаружены соответствующие антитела
Слайд 89
Система резус
Rh белок – антиген на поверхности эритроцитов
Около
26 вариаций Rh-антигена,
основные 5: С, с, D, Е, ē
Основная
форма: DRh-отрицательные индивидуумы не содержат в плазме анти-Rh-антитела, если не было сенсибилизации
Анти-Rh-антитела – «легкие» иммуноглобулины, IgG ? проникают через плаценту ? могут вызвать Rh-конфликт
Слайд 91
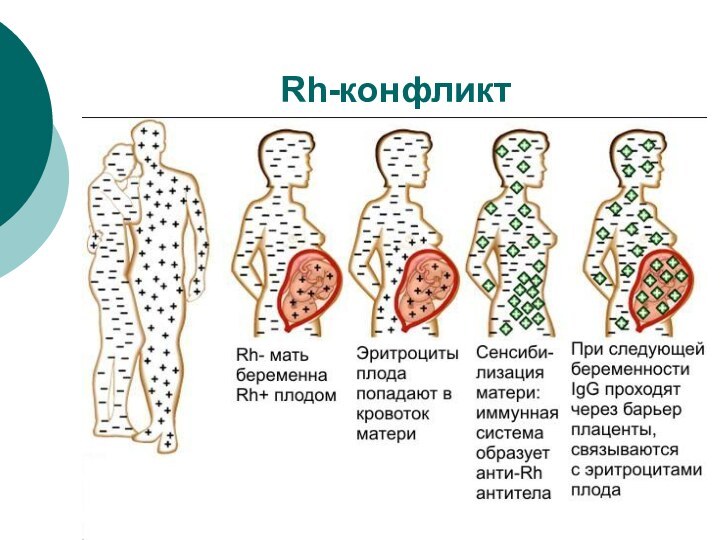
Rh-конфликт
Rh-антитела являются «неполными» антителами: не могут склеивать эритроциты
друг с другом
НО! Эритроциты с присоединенными IgG быстро уничтожаются
РЭСВозникает гемолитическая болезнь плода:
Гемолиз эритроцитов ? билирубин
В печени плода нет глюкуронил-трансферазы, билирубин не превращается в растворимую форму ? «отравление» ЦНС
Наиболее тяжелая форма обусловлена Rh-антигеном типа D
Предотвращение: снижение титра анти-Rh-антител в кровотоке матери