Слайд 2
1. СЕРДЕЧНЫЕ ГЛИКОЗИДЫ
Сердечные гликозиды (греч. Glykys — сладкий)
— безазотистые соединения растительного происхождения, обладающие кардиотоническим действием на
декомпенсированный миокард, применяются для лечения хронической сердечной недостаточности.
ХСН – заболевание с комплексом характерных симптомов, которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленной повреждением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем
ПРИЧИНЫ ХСН
ИБС, ИМ, дилатационная кардиомиопатия, ревматические пороки сердца, АГ, СД 2 типа
Слайд 3
СГ у больных ХСН:
не улучшают прогноза, не
замедляют прогрессирование болезни, но улучшают клиническую симптоматику, качество жизни
и снижают потребность в повторных госпитализациях из-за декомпенсации ХСН (ур.доказ.А).
Слайд 4
Сердечные гликозиды получают из лекарственных растений — наперстянки
пурпуровой (Западная Европа), наперстянки крупноцветной (Европейская часть России, Северный
Кавказ, Урал), наперстянки шерстистой (Балканский п-ов, Молдавия, Приднестровье), желтушника раскидистого
(Европейская часть России, Средняя Азия, Крым, Северный Кавказ), горицвета весеннего (средняя полоса и юг Европейской части России, Украина, Предкавказье, Средняя Азия, Сибирь), ландыша майского (Европейская часть России, Кавказ), строфанта Комбе (древовидная лиана Восточной Африки), морского лука (Средиземноморье).
Слайд 5
В медицинской практике применяют препараты сердечных гликозидов, получаемые
из следующих растений:
• наперстянки пурпуровой (Digitalis purpurea;) -
дигитоксин;
• наперстянки шерстистой (Digitalis lanata) - дигоксин, целанид (ланатозид С, изоланид);
• строфанта Комбѐ (Strophanthus Kombé) - строфантин К;
• ландыша (Convallaria) - коргликон;
• горицвета (Adonis vernalis) - настой травы горицвета.
Слайд 6
Наперстянка пурпуровая
Наперстянка шерстистая
Желтушник раскидистый
Ландыш майский
Слайд 7
Применение сердечных гликозидов в научной медицине началось в
конце XVIII в.
В 1785 г. английский врач Уильям
Уитеринг (1741 — 1799) впервые описал правила сбора растений и приготовления лекарственных форм; указал дозу порошка листьев наперстянки и схему применения. Он установил, что наперстяйка усиливает сердечные сокращения, а ее мочегонный эффект при «водянке» является вторичным.
В1875 г. Освальд Шмидеберг выделил гликозид наперстянки — дигитоксин.
В России изучение наперстянки как сердечного средства начато в 1785 г. хирургом С. А. Рейхом.
Слайд 8
В растениях присутствуют первичные (генуинные) сердечные гликозиды. В

процессе сушки и хранения растений от сердечных гликозидов отщепляется
одна молекула глюкозы, при этом образуются вторичные сердечные гликозиды. В медицинской практике применяют первичные и вторичные сердечные гликозиды.
Молекулы сердечных гликозидов состоят из двух частей — сахаристой (гликона) и несахаристой (агликона), соединенных эфирной связью. Гликоны влияют на фармакокинетику сердечных гликозидов. Они представлены сахарами, широко распространенными в природе, — D-глюкозой, D-фруктозой, D-ксилозой, L-рамнозой, а также сахарами, входящими в состав только сердечных гликозидов, — D-дигитоксозой, D-цимарозой, D-олеандрозой. Сердечные гликозиды со специфическими сахарами медленнее подвергаются биотрансформации в печени и действуют длительнее. У гликозидов наперстянок крупноцветной, шерстистой и олеандра к сахарам присоединены остатки уксусной кислоты. Агликоны являются носителями биологической активности, но также влияют на фармакокинетику сердечных гликозидов. Метильные и альдегидные группы в стероидном кольце повышают кардиотоническое действие.
Слайд 10
ФАРМАКОДИНАМИКА СЕРДЕЧНЫХ ГЛИКОЗИДОВ В ТЕРАПЕВТИЧЕСКИХ ДОЗАХ
Сердечные гликозиды оказывают
действие:
ПОЛОЖИТЕЛЬНОЕ ИНОТРОПНОЕ
ПОЛОЖИТЕЛЬНОЕ БАТМОТРОПНОЕ
ОТРИЦАТЕЛЬНОЕ ХРОНОТРОПНОЕ
ОТРИЦАТЕЛЬНОЕ ДРОМОТРОПНОЕ
Слайд 11
1. Сердечные гликозиды обладают положительным инотропным (греч. is,
(род. падеж inos) —волокно, мускул; tropos — направление) влиянием
при сердечной недостаточности, а также усиливают сокращения здорового сердца.
Сердечные гликозиды оказывают кардиотоническое действие, изменяя обмен электролитов и биоэнергетику сократительного миокарда. Они усиливают сокращения изолированных папиллярных мышц, полосок верхушки миокарда, сердца эмбриона, когда еще не сформировались проводящая система и нервный аппарат.
Слайд 12
МЕХАНИЗМ КАРДИОТОНИЧЕСКОГО
(ПОЛОЖИТЕЛЬНОГО ИНОТРОПНОГО) ДЕЙСТВИЯ СГ
Содействуют
увеличению содержания ионов кальция в цитоплазме миокардиоцитов
Транспортируют Са внутрь
клеток
Стимулируют выход Са из саркоплазматического ретикулума
Блокируют К, Na-АТФ-азу (торможение реполяризации)
Улучшают использование клетками макроэргических соединений, уменьшают потребность миокарда в кислороде
Слайд 13
2. Положительное батмотропное (греч. bathmos - порог)действие.
Сердечные гликозиды
повышают возбудимость миокарда за счет снижения порога возбуждения.
3. Отрицательное
хронотропное (греч. chronos - время) действие
Сердечные гликозиды в терапевтических дозах нормализуют частоту сердечных сокращений, устраняют тахикардию. Наибольшее снижение частоты сердечных сокращений наступает при приеме гликозидов наперстянки — дигитоксина, дигоксина и целанида.Сердечные гликозиды увеличивают также освобождение ацетилхолина из холинергических окончаний в сердце.
Слайд 14
Кардиотонический эффект
Усиление артериального барорефлекса
Повышение тонуса блуждающего нерва
Ослабление
симпатических эффектов
Урежение ЧСС
Слайд 15
4. Отрицательное дромотропное (греч. dromos – путь, дорога)
действие.
Сердечные гликозиды замедляют проведение в атриовентрикулярном узле, так как
повышают влияние блуждающего нерва и прямо удлиняют рефрактерный период. Напротив, сердечные гликозиды укорачивают рефрактерный период предсердий и волокон Пуркинье в желудочках.
При фибрилляции предсердий сердечные гликозиды вызывают «дробление» волн мерцания, что увеличивает поток потенциалов действия через атриовентрикулярный узел с последующим снижением проводимости.
Слайд 16
Экстракардиальное действие СГ
Мочегонное
Седативное
Стимулирующее влияние на гладкую
мускулатуру
Слайд 17
ДИГИТОКСИН (КАРДИГИН, КРИСТОДИГИН) назначают внутрь. Его кардиотонический
эффект наступает через 1,5 — 2 ч, однократно введенная
доза покидает организм только спустя 14 — 21 день.
Дигитоксин содержит только одну гидроксильную группу в стероидном ядре. При приеме внутрь в кровь всасывается 95 — 97 % дозы дигитоксина. С белками прочно связано 95 — 97 % молекул, поэтому проникновение в миокард происходит медленно.
Дигитоксин полностью реабсорбируется в почечных канальцах и подвергается энтерогепатической циркуляции, обладает выраженной способностью к материальной кумуляции. Для удаления из организма дигитоксин окисляется в печени в более полярный дигоксин.
Слайд 18
ДИГОКСИН(ЛАНИКОР, НОВОДИГАЛ) и ЦЕЛАНИД (ИЗОЛАНИД;
первичный гликозид наперстянки шерстистой

ланатозид C)
принимают внутрь (начало действия — через 40
— 60 мин) и вводят в вену (начало действия — через 10 — 20 мин). Полная терапевтическая доза элиминируется в течение 5 — 7 дней.
Дигоксин является наиболее широко применяемым препаратом сердечных гликозидов благодаря «удобной» фармакокинетике и доступной методике определения концентрации в крови.
Дигоксин содержит два гидроксила в стероидном ядре.
Биодоступность дигоксина составляет 70 — 80%, с белками плазмы связано 20 — 40 % молекул, проникновение в миокард более быстрое, чем у дигитоксина. У 10 % людей в кишечнике присутствуют бактерии Eubacterium lentum, превращающие дигоксин в
неактивное соединение. Это может стать причиной толерантности.
Дигоксин выводится с мочой в неизмененном виде, умеренно кумулирует, коэффициент его элиминации равен 20 %.
Целанид обладает меньшей биодоступностью (40 — 60 %), слабым кардиотоническим эффектом и реже используется в медицинской практике.
Слайд 19
СТРОФАНТИН и КОРГЛИКОН (смесь гликозидов ландыша
конваллязида и конваллятоксина)
вводят в вену.
Строфантин и конваллятоксин содержат 4 — 5
гидроксилов в агликоне. При приеме внутрь они практически не всасываются (биодоступность — 3 — 8 %). В крови незначительно связываются с
белками. Быстро проникают в миокард. Выводятся в неизмененном виде с мочой и желчью, слабо кумулируют. Их кардиотоническое действие возникает через 3 — 10 мин.
Полная терапевтическая доза элиминируется в течение двух-трех дней.
Слайд 22
Противопоказания
Абсолютные противопоказания:
· интоксикация сердечными гликозидами или подозрение на
нее;
· атриовентрикулярная блокада II — III степени;
· аллергические реакции
(бывают редко).
Слайд 23
Относительные противопоказания:
синдром слабости синусного узла;
выраженная синусовая
брадикардия (пульс менее 50 в мин);
фибрилляция предсердий с
редким ритмом;
атриовентрикулярная блокада I степени;
синдром Вольфа — Паркинсона — Уайта (импульсы из-за сниженной атриовентрикулярной проводимости распространяются по дополнительному пути, создавая опасность пароксизмальной тахикардии);
желудочковые аритмии;
тяжелая гипертоническая болезнь сердца;
ишемическая болезнь сердца (особенно после трансмурального инфаркта миокарда);
хроническое легочное сердце;
гипокалиемия;
гиперкальциемия;
почечная недостаточность;
тяжелые заболевания легких (дыхательная недостаточность II — III степени).
Слайд 24
Отравление сердечными гликозидами
Сердечные гликозиды обладают малой широтой терапевтического
действия. Симптомы интоксикации условно делят на кардиальные и внекардиальные.
Слайд 25
Кардиальные симптомы
Различают две стадии отравления — переходную и
токсическую.
В переходной фазе возрастает пульсовое давление, возникает брадикардия,
замедляется атриовентрикулярное проведение. Эти нарушения гемодинамики обусловлены рефлекторным повышением тонуса блуждающего нерва.
В токсической фазе возвращаются симптомы сердечной недостаточности, появляются коронарная недостаточность и аритмии, гипокалигистия — дефицит ионов калия в кардиомиоцитах.
Слайд 26
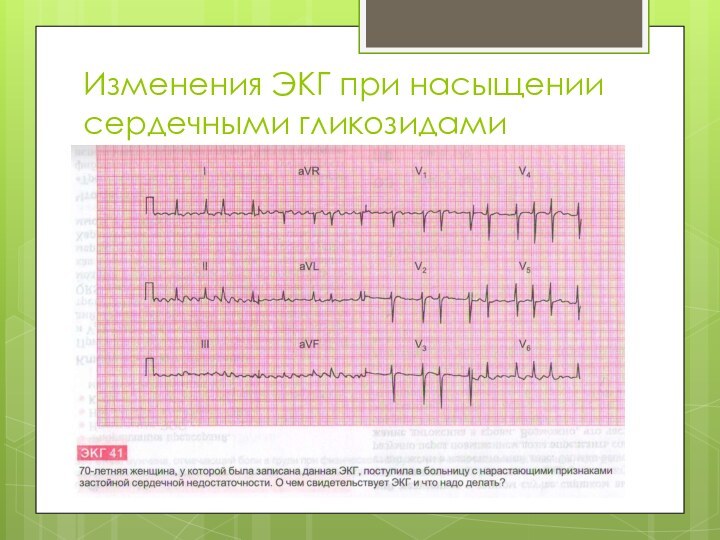
Изменения ЭКГ при насыщении сердечными гликозидами
Слайд 28
Внекардиальные симптомы
диспепсические (у 75 — 90 % больных),
неврологические
(30 — 90 %)
смешанные (37 %)
редко встречающиеся (тромбоцитопения,
аллергический васкулит, гинекомастия, бронхоспазм).
Слайд 29
2. НЕСТЕРОИДНЫЕ КАРДИОТОНИЧЕСКИЕ СРЕДСТВА
1. Ингибиторы фосфодиэстеразы:
· производные бипиридина
— амринон, милринон;
· производные имидазола — эноксимон, пироксимон, феноксимон.
2.
Сенситизаторы кальция — пимобендан, левосимендан.
3. β 1-адреномиметики – дофамин, добутамин
4. Симпатомиметические амины— преналтерол, ксамотерол.
5. Антагонисты цитокинов —веснаринон, пентоксифиллин, этарнесепт.
Слайд 30
В настоящее время нестероидные кардиотонические средства назначают в
малых дозах при хронической сердечной недостаточности III — IV
функциональных классов, когда отсутствует эффект настойчивой комбинированной терапии с использованием сердечных гликозидов, мочегонных средств, ингибиторов ангиотензинпревращающего фермента или блокаторов АТ1- рецепторов.
Слайд 31
МИЛРИНОН (КОРОТРОП) и ЭНОКСИМОН в малых дозах блокируют
преимущественно фосфодиэстеразу III, что активирует транспорт ионов кальция в
области саркоплазматического ретикулума. В больших дозах они снижают также активность цитоплазматических изоферментов
фосфодиэстеразы и начинают усиливать транспорт Са2+ через сарколемму. В малых дозах милринон и эноксимон усиливают сердечные сокращения без изменений их частоты, расширяют сосуды с уменьшением пред- и постнагрузки, стимулируют липолиз, тормозят агрегацию тромбоцитов и продукцию цитокинов. В больших дозах эти препараты увеличивают частоту сердечных сокращений и кислородный запрос миокарда, оказывают аритмогенное действие. Препараты принимают внутрь и вводят в вену.
Милринон и эноксимон противопоказаны при значительной артериальной гипотензии, шоке, инфаркте миокарда. Нежелателен их длительный прием.
Слайд 32
ЛЕВОСИМЕНДАН не только блокирует фосфодиэстеразу III, но и
является сенситизатором кальция — повышает сродство тропонина к ионам
кальция, что облегчает взаимодействие актина с миозином. Он расширяет коронарные и периферические артерии, активируя АТФ-зависимые калиевые каналы гладких мышц. Левосимендан уменьшает преднагрузку, постнагрузку и давление в малом круге кровообращения, повышает доставку кислорода к миокарду, усиливает почечный кровоток.
Через 24 ч постоянной внутривенной инфузии 5 % введенной дозы
левосимендана трансформируется в активный метаболит OR-1896. Концентрация этого вещества нарастает в течение 4 сут. OR-1896 выводится в неизмененном виде с периодом полуэлиминации 75 — 80 ч.
При длительном введении в вену левосмендан снижает прогрессирование сердечной недостаточности у больных острым инфарктом миокарда, улучшает показатели гемодинамики при острой сердечной недостаточности.
Слайд 33
Побочные эффекты:
головная боль,
головокружение,
тошнота,
артериальная гипотензия,
тахикардия,
трепетание
и фибрилляция предсердий,
экстрасистолия,
гипокалиемия
Слайд 34
ДОФАМИН, (ДОПАМИН, ДОПМИН, ИНТРОПИН) является медиатором центральной и
периферической нервной системы. Дофамин, полученный синтетическим путем, применяют для
оказания неотложной помощи. Он плохо проникает в ЦНС вследствие высокой полярности молекулы и вызывает в основном периферические эффекты (у детей дофамин хорошо проникает через гематоэнцефалический барьер).
Для передозировки дофамина характерны тахикардия, аритмия, гипоксия миокарда, легочная и системная гипертензия, гипофосфатемия, олигурия. От очень высоких доз возникает желудочное кровотечение, резко ухудшается периферическое кровообращение с развитием гангрены. У больных бронхиальной астмой дофамин вызывает приступы бронхоспазма. При попадании препарата под кожу создается опасность некроза.
Слайд 35
Фармакологическое действие дофамина зависит от дозы.
Дофамин в минимальных
дозах (0,5 — 2 мкг/кг/мин), возбуждая D1-рецепторы, расширяет мозговые,
коронарные, мезентериальные, почечные сосуды, увеличивает диурез.
В дозах 2 — 3 мкг/кг/мин возбуждает β1-адренорецепторы сердца, что приводит к усилению сердечных сокращений и росту сердечного выброса.
В дозах 7 — 10 мкг/кг/мин активирует пресинаптические β2-адренорецепторы с увеличением высвобождения норадреналина из адренергических окончаний. Такое действие сопровождается тахикардией и даже аритмией.
В еще более высоких дозах (15 мкг/кг/мин), возбуждая a1-адренорецепторы, вызывает сужение сосудов, подъем АД, ухудшает почечный кровоток, уменьшает диурез
Слайд 36
ДОБУТАМИН (ДОБУЖЕКТ, ДОБУТРЕКС) представляет собой структурный аналог дофамина,
β-Адреномиметик.
Добутамин усиливает сердечные сокращения без аритмии и выраженной
тахикардии, умеренно повышает потребность миокарда в кислороде, снижает общее периферическое и легочное сосудистое сопротивление, улучшает коронарный и почечный кровоток, стимулирует экскрецию почками ионов
натрия и воды.
Препарат вливают в вену капельно при острой сердечной недостаточности (инфаркт миокарда, кардиогенный шок, операции на сердце, травмы, кровопотеря, сепсис). Допустимо также введение добутамина при декомпенсации сердца у больных хронической сердечной недостаточностью.
Период полуэлиминации добутамина составляет всего 2 — 3 мин вследствие быстрой инактивации под влиянием МАО. В течение 2 — 3 дней к добутамину развивается толерантность.