- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Дистрофии. Классификация дистрофий
Содержание
- 2. Дистрофии - хроническое расстройство питания и трофики
- 3. Точная распространённость дистрофий неизвестна, так как лёгкие
- 4. КлассификацияВыделяют три вида дистрофии:- Паратрофия (один из
- 5. ПаратрофииПричины: перекорм - основная причина. Перекорм наблюдается,
- 6. Подходы к лечению:коррекция питаниясбалансирование питаниянормализовать режим дня
- 8. ГипотрофияКлассификация:По происхождению:врожденные1) пренатальная2) внутриутробная. Симптомы внутриутробной гипотрофии
- 9. Формы врожденных гипотрофий:Невропатическая - нормальное развитие в росте,
- 11. ПриобретенныеЭкзогенные приобретенные гипотрофии.Причины:алиментарные факторы: недоедание ребенкаинфекционные заболевания,
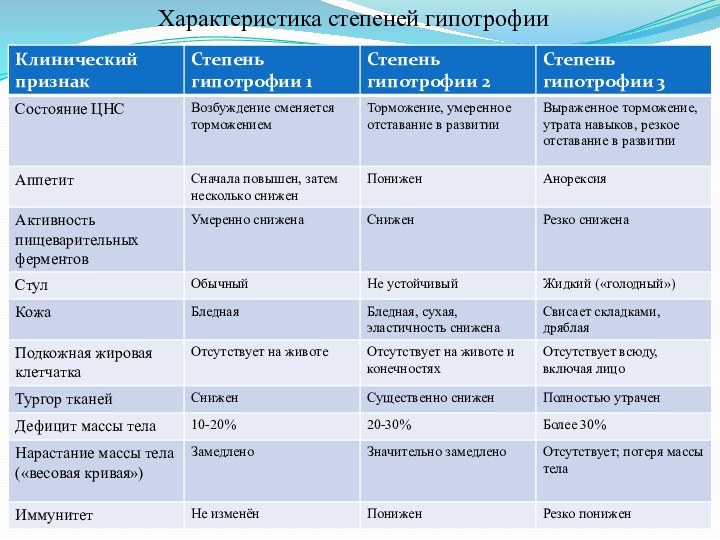
- 12. Характеристика степеней гипотрофии
- 13. Диагностика дистрофийДиагноз дистрофии основывается на характерных клинических
- 14. Дифференциальная
- 15. ГипостратураГипостатуру дифференцируют от заболеваний, сопровождающихся резким отставанием
- 16. Лечебные мероприятия зависят от вида дистрофии и
- 17. Организация ухода Детей с гипотрофией
- 19. Профилактика дистрофий Профилактику целесообразно разделить на антенатальную
- 20. ЛечениеФерменты обязательно назначают при любой степени гипотрофии
- 21. Скачать презентацию
- 22. Похожие презентации
Дистрофии - хроническое расстройство питания и трофики тканей, нарушающее правильное гармоничное развитие ребёнка. В годы социальных потрясений дистрофия может развиться в любом возрасте, но особенно ей подвержены дети первых 3 лет жизни. Заболевание сопровождается значительным нарушением


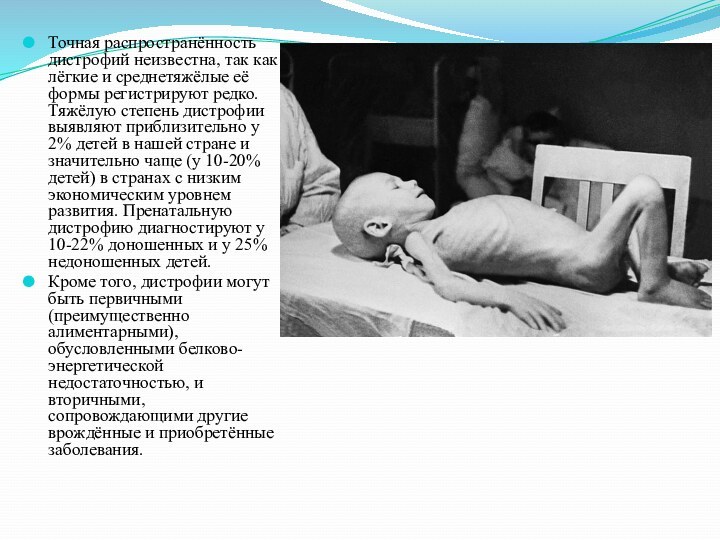













Слайд 3 Точная распространённость дистрофий неизвестна, так как лёгкие и
среднетяжёлые её формы регистрируют редко. Тяжёлую степень дистрофии выявляют
приблизительно у 2% детей в нашей стране и значительно чаще (у 10-20% детей) в странах с низким экономическим уровнем развития. Пренатальную дистрофию диагностируют у 10-22% доношенных и у 25% недоношенных детей.Кроме того, дистрофии могут быть первичными (преимущественно алиментарными), обусловленными белково-энергетической недостаточностью, и вторичными, сопровождающими другие врождённые и приобретённые заболевания.
Слайд 4
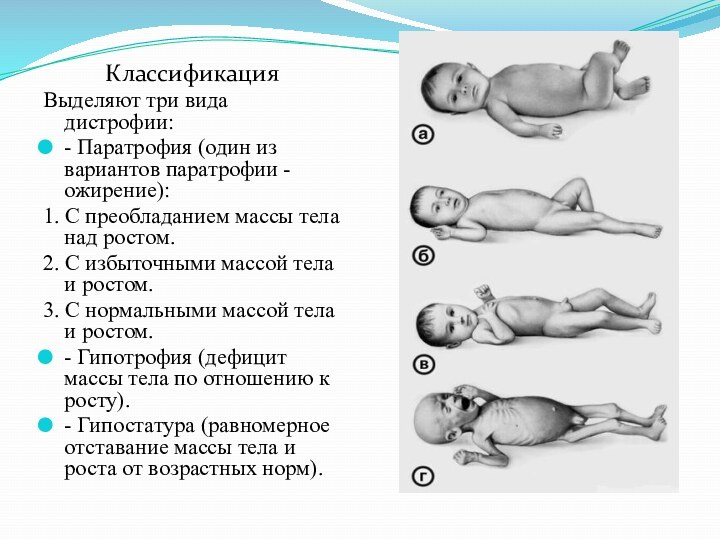
Классификация
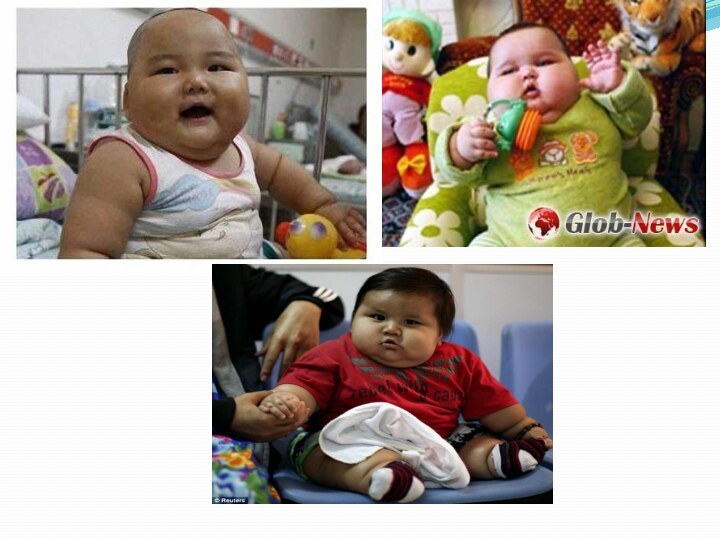
Выделяют три вида дистрофии:
- Паратрофия (один из вариантов
паратрофии - ожирение):
1. С преобладанием массы тела над ростом.
2.
С избыточными массой тела и ростом.3. С нормальными массой тела и ростом.
- Гипотрофия (дефицит массы тела по отношению к росту).
- Гипостатура (равномерное отставание массы тела и роста от возрастных норм).
Слайд 5
Паратрофии
Причины: перекорм - основная причина. Перекорм наблюдается, как
правило, за счет избыточного введения в питание углеводов: злоупотребление
кашей (например, на все кормления ребенку дают манную кашу на молоке), неграмотная готовка молока, бесконтрольное введение творога и сливок.Патогенез: углеводы в большем количестве поступают в пищеварительный тракт, что ведет к повышенной активности выработки ферментов. Повышенная выработка ферментов приводит к тому, что часть углеводов резорбируется, а часть углеводов включается в цикл Кребса, в результате чего углеводы перерабатываются в жир. Затем с пищей снова поступает большее количество углеводов, а возможность ферментативной системы ограничена. Это приводит к тому, что часть углеводов не усваивается и поступает в кишечник, где образуются органические кислоты, углекислый газ, вода. В кишечнике идет переработка их микроорганизмами, что приводит к процессам брожения.
Клиника: равномерная избыточная масса тела, бродильная диспепсия, вздутие живота, умеренно выраженный токсикоз за счет всасывания органических кислот, дисбаланс по углеводам и белкам в сторону повышения углеводов. Снижение количества белка приводит к дефициту иммунологического статуса, следовательно, эти дети склонны к развитию интеркурентных инфекций. Дети малоподвижны, повышено отложение подкожного жира, кожные покровы бледные, так как присутствуют симптомы анемии, признаки мышечной гипотонии, симптомы рахита, приглушенность тонов сердца, систолический шум, отставание в моторном развитии. Отметим, что у этих детей закладываются дополнительные жировые клетки, что заставляет включить их в группу риска по развитию эндокринной патологии, манифест которой происходит в предпубертатном и пубертатном периоде.
Слайд 6
Подходы к лечению:
коррекция питания
сбалансирование питания
нормализовать режим дня ребенка
массаж
лечебная
гимнастика
прогулки
бифидум-бактерин, лактобактерин, так как имеется дисбактериоз
витамины, адаптогены так как
есть дисбаланс в иммунном статусепрочая симптоматическая терапия (например, если есть симптомы анемии, то дают препараты железа)
Слайд 8
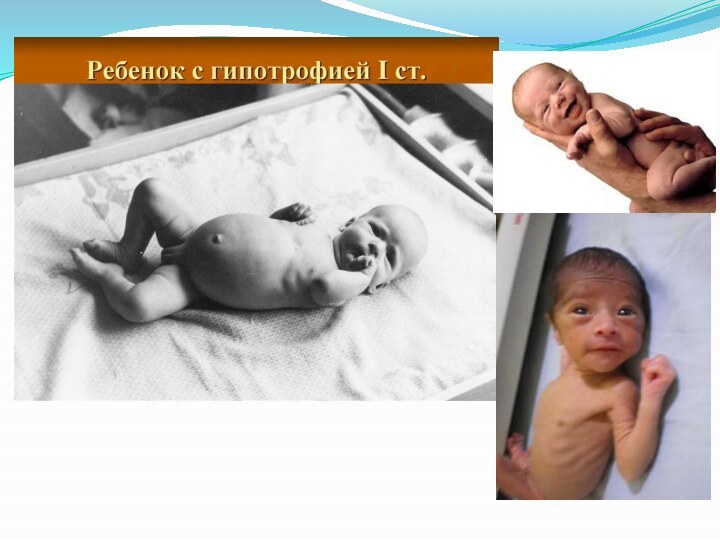
Гипотрофия
Классификация:
По происхождению:
врожденные
1) пренатальная
2) внутриутробная. Симптомы внутриутробной гипотрофии могут
быть у недоношенных детей и встречаются в 30% случаев:
масса тела не соответствует срокам гестации. Кроме того, внутриутробная гипотрофия может быть у доношенных детей (15-18%), а также у переношенных детей.3) нейродистрофия. В основе этой гипотрофии лежит внутриутробное страдание структур мозга, которые отвечают за трофику, то есть в основе - различной степени выраженности нейродистрофический процесс нейросекреторных субстанций основания мозга плода. Причины: 1. Токсикоз беременности, в результате которого могут происходить структурные нарушения плаценты, что ведет к нарушению маточно-плацентарного кровообращения, в результате чего страдает трофика плода. 2. Угроза прерывания беременности; 3. Преждевременная отслойка плаценты; 4. Кровотечение; 5. Неправильное питание беременной женщины; 6. Профессиональные вредности; 7. Психологический микроклимат;8. Возраст первородящей (юная или пожилая первородящая); 9. Кровнородственные браки; 10. Внутриутробные инфекции - цитомегаловирус, герпес, краснуха, токсоплазмоз, и др.; 11. Пороки сердца и другая тяжелая соматическая патология у матери.
Приобретенные. В основе могут лежать врожденные факторы, но сказываются они на состоянии питания только после рождения ребенка. Приобретенные гипотрофии в зависимости от причин делят на 2 большие группы:
Экзогенные
Эндогенные:
1) первичные - гипотрофии, в основе которых лежат наследственные заболевания пищеварительного тракта.
2) Вторичные - это гипотрофии, в основе которых лежат дефекты развития других систем, исключая пищеварительную систему.
Слайд 9
Формы врожденных гипотрофий:
Невропатическая - нормальное развитие в росте, дети
не отстают в психическом развитии, моторике, но у них
не обычный негативизм к пище, то есть, нет чувства голода. Кроме того, у этих детей повышенная нервная возбудимость, неадекватная реакция на раздражители, повышенная раздражимость.Нейродистрофическая - негативизм к пище, повышенная нервная возбудимость, неадекватная реакция на раздражители, повышенная раздражимость, отставание в росте и в психомоторном развитии. Отметим, что компьютерная томография и ЯМРТ головного мозга отклонений от нормы не выявляет. В неврологическом статусе (патологические рефлексы и пр.) отклонений нет.
Нейроэндокринная - отличается от всех гипотрофий тем, что преобладает отставание в росте, а не в массе тела.
Энцефалопатическая - широко представлена неврологическая симптоматика: полнейшая толерантность к пище, полное отсутствие реакции на окружающих, нет сосательных рефлексов.
Лечение:
Подобрать диету, но необходимо полностью исключить насильственное кормление. Индивидуализировать питание, нормализовать режим.
Медикаментозное лечение: препараты, вмешивающиеся в трофику: церебролизин, глютаминовая кислота. К вышеуказанным препаратам добавляют ретаболил и другие анаболики. Кроме того, применяют апилак в свечах для повышения аппетита.
Лечебная физкультура - массаж, лечебная гимнастика.
Слайд 11
Приобретенные
Экзогенные приобретенные гипотрофии.
Причины:
алиментарные факторы: недоедание ребенка
инфекционные заболевания, в
первую очередь кишечные инфекции; другие инфекции, особенно тяжелой степени
тяжести, также могут вызывать данный вид гипотрофии.Эндогенные приобретенные первичные гипотрофии.
Причины:
Функциональная патология пищеварительного тракта - ахалазия, халазия кардии (спазм или недостаточность), пилороспазм, дуоденоспазм. Учитывая вышесказанное, дети будут страдать обильными срыгиваниями и рвотой, в результате чего у ребенка возникнет недостаточное поступление пищи в организм.
Анатомические пороки развития - короткий пищевода, пилоростеноз, дуоденостаз, незавершенный поворот кишки. Анатомические пороки развития будут проявляться симптомами рецидивирующей верхней или нижней кишечной непроходимости: рвота, поносы, могут наблюдаться запоры с каловой интоксикацией.
Ферментопатии: муковисцидоз, дисахаридазная недостаточность и др.
Слайд 13
Диагностика дистрофий
Диагноз дистрофии основывается на характерных клинических симптомах,
включающих снижение тургора тканей, последовательное исчезновение или уменьшение толщины
подкожной жировой клетчатки на животе, конечностях и лице (или избыточное и неравномерное её отложение), отставание массы тела от роста, снижение сопротивляемости к инфекционным заболеваниям и различным воздействиям внешней среды. В диагнозе указывают вид дистрофии и время её возникновения по отношению к моменту рождения (пренатальная, постнатальная). При гипотрофии уточняют её степень, этиологию и период развития (начальный, прогрессирования, реконвалесценции).
Слайд 14
Дифференциальная диагностика
Первичную дистрофию следует дифференцировать от вторичной, вызванной
пороками развития ЖКТ и других органов, наследственной патологией, органическим поражением ЦНС, эндокринными заболеваниями. В случаях тяжёлой гипотрофии, не поддающейся обычной терапии, а также при паратрофии и ожирении, особенно сочетающихся со значительным отставанием в психомоторном развитии, дистрофия чаще бывает вторичной.
Слайд 15
Гипостратура
Гипостатуру дифференцируют от заболеваний, сопровождающихся резким отставанием в
физическом развитии, прежде всего от нанизма, а также конституциональной
низкорослости.- Непропорциональный нанизм, вызванный хондродистрофией, врождённой ломкостью костей или тубулопатиями, отличается от гипостатуры грубой патологией скелета, которую невозможно объяснить рахитом, нередко сопровождающим дистрофии. Рентгенограммы костей и показатели фосфорно-кальциевого обмена позволяют исключить эти заболевания.
- Пропорциональный нанизм обусловлен поражением гипофиза (гипофизарный нанизм) или тяжёлой врождённой патологией сердечно-сосудистой и дыхательной систем. Редко проявляется при рождении, обычно развивается позднее. Затруднения возникают при дифференциальной диагностике от нанизма, обусловленного нечувствительностью тканей организма к СТГ. При этом заболевании у детей при рождении бывают низкие показатели массы и длины тела, а в дальнейшем прибавка в росте и массе тела крайне незначительна. Однако клинические и лабораторные признаки дистрофии отсутствуют.
Слайд 16 Лечебные мероприятия зависят от вида дистрофии и степени
её тяжести. Прежде всего они включают устранение этиологических факторов,
организацию режима и оптимальных для ребёнка условий окружающей среды. Первостепенное значение имеет диетотерапия. Необходимы также санация очагов хронической инфекции, лечение сопутствующих заболеваний, предупреждение вторичных инфекций, борьба с гиподинамией.
Слайд 17
Организация ухода
Детей с гипотрофией I
степени лечат дома под наблюдением участкового педиатра без изменения
обычного режима, соответствующего их возрасту. Лечение детей с гипотрофией II и III степеней проводят в условиях стационара с обязательной организацией щадящего режима: ребёнка следует оградить от всех лишних раздражителей (световых, звуковых и др.). Желательно содержание ребёнка в боксе с созданием оптимального микроклимата (температура воздуха 27-30 °С, влажность 60-70%, частое проветривание); мать госпитализируют вместе с ребёнком. Во время прогулок ребёнка нужно держать на руках, следить за тем, чтобы кисти и стопы были тёплыми (используют грелки, носки, варежки). Повышения эмоционального тонуса следует добиваться ласковым обращением с больным, применением массажа и гимнастики.
Слайд 18
Диетотерапия
Диета
составляет основу рационального лечения дистрофии (в первую очередь гипотрофии).
Диетотерапию можно разделить на два этапа:- выяснение переносимости различной пищи;
- постепенное увеличение объёма пищи и коррекция её качества до достижения физиологической возрастной нормы.
Первый этап продолжается от 3-4 до 10-12 дней, второй - до выздоровления.
Общие принципы диетотерапии, рекомендуемые при лечении дистрофий:
- «омоложение» диеты - применение продуктов питания, предназначенных для детей более младшего возраста (грудное молоко, кисломолочные адаптированные смеси на основе гидролизатов белка);
- дробное питание - частое кормление (например, до 10 раз в сутки при гипотрофии III степени) с уменьшением количества пищи на один приём;
- еженедельный расчёт пищевой нагрузки по количеству белков, жиров и углеводов с коррекцией в соответствии с увеличением массы тела;
регулярный контроль корректности лечения (ведение пищевого дневника с указанием количества пищи, выпитой жидкости, диуреза и характеристики стула;
составление «весовой кривой», копрологическое исследование и др.).
Слайд 19
Профилактика дистрофий
Профилактику целесообразно разделить на антенатальную и постнатальную.
-
Антенатальная профилактика включает планирование семьи, санитарное просвещение родителей, борьбу
с абортами, лечение заболеваний будущей матери, особенно болезней половой сферы, охрану здоровья беременной [рациональное питание, соблюдение режима дня, прогулки на свежем воздухе, перевод на лёгкую работу (при неблагоприятных условия труда), исключение курения и других вредных привычек].- Постнатальная профилактика включает естественное вскармливание со своевременной его коррекцией, соблюдение режима и правил ухода за ребёнком, правильное воспитание, предупреждение и лечение инфекционных и интеркуррентных заболеваний, диспансерное наблюдение с ежемесячным (до 1 года) взвешиванием и измерением длины тела.
Слайд 20
Лечение
Ферменты обязательно назначают при любой степени гипотрофии как
из-за увеличения пищевой нагрузки при лечении, так и в
связи со снижением активности собственных ферментов ЖКТ больного.Ферментотерапию проводят длительно, сменяя препараты:
сычужные ферменты (абомин),
панкреатин+жёлчи
компоненты+гемицеллюлаза (фестал), при
большом количестве нейтрального жира и жирных кислот в копрограмме - панкреатин, панзинорм.
Патогенетически обосновано и применение витаминов, в первую очередь
аскорбиновой кислоты,
пиридоксина и тиамина.
Стимулирующая терапия включает чередующиеся курсы
маточного молочка (апилак),
пентоксила,
женьшеня и других средств.
При развитии инфекционного заболевания вводят Ig.