Слайд 2
Список использованной литературы:
«Кардиология: национальное руководство, краткое издание» под
ред. Ю.Н. Беленкова,Москва, ГЭОТАР-Медиа,2012 г., стр.761
«Болезни органов дыхания», учебное
пособие, под редакцией Д.И. Трухана, Санкт-Петербург, СпецЛит, 2013 г.
«Внутренние болезни» под ред. Маколкина В.И. и др., 2005 г.
Слайд 3
Лёгочное сердце-
вторичное поражение сердца в виде гипертрофии и/или
дилатации правого желудочка вследствие лёгочной гипертензии, обусловленной заболеваниями бронхов
и лёгких, лёгочных сосудов или деформациями грудной клетки, с
формированием правожелудочковой недостаточности
Слайд 4
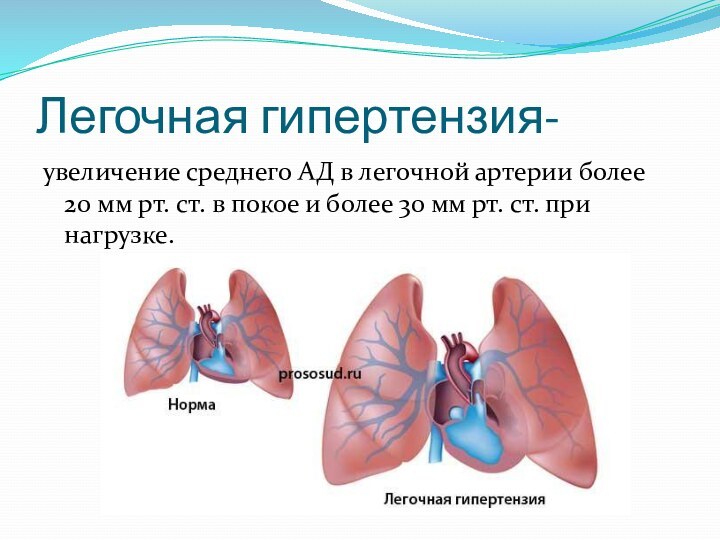
Легочная гипертензия-
увеличение среднего АД в легочной артерии более
20 мм рт. ст. в покое и более 30 мм
рт. ст. при нагрузке.
Слайд 5
Причинами повышения давления в легочной артерии:
заболевания легких (ХОБЛ,
бронхиальная астма, фиброзирующие альвеолиты)
сердца и сосудов (врожденные и приобретенные
пороки сердца, сердечная недостаточность, васкулиты, тромбоэмболия легочной артерии)
Слайд 7
Причины острого легочного сердца:
– тромбоэмболия крупных ветвей легочной артерии
(ТЭЛА);
– вентильный пневмоторакс, пневмомедиастинум;
– тяжелый приступ бронхиальной астмы;
– распространенная пневмония.
Слайд 8
Патогенез острого легочного сердца:
– анатомическая обструкция бассейна легочной артерии;
– нервно-рефлекторные
механизмы:
а) тотальный спазм легочных артериол (прекапилляров) и бронхолегочных анастомозов;
б) легочно-сердечный рефлекс
(замедление сердечного ритма или остановка сердца);
в) легочно-сердечный рефлекс (падение давления в большом круге вплоть до коллапса);
г) легочно-бронхиальный рефлекс (возможен тотальный бронхоспазм);
д) альвеолярно-сосудистый рефлекс (с усугублением легочно-артериальной гипертензии);
е) нарушение вентиляционно-перфузионных соотношений с развитием гипоксии.
Слайд 9
Клиника:
Характерны внезапные боли за грудиной, резкая одышка, гипотензия
с вздутием шейных вен, кровохарканье,усиленная пульсация во втором и
третьем межреберьях слева, акцент II тона на легочной артерии с систолическим шумом, ритм галопа у мечевидного отростка
Боли в правом подреберье
Психомоторное возбуждение, нередко внезапная смерть (30–35 % случаев).
Слайд 10
Объективный статус:
При исследовании кожных покровов выраженный цианоз, акроцианоз
с нарастающим «пепельным» диффузным цианозом.
Исследование органов дыхания. Тахипноэ (до
30-40 и более дыханий в 1 мин). При перкуссии грудной клетки и аускультации легких выявляются признаки патологического процесса, вызвавшего ОЛС.
ССС:После кратковременного повыше- ния АД регистрируется его падение вплоть до коллапса, тахикардия. При осмотре и пальпации прекардиальной области выявляется сердечный толчок. Перкуторно опреде- ляется расширение границ относительной тупости сердца, аускультативно – ослабление и раздвоение I тона сердца, акцент II тона над легочным стволом (иногда его расщеп- ление); могут выслушиваться ритм галопа, маятникообразный ритм, возможна экстра- систолия, в редких случаях развивается мерцательная аритмия
Исследование органов брюшной полости. При прогрессирующей недостаточ- ности правого желудочка увеличивается печень.
Слайд 11
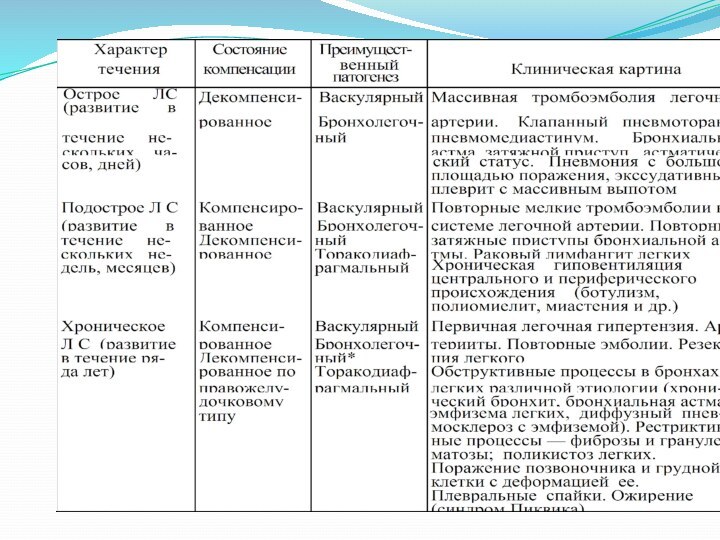
Подострое легочное сердце:
Клиническая картина мало отличается от таковой
при ОЛС, однако нарастание симптомов происходит в течение нескольких
дней или недель. Для подострого ЛС, в отличие от ОЛС, характерно появление гипертрофии правого желудочка. Признаки дилатации правых отделов сердца отмечаются на самых ранних стадиях развития подострого ЛС, но оно связано, в основном, с тоногенной, а не миогенной дилатацией, как при ОЛС
Слайд 12
Этиология хронического легочное сердца:
Васкулярный генез: первичная легочная гипертензия,
артерииты, повторные эмболии, резекции легкого.
Бронхолегочный генез: ХОБЛ, рестриктивные процессы
в легких (фиброзы, гранулематозы), поликистоз легких.
Торакодиафрагмальный генез: кифосколиоз, массивные плевральные шварты, ожирение.
Слайд 13
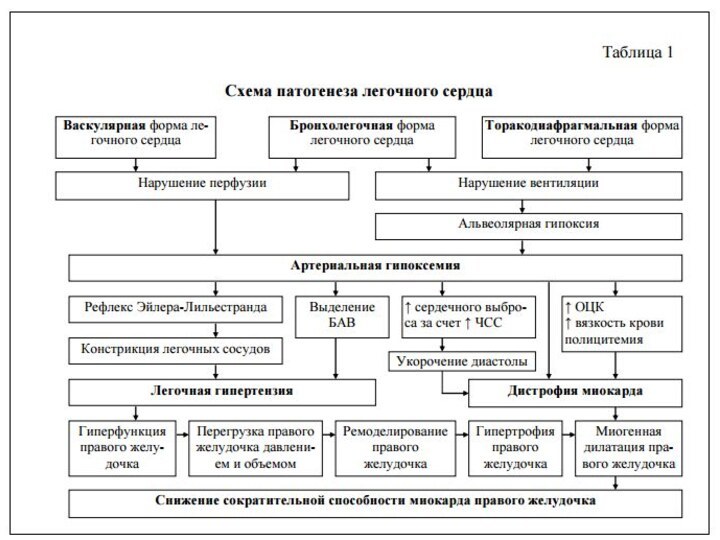
Патогенез:
– прекапиллярная гипертензия в малом круге кровообращения;
– генерализованная гипоксическая вазоконстрикция
(рефлекс Эйлера – Лильестранда);
– гемореологические нарушения:
а) гипертензивное влияние гуморальных факторов (лейкотриенов, простогландинов,
тромбоксана, серотонина, молочной кислоты);
б) увеличение минутного объема крови вследствие гиперкатехоламинемии, вызванной гипоксией;
в) увеличение вязкости крови вследствие эритроцитоза, развивающегося в ответ на хроническую гипоксемию;
– структурные изменения в сосудах малого круга кровообращения:
а) редукция сосудистого русла;
б) уменьшение суммарного поперечного сечения сосудов, что приводит к возрастанию общего сосудистого сопротивления и повышению давления в малом круге кровообращения;
в) развитие бронхопульмональных анастомозов.
Слайд 14
Гемодинамические изменения:
– гипертрофия правого желудочка (ХЛС характеризуется постепенным
и медленным развитием, поэтому сопровождается развитием гипертрофии мио- карда
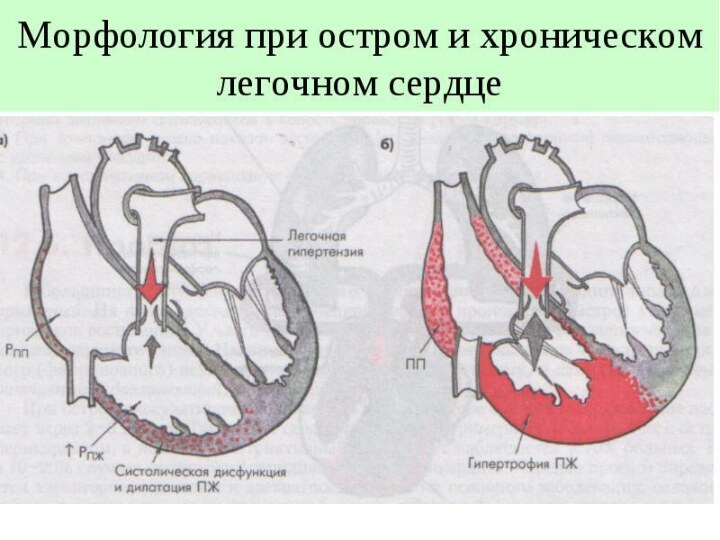
правого желудочка. ОЛС развивается в результате внезапного и значительного повышения давления в легочной артерии, что приводит к резкому расширению правого желудочка и истончению его стенки, поэтому гипертрофия правых отделов сердца развиться не успевает).
– снижение систолической функции правых отделов сердца с развитием застоя крови в венозном русле большого круга кровообращения, – увеличение объема циркулирующей крови
– снижение сердечного выброса и уровня АД
Слайд 17
Клиника:
Проявления хронического легочного сердца состоят из симптомов:
– основного заболевания,
приведшего к развитию хронического легочного сердца;
– дыхательной (легочной) недостаточности;
– сердечной (правожелудочковой)
недостаточности
Слайд 18
Основным клиническим признаком легочной гипертензии является одышка, имеющая
характерные особенности:
– присутствует в покое;
– усиливается при незначительной физической нагрузке;
– сохраняется в
положении сидя (в отличие от кардиальной одышки).
непродуктивный кашель, кровохарканье, быстрая утомляемость, снижение толерантности к физической нагрузке, отеки на ногах, боли в правом подреберье из-за увеличения печени.
Слайд 19
Объективный статус:
при исследовании кожных покровов выявляется диффузный цианоз
(центральный), усиливающийся при наклоне больного вперед, и эритроцианоз;
выявляется лицо
Корвизара ;
при тяжелой дыхательной недостаточности у больных компенсированным ХЛС можно обнаружить так называемые ―кроличьи (или ―лягушачьи) глаза эмфизематика
при исследовании концевых фаланг пальцев кистей и стоп выявляется утолщение концевых фаланг (симптом ―барабанных палочек) и деформация ногтевых пластинок в виде ―часовых стекол
Слайд 20
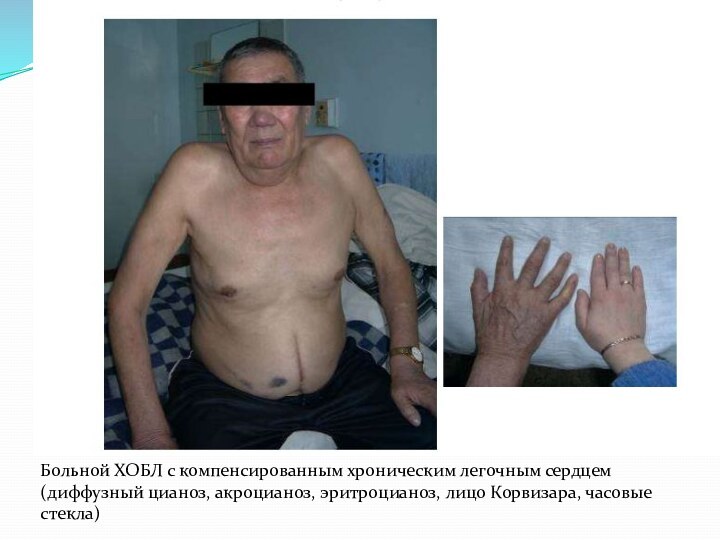
Больной ХОБЛ с компенсированным хроническим легочным сердцем (диффузный
цианоз, акроцианоз, эритроцианоз, лицо Корвизара, часовые стекла)
Слайд 21
Декомпенсированная форма:
при осмотре прекардиальной области в случае развития
ХЛС у детей и лиц молодого возраста формируется «сердечный
горб»
– пальпаторно и при осмотре прекардиальной области у взрослых определяется сердечный толчок;
– перкуторно выявляется расширение границ относительной тупости сердца (расширении правой границы вправо происходит за счет дилатации правых отделов сердца, а смещение левой границы влево – за счет смещения левого желудочка дилатированным правым)
Слайд 22
При аускультации:
I тон сердца ослаблен за счет более
медленного сокращения гипертрофированного правого желудочка и увеличения диастолического наполнения
этого отдела сердца;
выслушивается акцент II тона над легочной артерией;
Расщепление или раздвоение II тона;
III или IV тоны сердца;
систолический шум над мечевидным отростком, усиливающийся при глубоком вдохе (симптом Риве- ро–Корвалло)
Слайд 23
Диагностика:
Общий анализ крови: эритроцитоз (компенсаторная реакция организма на
гипоксию), повышение показателя гематокрита, увеличение вязкости крови, поэтому СОЭ
может быть не изменена даже при активном воспалительном процессе.
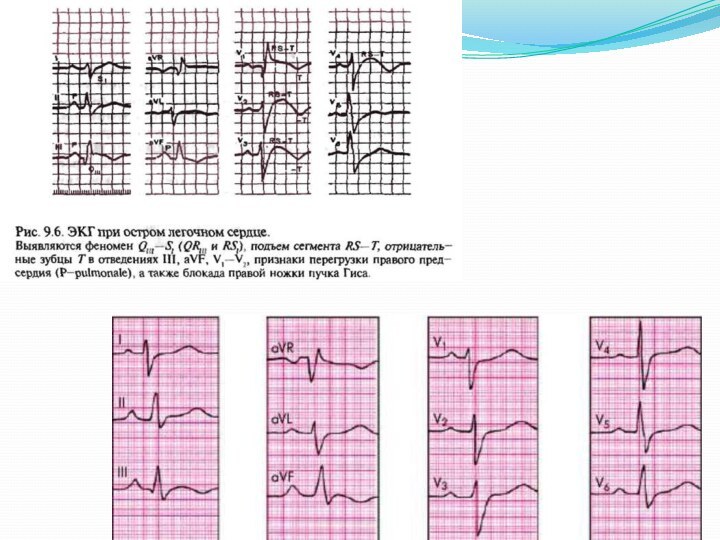
Электрокардиография: признаки перегрузки и гипертрофии правых отделов сердца, наличие нарушений ритма (чаще по типу фибрилляции предсердий и экстрасистолии) и проводимости (блокады различной степени, постоянные и транзиторные ПНПГ).
Слайд 24
Рентгенография: признаки эмфиземы легких, расширение ствола легочной артерии
и корней легких, увеличения правых отделов сердца.
Эхокардиография: признаки гипертрофии
и дилатации правого желудочка, изменение его сократительной способности, функциональной недостаточности трикуспидального клапана. Допплерэхокардиография позволяет косвенно судить о величине давления в легочной артерии и является ведущим неинвазивным методом для верификации легочной гипертензии.
Исследование функции внешнего дыхания. Обязательным является определение следующих объемных и скоростных показателей: жизненная емкость легких (ЖЕЛ), форсированная жизненная емкость легких (ФЖЕЛ), объем форсированного выдоха за 1 с (ОФВ1).
Слайд 26
Лечение:
В основе лечения больных с легочным сердцем лежат
лечебные мероприятия, направленные на:
– лечение основного заболевания, явившегося
причиной развития легочного сердца,
– снижение давления в легочной артерии и проявлений дыхательной недостаточности,
– коррекция гемостазиологических нарушений,
– лечение сердечной недостаточности.
Слайд 27
Снижение давления в легочной артерии и проявлений дыхательной
недостаточности:
Назначение вазодилататоров:
Производные ксантина-теофиллин
антагонисты кальция- Верапамил
ингибиторы АПФ- Эналаприл
простагландины и оксид
азота.
Слайд 28
Оксигенотерапия:
Рекомендуется подача кислорода через носовой катетер или маску,
что позволяет достичь быстрого насыщения крови кислородом. Концентрация вдыхаемого
кислорода подбирается таким образом, чтобы поддерживать PaО2 в крови в диапазоне 65-80 мм рт. ст. (насыщение кислородом на уровне 91-95%). Для обеспечения непрерывной оксигенотерапии в стационаре существует центра- лизованная подача кислорода.
Слайд 29
Оперативное лечение:
Балонная предсердная семптостомия
Симпатэктомия
Трансплантация легких (или сердца и
легких)
Редукция легочной ткани
Слайд 30
Коррекция гемостазиологических нарушений:
Применение антикоагулянтов и антиагрегантов (Варфарин в
начальной дозе 2,5-5 мг под контролем МНО);
Кровопускание
Слайд 31
Прогноз:
При ОЛС:ТЭЛА пред- ставляет непосредственную угрозу жизни больного,
но если она не завершается смер- тельным исходом, то
большинство признаков ОЛС регрессирует, как правило, в тече- ние первой недели, а при эффективном лечении и в случаях поражения артерий не- крупного калибра - в течение первых двух суток
При ХЛС:При наличии развернутой клинической картины ХЛС двухлетняя выживаемость составляет 45% (при отсутствии отеков ног - 70%). Продолжительность жизни больных с ХЛС и отеками ног в среднем составляет 1,3-3,8 года. Развитие ХЛС при хронических неспецифических заболеваниях легких носит прогрессирующий характер и ухудшает их прогноз