- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
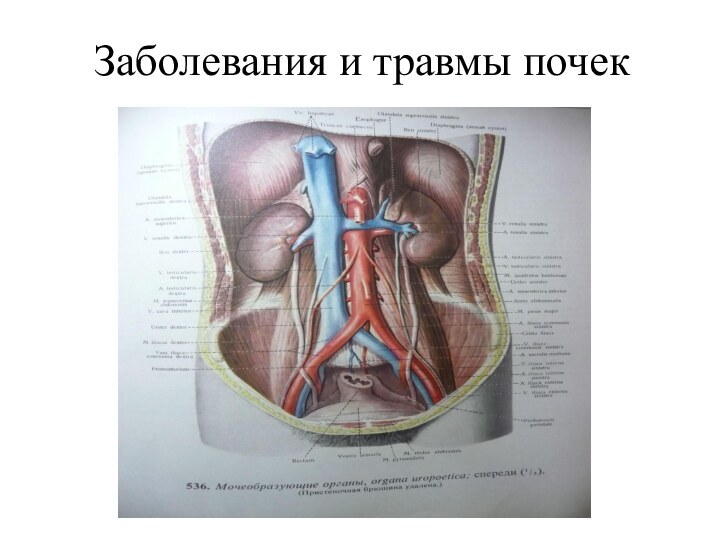
Презентация на тему Заболевания и травмы почек
Содержание
- 2. Почечной коликой называется внезапно возникающая сильная, приступообразная,
- 3. Препятствия оттоку мочи встречаются
- 4. Почечная колика
- 5. Анамнез.Обязательные вопросы:Начало боли носило характер внезапности?Имеется
- 6. ДиагностикаОценка общего состояния и жизненно важных функций:
- 7. Лечение Для купирования болевого синдрома применяют
- 8. Показания к госпитализацииЭкстренной госпитализации в урологическое отделение
- 9. Острая задержка мочиОстрая задержка мочи – невозможность
- 10. КлиникаОстрая задержка мочи характеризуется: мучительными позывами на
- 11. ДиагностикаОбязательные вопросы:Сколько больной не мочится?Как больной мочился
- 12. Осмотр и физикальное обследованиеОценка общего состояния и
- 14. Острый пиелонефрит – неспецифическое инфекционное заболевание почек с преимущественным поражение итерстициальной ткани и чашечно –лоханочной системы
- 15. Этиология и патогенезВозбудители инфекции часто встречающиеся грамотрицательный
- 16. КлассификацияОстрый пиелонефрит классифицируют по патогенезу, локализации, наличию
- 17. Этиология и патогенезИнфекция, попав в почку, находит
- 18. Клиническая картина симптомов острого пиелонефритаВысокая (38 –
- 19. Клиникаострый не обструктивный пиелонефрит начинается с дизурии,
- 20. КлиникаОстрый обструктивный пиелонефрит начинается с постепенно нарастающей
- 21. Действия на вызове. Диагностика Обязательные вопросы:Когда начались
- 22. Осмотр и физикальное обследованиеЦвет кожных покровов
- 23. ЛечениеНа до госпитальном этапе проводят симптоматическую терапию:
- 27. Скачать презентацию
- 28. Похожие презентации
Почечной коликой называется внезапно возникающая сильная, приступообразная, как правило, односторонняя боль в поясничной области с иррадиацией в низ живота, паховую область, наружные половые органы,


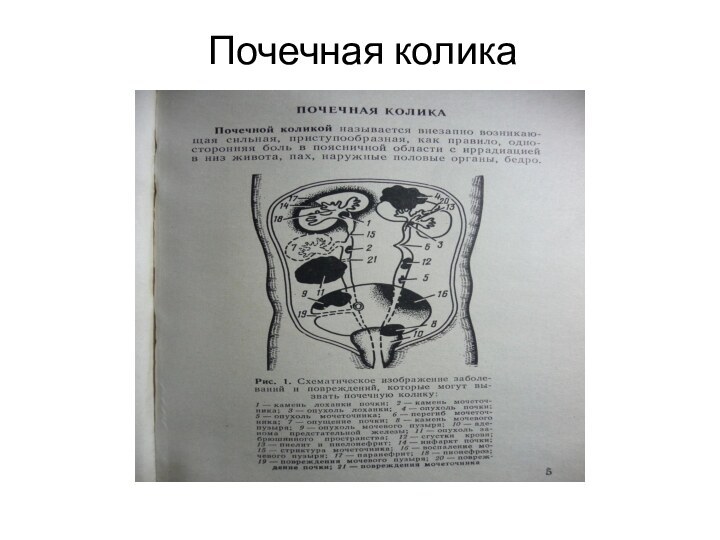



















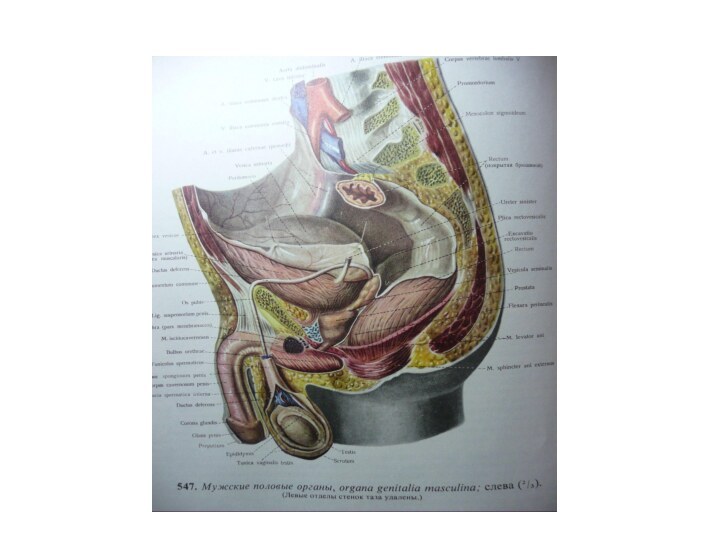
Слайд 3 Препятствия оттоку мочи встречаются преимущественно
при камнях почек и мочеточников. Поэтому типичная почечная колика
является одним из достоверных признаков мочекаменной болезни. Камень может ущемится в почечных чашках, лоханке или мочеточнике на различных его уровнях. Чаще это происходит в местах физиологического сужения мочеточника. Однако внезапно возникающим препятствием к оттоку мочи по мочевыводящим путям может быть не только конкремент, но и сгустки крови, образующиеся, при мочекаменной болезни, острых воспалительных заболеваниях, новообразованиях почек и мочеточников, туберкулезе почек и мочевыводящих путей. Реже препятствием для оттока мочи оказываются слепки мочевых солей, комочки гноя, казеозные массы при туберкулезе почек, кусочки опухоли, оболочки кисты, скопления слизи и микробов. Значительная подвижность почки, приводящая к выраженным перегибам мочеточника, резкие изгибы и сдавления его различного происхождения так же могут явиться причиной колики.
Слайд 5
Анамнез.
Обязательные вопросы:
Начало боли носило характер внезапности?
Имеется ли
иррадиация боли? Происходило ли изменение иррадиации с течением времени?
Есть
ли жалобы на повышение температуры тела, тошноту рвоту?Сохранено ли мочеиспускание?
Были ли ранее приступы почечной колики?
Наличие мочекаменной болезни в анамнезе у пациента?
Имеется ли мочекаменная болезнь у ближайших родственниеков?
Слайд 6
Диагностика
Оценка общего состояния и жизненно важных функций: сознания,
дыхания, кровообращения.
Оценка положения больного (двигательное безпокойство, непрерывная смена положения
тела)Осмотр и пальпация живота – живот участвует в акте дыхания, отсутствует напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
Выявление симптомов почечной колики: - симптом поколачивания – положительный при выявлении болезненности на стороне поражения (поколачивание следует проводить крайне осторожно во избежании разрыва почки).
Наличие ассоциированных симптомов: тошнота, рвота, задержка газов, стула, лихорадка. и др.
Слайд 7
Лечение
Для купирования болевого синдрома применяют ненаркотические
анльгетики в комбинации со спазмолитиком.
Баралгил «М» 2,0 или ,
Ревалгил в/в медленно со скоростью 1 мл. в течение 1 мин.Кеторолак (YGDC) d|d 30 vu/ (1 vk/)? Дозу необходимо вводить не менее чем 15 сек. Или м.
Дротаверин (миотропный спазмолитик) вводят в/в медленно, 40-80 мг. (2% р-р – 2-4 мл.)
Нитроглицерин (допустимо использование в качестве спазмолитика) под язык в таблетках (0,25 мг. или ½ таблетки или аэрозоле (1 доза).
Контроль ЧСС, АД, диуреза.
Слайд 8
Показания к госпитализации
Экстренной госпитализации в урологическое отделение подлежат
следующие больные в случае:
не купирующейся почечной колики;
наличия клинических
признаков осложнений;двусторонней почечной колики или при единственной почке.
Транспортировку осуществляют на носилках в положении лежа.
Допустимо оставить на амбулаторное лечение больных молодого и среднего возраста при отказе их от госпитализации в случае:
удовлетворительного стабильного состояния
отсутствия признаков осложнений;
умеренного болевого синдрома;
хорошего эффекта от введения анальгетиков
возможности амбулаторного обследования, контроля и лечения.
Слайд 9
Острая задержка мочи
Острая задержка мочи – невозможность или
недостаточность самостоятельного опорожнения переполненного мочевого пузыря с болезненными позывами
на мочеиспускание.Этиология: механические, нейрогенные, и функциональные причины
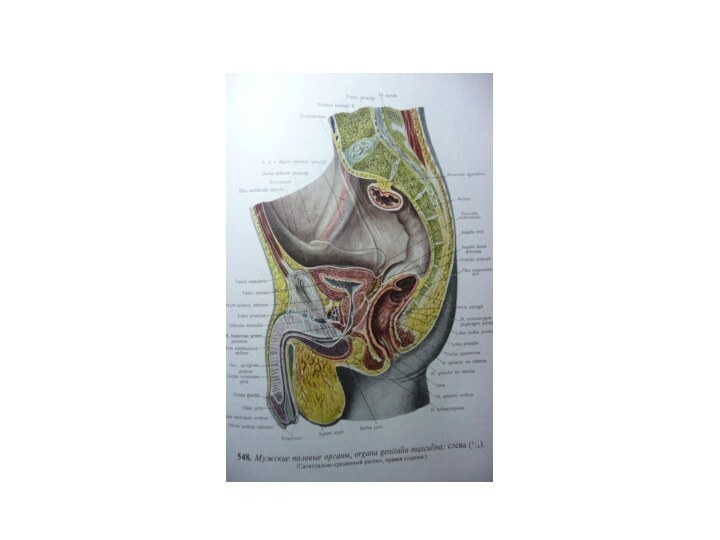
Механические: аденома и рак предстательной железы; острый простатит, склероз шейки мочевого пузыря; инородное тело мочевого пузыря и уретры; новообразование нижних отделов мочевых путей; выпадение матки.
Нейрогенные: травма спинного мозга; грыжа межпозвонкового диска; рассеянный склероз и др.
Функциональные (рефлекторные нарушения функции мочевого пузыря), боль волнения низкая температура окружающей среды и др.
Прием некоторых лекарственных средств: наркотические анальгетики; адреномиметики, бензодизепины; антихолинергичекие препараты, трицеклические антидепрессанты; антигистаминные препараты.
Слайд 10
Клиника
Острая задержка мочи характеризуется: мучительными позывами на мочеиспускание;
беспокойством больного; сильными болями в надлобковой области ; ощущением
распирания внизу живота.Дифференциальная диагностика: острую задержку мочи дифференцируют с анурией , парадоксальной ишурией, недержанием мочи.
Анурия: мочевой пузырь пуст, отсутствуют позывы на мочеиспускание, пальпация надлобковой области безболезненна.
Парадоксальная ишурия: мочевой пузырь переполнен, больной не может сам помочиться, но при этом моча непроизвольно выделяется каплями. После опорожнен ия мочевого пузыря уретральным катетером подтекание мочи прекращается, пока мочевой пузырь вновь не переполнится.
Недержание мочи: при истинном недержании мочи моча вытекает сразу же после ее поступления в мочевой пузырь.
Слайд 11
Диагностика
Обязательные вопросы:
Сколько больной не мочится?
Как больной мочился до
острой задержки мочи? Какого цвета была моча?
Что предшествовало острой
задержке мочи: переохлаждение, прием алкоголя, прием острой пищи, длительное вынужденное положение (сидя) запор или понос, ущемление или воспаление геморроидальных узлов?Были ли ранее приступы острой задержки мочи? Чем купировались?
Наблюдается ли больной у уролога?
Имеется ли аденома простаты и другие заболевания мочевыводящих путей?
Слайд 12
Осмотр и физикальное обследование
Оценка общего состояния и жизненно
важных функций организма
Оценка общего состояния и жизненно-важных функций: сознания,
дыхания кровообращения.Исследование пульса, измерение ЧСС,АД.
Визуальный осмотр: выявление признаков травмы и воспаления наружных половых органов.
Выявление симптомов о.задержки мочи: Симптом «шара»: выпячивание в надлобкововой области у больных астенического происхождения. Пальпаторно в надлобкововой области определяют образование округлой формы эластической или плотно - эластической консистенции. Пальпация болезненна из-за сильного позыва на мочеиспускание.
Тупой звук при перкуссии надлобковой области (более чувствительный метод, чем пальпация.
Слайд 14 Острый пиелонефрит – неспецифическое инфекционное заболевание почек с
преимущественным поражение итерстициальной ткани и чашечно –лоханочной системы
Слайд 15
Этиология и патогенез
Возбудители инфекции часто встречающиеся грамотрицательный микроорганизмы
(Escherichia coli – 75%, Proteus spp – 8%, Klebssiella
spp – 6% .Пути проникновения инфекции: восходящий - из очагов хронического воспаления, находящихся в нижних мочевых путях, половых органах и реже в толстой кищке.
Гематогенный – источником инфекции является острый или подострый воспалительный процесс вне мочевых путей (мастит, фурункул, карбункул, тонзиллит, бронхит, пневмония, остеомиелит.)
Факторы риска острого пиелонифрита – МКБ, сахарный диабет, иммунодефицитные состояния, беременность, пожилой возраст.
Предрасполагающие факторы – нарушения гемо или уродинамики в почке или верхних мочевых путей.
Слайд 16
Классификация
Острый пиелонефрит классифицируют по патогенезу, локализации, наличию пассажа
мочи, наличию осложнений.
По патогенезу различают первичный и вторичный пиелонефрит.
Первичный
возникает без предшествующего заболевания почек и мочевых путей. Вторичный развивается на фоне органических или функциональных изменений в почках и мочевых путях.По локализации различают односторонний (редко) и двусторонний пиелонефрит.
По наличию пассажа мочи по верхним мочевым путям ( т.е. из почки в лоханку и далее по мочеточнику) различают обструктивный и не обструктивный пиелонефрит.
Не обструктивный пиелонефрит (серозный и гнойный) апостематозный пиелонефрит, карбункул почки, абсцесс почки ) пассаж мочи сохранен.
Обструктивный пиелонефрит ( в том числе некротический папиллит) пассаж мочи нарушен)
Слайд 17
Этиология и патогенез
Инфекция, попав в почку, находит благоприятные
условия для жизнедеятельности в зонах гипоксии, где и возникает
воспалительный процесс. Инфицированный тромб или эмбол в конечных сосудах коркового вещества почки вызывает инфаркт с последующим нагноением. Возникновение множественных мелких нагноившихся инфарктов в корковом веществе – апостематозный нефрит. Развитие обширного инфаркта с последующим нагноением ведет к формированию карбункула почки.
Слайд 18
Клиническая картина симптомов острого пиелонефрита
Высокая (38 – 39)
и выше температура тела, озноб
Односторонние или двусторонние боли в
поясничной области, усиливающиеся при пальпации.Дизурия.
Признаки общей интоксикации: слабость, отсутствие аппетита, головная боль, нередко тошнота и рвота.
Часто острому пиелонефриту предшествует клиническая картина острого цистита в виде учащенного и болезненного в конце мочеиспускания.
Слайд 19
Клиника
острый не обструктивный пиелонефрит начинается с дизурии, к
которой в тот же день или спустя 1 –
2 суток присоединяется высокая температура тела, озноб боли в области пораженной почки;озноб может сменятся проливным потом с кратковременным снижением температуры тела;
боли в поясничной области могут появляться во время мочеиспускания и предшествовать ознобу и лихорадке (пузырно – мочеточниковый рефлюкс), а после их вообще не повторятся.
Слайд 20
Клиника
Острый обструктивный пиелонефрит начинается с постепенно нарастающей или
острой боли в поясничной области на стороне поражения с
последующим ознобом и повышением температуры тела;Обусловлен окклюзией мочевых путей камнем, продуктами хронического воспаления почки, внешним сдавлением (ретроперитонеальным фиброзом, опухолью внутренних половых органов, увеличение лимфатических желез и др).
Осложнения: уросепсис, септический шок, некротический папиллит, абсцесс почки, карбункул почки, паранефрит, пионефроз.
Дифференциальная диагностика. Инфекционные заболевания протекают с лихорадкой и ознобом, но никогда не сопровождаются болевым синдромом в поясничной области (брюшной тиф, малярия, сепсис).
Острые хирургические заболевания (острый панкреатит, аппендицит, холецистит, расслоение аорты и др.) часто сопровождаются сильными болями в животе, которые могут иррадиировать в поясничную область. Но выраженное повышение температуры и дизурия наблюдаются редко.
Слайд 21
Действия на вызове. Диагностика
Обязательные вопросы:
Когда начались боли
в поясничной области, лихорадка и дизурия?
Предшествовало ли заболеванию переохлаждение?
Имеются
ли у больного хронические заболевания мочеполовых органов (хр. пиелонефрит, МКБ, заболевания предстательной железы).Проводились ли оперативные вмешательства на почках и мочевых путях.
Проводилась ли недавно катетеризация мочевого пузыря?
Не страдает ли больной сахарным диабетом?
У женщин детородного возраста уточнить наличие беременности.
Слайд 22
Осмотр и физикальное обследование
Цвет кожных покровов и
видимых слизистых.
Исследование пульса и измерение ЧСС (характерна тахикардия)
Измерение АД
(возможна артериальная гипотензия)Измерение температуры тела (38-39 С и выше)
Симптом поколачивания по поясничной области: считается положительным при выявлении болезненности со стороны пораженной почки.
Одновременная сравнительная пальпация поясничной и пореберной области – выраженная ригидность мышц и локальная болезненнгость на стороне поражения.
Пальпация почек (увеличенная и болезненная почка).
Наличие ассоциированных симптомов: тошнота, рвота, олиго или анурия
Слайд 23
Лечение
На до госпитальном этапе проводят симптоматическую терапию: при
высокой температуре (выше 38 С или выраженном болевом синдроме
назначают парацетамол по 500 мг. per. os., запивая большим количеством воды (максимальная разовая доза 1 гр., максимальная суточная доза 4 гр).При артериальной гипотензии и бактериоксическом шоке:
Обеспечить внутривенный доступ, 0.9% натрия хлорида 1000.0 в/венно капельно; при сохраняющейся гипотензии после восполнения ОЦК применяют р-р дофамина в/в капельно со скоростью 2-11 капель в мин. Перед употреблением 200 мг. дофамина разводят в 400 мл 0,9% р-ра натрия хлорида или 5% декстрозы.
Постоянный контроль функции дыхания и кровообращения.
Обязательная госпитализация в урологическое отделение в положении лежа.