Слайд 2
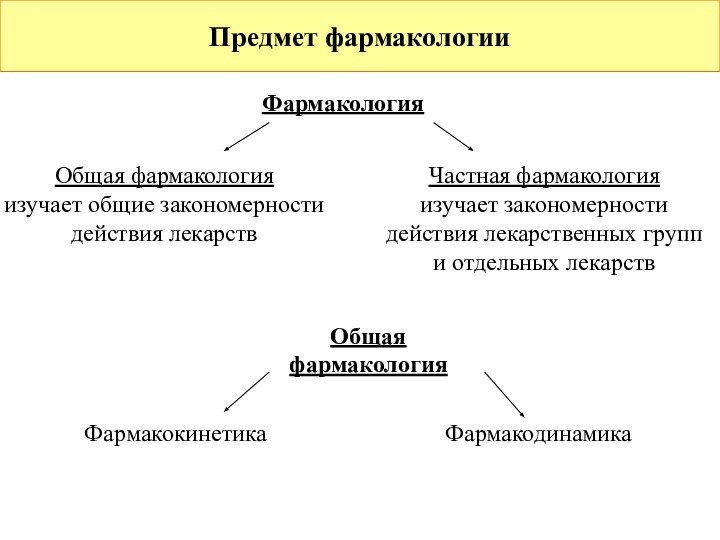
Предмет фармакологии
Фармакология
Общая фармакология
изучает общие закономерности действия лекарств
Частная
фармакология
изучает закономерности действия лекарственных групп и отдельных лекарств
Общая
фармакология
Фармакокинетика
Фармакодинамика
Слайд 3
Разделы общей фармакологии
Фармакокинетика – раздел фармакологии, изучающий общие
закономерности введения, всасывания, распределения, перераспределения, биотрансформации (превращения лекарств в
организме) и выведения лекарственных веществ.
Фармакодинамика – раздел фармакологии, изучающий механизмы действия и эффекты лекарственных веществ.
Слайд 4
Фармакокинетика. Пути введения лекарств
Пути введения лекарственных веществ в
организм
Энтеральные
(через пищеварительный тракт):
- пероральный (внутрь);
сублингвальный;
трансбуккальный;
ректальный.
Парентеральные
(минуя пищеварительный тракт):
- инъекционный;
ингаляционный;
через кожу и слизистые, вкл. электрофорез.
Слайд 5
Энтеральные пути введения лекарств
Пероральный путь введения:
применяется преимущественно
для достижения системного действия препаратов, реже – местного (например,
вяжущие, антациды, некоторые противомикробные средства);
лекарственный эффект развивается в течение 20-60 мин;
является наиболее физиологичным путем введения;
Недостатки:
- инактивация ряда лекарств соляной кислотой желудка (бензилпенициллин), ферментами желудочного сока (белковые препараты);
невозможность введения лекарств в бессознательном состоянии;
биотрансформация в печени.
Слайд 6
Энтеральные пути введения лекарств
Сублингвальный и трансбуккальный пути введения:
рассасывание препаратов в полости рта обеспечивает быстрое поступление лекарственных
средств в систему верхней полой вены, при этом лекарство не подвергается действию пищеварительных соков и биотрансформации в печени;
быстрое развитие эффекта (1-5 мин), сравнимое с внутривенным путем;
является наиболее физиологичным путем введения;
Недостатки:
- невозможность приема препаратов с раздражающим действием.
Слайд 7
Энтеральные пути введения лекарств
Ректальный путь введения:
применяется как
для местного, так и для системного действия;
лекарственный эффект
развивается в течение 30-40 мин;
наиболее часто применяется в педиатрической практике;
путь введения при невозможности приема лекарств перорально;
примерно 50 % дозы препарата сразу поступает в кровоток, минуя печень, 50 % поступает в воротную вену и частично инактивируется в печени;
Недостатки:
высокая чувствительность прямой кишки к раздражающим воздействиям (опасность развития проктита);
психологические затруднения при приеме.
Слайд 8
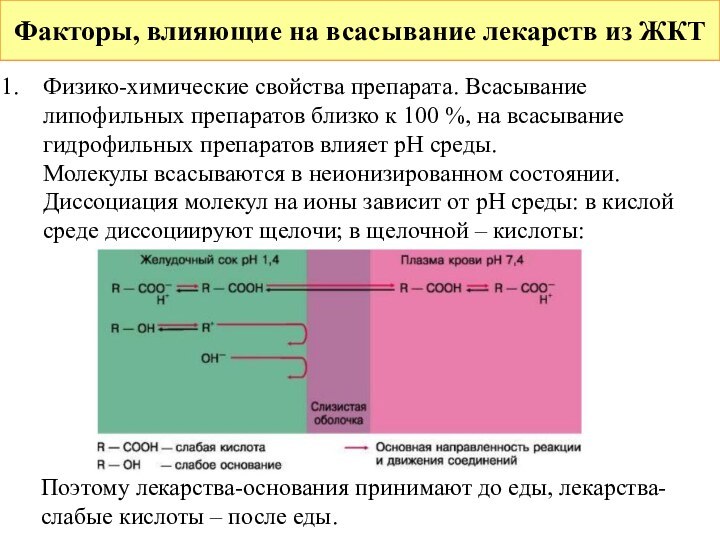
Факторы, влияющие на всасывание лекарств из ЖКТ
Физико-химические свойства
препарата. Всасывание липофильных препаратов близко к 100 %, на
всасывание гидрофильных препаратов влияет pH среды.
Молекулы всасываются в неионизированном состоянии. Диссоциация молекул на ионы зависит от pH среды: в кислой среде диссоциируют щелочи; в щелочной – кислоты:
Поэтому лекарства-основания принимают до еды, лекарства-слабые кислоты – после еды.
Слайд 9
Факторы, влияющие на всасывание лекарств из ЖКТ
Лекарственная форма:
быстрее лекарственные препараты всасываются из растворов и медленнее из
таблеток.
Особенности диеты: например, грубая пища, содержащая большое количество клетчатки, будет способствовать усилению перистальтики и всасыванию лекарственного вещества; а пищевые продукты, содержащие дубящие вещества будут связывать алкалоиды.
Концентрация вещества в просвете кишечника: если его концентрация является гиперосмотической, то его всасывание прекращается, а перистальтика усиливается (солевые слабительные)
Прием внутрь невозможен при резекции кишечника, синдроме мальабсорбции (ухудшение всасывания) у пациентов с тяжелыми заболеваниями органов пищеварения, а также при рвоте, оказании неотложной помощи, бессознательном состоянии пациента, в раннем детском возрасте.
Слайд 10
Парентеральные пути введения лекарств
Являются нефизиологиными путями введения, т.к.
нарушается целостность кожных покровов. При парентеральных путях введения повышается
вероятность развития побочных эффектов и инфицирования.
Внутривенное введение:
лекарственные вещества сразу попадают в системный кровоток;
обеспечивает быстрое наступление эффекта и быстрое дозирование;
отсутствует пресистемная элиминация;
возможно вводить раздражающие вещества;
основной недостаток – наиболее частое осложнение – тромбофлебит.
Слайд 11
Парентеральные пути введения лекарств
Внутриартериальное введение:
применяется для создания
высокой концентрации лекарства в пораженном органе при минимальных системных
эффектах;
основной недостаток – наиболее частое осложнение – артериальный тромбоз.
Внутримышечное введение:
эффект наступает через 10-30 мин;
объем вводимого вещества не должен превышать 10 мл;
для обеспечения длительного эффекта вводятся суспензии и масляные растворы, из которых вещества медленно всасываются в кровь;
нельзя вводить раздражающие вещества и гипертонические растворы;
наиболее частый побочный эффект – развитие абсцессов.
Слайд 12
Парентеральные пути введения лекарств
Подкожное введение:
эффект наступает через
30-60 мин;
более продолжительный эффект по сравнению с внутримышечным
введением;
нельзя вводить раздражающие вещества и гипертонические растворы.
Введение под оболочки мозга:
наиболее часто применяется для спинномозговой анестезии, с также для введения противомикробных средств при инфекционном менингите.
Введение в полости организма (суставную, брюшную, пазухи носа):
- Чаще всего используют для введения противомикробных и противовоспалительных средств.
Слайд 13
Парентеральные пути введения лекарств
Способы инъекционного введения препаратов:
- болюсное
введение – быстрое внутривенное введение препарата в течение 3-6
мин;
инфузионное введение – введение (обычно внутривенно, реже внутриартериально или внутрикоронарно) препарата с определенной скоростью, дозу рассчитывают количественно (мл/мин; мг/мин; [мкг/кг]/мин; кол-ко капель/мин). Для более точного введения используют шприцы-дозаторы, системы для инфузии микроколичеств препарата, специальные соединительные трубки для предупреждения потери лекарства;
комбинированное введение – например, болюсное внутривенное + регулярное внутримышечное введение.
Слайд 14
Ингаляционный путь введения лекарств
- быстрое наступление эффекта (через
1-5 мин после введения) вследствие большой площади контакта с
альвеолами и капилярами;
вводятся порошки, жидкости, газы;
глубина проникновения лекарств зависит от размеров частиц: величиной 60 мкм оседают в глотке и попадают в желудок, 20 мкм поступают в терминальные (самые большие) бронхиолы, 2 мкм – в мелкие бронхи и бронхиолы, менее 1 мкм – в альвеолы;
величина пресистемной элиминации незначительна;
при ингаляции раздражающих веществ возможно развитие ларинго- и бронхоспазма;
хорошая управляемость действием газообразных веществ: развитие эффекта быстрое, выраженность эффекта зависит от концентрации вещества, прекращение ингаляции ведет к прекращению действия препарата.
Слайд 15
Путь введения через кожу и слизистые
лекарственные вещества
вводятся в виде мазей, гелей, пластырей; при электрофорезе применяются
растворы; для введения лекарств через слизистые оболочки используют растворы, мази, порошки;
пресистемная элиминация незначительна;
через неповрежденную кожу всасываются преимущественно липофильные вещества; для всасывания гидрофильных соединений необходимо применение специальных мазевых основ-носителей.
Слайд 16
Всасывание лекарственных средств
Всасывание (абсорбция) лекарств – процесс поступления
лекарственного вещества из места введения в кровь. Скорость и
объем всосавшегося вещества зависит от пути введения, регионарного кровотока, физико-химических свойств вещества.
По сути процесс всасывания лекарств представляет собой преодоление веществами липопротеиновой плазматической мембраны клеток.
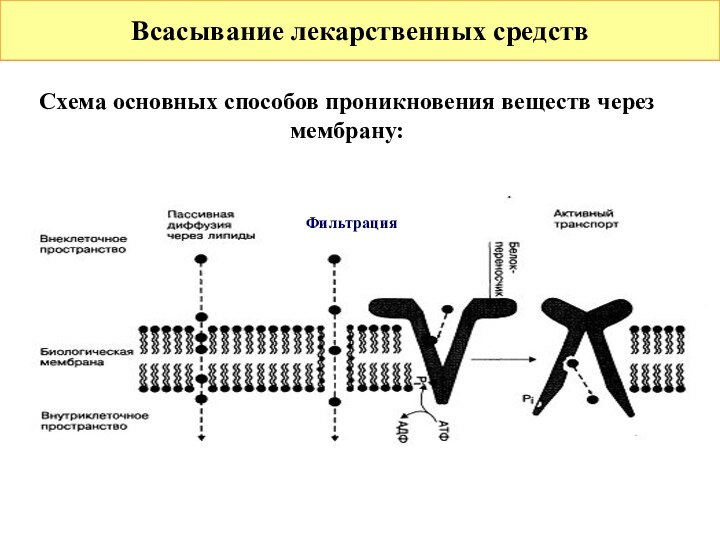
Виды транспорта через мембрану:
пассивная диффузия;
фильтрация;
облегченная диффузия;
активный транспорт;
пиноцитоз.
Слайд 17
Всасывание лекарственных средств
Пассивная диффузия – это транспорт веществ
через мембрану клеток по градиенту концентрации (из области с
большей концентрацией – в область с меньшей концентрацией), без затрат энергии, путем растворения в липидах мембран. Таким образом всасываются липофильные вещества.
Фильтрация – это транспорт веществ через поры мембран по градиенту концентрации, без затрат энергии. Диаметр пор в мембранах клеток эпителия кишечника 4 нм, поэтому таким образом всасывается небольшое количество веществ (вода, этанол, мочевина, ионы).
Схематичное изображение диффузии и фильтрации в капиллярах скелетных мышц
Слайд 18
Всасывание лекарственных средств
Облегченная диффузия – это транспорт веществ
через мембрану клеток по градиенту концентрации без затрат энергии
при участии специальных транспортных белков. Скорость облегченной диффузии превышает скорость пассивной диффузии. Таким образом витамин B12 поступает в кишечник.
внеклеточное пространство
внутриклеточноепространство
Схема:
Слайд 19
Всасывание лекарственных средств
Активный транспорт – транспорт веществ через
мембрану против градиента концентрации с затратой энергии при участии
специальных транспортных систем. Например, йод поступает в фолликулы щитовидной железы против 50-ти кратного градиента концентрации; норадреналин подвергается нейрональному захвату нервными окончаниями против 200-кратного гридиента.
Пиноцитоз – процесс всасывания веществ за счет выпячивания клеточной мембраны, захвата вещества с последующим образованием вакуоли и транспорта ее в клетку. Таким образом всасываются некоторые полипептиды и другие высокомолекулярные соединения.
Слайд 20
Всасывание лекарственных средств
Схема основных способов проникновения веществ через
мембрану:
Фильтрация
Слайд 21
Пресистемная элиминация
Пресистемная элиминация – это комплекс биохимических процессов,
приводящих к инактивации лекарственного вещества до его попадания в
системный кровоток.
Механизм пресистемной элиминации зависит от пути введения лекарственных веществ:
Пероральное введение – всасываясь из кишечника, вещества попадают в систему воротной вены, по ней – в печень, где подвергаются разрушению под действием микросомальных ферментов.
Инъекции (подкожные и внутримышечные) – в месте инъекции происходит деградация полипептидных соединений (гормоны, иммуноглобулины) тканевыми протеазами.
Ингаляционный – лекарственные вещества разрушаются под воздействием микросомальных ферментов альвеол и бронхов.
Введение через кожу и слизистые - вещества разрушаются под воздействием микросомальных ферментов эпителиальных тканей.
Слайд 22
Биодоступность лекарств
Биодоступность лекарственных веществ – это отношение дозы
лекарства, введенной внесосудистым путем, к дозе, которая попадет в
системный кровоток в активной форме.
Факторы, определяющие биодоступность:
Путь введения;
Пресистемная элиминация;
Биофармацевтические факторы (особенности технологии производства лекарств).
Слайд 23
Распределение лекарственных веществ
После всасывания в кровь или непосредственного
введения в кровоток вещества распределяются в водной фазе организма,
включающей кровь, внеклеточную и внутриклеточную воду (70 % массы тела).
У детей в связи с большим, чем у взрослых, содержанием воды в организме, возрастает объем распределения ряда препаратов (антибиотиков-аминогликозидов, дигоксина и др.), поэтому эти препараты назначают в дозе, увеличенной на 1 кг массы тела по сравнению со взрослыми.
В пожилом возрасте наоборот количество воды снижается на 10-15 %.
При патологическом обезвоживании объем распределения веществ уменьшается с ростом концентрации и усилением их фармакологических эффектов.
Слайд 24
Распределение и перераспределение лекарств
Факторы, влияющие на распределение и
перераспределение:
Интенсивность регионарного кровотока: основная часть лекарств в первые минуты
после всасывания поступает в те органы, которые наиболее активно кровоснабжаются: сердце, печень, почки;
Связь с белками крови: лекарственные вещества связываются с белками крови (в основном – с альбуминами). За счет этого снижается концентрация вещества в тканях, т.к. только несвязанный с белками препарат проходит через мембраны, и, соответственно, к потере активности вещества. Связанные с белками препараты образуют депоформы, которые при распаде возмещают удаленные из циркуляции молекулы препарата.
Слайд 25
Распределение и перераспределение лекарств
Факторы, влияющие на распределение и
перераспределение:
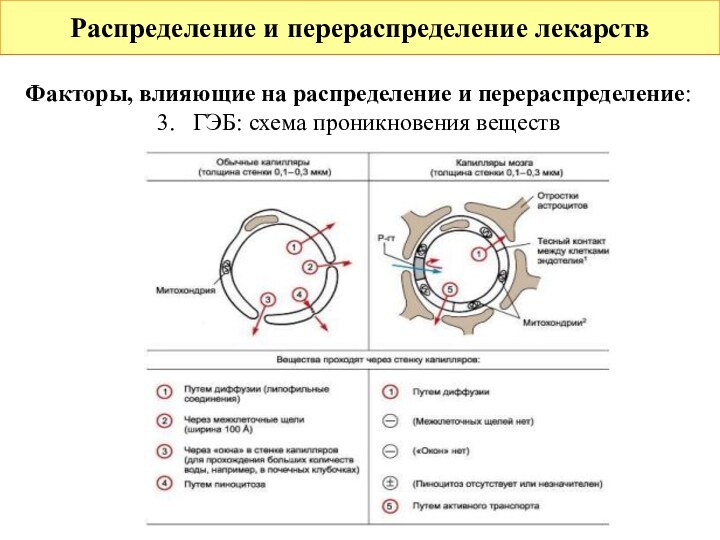
3. Гистогематические барьеры (барьеры между тканями организма и кровью):
капиллярная стенка, гематоэнцефалический (ГЭБ), гематоофтальмологический и плацентарный барьеры.
ГЭБ: эндотелий большинства капилляров мозга не имеет пор,
через которые во обычных капиллярах проникают вещества; в
капиллярах мозга практически отсутствует пиноцитоз. При
некоторых патологических состояниях (менингиты) его
проницаемость увеличивается.
Плацентарный барьер защищает плод от действия вредных
Веществ: через плаценту наиболее легко проникают соединения
с молекулярной массой до 500 Д.
Слайд 26
Распределение и перераспределение лекарств
Факторы, влияющие на распределение и
перераспределение:
3. ГЭБ: схема проникновения веществ
Слайд 27
Распределение и перераспределение лекарств
Факторы, влияющие на распределение и
перераспределение:
4. Физико-химические свойства вещества определяют способность к депонированию: наиболее
активно депонируются липофильные вещества в подкожной жировой клетчатке. Между ними и их свободной формой в крови устанавливается динамическое равновесие.
Слайд 28
Элиминация и перераспределение лекарств
Элиминация лекарств – это удаление
лекарственных средств из организма в результате биотрансформации и экскреции
(выведения).
Элиминацию характеризует ряд параметров:
- Константа скорости элиминации – часть от концентрации вещества в крови, удаляемая за единицу времени (вычисляется в %);
- Период полуэлиминации – время, за которое концентрация препарата в крови снижается наполовину (T1/2);
- Клиренс – объем жидких сред организма, освобождающихся от лекарственных средств в результате биотрансформации, выведения с желчью и мочой (вычисляется с мл/мин/кг)
Слайд 29
Элиминация и перераспределение лекарств
Биотрансформация – это комплекс превращений
лекарственных веществ, в процессе которых образуются полярные (водорастворимые) вещества
(метаболиты), которые легче выводятся из организма.
Обычно метаболиты менее токсичны, чем исходные соединения. Но иногда биотрансформация приводит к образованию более активных (амброксол и бромгексин) и более токсичных (парацетамол и фенацетин) соединений.
Слайд 30
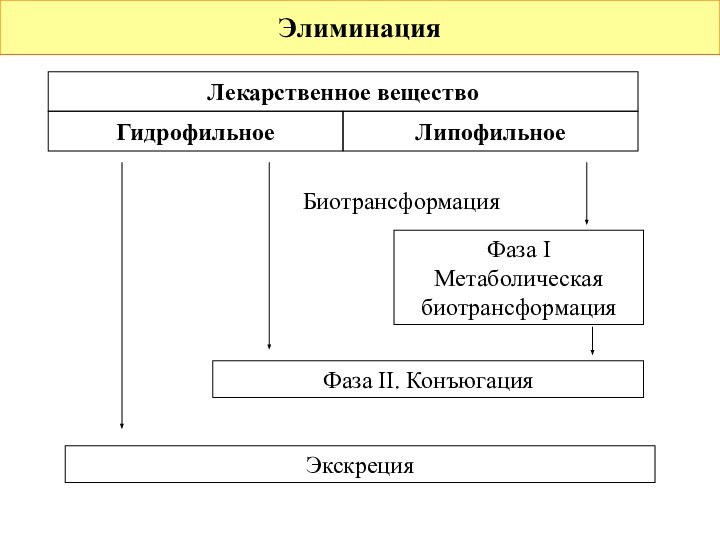
Этапы биотрансформации
I этап – метаболическая биотрансформация: происходит в
основном в микросомах клеток печени, поэтому биотрансформацию в печени
называют микросомальной. Основные реакции – окисление (в печени – системой цитохромов P446-Р455), восстановление, гидролиз. Основная задача этапа – образование у вещества активных групп, способных вступать в реакцию конъюгации.
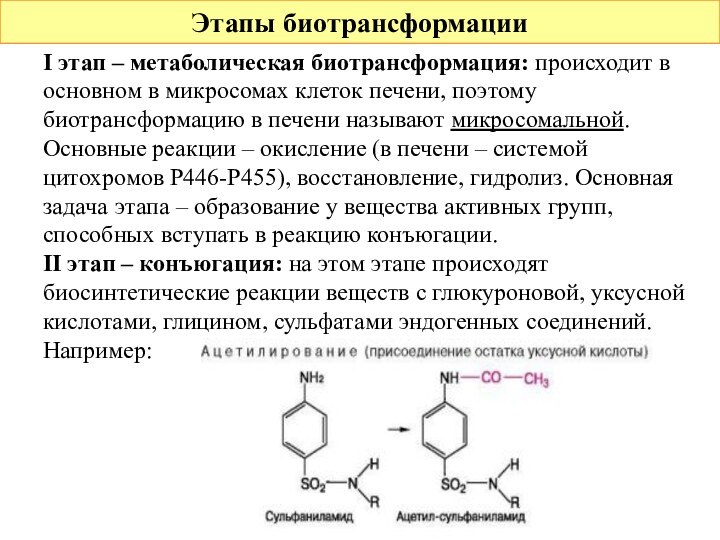
II этап – конъюгация: на этом этапе происходят биосинтетические реакции веществ с глюкуроновой, уксусной кислотами, глицином, сульфатами эндогенных соединений.
Например:
Слайд 31
Биотрансформация
Вещества, усиливающие биотрансформацию, называются индукторами биотрансформации: барбитураты, этанол,
рифампицин, тетрациклины, карбамазепин, кетоконазол.
Вещества, угнетающие биотрансформацию, называются ингибиторами биотрансформации:
левомицетин, вальпроаты, изониазид, циметидин.
Слайд 32
Экскреция
Экскреция – это выведение лекарств и их метаболитов
из организма.
Органы выведения:
1. Почки – основной путь выведения веществ.
Выводятся все гидрофильные вещества и образовавшиеся после биотрансформации метаболиты липофильных веществ. На экскрецию веществ почками влияет pH мочи: слабые кислоты быстрее выводятся при щелочной реакции мочи, а основания – при кислой.
2. Печень – ряд препаратов (тетрациклины, дифенин) в виде метаболитов или в неизменном виде связываются с желчными кислотами и вместе с желчью попадают в кишечник, из которого выводятся с калом.
3. Легкие – выводятся летучие вещества (средства для наркоза).
4. Молочные железы у кормящих матерей, слюнные, слезные, потовые железы.