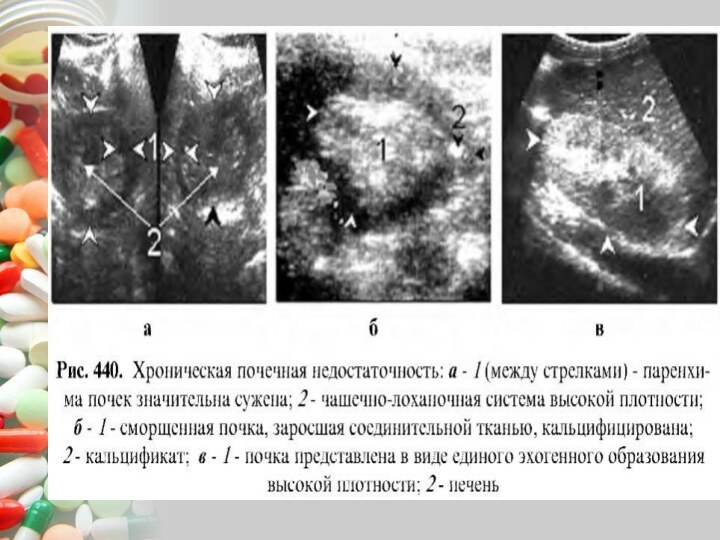
Слайд 2
Острая почечная недостаточность – потенциально обратимое, внезапно наступившее выраженное
нарушение или прекращение функции почек. Характерно нарушение всех почечных
функций (секреторной, выделительной и фильтрационной), выраженные изменения водно-электролитного баланса, быстро нарастающая азотемия. В развитии ОПН выделяют 4 последовательные фазы: начальную, олигоанурическую, диуретическую и период выздоровления.
МКБ-10 – N17
Слайд 4
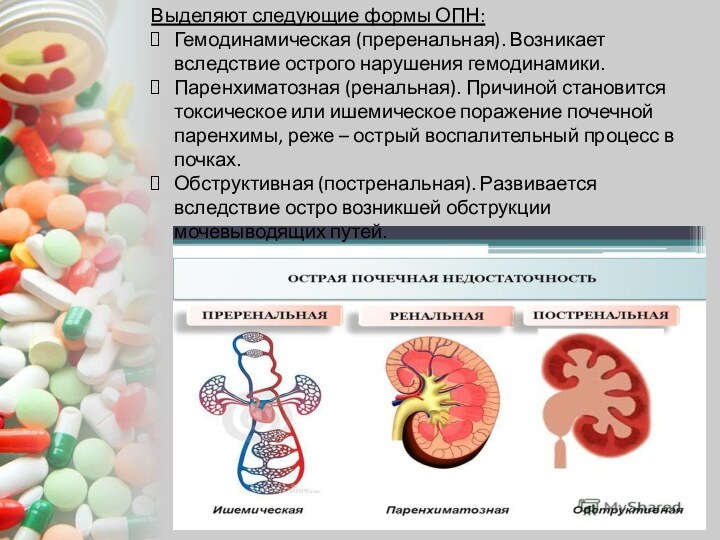
Выделяют следующие формы ОПН:
Гемодинамическая (преренальная). Возникает вследствие острого
нарушения гемодинамики.
Паренхиматозная (ренальная). Причиной становится токсическое или ишемическое поражение
почечной паренхимы, реже – острый воспалительный процесс в почках.
Обструктивная (постренальная). Развивается вследствие остро возникшей обструкции мочевыводящих путей.
Слайд 5
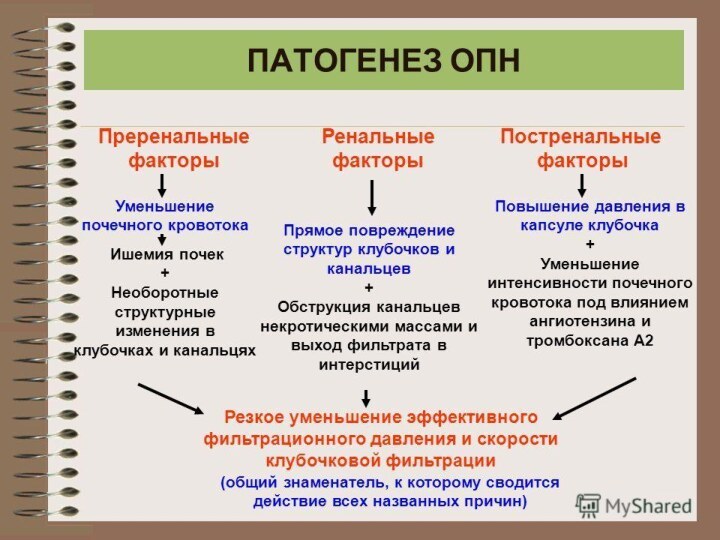
Преренальная форма ОПН
Преренальная форма ОПН характеризуется значительным сокращением
почечного кровотока и снижением скорости клубочковой фильтрации. Такие нарушения
в работе почек связаны с общим уменьшением объема циркулирующей крови в организме. В случае если нормальное кровоснабжение органа не будет восстановлено в кратчайшие сроки, возможны ишемия или некроз почечной ткани. Основными причинами развития преренальной ОПН являются:
снижение сердечного выброса;
тромбоэмболия легочной артерии;
операции и травмы, сопровождающиеся значительной
кровопотерей;
обширные ожоги;
обезвоживание, вызванное диареей, рвотой;
прием мочегонных препаратов;
внезапное снижение сосудистого тонуса.
Слайд 6
Ренальная форма ОПН
При ренальной форме ОПН наблюдается
поражение паренхимы почек. Оно может быть вызвано воспалительными процессами,
токсическим действием или патологиями сосудов почек, которые приводят к недостаточности кровоснабжения органа. Ренальная ОПН является следствием некроза эпителиальных клеток канальцев почек. В результате происходит нарушение целостности канальцев и выход их содержимого в окружающие ткани почки. К развитию ренальной формы ОПН могут приводить следующие факторы:
интоксикация различными ядами, лекарствами, рентгеноконтрастными соединениями, тяжелыми металлами, укусами змей или насекомых и др.;
заболевания почек: интерстициальный нефрит, острый пиелонефрит и гломерулонефрит;
поражение почечных сосудов (тромбоз, аневризма, атеросклероз, васкулит и др.);
травмы почек.
Слайд 7
Постренальная ОПН
Постренальная ОПН развивается в результате острого
нарушения пассажа мочи. При этой форме ОПН функция почек
сохраняется, но процесс выделения мочи затруднен. Возможно возникновение ишемии почечной ткани, так как переполненные мочой лоханки начинают сдавливать окружающие ткани почки. К причинам возникновения постренальной ОПН относятся:
спазм сфинктера мочевого пузыря;
закупорка мочеточников вследствие мочекаменной болезни;
опухоли мочевого пузыря, предстательной железы, мочевыводящих каналов, органов таза; травмы и гематомы;
воспалительные заболевания мочеточников или мочевого пузыря.
Слайд 8
К факторам, вызывающим острую почечную недостаточность, относятся:
различные по
происхождению шоковые состояния (травмы, кардиогенный, геморрагический, ожоговый шок и др.)
синдром размножения
тканей
отморожения
электротравмы
тяжелые инфекционные заболевания
тяжелые отравления (ядами, кислотами, щелочами)
интоксикации
закупорка мочевыводящих путей, мочекаменная болезнь и др.
Слайд 9
Симптомы острой почечной недостаточности
Симптомы острой почечной недостаточности зависят
от стадии:
начальная стадия;
стадия уменьшения суточного объема мочи менее 400
мл (олигурическая стадия);
стадия восстановления объема мочи (полиурическая стадия);
стадия полного восстановления.
Слайд 12
Причины развития острой почечной недостаточности
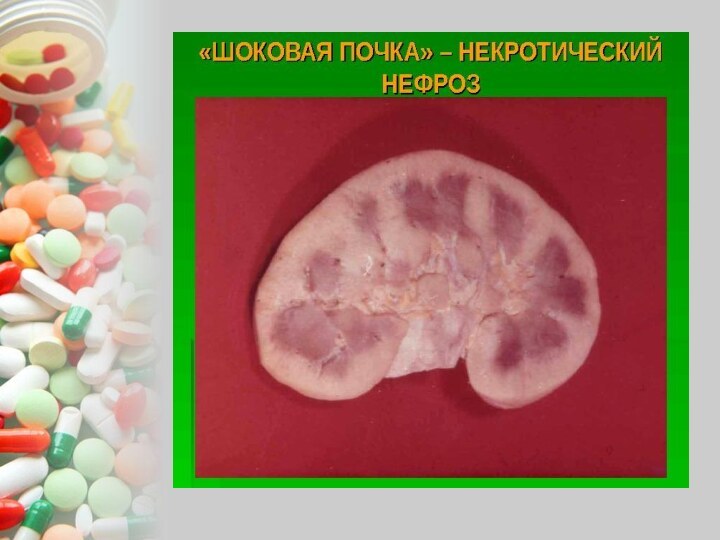
1. Шоковая почка. Острая почечная

недостаточность развивается при травматическом шоке с массивным повреждением тканей,
вследствие уменьшения объема циркулирующей крови, рефлекторным шоком. Это наблюдается при несчастных случаях и ранениях, тяжелых операциях, при повреждении и распаде тканей печени и поджелудочной железы, инфаркте миокарда, ожогах, отморожениях, переливание несовместимой крови, абортах.
2. Токсическая почка. ОПН возникает при отравлении нефротропными ядами, такими как ртуть, мышьяк, бертолетова соль, змеиный яд, яд насекомых, грибы. Интоксикация лекарственными препаратами (сульфаниламиды, антибиотики, анальгетики), рентгенконтрастными веществами. Алкоголизм, наркомания.
3. Острая инфекционная почка. Развивается при инфекционных заболеваниях: лептоспироз, геморрагическая лихорадка. Встречается при тяжело протекающих инфекционных заболеваниях.Возникает при опухолях, камнях, сдавление, травме мочеточника, при тромбозе и эмболии почечных артерий.
5. Развивается при остром пиелонефрите (воспаление почечных лоханок) и остром гломерулонефрите (воспаление почечных клубочков).
Слайд 14
Обязательные лабораторные исследования
ОАК (минимум двухкратно)
ОАМ (при возможности получения
мочи)
Анализ мочи по Нечипоренко (при возможности получения мочи)
Биохимическое исследование
крови: мочевина и/или остаточный азот и/или креатинин, о. белок, глюкоза, калий, натрий, общий, прямой и непрямой билирубин (минимум двухкратно)
Посев крови на стерильность и чувствительность к антибиотикам (минимум однократно при подозрении на инфекционный процесс, сепсис)
Определение СКФ по формуле Кокрофта-Голта (минимум двухкратно)
Обязательные инструментальные исследования
УЗИ почек, мочевого пузыря и предстательной железы (у мужчин) (минимум однократно)
УЗИ органов брюшной полости (минимум однократно)
ЭХОКС (минимум однократно при заболевании сердца)
ЭКГ (минимум однократно)
Обзорная рентгенография органов грудной клетки (минимум однократно)
Обзорная рентгенография органов брюшной полости (обзорная урография) (однократно)
Слайд 15
Лабораторные исследования
В общем анализе крови гипохромная анемия (во
все периоды заболевания), нейтрофильный лейкоцитоз (особенно в период олигоанурии),
снижение числа тромбоцитов, повышение СОЭ.
В анализе мочи при острой почечной недостаточности — цвет мочи темный, плотность снижена, протеинурия, гипоизостенурия – постоянно низкий удельный вес мочи, возможна анурия (в период восстановления диурез нормализуется).
В анализе осадка мочи — гиалиновые цилиндры, эритроциты (в большом количестве при травмах, камнях, опухолях), лейкоциты (при инфицировании), клетки почечного эпителия, эозинофилы (у больных с аллергическим интерстициальным нефритом).
Биохимический анализ крови — снижено содержание альбумина, повышен уровень альфа-2- и гамма-глобулинов, остаточного азота, повышено отношение мочевины крови к креатинину, увеличено содержание калия, магния, фосфора и снижено — натрия, хлора и хлоридов, кальция (гиперкальциемия развивается в фазу восстановления).
Слайд 16
3.Диуретическая фаза ОПН
Длительность диуретической фазы – около двух
недель. Суточный диурез постепенно увеличивается и достигает 2-5 литров.
Отмечается постепенное восстановление водно-электролитного баланса. Возможна гипокалиемия вследствие значительных потерь калия с мочой.
4.Фаза выздоровления
Происходит дальнейшее восстановление почечных функций, занимающее от 6 месяцев до 1 года.
Слайд 18
Лечение
Необходимая помощь на первой фазе развития заболевания
будет носить более профилактический характер, направленный на устранение причин,
вызвавших острое состояние, и устранение произошедших нарушений. Для начала больному обеспечивают постельный режим, покой и тепло. Для восстановления движения крови по сосудам проводят капельную терапию при помощи растворов альбумина, глюкозы, манита, плазмы и других. После возобновления объема крови используют мочегонные препараты. Спазмы сосудов купируют новокаиновыми смесями.
Первым делом нужно возобновить объем крови.
Слайд 19
Медикаментозная терапия
Проводится в отделении реанимации, учитывая сложность
процесса и причины. Острая почечная недостаточность не является первичным
заболеванием, поэтому сначала восстанавливают кровоснабжение почек, устраняют потерю крови, улучшают работу сердца. После устранения первопричин понадобятся средства, действующие на восстановление функций почек:
антибиотик;
препарат для компенсации объема жидкости;
мочегонный препарат;
лекарства для поддержания сердечной деятельности;
лекарства, улучшающие кровоток;
промывание желудка (при отравлении).
Основной задачей медикаментозной терапии является нормализация работы почек.
Слайд 20
Правильное питание.
Диета при ОПН достаточно строгая, придерживаться ее
сложно из-за большого количества ограничений. Но это один из
самых эффективных способов остановить развитие патологии. Какие виды продуктов можно есть, а что нужно убрать из рациона питания? Основной алгоритм диетического питания состоит из уменьшения:
белка;
соли;
фосфора;
калия;
жидкости.
Питание направлено на уменьшение дозы
употребляемого белка.
Слайд 21
Прогноз при ОПН
В современной медицине достаточно возможностей для
восстановления функциональности органа. Почки постепенно способны восстановить свою функциональность.
Но почечная недостаточность — обострение, которое нередко приводит к летальному исходу. На прогноз влияет степень тяжести заболевания. При острой стадии развития процесса в 20 до 50% случаях лечение заболевания заканчивается смертью. Причины такого исхода:
сепсис;
нарушения нервной системы;
осложнения кровообращения.