Слайд 2
Острая сердечная недостаточность – это синдром, возникающий при
остром нарушении систолической и диастолической функции сердца, приводящий к
--снижению сердечного выброса,
--гипоперфузии тканей,
--повышению давления в малом круге кровообращения,
--периферическому застою.
Выделяют впервые возникшую ОСН (de novo) у пациентов без предшествующей патологии сердца и острую декомпенсацию ХСН.
Слайд 3
Эпидемиология острой сердечной недостаточности
4,9%
8,4%
21,7%
24,9%
28%
56%
Правожелудочковая недостаточность
Гипертрофическая кардиомиопатия
Гипертонический криз
Клапанные пороки
сердца
Дилатационная кардиомиопатия
ИБС
Исследование EFICA
Слайд 4
Этиология и патогенез ОСН
при нарушении систолической и/или диастолической
функции миокарда при ИМ (наиболее частая причина), воспалительных или
дистрофических заболеваниях миокарда (миокардиты, кардиомиопатии), а также при нарушениях ритма сердца
Слайд 5
Этиология и патогенез ОСН
при внезапном возникновении объемной перегрузки
миокарда (ЛЖ - при гипертоническом кризе, ПЖ – при
ТЭЛА, затяжном приступе БА и др.) или вследствие перегрузки сердца объемом (при массивных инфузиях жидкости );
Слайд 6
Этиология и патогенез ОСН
при острых нарушениях внутрисердечной гемодинамики
при разрыве МЖП или развитии клапанной недостаточности (перегородочный инфаркт,
инфаркт или отрыв сосочковой мышцы, перфорация створок клапанов при бактериальном эндокардите, разрыв хорд, травма), при обструкции выносящего тракта сердца (тромбом, гематомой при расслоении аорты);
Слайд 7
Основные причины и факторы, способствующие развитию ОСН.
Слайд 8
Состояния , проявляющиеся синдромом ОСН, требующие немедленного хирургического
вмешательства
Кардиогенный шок при ОИМ
Разрыв МЖП при ИМ
Разрыв свободной стенки
ЛЖ
Острая недостаточность клапана (отрыв папиллярной мышцы, эндокардит, травма и др.)
Острая декомпенсация клапанного порока сердца
Несостоятельность и тромбоз искусственного клапана
Расслоение аорты
Разрыв аневризмы синуса Вальсальвы
Острая декомпенсация КМП, требующая механических способов поддержки кровообращения
Слайд 10
Варианты ОСН по Stevenson L.W.(2000)
Слайд 11
Классификация ОСН по J.S. Forrester (1976)
Слайд 12
Клиническая классификация ОСН
С застойным типом гемодинамики
(с застоем по малому кругу – левожелудочковая недостаточность
или по большому – правожелудочковая недостаточность)
2. С гипокинетическим типом гемодинамики (кардиогенный шок )
Слайд 13
Кардиогенный шок-
угрожающее состояние, связанное со снижением сердечного выброса
ЛЖ, характеризующееся прогрессирующим снижением АД и нарушением перфузии жизненно
важных органов
Истинный
Рефлекторный
Аритмический
Летальность 65-90%
Слайд 14
Основные клинические критерии кардиогенного шока
1. Снижение АД менее
80 мм рт ст
2. Частый слабого наполнения пульс (нитевидный)
3.
Бледная с мраморным оттенком, холодная кожа, холодный пот
4. Неврологический дефицит
5. Олиго-, анурия (<0,5 мл/кг/час)
Слайд 15
Критерии тяжести кардиогенного шока
Уровень «ответа» гемодинамических параметров на
введение прессорных аминов
Длительность симптомов шока
Выраженность метаболических нарушений
Выраженность проявлений «шоковой
почки» (олиго-, анурия, азотемия)
Уровень АД
Пожилой возраст
Слайд 16
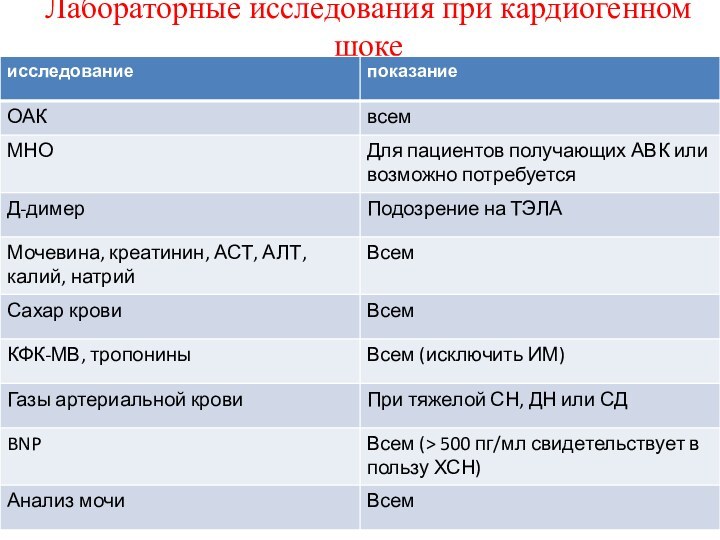
Лабораторные исследования при кардиогенном шоке
Слайд 17
Дополнительные исследования
ЭКГ (подтвердить патологию сердца: ИМ, аритмию, ПИКС)
Эхо-КГ
(состояние клапанов, функция ЛЖ, объемы полостей)
Гемодинамический мониторинг (ДЗЛА (соответствует
давлению в ЛП и КДД ЛЖ, при отеке легких >18 мм рт ст, определение сердечного индекса)
Слайд 18
Дифференциальный диагноз
ИМ правого желудочка (триада симптомов: гипотензия, набухание
шейных вен на вдохе, отсутствие влажных хрипов в легких)
ТЭЛА
Гиповолемия
(в т.ч. кровотечение)
Тампонада сердца
Побочное действие лекарственных средств
Шок другой этиологии
Слайд 19
Самопомощь, догоспитальная помощь
Вызвать бригаду СМП
Расстегнуть стесняющую одежду, дать
доступ кислорода
Лечь с приподнятыми нижними конечностями ( при отсутствии
влажных хрипов)
Померить АД, ЧСС
Не принимать нитроглицерин! Можно разжевать аспирин 250 мг (если ОКС)
Слайд 20
Лечение в специализированном стационаре
Слайд 21
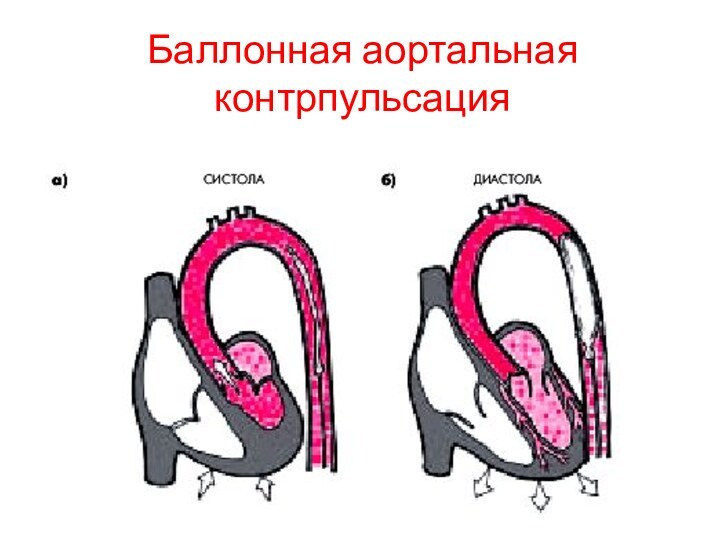
Баллонная аортальная контрпульсация
Слайд 22
Кардиогенный отек легких – клинический синдром, характеризующийся возникновением
приступа удушья и прогрессированием дыхательной недостаточности, вследствие пропотевания в
легочную ткань серозной жидкости на фоне левожелудочковой недостаточности
Слайд 23
Патогенез отека легких
Повышение КДД в ЛЖ и в
ЛП
Повышение давления в легочной вене
Повышение гидростатического давления в легочных
капиллярах
Усиление фильтрации жидкости через сосудистую стенку
Отек интерстициальной ткани легких (сердечная астма)
Пропотевание жидкости в альвеолы (альвеолярный отек)
Слайд 24
Жалобы:
Удушье, одышка смешанного характера, прогрессивно нарастает
Кашель сухой (сердечная
астма), с пенистой мокротой (отек), после откашливания состояние не
улучшается, иногда розовое окрашивание
Общая слабость
Страх смерти, паника, возбуждение, нарушена речь
Симптомы заболевания, вызвавшего отек легких (боли в груди, аритмия, сердцебиение, головная боль)
Слайд 25
Анамнез:
Когда началось, с каких симптомов
Предшествующее заболевание сердца
(ИБС, АГ, аритмии)
Что спровоцировало (триггеры)
Оказанная терапия догоспитально (СМП, самостоятельно)
Сопутствующие
заболевания и аллергоанамнез
Слайд 26
Объективно:
Положение ортопноэ
Возбужден, мечется, нарушена речь
Тахипноэ 30-40 в мин,
поверхностное дыхание, «ловит ртом воздух»
Бледность, цианоз кожи, капли пота
Набухание
шейных вен, участие вспомогательной мускулатуры
Тахикардия (120-150 в мин), глухие тоны сердца, третий тон, иногда аритмия
В легких: сухие хрипы -при сердечной астме, разнокалиберные влажные хрипы - при отеке, дыхание не проводится при сопутствующем гидротораксе, перкуторно – притупление звука в н/о.
Слайд 27
Неблагоприятные прогностические признаки:
Клокочущее дыхание, большое кол-во мокроты (пена
изо рта, носа), влажные хрипы по всем легочным полям
Гипотония,
нитевидный пульс, глухие тоны
Уменьшение ЧД, аритмичное дыхание
Горизонтальное положение
Нет сил откашлять мокроту
Парадоксальное дыхание (передняя брюшная стенка втягивается на вдохе)
Слайд 28
Рентгенологические признаки отека легких
Усиленный сосудистый рисунок
Нечеткие контуры сосудов
Увеличение
сердечной тени
Появление линий Керли А (длинные в центре), В
(короткие по периферии)
Перибронхиальная инфильтрация
Появление силуэта «летучей мыши» или «бабочки»
Выпот в плевральную полость
Появление ацинарных теней (участки консолидации пятнистого вида)
Слайд 29
Усиление сосудистого рисунка, увеличение сердечной тени
Слайд 33
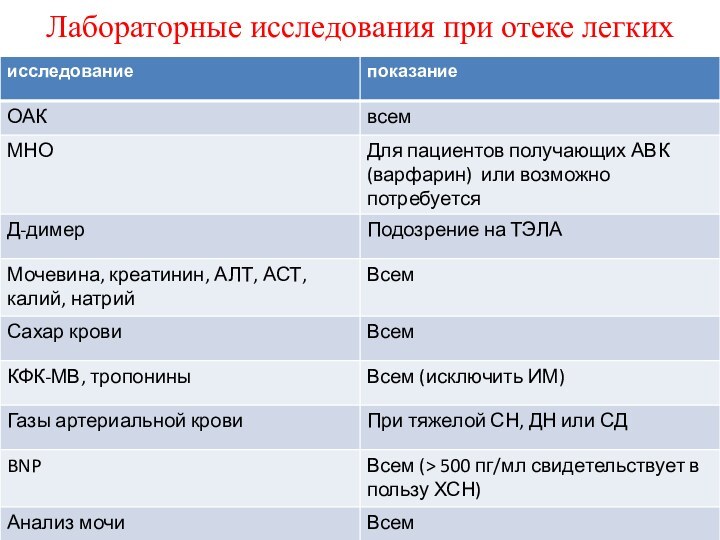
Лабораторные исследования при отеке легких
Слайд 34
Дополнительные исследования
ЭКГ (исключить острую патологию сердца: ИМ, аритмию
или хроническую: ПИКС, перегрузка ЛЖ)
Эхо-КГ (состояние клапанов, функция ЛЖ,
объемы полостей)
Гемодинамический мониторинг (ДЗЛА (соответствует давлению в ЛП и КДД ЛЖ, при отеке легких >18 мм рт ст, определение сердечного индекса)
Слайд 35
Дифференцировать с респираторным
дистресс-
синдромом взрослых (РДСВ) на фоне тяжелой пневмонии, аспирации желудочного
сока, воды, вдыхании ядовитых газов, инфекционно-токсическом шоке.
Слайд 36
Дифференциальный диагноз кардиогенного отека легких и РДСВ
Слайд 37
Догоспитальное лечение кардиогенного отека легких:
Самопомощь:
Информированность
Школы для пациентов с
заболеваниями ССС и их родственников
Минимальный набор лекарственных средств в
домашней аптечке: нитроглицерин, фуросемид, капотен, анаприлин в таблетках, резиновые жгуты
Слайд 38
Алгоритм самопомощи отека легких:
Вызвать бригаду СМП
Сесть, спустить ноги
с кровати
Померить АД и ЧСС
При высоком или нормальном АД
(не менее 110/70) можно принять фуросемид (40 мг) 1 табл внутрь и нитроглицерин (0,5 мг) 1 табл под язык
Наложить венозные жгуты (с помощью родственников)
Слайд 39
Лечение в специализированном стационаре (ПИТ)
Слайд 40
Положительные эффекты морфина:
Снижает активность дыхательного центра, уменьшает дыхательную
панику, уменьшает частоту дыхания и делает его более эффективным
Оказывает
общее успокаивающее действие на больного
Уменьшает потребность миокарда в кислороде за счет вызываемой вазодилятации и брадикардии
Расслабляет гладкую мускулатуры - снимает бронхоспазм
Назначают в дозе 10 мг (1 мл - 1%) дробно в течение 10-20-30 минут
Слайд 41
Диуретики
Фуросемид 40-80 мг в/в
Далее инфузия со скоростью 10-20
мг/час
При резистентности:
Низкое АД +допамин
Тяжелая СН +другие диуретики: торасемид, гипотиазид,
диакарб
При почечной недостаточности – увеличить дозу фуросемида
Слайд 42
Нитроглицерин
Сублингвально – 1-2 табл или 1-2 дозы спрея
Внутривенно
10 мл – 0,1% +10 мл изотонического раствора и
инфузия со скоростью 0,5-1 мл в час
Внутривенно в 200 мл изотонического раствора с начальной скоростью 2-3 кап/мин, постепенно увеличиваем скорость до 20 кап/мин
Контроль АД !!!
Слайд 43
Этиловый спирт
Ингаляции кислорода с парами спирта 2-4 л/мин
В/в
5 мл 90° развести в 15 мл 5% глюкозы
или изотонического раствора
Интратрахеально 1-2 мл 90° (обычно при интубации)
Осторожно: пожилой возраст, нарушение мозгового кровообращения.
Слайд 44
Отек легких с гипотонией
(систолическое АД менее 90
мм рт ст):
Допамин 3-5 мкг/кг/мин
Добутамин 2,5-20 мкг/кг/мин
Оценка положительного
эффекта – диурез, повышение АД, теплые конечности
Слайд 45
Инотропные средства- левосимендан
Назначается при отсутствии гиповолемии и гипотонии
Повышает
чувствительность белков кардиомиоцитов к кальцию – увеличивает сократительную функцию
Не
увеличивает вероятность аритмии
Не повышает потребность миокарда в кислороде
Слайд 46
Острая правожелудочковая недостаточность
синдром низкого сердечного выброса в сочетании
с повышенным давлением в венах большого круга кровообращения.
Причины:
Инфаркт правого желудочка
Поражение трикуспидального клапана (ИЭ)
ТЭЛА
Астматический статус
Слайд 47
Клинические признаки:
Одышка (гипоксия, гиперкапния) без ортопноэ
Гипотензия, тахикардия
Цианоз
Набухание
и пульсация шейных вен (положительный симптом Куссмауля)
Гепатомегалия, боли в
правом подреберье
Энцефалопатия
Расширение границ ОСТ вправо, ритм галопа, систолический шум над мечевидным отростком
Хрипы в легких при БА и отсутствие их при первичном поражении ПЖ
Слайд 50
Диагностика
ЭКГ:
R V1-V2, S I, aVL,
V5-V6
БПНПГ
P-pulmonale
Слайд 52
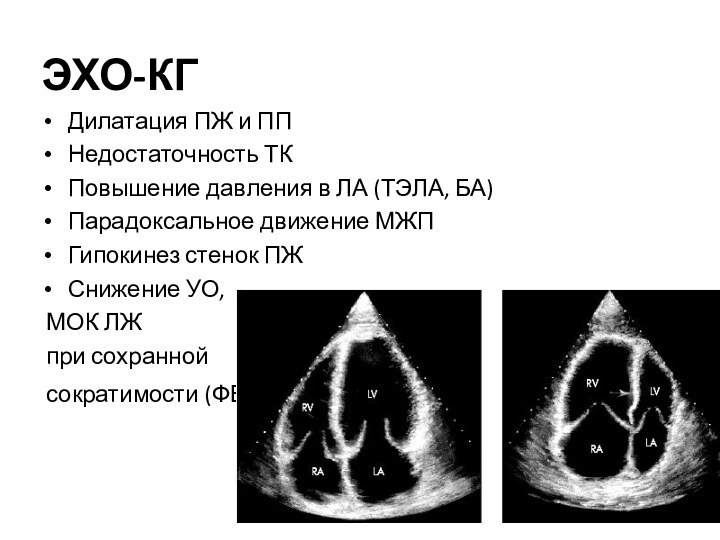
ЭХО-КГ
Дилатация ПЖ и ПП
Недостаточность ТК
Повышение давления в ЛА
(ТЭЛА, БА)
Парадоксальное движение МЖП
Гипокинез стенок ПЖ
Снижение УО,
МОК ЛЖ
при сохранной
сократимости (ФВ)
Слайд 53
Лабораторные исследования при острой правожелудочковой недостаточности
Слайд 54
Лечение
При ДЗЛА < 18 мм рт ст
– инфузионная терапия
При гипотензии < 90 мм рт ст
прессорные амины (допамин)
Лечение основного заболевания